Берут ли в армию с протрузией дисков позвоночника
Обновлено: 02.07.2024
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
ПРИКАЗ от 24 декабря 2012 г. N 1547н
ОБ УТВЕРЖДЕНИИ СТАНДАРТА СПЕЦИАЛИЗИРОВАННОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ПОРАЖЕНИИ МЕЖПОЗВОНКОВОГО ДИСКА И ДРУГИХ ОТДЕЛОВ ПОЗВОНОЧНИКА С РАДИКУЛОПАТИЕЙ (КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ)
Утвердить стандарт специализированной медицинской помощи при поражении межпозвонкового диска и других отделов позвоночника с радикулопатией (консервативное лечение) согласно приложению.
Приложение к приказу Министерства здравоохранения Российской Федерации от 24 декабря 2012 г. N 1547н
СТАНДАРТ СПЕЦИАЛИЗИРОВАННОЙ МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ПОРАЖЕНИЯХ МЕЖПОЗВОНКОВОГО ДИСКА И ДРУГИХ ОТДЕЛОВ ПОЗВОНОЧНИКА С РАДИКУЛОПАТИЕЙ (КОНСЕРВАТИВНОЕ ЛЕЧЕНИЕ)
Категория возрастная: взрослые
Фаза: первое или повторное обращение за медицинской помощью
Осложнения: без осложнений
Вид медицинской помощи: специализированная медицинская помощь
Условия оказания медицинской помощи: стационарно
Форма оказания медицинской помощи: экстренная
Средние сроки лечения (количество дней): 21
M51.1 Поражения межпозвоночных дисков
поясничного и других отделов с
M47.2 Другие спондилезы с радикулопатией
1. Медицинские мероприятия для диагностики заболевания, состояния
Прием (осмотр, консультация) врача-специалиста
Код
медицинской
услуги
Наименование медицинской
услуги
Усредненный
показатель
частоты
предоставления
Усредненный
показатель
кратности
применения
Прием (осмотр, консультация)
врача-акушера-гинеколога
первичный
Прием (осмотр, консультация)
врача по лечебной физкультуре
Прием (осмотр, консультация)
врача мануальной терапии
первичный
Прием (осмотр, консультация)
врача-невролога первичный
Прием (осмотр, консультация)
врача-невролога первичный
Прием (осмотр, консультация)
врача-нейрохирурга первичный
Прием (осмотр, консультация)
врача-нейрохирурга первичный
Прием (осмотр, консультация)
врача-терапевта первичный
Прием (осмотр, консультация)
врача-уролога первичный
Прием (осмотр, консультация)
врача- рефлексотерапевта
первичный
Вероятность предоставления медицинских услуг или назначения лекарственных препаратов для медицинского применения (медицинских изделий), включенных в стандарт медицинской помощи, которая может принимать значения от 0 до 1, где 1 означает, что данное мероприятие проводится 100% пациентов, соответствующих данной модели, а цифры менее 1 — указанному в стандарте медицинской помощи проценту пациентов, имеющих соответствующие медицинские показания.
Лабораторные методы исследования
Код
медицинской
услуги
Наименование медицинской
услуги
Усредненный
показатель
частоты
предоставления
Усредненный
показатель
кратности
применения
Исследование уровня глюкозы в
крови
Проведение реакции Вассермана
(RW)
Определение антигена к вирусу
гепатита B (HBsAg Hepatitis B
virus ) в крови
Определение антител классов
M, G ( IgM , IgG ) к вирусному
гепатиту C ( Hepatitis C
virus ) в крови
Определение антител классов
M, G ( IgM , IgG ) к вирусу
иммунодефицита человека ВИЧ-1
( Human immunodeficiency virus
HIV 1) в крови
Определение антител классов
M, G ( IgM , IgG ) к вирусу
иммунодефицита человека ВИЧ-2
( Human immunodeficiency virus
HIV 2) в крови
Общий (клинический) анализ
крови развернутый
Анализ крови биохимический
общетерапевтический
Анализ мочи общий
Инструментальные методы исследования
Код
медицинской
услуги
Наименование медицинской
услуги
Усредненный
показатель
частоты
предоставления
Усредненный
показатель
кратности
применения
Электронейромиография
стимуляционная одного нерва
Магнитно-резонансная
томография позвоночника (один
отдел)
Магнитно-резонансная
томография позвоночника с
контрастированием (один
отдел)
Расшифровка, описание и
интерпретация
электрокардиографических
данных
Рентгенография шейного отдела
позвоночника
Рентгенография поясничн о-
крестцового отдела
позвоночника
Рентгенография позвоночника,
специальные исследования и
проекции
Рентгенография всего таза
Компьютерная томография
позвоночника (один отдел)
Компьютерная томография
позвоночника спиральная
Описание и интерпретация
рентгенографических
изображений
Описание и интерпретация
компьютерных томограмм
Описание и интерпретация
магнитно-резонансных
томограмм
2. Медицинские услуги для лечения заболевания, состояния и контроля за лечением
Прием (осмотр, консультация) и наблюдение врача-специалиста
Код
медицинской
услуги
Наименование медицинской
услуги
Усредненный
показатель
частоты
предоставления
Усредненный
показатель
кратности
применения
Прием (осмотр, консультация)
врача по лечебной физкультуре
повторный
Прием (осмотр, консультация)
врача мануальной терапии
повторный
Ежедневный осмотр врачо м-
неврологом с наблюдением и
уходом среднего и младшего
медицинского персонала в
отделении стационара
Прием (осмотр, консультация)
врача-нейрохирурга повторный
Прием (осмотр, консультация)
врача-психотерапевта
повторный
Прием (осмотр, консультация)
врача-терапевта повторный
Прием (осмотр, консультация)
врача-уролога повторный
Осмотр (консультация) врач а-
физиотерапевта
Прием (осмотр, консультация)
врача- рефлексотерапевта
повторный
Лабораторные методы исследования
Код
медицинской
услуги
Наименование медицинской
услуги
Усредненный
показатель
частоты
предоставления
Усредненный
показатель
кратности
применения
Исследование уровня глюкозы в
крови
Анализ мочи общий
Инструментальные методы исследования
Код
медицинской
услуги
Наименование медицинской
услуги
Усредненный
показатель
частоты
предоставления
Усредненный
показатель
кратности
применения
Электронейромиография
стимуляционная одного нерва
Расшифровка, описание и
интерпретация
электрокардиографических
данных
Чрезкожная магнитная
стимуляция головного и
спинного мозга
Немедикаментозные методы профилактики, лечения и медицинской
реабилитации
Код
медицинской
услуги
Наименование медицинской
услуги
Усредненный
показатель
частоты
предоставления
Усредненный
показатель
кратности
применения
Чрескожная
электронейростимуляция при
заболеваниях периферической
нервной системы
Воздействие магнитными полями
при заболеваниях
периферической нервной
системы
Воздействие синусоидальными
модулированными токами (СМТ)
Воздействие
интерференционными токами
Чрезкожная короткоимпульсная
электростимуляция (ЧЭНС)
Воздействие электромагнитным
излучением сантиметрового
диапазона (СМВ-терапия)
Воздействие высокочастотными
электромагнитными полями
(индуктотермия)
Воздействие электромагнитным
излучением дециметрового
диапазона (ДМВ)
Лечебная физкультура при
заболеваниях периферической
нервной системы
Индивидуальное занятие при
заболеваниях периферической
нервной системы
Гидрокинезотерапия при
заболеваниях периферической
нервной системы
Грязелечение заболеваний
периферической нервной
системы
Рефлексотерапия при
заболеваниях периферической
нервной системы
Массаж при заболеваниях
периферической нервной
системы
Воздействие низкоинтенсивным
лазерным излучением при
заболеваниях периферической
нервной системы
Воздействие ультразвуковое
при заболеваниях
периферической нервной
системы
Определение двигательного
режима
Составление плана проведения
курса лечебной физкультуры
Определение реабилитационного
прогноза
Проведение контроля
эффективности проведения
занятий лечебной физкультурой
Составление медицинского
заключения о допуске к
занятиям физической культурой
Анатом о-
терапевтическо-
химическая
классификация
Наименование
лекарственного препарата
Усредненный
показатель
частоты
предоставления
Ингибиторы протонового
насоса
Витамин B1 в
комбинации с
витаминами B6 и/или
B12
Другие витаминные
препараты
Прочие препараты для
лечения заболеваний
желудочно-кишечного
тракта и нарушений
обмена веществ
Витамин B12
( цианокобаламин и его
аналоги)
Производные уксусной
кислоты и родственные
соединения
Производные
пропионовой кислоты
Другие нестероидные
противовоспалительные
и противоревматические
препараты
Другие миорелаксанты
центрального действия
Эфиры аминобензойной
кислоты
Анальгетики со
смешанным механизмом
действия
Другие
противоэпилептические
препараты
Неселективные
ингибиторы обратного
захвата моноаминов
Селективные ингибиторы
обратного захвата
серотонина
Прочие препараты для
лечения заболеваний
нервной системы
Пиридоксин + Тиамин +
Цианокобаламин +
[ Лидокаин ]
Инозин + Никотинамид +
Рибофлавин + Янтарная
кислота
4. Виды лечебного питания, включая специализированные продукты лечебного питания
Наименование вида лечебного питания
Усредненный показатель
частоты предоставления
Основной вариант стандартной диеты
Вариант диеты с механическим и
химическим щажением
Международная статистическая классификация болезней и проблем, связанных со здоровьем, X пересмотра.
Международное непатентованное или химическое наименование лекарственного препарата, а в случаях их отсутствия — торговое наименование лекарственного препарата.
Средняя суточная доза.
Средняя курсовая доза.
поражение кожи лица, локтевых и подколенных ямок, а также тотальное поражение.
К пункту "б" относятся также единичные, но крупные (размером с ладонь пациента и более) псориатические бляшки. В отношении освидетельствуемых по графам I, II расписания болезней, страдающих рецидивирующими отеками Квинке и (или) хронической крапивницей, в случае безуспешного лечения в стационарных условиях и непрерывного рецидивирования волдырей (уртикарий) на протяжении не менее 2 месяцев заключение выносится по пункту "б".
К часто рецидивирующим формам экземы, красного плоского лишая или других хронических дерматозов относятся случаи их обострения не менее 2 раз в год за последние 3 года.
К пункту "в" относится бляшечная форма склеродермии вне зависимости от локализации, количества и размеров очагов поражения.
К редко рецидивирующим формам кожных заболеваний относятся случаи обострения не менее 1 раза в течение последних 3 лет.
К пункту "г" также относятся очаги витилиго на лице (2 и более) в диаметре не менее 3 см каждый.
Наличие атопического дерматита (экссудативного диатеза, детской экземы, нейродермита) в анамнезе при отсутствии рецидива в течение последних 5 лет, а также разновидности ограниченной склеродермии - "болезни белых пятен" не является основанием для применения этой статьи, не препятствует прохождению военной службы и поступлению в военно-учебные заведения.
Статьярасписания болезней
Наименование болезней, степеньнарушения функции
Категория годностик военной службе
I графа
II графа
III графа
13. Болезни костно-мышечной системы, соединительной ткани,системные васкулиты
Статьярасписания болезней
Наименование болезней, степеньнарушения функции
Категория годностик военной службе
I графа
II графа
III графа
Статья предусматривает ревматоидный артрит, серонегативные спондилоартриты (анкилозирующий спондилоартрит (болезнь Бехтерева), хроническое течение реактивного артрита, псориатическую артропатию), диффузные заболевания соединительной ткани, системные васкулиты (гигантоклеточный артериит, узелковый полиартериит, болезнь Кавасаки, гранулематоз Вегенера, микроскопический полиангиит, эозинофильный ангиит, криоглобулинемический васкулит, висцеральную форму геморрагического васкулита), хронический подагрический артрит, пирофосфатную артропатию и др.
Диагнозы ревматических болезней должны быть установлены на основании диагностических критериев, утвержденных ассоциацией ревматологов России.
К пункту "а" относятся:
диффузные заболевания соединительной ткани, системные васкулиты (за исключением кожной и кожно-суставной формы геморрагического васкулита) вне зависимости от выраженности изменений со стороны органов и систем, частоты обострений и степени функциональных нарушений;
ревматоидный артрит, серонегативные спондилоартриты со значительными нарушениями функций или их системные формы со стойкой утратой способности исполнять обязанности военной службы или при сохранении признаков активности заболевания на фоне базисной противоревматической терапии.
К пункту "б" относятся:
ревматоидный артрит, серонегативные спондилоартриты при отсутствии системных проявлений и признаков активности заболевания на фоне базисной противоревматической терапии.
По пункту "в" освидетельствуются военнослужащие с затяжным (4 месяца и более) течением острых воспалительных артропатий при сохраняющихся экссудативно-пролиферативных изменениях суставов, лабораторных признаках активности процесса и безуспешном лечении.
При хронических инфекционных и воспалительных артритах, хроническом подагрическом артрите, хроническом течении кожно-суставной формы геморрагического васкулита категория годности к военной службе определяется по пунктам "а", "б" или "в" в зависимости состояния функции суставов, а также по соответствующим статьям расписания болезней при поражении других органов и систем.
Хронические формы реактивных артритов при отсутствии обострения заболевания в течение более 5 лет и без нарушения функции суставов не являются основанием для применения этой статьи, не препятствуют прохождению военной службы и поступлению в военно-учебные заведения.
После острых воспалительных заболеваний суставов и перенесенной кожной и кожно-суставной формы геморрагического васкулита освидетельствование проводится по статье 85 расписания болезней.
Статьярасписания болезней
Наименование болезней, степеньнарушения функции
Категория годностик военной службе
I графа
II графа
III графа
Заключение о категории годности к военной службе при заболеваниях костей и суставов выносится после обследования и при необходимости лечения. При этом необходимо учитывать склонность заболевания к рецидивам или прогрессированию, стойкость выздоровления и особенности военной службы. При неудовлетворительных результатах лечения или отказе от него заключение выносится по пунктам "а", "б" или "в" в зависимости от функции конечности или сустава.
К пункту "а" относятся:
анкилоз крупного сустава в порочном положении, фиброзный анкилоз;
тотальная нестабильность крупного сустава (неопорный сустав);
стойкая контрактура сустава в функционально невыгодном положении со значительным ограничением движений;
выраженный деформирующий артроз (наличие краевых костных разрастаний суставных концов не менее 2 мм) с разрушением суставного хряща (ширина суставной щели на функциональной рентгенограмме в положении стоя с опорной нагрузкой менее 2 мм) и деформацией оси конечности более 5 градусов;
асептический некроз суставных концов костей нижних конечностей (головки бедренной, мыщелков бедренной или большеберцовой, таранной, ладьевидной костей);
остеомиелит с наличием секвестральных полостей, секвестров, длительно незаживающих или часто (2 и более раза в год) открывающихся свищей;
остеосклероз (остеопетроз, мраморная болезнь).
При анкилозах, стойких контрактурах в функционально выгодном положении, наличии искусственного сустава в случаях хорошей функциональной компенсации и сохраненной способности исполнять обязанности военной службы, офицеры, не достигшие предельного возраста пребывания на военной службе, могут быть освидетельствованы по пункту "б".
К пункту "б" относятся:
нестабильность плечевого сустава и надколенника с частыми (3 и более раза в год) вывихами, нестабильность коленного сустава II - III степени;
деформирующий артроз в одном из крупных суставов (ширина суставной щели 2 - 4 мм);
остеомиелит (в том числе первично хронический) с ежегодными обострениями;
стойкая контрактура одного из крупных суставов с умеренным ограничением амплитуды движений.
К пункту "в" относятся:
нестабильность крупного сустава, ключицы или надколенника с редкими (менее 3 раз в год) вывихами или неустойчивостью, определяемой клинически и с помощью методов лучевой диагностики;
остеомиелит с редкими (раз в 2 - 3 года) обострениями при отсутствии секвестральных полостей и секвестров;
стойкая контрактура одного из крупных суставов с незначительным ограничением амплитуды движений;
последствия повреждений (приобретенное удлинение) ахиллова сухожилия, связки надколенника и сухожилия двуглавой мышцы плеча с ослаблением активных движений в суставе.
Остеомиелитический процесс считается законченным при отсутствии обострения, секвестральных полостей и секвестров в течение 3 и более лет.
Нестабильность крупного сустава, ключицы или надколенника должна быть подтверждена частыми (3 и более раза в год) вывихами, удостоверенными рентгенограммами до и после вправления и другими медицинскими документами или с помощью методов лучевой диагностики по одному из характерных признаков (костный дефект суставной поверхности лопатки или головки плечевой кости, отрыв суставной губы, дисплазия суставных концов костей и патологическая смещаемость суставных поверхностей).
Нестабильность коленного сустава II - III степени подтверждается функциональными рентгенограммами в боковой проекции, на которых раскрытие суставной щели на стороне повреждения или передне-заднее смещение большеберцовой кости по сравнению с неповрежденным суставом составляет более 5 мм.
После хирургического лечения нестабильности крупного сустава или надколенника освидетельствование проводится по пунктам "а", "б" или "в".
После успешного хирургического лечения в отношении военнослужащих, проходящих военную службу по контракту, выносится заключение о необходимости предоставления отпуска по болезни сроком до 60 суток с последующим освобождением от строевой, физической подготовки и управления всеми видами транспортных средств на 6 месяцев, а после лечения нестабильности коленного сустава II - III степени, обусловленной полной несостоятельностью одной из крестообразных, коллатеральных связок или связки надколенника, - на 12 месяцев.
При асептическом некрозе, кистозном перерождении костей, отсекающем остеохондрозе военнослужащим предлагается хирургическое лечение. При отказе от хирургического лечения или его неудовлетворительных результатах заключение о категории годности к военной службе выносится в зависимости от степени нарушения функций конечности или сустава.
При остеохондропатиях с незаконченным процессом граждане при первоначальной постановке на воинский учет, призыве на военную службу (военные сборы), поступлении на военную службу по контракту и в военно-учебные заведения по статье 85 расписания болезней признаются временно не годными к военной службе, в последующем при незаконченном процессе заключение о категории годности к военной службе выносится по пункту "в". Лица, освидетельствуемые по графе I расписания болезней с болезнью Осгуд-Шлаттера без нарушения функций суставов, признаются годными к военной службе с показателем предназначения "2".
При оценке амплитуды движений в суставах следует руководствоваться таблицей 4.
Статьярасписания болезней
Наименование болезней, степеньнарушения функции
Категория годностик военной службе
I графа
II графа
III графа
(В редакции Постановления Правительства Российской Федерации от 01.10.2014 № 1005)
(Дополнен - Постановление Правительства Российской Федерации от 01.10.2014 № 1005)
К этой статье относятся дегенеративно-дистрофические и воспалительные заболевания, врожденные и приобретенные деформации, пороки развития позвоночника, при которых возможны нарушения защитной, статической и двигательной функций.
Оценка нарушений защитной функции позвоночника проводится по соответствующим статьям расписания болезней в зависимости от выраженности вертеброгенных неврологических расстройств.
К пункту "а" относятся:
инфекционный спондилит с частыми (3 и более раза в год) обострениями;
спондилолистез III - IV степени (смещение больше половины поперечного диаметра тела позвонка) с постоянным выраженным болевым синдромом и нестабильностью позвоночника;
деформирующий спондилез, остеохондроз шейного отдела позвоночника при наличии нестабильности, деформирующий спондилез, остеохондроз грудного и поясничного отделов позвоночника, сопровождающиеся глубокими пара- и тетрапарезами с нарушением функции сфинктеров, с синдромом бокового амиотрофического склероза, а также полиомиелитическим, каудальным, сосудистым, компрессионным, выраженным болевым синдромом и статодинамическими нарушениями после длительного (не менее 3 месяцев в год) лечения в стационарных условиях без стойкого клинического эффекта;
фиксированные, структурные искривления позвоночника, подтвержденные рентгенологически клиновидными деформациями тел позвонков и их ротацией в местах наибольшего изгиба позвоночника (сколиоз IV степени, остеохондропатический кифоз с углом деформации, превышающим 70 градусов).
Для значительной степени нарушения статической и (или) двигательной функций позвоночника характерны:
невозможность поддерживать вертикальное положение туловища даже непродолжительное время, выраженное напряжение и болезненность длинных мышц спины на протяжении всего позвоночника, резкое выпрямление шейного и поясничного лордоза, наличие дегенеративного сколиоза II степени и более, сегментарная нестабильность позвоночника;
ограничение амплитуды движений свыше 50 процентов в шейном и (или) грудном и поясничном отделах позвоночника.
К пункту "б" относятся:
остеохондропатии позвоночника (кифозы, структурные и неструктурные сколиозы III степени) с умеренной деформацией грудной клетки и дыхательной недостаточностью II степени по рестриктивному типу;
инфекционный спондилит с редкими (1 - 2 раза в год) обострениями;
распространенный деформирующий спондилез и межпозвонковый остеохондроз с множественными массивными клювовидными разрастаниями в области межпозвонковых сочленений со стойким болевым синдромом;
спондилолистез II степени (смещение от 1/4 до 1/2 части поперечного диаметра тела позвонка) с болевым синдромом;
состояние после удаления межпозвонковых дисков для освидетельствуемых по графам I, II расписания болезней.
Для умеренной степени нарушения функций характерны:
невозможность поддерживать вертикальное положение туловища более 1-2 часов, умеренное локальное напряжение и болезненность длинных мышц спины, сглаженность шейного и поясничного лордоза, наличие дегенеративного сколиоза I - II степени, сегментарная гипермобильность позвоночника;
ограничение амплитуды движений от 20 до 50 процентов в шейном и (или) грудном и поясничном отделах позвоночника;
слабость мышц конечностей, быстрая их утомляемость, парезы отдельных групп мышц без компенсации их функций.
К пункту "в" относятся:
фиксированные приобретенные искривления позвоночника, сопровождающиеся ротацией позвонков (сколиоз II степени, остеохондропатический кифоз с клиновидной деформацией 3 и более позвонков со снижением высоты передней поверхности тела позвонка в 2 и более раза и др.), за исключением фиксированного сколиоза II степени с углом искривления позвоночника 11 - 17 градусов, без нарушения функций; (В редакции Постановления Правительства Российской Федерации от 01.10.2014 № 1005)
ограниченный деформирующий спондилез (поражение тел до 3 позвонков) и межпозвонковый остеохондроз (поражение до 3 межпозвонковых дисков) с болевым синдромом при значительных физических нагрузках и четкими анатомическими признаками деформаций;
неудаленные металлоконструкции после операций по поводу заболеваний позвоночника при отказе или невозможности их удаления;
двусторонний нестабильный спондилолиз с болевым синдромом, спондилолистез I степени (смещение до 1/4 части поперечного диаметра тела позвонка) с болевым синдромом.
Для незначительной степени нарушения функций позвоночника характерны:
клинические проявления статических расстройств возникают через 5-6 часов вертикального положения;
ограничение амплитуды движений в позвоночнике в шейном и (или) грудном и поясничном отделах позвоночника до 20 процентов;
двигательные и чувствительные нарушения, проявляющиеся неполной утратой чувствительности в зоне одного невромера, утратой или снижением сухожильного рефлекса, снижение мышечной силы отдельных мышц конечности при общей компенсации их функций.
Спондилез анатомически проявляется клювовидными разрастаниями, захватывающими всю окружность замыкательных пластинок, и деформацией тел позвонков. Признаками клинического проявления хондроза является нарушение статической функции пораженного отдела позвоночника - выпрямление шейного (поясничного) лордоза или образование кифоза, сочетание локальных лордоза и кифоза вместо равномерного лордоза.
Рентгенологическими симптомами межпозвонкового хондроза являются:
нарушение формы позвоночника (нарушение статической функции), снижение высоты межпозвонкового диска;
отложение солей извести в переднем участке фиброзного кольца или в пульпозном ядре;
смещения тел позвонков (спондилолистезы) передние, задние, боковые, определяемые при стандартной рентгенографии;
патология подвижности в сегменте (нарушение динамической функции);
сохранение четких контуров всех поверхностей тел позвонков, отсутствие в них деструктивных изменений.
При межпозвонковом остеохондрозе к перечисленным признакам добавляются краевые костные разрастания, образующиеся в плоскости диска и продолжающие площадки тел позвонков, а также субхондральный остеосклероз, который выявляется на рентгенограммах с отчетливым изображением структуры.
Болевой синдром при физической нагрузке должен быть подтвержден неоднократными обращениями за медицинской помощью, которые отражаются в медицинских документах освидетельствуемого.
Только совокупность перечисленных клинических и рентгенологических признаков ограниченного деформирующего спондилеза и межпозвонкового остеохондроза дает основание для применения пункта "в".
Различные формы нестабильности позвоночника выявляют при проведении функциональной рентгенографии (наклоны вперед и назад). На функциональных рентгенограммах признаком гипермобильности является значительное увеличение (при разгибании) или уменьшение (при сгибании) угла между смежными замыкательными пластинками в исследуемом сегменте. Суммарно разница величины углов во время сгибания и разгибания по сравнению с нейтральным положением при гипермобильности превышает 10 градусов. Нестабильность в исследуемом позвоночном сегменте констатируют при наличии смещения тел смежных позвонков относительно друг друга на 3 мм и более в одном направлении

Протрузия – это патологический процесс, при котором дисковый сегмент выходит за пределы своего анатомического положения. О том, берут ли в армию с протрузией, задается вопросом большое количество молодых людей.
Если до этого пациент не обращался за медицинской помощью, то его могут брать в армию. Так как патология приводит к позвоночной грыже и другим осложнениям, то ее относят к категории серьезных болезней. Именно поэтому протрузия и армия являются несовместимыми понятиями.
Причины болезни
Позвоночник человека может страдать при воздействии разнообразных провоцирующих факторов. Заболевание развивается у пациентов при наследственной предрасположенности. Если у близких родственников парня протекала патология, то он находится в группе риска.
При малоподвижном образе жизни развивается гиподинамия, которая является причиной слабости мышц и нарушения питания межпозвоночного диска. Он получает питательные вещества от мышечной ткани. При малоподвижном образе жизни образовывается жировая прослойка, которой осуществляется постепенная замена мышц.
При неравномерных нагрузках на межпозвоночный диск появляются дегенеративные изменения в позвоночнике. Заболевание возникает при длительных динамических и статистических нагрузках. Патологию диагностируют при врожденных и приобретенных аномалиях – расщеплении нервов, сакрализации, синдрома добавочных шейных ребер. Если человек резко поднимает тяжелые предметы, то это приводит к возникновению болезни. Она появляется при лишнем весе. При дисплазии тазобедренных суставов у детей наблюдается возникновение болезни.

Возникновение протрузии наблюдается у пациентов после травм. Также она появляется после хирургического вмешательства. У пациентов наблюдается появление патологического состояния при некоторых системных заболеваниях – сахарном диабете, болезнях щитовидной железы. При заболеваниях в соединительных тканях появляются протрузии.
Существует множество причин развития патологического процесса, которые необходимо определять для назначения действенного лечения.
Стадии и симптоматика патологии
В соответствии с особенностями формирования протрузии наблюдается три стадии патологического процесса:
- На начальном этапе протекания заболевания нарушается конструкция диска. В этот период диагностируется возникновение микротрещин в нем. У пациентов появляется периодическая боль, которая имеет локальный характер.
- На второй стадии болезни диск выпячивается и начинает выпирать в позвоночный канал на несколько миллиметров. Болезненность обладает иррадиирующим характером. В области поражения наблюдается возникновение дискомфорта.
- На последней стадии патологии наблюдается значительное выпирание диска. При патологии диагностируется сильно выраженный болевой синдром, онемение конечностей и возникновение другой неврологической симптоматики. После этой стадии фиброзное кольцо разрывается.

Протрузия диска, независимо от месторасположения, характеризуется наличием общей симптоматики:
- Головной боли;
- Артериального давления;
- Головокружения;
- Тошноты.
Пациенты жалуются на возникновение онемения в пальцах верхних и нижних конечностей. При патологии наблюдается появление боли ноющего характера в области поражения.
Если протрузия наблюдается в области шейного отдела, то она сопровождается головной болью и головокружением. При заболевании в лопатках и плечах наблюдается боль. У пациента снижается работоспособность и развивается апатия. Частым симптомом патологического процесса является бессонница. В области рук и спины в кожных покровах наблюдается покалывание.
Протрузия диска в грудном отделе позвоночника наблюдается наиболее редко, так как это малоподвижный сегмент. Патология сопровождается ощущением скованности в области поражения. Между лопатками наблюдается появление боли тупого характера. В мышцах возле пораженного участка уменьшается подвижность. Если человек находится в положении сидя, то это приводит к появлению нарастающего дискомфорта.
При патологии в поясничном отделе отмечается боль в области поражения. В ягодицах, спине и ногах наблюдается покалывание. Патологический процесс сопровождается мышечной слабостью в ногах. В период ходьбы выраженность симптоматики усиливается.
Симптоматика патологического процесса является ярко выраженной, поэтому пациенту рекомендуется обратиться за помощью к доктору. Только специалист после проведения соответствующих диагностических мероприятий определит степень тяжести заболевания, а также назначит действенное лечение болезни.

Особенности терапии
Лечение патологического процесса должно проводиться комплексно и с учетом индивидуальных особенностей пациента. Терапия протрузии проводится с применением медикаментозных препаратов, физиологических процедур или хирургического вмешательства. Пациентам рекомендуется применение:
- Вытяжения позвоночника. Для проведения манипуляции рекомендуется использовать специальные аппараты. Во избежание развития нежелательных эффектов рекомендовано проведение процедуры в воде. Благодаря вытяжению между позвонками увеличивается расстояние, что приводит к снижению сдавливания окружающих тканей.

- Медикаментозной терапии. Лечение проводится антидепрессантами, противовоспалительными и обезболивающими лекарствами, миорелаксантами, успокаивающими средствами, спазмолитиками.
- Физиотерапии. Рекомендовано применение физиотерапевтических процедур во время ремиссии патологии. Используют метод лечения только при условии отсутствия боли и воспаления. Пациентам делают назначение фонофореза, магнитотерапии, лекарственного электрофореза, лечения токами.

- Лечебной физкультуры. С помощью этой методики укрепляется мышечный корсет, что положительно отображается на состоянии позвоночника. Комплекс упражнений должен разрабатываться доктором в соответствии с особенностями протекания патологии и физическими возможностями пациента.
- Массажа имануальной терапии. Во время протекания патологии методики позволяют вернуть позвонки на их анатомическое место. С их помощью расслабляются мышцы в пораженном отделе, устраняется болевой синдром.

Оперативное вмешательство
При протрузии хирургическое вмешательство применяется в крайне редких случаях. Операция проводится несколькими способами, среди которых можно выделить:
- Костную блокаду. Методика заключается в мгновенном обезболивании пораженного участка. При этом одновременно устраняется мышечный спазм и отечность тканей.

- Хондроплазменную нуклеопластику. В поврежденный диск вводится холодная плазма, что приводит к уменьшению его в размерах.
- Гидропластики. Процедура заключается во введении в диск специального веще6ства, с помощью которого он очищается от участков ишемии.

- Лазерной вапоризации. Применение манипуляции, которая заключается в прижигании диска, является эффективным только на начальных этапах патологии.
Существует несколько разновидностей малоинвазивных методик, которые разрешается применять для лечения протрузии. Это предоставляет возможность подбора наиболее действенного лечения для пациента в определенном случае.
Медикаментозная терапия
На начальных этапах протекания патологии рекомендуется применение препаратов для купирования симптоматики и остановки ее прогрессирования. Лечение заболевания проводится:
- Анальгетиками. Если у пациента наблюдается выраженный болевой синдром, то ему нужно использовать нестероиднеые противовоспалительные средства. Лечение проводится Нимесулидом, Диклофенаком, Ибупрофеном и т.д. Препараты могут назначаться в виде ректальных свечей при возникновении необходимости в длительном лечении и наличии заболеваний пищеварительной системы у пациента. Параллельно разрешается применять препараты в виде мазей и кремов.

- Миорелаксантами. Пациентам рекомендуется эта группа препаратов на начальной стадии патологического процесса. лечение заболевания должно проводиться курсами, длительность которых составляет три недели. Больным делают назначение Мидокалма или Баклофена.
- Хондропротекторами. Относятся к категории препаратов, которые обладают пролонгированным действием. С их помощью улучшается костно-хрящевая ткань. При заболевании медикаментозные средства стимулируют регенеративные процессы в межпозвоночных дисках. Терапия патологического процесса проводится Артрой, Доной, Терафлексом и т.д.

- Витаминами группы В. Лекарственные средства этой группы позволяют восстановить нервную ткань. Пациентам рекомендовано использование Нейтромультивита, Мильгаммы, Пиридоксина.
- Мочегонными лекарствами. Для того чтобы снизить нагрузку на болезненный участок пациентам делают назначение диуретиков. Возникновение такой необходимости объясняется сильной отечностью тканей.

При заболевании рекомендуется местное применение нестероидных противовоспалительных средств, хондропротекторов и местно-раздражающих лекарств.
Выбор определенного лекарства, а также определение его дозировки должно осуществляться только доктором, что не только обеспечит высокий лечебный эффект, но и исключит возможность развития нежелательных эффектов.
Физиотерапевтические процедуры
Для обеспечения максимальной эффективности медикаментозной терапии рекомендуется использование физиотерапевтических процедур. Для лечения патологии рекомендовано применение:
- УВЧ-тераппии. Манипуляция заключается в воздействии на область поражения сухого тепла. Это приводит к стимулированию обмена веществ и скорейшему восстановлению тканей.
- Магнитотерапия. Лекарственная методика позволяет ускорить восстановление поврежденных тканей и улучшить обменные процессы. В ходе манипуляции на позвоночник воздействуют магнитные поля, что обеспечивает расслабление мышц.
- Иглорефлексотерапии. Методику рекомендуется использовать для улучшения воздействия массажа и лечебной физкультуры. С помощью манипуляции расслабляются мышцы, улучшается кровообращение и укрепляется мышечная ткань. В период сеанса проводится введение игл непосредственно в пораженный участок, а также в верхние и нижние конечности. Противопоказаниями к проведению манипуляции являются инфекционные и воспалительные процессы.

- Грязелечения. Применение методики рекомендовано в реабилитационный период. Она заключается в накладывании на пораженный участок лечебных тканей, что обеспечивает стимуляцию регенерации, снятие мышечного спазма и устранение отечности.
- Лекарственного электрофореза. Для его проведения используются нестероидные противовоспалительные средства и хондропротекторы. Благодаря применению специального оборудования доставка медикаментозных препаратов осуществляется непосредственно в пораженный участок.

Среди большого количества действенных физиопроцедур выбор определенных из них проводится доктором, что гарантирует их эффективность.
Можно ли в армию с протрузией
Если у человека диагностируется протрузия диска, то проходить службу в армии ему разрешается. О возможности поступления в армию можно судить, исходя из степени тяжести патологического процесса. Наиболее часто молодые люди несут службу в танковых или железнодорожных войсках, которая характеризуется сниженной нагрузкой на позвоночник.
Получить отсрочку от армии могут те молодые люди, которые в соответствии со статьей 66 не допускаются к армии по состоянию здоровья. Во всех остальных случаях человек может быть принят в армию. Но, на фоне усиленных физических нагрузок во время несения службы у пациента может диагностироваться снижение нагрузки на позвоночник.

Для того чтобы определить возможность поступления в армию, рекомендуется представить соответствующие медицинские документы – выписку из стационара, справку о повторном обращении в медицинское учреждение по поводу болезни. Если после физической нагрузки у человека возникают болевые ощущения, из-за которых пациент обращается за помощью к доктору, то ему рекомендуется предоставить справку.
Если в межпозвоночном диске протекает патологический процесс, обострения которого требуют регулярного лечения, то это требует документального подтверждения. Пациент должен представить комиссии заключения магниторезонансной и компьютерной томографии, рентгенологического обследования, в которых подтверждается протекание патологического процесса.
Если в соответствии с предоставленными документами будет наблюдаться, что протрузия постоянно прогрессирует или патологический процесс протекает на поздних стадиях, то пациента в армию не берут. Прохождение службы на ранних стадиях заболевания требует регулярной профилактики, которая заключается в здоровом образе жизни. Пациент должен полноценно питаться, придерживаться рекомендаций доктора и отказаться от вредных привычек. Важным аспектом в этом случае являются умеренные физические нагрузки.

Протрузия диска – это патологический процесс, при несвоевременном лечении которого диагностируется образование грыжи и других осложнений. При патологии на ранних стадиях симптоматика является слабо выраженной. Ее можно определить во время прохождения планового медицинского осмотра перед прохождением службы в армии. Если заболевание протекает на ранних стадиях и не прогрессирует, то пациент должен проходить службу. В тяжелых случаях и при наличии соответствующих медицинских документов молодому человеку удается добиться отсрочки.
Остеохондроз позвоночника – главный провокатор развития дегенеративно-дистрофических изменений поясничных межпозвоночных дисков с формированием грыжи. На почве запущенного остеохондроза диск поясничного отдела (ПО) начинает утрачивать воду, испытывать дефицит в ценных питательных компонентах, вследствие чего он постепенно деформируется. Начальная степень такой деформации – протрузия.
Но, несмотря на пока еще незначительные изменения в межпозвоночном L-диске, ранний этап (предгрыжевый) для многих пациентов протекает довольно болезненно. Боли могут приобретать яркий и затяжной характер, плохо поддаваться консервативному лечению, в том числе обезболивающими препаратами. В этот начальный период нередко наряду с выраженным болевым синдромом нередко серьезно страдает биомеханика нижнего отдела позвоночника.
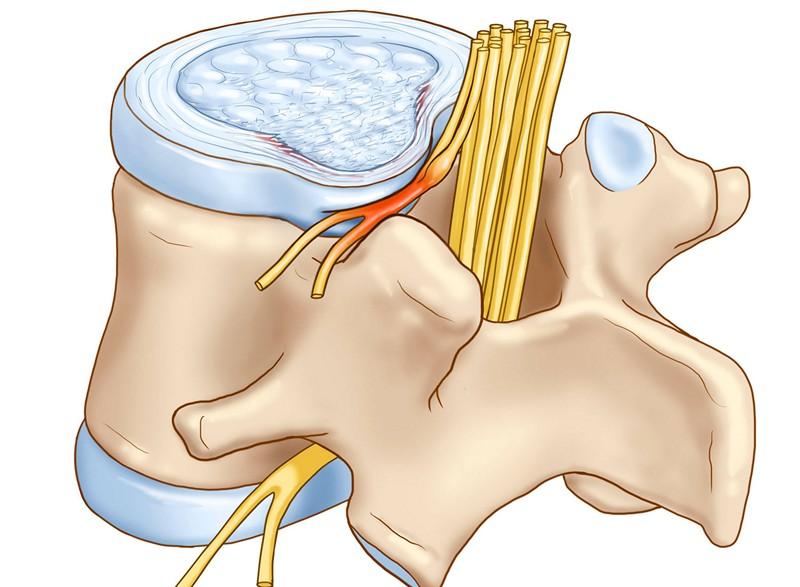
Выпячивание диска и давление на нервный корешок.
Что такое протрузия диска
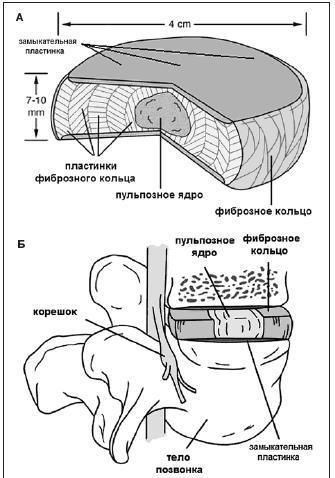
Протрузией называют осложнение последней стадии остеохондроза, которое характеризуется небольшим выбуханием контура межпозвоночного диска за пределы физиологических границ без разрыва фиброзного кольца. Чтобы лучше представлять, о чем идет речь, ознакомьтесь с представленной далее информацией, включающей сведения по строению и функциям дисков поясничного отдела позвоночника.
-
Поясничный отдел состоит из 5 (реже 6) крупных позвонков. В пространствах между каждой парой соседних позвонков находятся эластичные фиброзно-хрящевые прокладки, в медицине именуемые межпозвоночными дисками. В буквенно-цифровом варианте каждый сегмент, где находится диск, представлен следующими названиями: L1- L2, L2- L3, L3- L4, L4- L5.
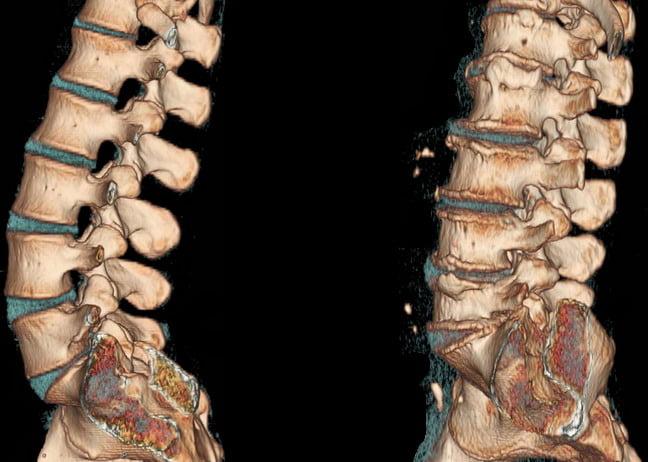
Здоровый и пораженный остеохондрозом позвоночник на КТ.
Формирование поясничной протрузии сопровождается истончением, расслоением, микронадрывами волокон внутренних слоев фиброзного кольца диска на определенном участке. В эту область наибольшего истончения перемещается ядро, оказывая на нее давление, что приводит к выбуханию диска в позвоночный канал. При этом целостность внешних структур кольца остается на этапе протрузии сохранной. Это начальный этап грыжеообразования, но еще не сама грыжа, хоть и относят его к 1 стадии межпозвоночной грыжи.
Стадии, типы протрузии диска в пояснице
Существует классификация поясничных протрузий по стадиям развития, что позволяет определить тяжесть клинического процесса.
- Первая стадия (легкая) – характеризуется самым маленьким, едва заметным выпячиванием диска, которое не каждому специалисту под силу обнаружить, даже имея на руках снимки МРТ. Размеры – 0,1-1 мм.
- Вторая стадия (умеренная) – выбухание увеличивается, благодаря чему его проще диагностировать посредством специальных средств визуализации. Величина протрузии во 2 стадии – 1-3 мм.
- Третья стадия (тяжелая) – на данном этапе смещение уже достаточно крупное, отчетливо визуализируемое за контурами позвонков. Инструментальное обследование показывает образование 3-6 мм, но пока еще без признаков разрыва наружной части фиброзного кольца.

Последняя стадия (3 ст.) является пограничной с экструзией. А из этого следует, что в любой момент на фоне сильного провисания пульпозной массы хрупкое фиброзное кольцо может не выдержать и окончательно лопнуть. Тогда через образованное отверстие выползет часть ядра, а значит, появится грыжа, в настоящем понимании этого слова с медицинской точки зрения. Однако не будем выходить из рамок тематики статьи, вернемся к поясничной протрузии. Рассмотрим коротко ее разновидности в зависимости от направления, положения образовавшегося выбухания.
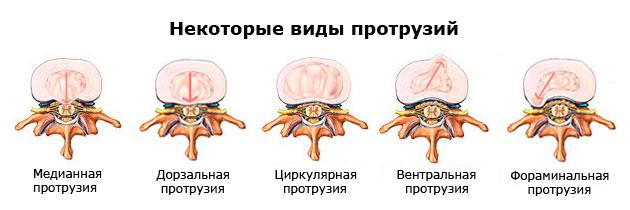
Боль и симптомы протрузий
Люмбальные выпячивания на начальной и средней стадии чаще протекают бессимптомно или слабо выражено. Как правило, в поясничном отделе болевой синдром и ограничение подвижности начинают беспокоить с началом и прогрессией 3 стадии, когда выбухающая часть диска достигла 3 мм и более. Первым признаком злополучной деформации является боль в пояснице, к ней присоединяется скованность позвоночника в нижней части. Далее представим полный список классических проявлений поясничных и пояснично-крестцовых протрузии и укажем на их специфику.
- Болевой синдром. Появление боли свидетельствует о вовлечении в патогенез спинальных нервов. При протрузии она преимущественно носит непостоянный тупой, ноющий характер. Не без исключений, конечно. Болевые ощущения могут проявляться и в виде жжения или приступообразных прострелов, быть достаточно упорными. Болезненные явления часто усиливаются при попытке сменить позу, при физических нагрузках, в момент или после пребывания в длительно однообразной позе (например, при долгом сидении). Возможна иррадиация боли в одну из нижних конечностей, больше неприятный дискомфорт отмечается в бедре, икроножной мышце.
- Блок подвижности. Снижение двигательного потенциала определяется внизу спины. Пациент предъявляет жалобы на сложности при попытке сделать наклон вперед/назад, выполнить поворот корпуса в сторону. Многим людям в совершении того или иного вида движения поясницей препятствует возникающая или нарастающая боль. Иногда также бывает проблематично перейти из спокойного состояния в активное именно из-за зажатости, тугоподвижности на уровне поражения.
- Нарушения чувствительности. Данный вид расстройств клиницисты по-научному называют парестезиями. Им свойственны неестественные ощущения в проблемной области в виде покалывания, онемения, ползания мурашек. Стоит заметить, что нарушения чувствительности могут беспокоить в коже, мышцах поясницы и/или в ноге, в зоне промежности и бедер. В ноге у многих они начинают ощущаться в районе пальцев, ступней, тыльной стороны голени. После увеличения двигательной активности парестезии часто самостоятельно купируются.
- Нарушение тонуса мышц. Такое явление характеризуется по большей мере слабостью, быстрой утомляемостью мышечного аппарата ног. В спине в момент обострения протрузии мышцы, напротив, чаще находятся в состоянии гипертонуса, спазма. С течением заболевания, если должного лечения нет, оба описанных состояния чреваты грубой мышечной атрофией, вплоть до невозможности уверенно стоять и передвигаться.
- Дисфункция органов малого таз. Патологические отклонения функций мочевого пузыря, кишечника, детородных органов – крайне неудовлетворительное осложнение запущенного состояния протрузии, указывающее на наличие синдрома конского хвоста. Основные симптомы – недержание мочи, кала, импотенция, проблемы с зачатием и вынашиванием плода. Подобный синдром является веским аргументом для безотлагательного назначения хирургии, так как несвоевременно оказанная помощь грозит не только необратимостью патологий, но и парализацией человека. К счастью, на этапах протрузии синдром конского хвоста – относительно редко встречается.
Интенсивность боли и других неврологических признаков, комбинация и количество симптомов прежде всего зависят от расположения, объемов очага, степени воспаления и отека нервных тканей вокруг диска.
Методы обследования
Во время первого визита врач-невролог проводит первичный осмотр пациента, он включает полный сбор анамнеза и проведение специальных тестов на оценку неврологического статуса больного. Заподозрить протрузию поясничного диска квалифицированный специалист сможет уже на основании первичного мониторинга проблемы. Акцентируем, что только заподозрить, утверждать и назначать лечение без проведения инструментальной диагностики нельзя. Аналогичная симптоматика и признаки неврологического дефицита типичны многим патологиям ЦНС.
С целью подтверждения или отклонения данного диагноза невролог направляет пациента на исследование данного отдела посредством магниторезонансной томографии. Рентген тоже может использоваться, но только в качестве предшествующего МРТ обследования, так как он совершенно лишен возможности визуализации мягких тканей. А мягкие ткани – это сам диск, нервные и сосудистые образования, спинной мозг, мышечно-связочные структуры.
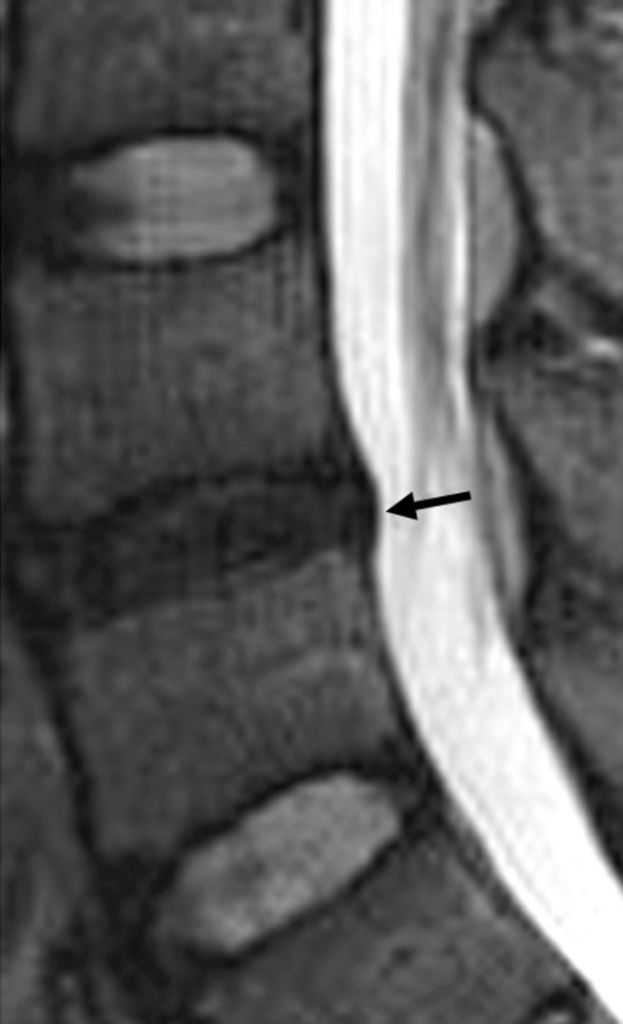
Протрузия на МРТ.
- узнать о характере, силе, времени появления, частоте повторений тревожащих недомоганий до обращения человека в медучреждение;
- оценить мышечную силу, координацию, двигательно-опорный потенциал и выявить взаимосвязь нарастания боли с тем или иным движением;
- понять, каким был уровень физических данных пациента до дебюта заболевания и каким он в настоящий момент стал;
- выявить нарушения осанки, произвести замер амплитуды движений позвоночника во всех физиологических направлениях;
- тщательно обследовать рефлексы, тактильную чувствительность;
- определить наличие, размеры, количество остеофитов на обследуемом участке хребта, сдвиги позвонков относительно друг друга, величину межпозвонкового пространства, плотность костной ткани;
- изучить историю болезней человека, образ жизни, профессиональную сферу, зафиксировать вес и рост, принять во внимание возраст, что так же, как все остальное, не последнюю роль играет выявлении этиологии дегенеративной болезни позвоночника и в определении лечебной тактики.
Процесс дислокации пульпозного ядра, метаморфозы в тканях фиброзного кольца, точность места расположения и направления протрузии, нервные защемления и состояние спинного мозга доступно определить сугубо на снимках МРТ.
МРТ позволяет собрать исчерпывающую информацию до самых мельчайших подробностей о состоянии всех дисков и других структурных компонентов на каждом из уровней ПО. На основании посрезовых МРТ-изображений исследуемого отдела в саггитальной плоскости определяются даже мельчайшие протрузии, которые меньше 2 мм. После того как врач утвердит диагноз, назначается адекватное в конкретном случае лечение, которое будет эффективным.
Методы лечения и их эффективность
При протрузиях поясничного отдела рекомендуют консервативную и хирургическую терапию. В ряде случаев консервативный подход помогает качественно бороться с обострениями и рецидивами патологии. Основное предназначение неинвазивных тактик:
- купировать боль и воспаление, создавать благоприятные условия для нервных корешков;
- улучшать кровообращение, обмен веществ, доставку питания на ослабленном участке;
- не допускать прогрессии дискового разрушения и обеспечивать профилактику рецидивов симптомов протрузии;
- увеличивать подвижность больной области;
- предупреждать развитие мышечной атрофии (спины, нижних конечностей);
- по максимуму препятствовать перерождению протрузии в истинную грыжу (к сожалению, на практике рано или поздно такой итог заболевания обычно происходит у большинства пациентов).
Чтобы консервативное лечение действительно приносило пользу, оно должно комплексно и грамотно учитывать все критерии основной патологии, сопутствующие заболевания и индивидуальные особенности организма пациента. Поэтому идеально его спланировать под силу только высококомпетентному доктору, наблюдающему пациента. Итак, что же входит в базовый спектр неинвазивного лечения и эффективны ли его методики?
Методы физиотерапии, ЛФК, массажа допускается реализовывать на практике исключительно при отсутствии признаков воспаления и болевого синдрома, то есть, вне рецидивов. Изначально, в острый период, пациента лечат посредством лекарств, ношения ортопедического бандажа и обеспечения максимального покоя пояснице. Только после полного подавления острой фазы в ход идут озвученные методы.
Клинический опыт показывает, что 5%-10% пациентов с протрузиями нуждаются в хирургическом лечении. Как правило, применяют миниинвазивные пункционные технологии нейрохирургии из профиля нуклеопластики. Далее о показаниях, особенностях и эффективности малоинвазивных процедур.
Операция при протрузии
Напомним, что протрузия – это начальная форма грыжеообразования, когда анатомическая целостность наружной сферы фиброзного кольца сохранена, за счет чего пульпозное ядро все еще находится в диске. Только такая картина заболевания позволяет применять пункционные методы пластики диска ПО. Нуклеопластику человеку с протрузией люмбального/люмбально-крестцового расположения целесообразно рекомендовать лишь при следующих обстоятельствах:
- неэффективность безоперационного лечения на протяжении 3-6 недель;
- частые обострения болезненной симптоматики;
- нарушение функций нервов конского узла;
- хронический рефлекторный и корешковый синдром;
- быстро прогрессирующая динамика развития протрузии.
Пункционная нуклеопластика ориентирована на снижение давления внутри межпозвоночного диска, что благоприятствует возвращению последнего в нормальную форму. Эффект сокращения внутридискового давления и втягивания деформации обратно обеспечивается за счет прямого воздействия на ядро (с целью его частичного разрушения) определенным физическим фактором:
- холодной плазмой (холодноплазменная пластика);
- лазером (лазерная вапоризация);
- электромагнитными волнами (радиочастотная абляция);
- напорной струей изотонической жидкости (устаревшая тактика, гидропластика).
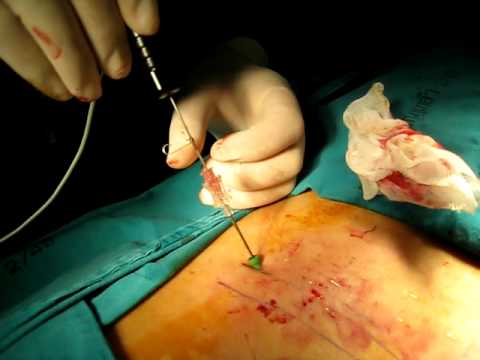
Во время процедуры.
Если протрузия не подтверждена МРТ, а диагностирован разрыв фиброзной части межпозвонковой прокладки, значимость нуклеопластики полностью аннулируется. Операцией выбора при уже сформированных грыжах поясницы является микродискэктомия или эндоскопия.
Отдельно стоит выделить тот факт, что пожилым пациентам (после 50-55 лет) хирургию на поясничных дисках пункционным способом не проводят. Специалисты объясняют это тем, что в силу возрастного старения поясничные межпозвоночные диски в таком возрасте слишком сильно обезвожены. Этот факт свидетельствует о неподатливости недопустимо дегидратированного фиброзного кольца обратному втяжению в зоне выпячивания при использовании любого из видов нуклеопластики. А, следовательно, неэффективности подобных процедур у пожилой аудитории пациентов.
Восстановление после хирургии
Пациента после миниинвазивного несложного сеанса активизируют через 2-3 часа. Большинство прооперированных заметные улучшения отмечают уже в течение первых часов после малоинвазивной хирурги. Возможно, уже сразу после активизации ему разрешат самостоятельно уйти домой. Но во избежание послеоперационных осложнений, которые не исключены и после перкутанной (самой щадящей) операции, назначаются:
- антибиотикотерапия (против инфекций и нагноений);
- прием сосудистых препаратов (против тромбоза конечностей, тромбоэмболии);
- спокойный физический режим, особенно щадящий низ спины на период восстановления;
- специальная лечебная физкультура для хорошего восстановления работоспособности прооперированного отдела, укрепления мышц, профилактики рецидивов;
- ношение поддерживающего корсета на время реабилитации;
- запрет на поднятие тяжестей, пожизненный отказ от тяжелых видов спорта.
В общей сложности реабилитационные мероприятия занимают 2 месяца. Но это не значит, что все эти 2 месяца человек будет ограничен от прогулок, посещения работы, бытовых дел и т. д. Нет, при удачно проведенном вмешательстве пациенты выходят даже на работу уже на 3-5 день. Однако несоблюдение специфического реабилитационного и пожизненного режимов, о которых досконально информирует врач при выписке, сопряжено высокими рисками послеоперационных осложнений. Первым в их числе стоит быстрое повторное возобновление и более прогрессивное течение протрузии.
Читайте также:

