Мышиная лихорадка берут ли в армию
Обновлено: 04.07.2024
Существует такая инфекция, которую переносят грызуны. Эта инфекция очень опасна для человека, попав в организм, она вызывает лихорадку, последствия которой для человеческого организма весьма плачевны. Речь идет о мышиной лихорадке. Но оградиться от нее можно, приняв своевременные меры профилактики.
На языке врачей мышиная лихорадка называется геморрагической лихорадкой с почечным синдромом. Ее относят к одному из самых тяжелых, смертельно опасных инфекционных заболеваний. Вирус, попав в организм человека, поражает мелкие кровеносные сосуды, почки, легкие и другие органы человека.
Как человек может заразиться этим вирусом? Вообще, в окружающую среду вирус мышиной лихорадки попадает с выделениям инфицированных грызунов. Заражение человека может происходить различными путями, но чаще всего оно происходит при непосредственном контакте человека со зверьками, а также употреблении продуктов питания, вдыхания пыли, содержащей выделения грызунов.
Инфекцию можно подцепить в течение всего года, однако наибольшее число заболеваний отмечается в весенне-летний сезон, когда люди выезжают на дачу, в лес, на природу.

Отметим также, на широкое распространение заболевания влияет количество грызунов - носителей вируса. Заразиться мышиной лихорадкой можно и в городе, однако наибольшая вероятность подцепить ее при выезде на природу. Непосредственными источниками этого инфекционного заболевания являются грызуны (чаще всего мыши-полевки, забирающиеся в дачные домики), а также суслики, кроты и другие.
Но, как показывает практика, люди уже в майские праздники начинают выезжать загород, на дачи, где проводят уборку домиков, в которых могут быть выделения грызунов. Тоже самое относится и к летнему периоду.
В чем заключается профилактика мышиной лихорадки? В первую очередь, она сводится к предупреждению контакта с грызунами и их выделениями. Помните о том, что в период долгого отсутствия в дачных домиках в любом случае заселяются грызуны.

Поэтому, приехав летом на дачу, первым делом надо проверить помещение в отсутствие людей. Второй шаг: защитив органы дыхания (подойдет респиратор или ватно-марлевая повязка), надев на руки резиновые перчатки, провести тщательную влажную уборку, провести дезинфекцию. Все постельные принадлежности необходимо выбить, перед этим просушив их на солнце не менее 4 часов.
Все меры по профилактике мышиной лихорадки направленные на предупреждение контактов с грызунами и их выделениями. Запасы продуктов питания и воды надо хранить в плотно закрытой таре. В случае их порчи их лучше уничтожить либо провести термическую обработку.
Помните о том, что любое скопление мусора или отходов привлекает грызунов, создает благоприятные условия для их размножения, тем самым снижает эффективность мероприятий, направленных на профилактику заболевания. Если хотите использовать специальные препараты для уничтожения грызунов, надо выбирать те, у которых есть сертификат соответствия. Помните о том, что против мышиной лихорадки нет вакцины или иммуноглобулина.
С момента заражения до проявления первых признаков лихорадки проходит от 7 до 10 дней. Заболевание на начальной стадии походе на обыкновенное острое респираторное заболевание: повышается температура тела, болит голова, появляется боль в мышцах, общая слабость, потеря аппетита. Иногда симптомами могут быть тошнота и рвота.
У некоторых людей появляется заложенность носа, сухой кашель, туман в глазах. Позже к этим симптомам добавляется боли в пояснице и животе, иногда появляется сыпь. Происходит нарушение функций почек, постоянно мучает жажда, сухость во рту, икота. Могут возникнуть кровотечения - почечные, желудочные, носовые и прочие.
Будьте внимательными, при любых проявлениях заболевания обратитесь сразу к врачу. Лечение может назначить только врач, самолечением заниматься ни в коем случае нельзя.
- Вернуться в оглавление раздела "Микробиология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Коронавирусная инфекция опасна не только воспалением и поражением легочной ткани. Осложнения заболевания, перенесенного в любой форме, касаются сердца, головного мозга и почек. Мочевыделительная система страдает в 59% всех случаев осложнений. Исследования в провинциях Сычуань и Хубэй подтвердили наличие белка в моче у пациентов, почти у каждого второго обнаруживается и кровь.
Симптомы осложнений на почки после коронавируса
При тяжелом течении вирусного заболевания симптомы почечных осложнений появляются практически сразу. Если ковид уже перенесен, первые признаки осложнений напоминают простуду: озноб, дискомфорт, головная боль.
Выраженная клиническая картина:
-
– затрудненное или непроизвольное;
- дискомфорт при опорожнении мочевого пузыря; ног, лица по утрам;
- частые позывы к мочеиспусканию;
- появление примесей в моче;
- повышение артериального давления.
Болевой синдром в поясничной области, ноющая и простреливающая боль, которая временами усиливается.
При первых симптомах осложнений на почки при коронавирусе купировать состояние легче. Если вы недавно перенесли заболевание, тщательно отслеживайте свое состояние и обращайтесь к врачу сразу, как только появится дискомфорт.
Какие осложнения на почки дает коронавирус
Заболевания почек после ковида связаны с угнетением работы клеток – в моче пациентов обнаруживаются следы ДНК вируса, что говорит о его присутствии и в мочевыделительной системе. Чаще всего состояние выражается в почечной недостаточности – острой, переходящей в хроническую.
Острое повреждение почек – один из факторов смертности от ковида при тяжелом течении болезни, потому скрининг необходим как можно быстрее. У некоторых больных вялотекущие и скрытые нарушения в мочевыделительной системе проявляются тут же при заболевании коронавирусом.
Как диагностируется постковидный синдром
Осложнения на почки после коронавируса диагностируются инструментальными и лабораторными методами:
- общий анализ мочи;
- анализ мочи на содержание белка;
- биохимический анализ крови;
- УЗИ почек.
Патология чаще беспокоит пациентов с повышенной свертываемостью крови, потому и коагулограмма входит в перечень диагностических мероприятий.
Факторы риска
Риск получить осложнения на почки после ковида выше у пациентов с такими состояниями:
- почечная недостаточность;
- гломерулонефрит; ; ;
- стриктуры;
- кисты, опухоли.
Таким пациентам особенно важно вовремя проходить диагностику, даже когда признаков отклонений от нормы нет.
Как лечить постковидные осложнения
Если состояние допущено до хронического течения, его можно облегчить под руководством опытного уролога, нефролога. Чем дольше откладывается диагностика, тем больше степень поражения почечной ткани.
Самолечение всевозможными чаями и препаратами только ухудшит состояние – назначать схему лечения может только врач после получения результатов обследования.
Специалисты Государственного центра урологии в Москве занимаются лечением осложнений коронавируса на почки. Обратитесь к опытным врачам высшей категории для своевременной диагностики и терапии – все анализы и прием в одном учреждении. Возможен срочный прием в день обращения!
Акопян Гагик Нерсесович - врач уролог, онколог, д.м.н., врач высшей категории, профессор кафедры урологии ФГАОУ ВО Первый МГМУ им. И.М. Сеченова

Вирус иммунодефицита человека (ВИЧ) – одна из самых сложных и неизлечимых болезней в истории человечества. Благодаря современной медицине с данным заболеванием можно прожить довольно долго, но только в случае своевременной диагностики и лечения. Опасность заключается в том, что больной человек является носителем инфекции и может заражать здоровых людей. Поэтому так важно знать меры профилактики и основные симптомы ВИЧ, а также своевременно обращаться за помощью к врачам при наличии подозрений на инфицирование.
Первые случаи заражения были зафиксированы в 80-х годах в США у мужчин с нетрадиционной ориентацией. Согласно эпидемиологическим данным вирус берет свое начало из Африки. Сегодня он распространился по всей планете. Число новых случаев ВИЧ-инфекции за год составило около 2 млн. Смертность от вируса иммунодефицита человека снизилась на 51%.
- в 12 раз выше у транссексуалов;
- в 13 раз выше у представительниц секс-индустрии;
- в 23 раза выше у потребителей инъекционных наркотиков;
- в 27 раз выше у мужчин нетрадиционной сексуальной ориентации.
Основные признаки ВИЧ
Наиболее частыми признаками ВИЧ на ранней стадии у больных всех возрастов и полов являются увеличенные лимфоузлы до 2-6 см. Поражается не одна группа лимфатических узлов, а сразу несколько – чаще всего в горле, паху и подмышечных впадинах.

Распространенными и отчетливыми симптомами недавно приобретенной ВИЧ-инфекции являются лихорадка (примерно у 8 из 10 пострадавших) и характерная сыпь, о которой сообщает примерно каждый второй пациент. Около 45% недавно инфицированных имеют комбинацию этих двух основных симптомов.
Также очень распространены общая истощенность, потеря аппетита и боли в теле, после чего следуют мышечные боли, воспаление во рту и горле, а также заметная потеря веса. Различий между полами при этом нет. Признаки ВИЧ у женщин и мужчин на ранних стадиях неспецифичны и являются характерными для других заболеваний.
Виды вируса иммунодефицита человека
На протяжении всего периода изучения этого заболевания и поиска эффективного средства для его лечения неоднократно менялась классификация стадий ВИЧ-инфекции.
- грибковые и вирусные заболевания;
- бактериальные инфекции;
- опоясывающий лишай;
- волосатая лейкоплакия;
- туберкулез;
- саркома Капоши.
Симптомы ВИЧ-инфекции
ВИЧ на ранних стадиях у женщин имеет некоторые специфичные симптомы. Характерны обильные выделения из влагалища белого цвета, боль при мочеиспускании и во время полового акта. Симптомы ВИЧ у женщин на ранних стадиях также включают нарушения менструального цикла и дискомфорт внизу живота.
Ранние стадии ВИЧ у мужчин проявляются длительно незаживающими ранами и порезами на теле. Все воспалительные процессы протекают тяжело (бронхиты, фарингиты и пр.). Симптомы ВИЧ на ранних стадиях у мужчин также включают апатию и отрешенность от повседневной жизни. На коже появляются папулы, которые имеют гнойное содержимое.

- лимфаденопатия;
- усталость;
- озноб;
- боль в горле;
- головная боль;
- сильное потоотделение во время сна;
- мышечная боль;
- сыпь на теле и на слизистых оболочках;
- диарея, тошнота, рвота;
- увеличение печени и селезенки;
- потеря веса.
Дети инфицированных женщин также могут заразиться при грудном вскармливании. С помощью профилактических мер риск передачи может быть снижен примерно с 30% до 5%.
У многих детей признаки заболевания могут не ощущаться до 6-7, а иногда даже до 10-12 лет. Признаки ВИЧ включают задержку в физическом развитии, психомоторное недоразвитие, лимфаденопатию, увеличение печени и селезенки (миалгия). Дети часто сталкиваются с ОРЗ, проблемами со стороны ЖКТ. Отмечается сыпь, нарушение кровообращения, анемия и энцефалопатия.
Как передается ВИЧ
- незащищенный половой акт;
- кровь зараженного человека;
- загрязненные медицинские приборы.
Возможные осложнения
- генерализованный туберкулез;
- легочная патология (с последующим развитием дыхательной недостаточности);
- цитомегаловирусная инфекция;
- цирроз печени вследствие развития вирусного гепатита C на фоне хронического алкогольного отравления.
Постановка диагноза
- ПЦР (полимеразная цепная реакция) – метод обнаружения РНК вируса.
- ELISA (иммуноферментный анализ) для определения антител к ВИЧ, которые обычно обнаруживаются через 3 месяца после заражения.
- Иммуноблоттинг (метод применяется после положительного результата ELISA). Суть заключается в определении специфических антител к 3 основным антигенам вирусной оболочки.
Принципы лечения
После острой стадии ВИЧ-инфекции следует интервал без явных проявлений, который обычно может длиться от нескольких месяцев до нескольких лет. На этом этапе иммунной системе удается держать возбудителей ВИЧ под контролем. Благодаря антиретровирусным препаратам сегодня удается продлить эту фазу.

Пациенты с ВИЧ получают высокоактивную антиретровирусную терапию (BAAPT). Она состоит из индивидуально адаптированной комбинации различных препаратов. Существует более 20 лекарств, используемых для лечения ВИЧ. Важно правильное сочетание медикаментов для предотвращения развития резистентности вируса HI.
Меры профилактики
Защитить себя от ВИЧ-инфекции относительно просто. Следует соблюдать осторожность, избегая контакта с потенциально инфицированными людьми.
Кафедра факультетской терапии Дальневосточного государственного медицинского университета,
Хабаровск, Россия.

Журнал "SonoAce Ultrasound"
Содержит актуальную клиническую информацию по ультрасонографии и ориентирован на врачей ультразвуковой диагностики, выходит с 1996 года.
Введение
Геморрагическая лихорадка с почечным синдромом - хантавирусное природно-очаговое заболевание, широко распространенное во многих районах России, странах Европы и Азии. Поражение почек занимает ведущее место в клинике заболевания. Оно наблюдается у 100% больных и протекает в виде острого интерстициального серозно-геморрагического нефрита с развитием острой почечной недостаточности и в большинстве случаев определяет течение болезни [5,8,9].
Процесс восстановления почечных функций после геморрагической лихорадки с почечным синдромом продолжается несколько месяцев, а иногда и лет. В последующем у ряда больных отмечаются хронический пиелонефрит, тубулярные дисфункции, интерстициальный фиброз, артериальная гипертензия [7,10]. В связи с этим у перенесших заболевание возникает необходимость контроля за состоянием почек. Одним из способов такого контроля является применение ультразвуковых диагностических методик.
Цель исследования - изучение возможностей УЗИ для выявления тех или иных изменений в почках у перенесших геморрагическую лихорадку с почечным синдромом.
Материалы и методы
Ультрасонография была проведена 95 перенесшим геморрагическую лихорадку с почечным синдромом (диагноз у всех верифицирован серологически методом непрямых флуоресцирующих антител), возраст от 15 до 52 лет. Из них 23 обследованных перенесли тяжелую, 70 - среднетяжелую и 2 - легкую форму болезни. Обследование проводили от 1 мес до 10 лет после заболевания. У 16 (16,8%) человек выявлены клинико-лабораторные признаки хронического пиелонефрита, развившегося в различные сроки после геморрагической лихорадки с почечным синдромом. Ультрасонографическую картину почек оценивали по форме и размерам, правильности контуров, соотношению внутренних структур (размеры паренхимы почки и чашечнолоханочной системы, толщина коры, высота пирамид), по интенсивности эхосигнала паренхимы и его однородности, состоянию границы между паренхимой и полостной системой почек, структуре чашечно-лоханочной системы. Исследование выполнялось на эхокамерах "Aloka-SSD-280", "AlokaSSD-630" (Япония) и ультразвуковой системе "Sonoline Versa Pro" фирмы "Siemens" (Германия). У 29 переболевших методом ультразвуковой допплерангиографии исследован кровоток в почечных и дуговых артериях. Оценивали кровоток по показателям пиковой систолической скорости (V) и индекса резистентности (RI), представляющего собой отношение разности V и конечной диастолической скорости кровотока к V и отражающего состояние периферического сосудистого сопротивления [4]. В сроки от 1 до 3 мес после болезни обследовано 14 человек (I группа), от 4 до 12 месяцев - 10 (II группа) и от 1 года до 4 лет - 10 человек (III группа). Исследование состояния кровотока выполнено на ультразвуковой системе "Sonoline Versa Pro" фирмы "Siemens" (Германия), оснащенной цветным допплеровским и энергетическим блоками с использованием конвексного датчика частотой 4,5 МГц.
Результаты исследования
Анализ полученных данных показал, что размеры, форма и количественное соотношение внутренних структур почек у перенесших геморрагическую лихорадку с почечным синдромом не были изменены. При качественной же оценке их ультрасонографической картины выявлены заметные отклонения в сравнении со здоровыми лицами. У большинства перенесших геморрагическую лихорадку с почечным синдромом эхогенность пирамид оказалась пониженной, вследствие чего они всегда визуализировались, даже у тучных больных. У 32 (33,7%) обследованных в пирамидах обнаружены участки усиления эхосигнала, имевшие линейную или слегка овальную форму и обычно располагавшиеся в центре и реже - по периферии пирамид (рис. 1). Эти изменения чаще выявлялись в правой почке, которая, как известно, более значительно поражается при геморрагической лихорадке с почечным синдромом [1,7,8]. Среди перенесших заболевание в тяжелой форме описанные структуры встретились у 11 (47,8%) больных, причем у 7 из них - с обеих сторон. После среднетяжелой формы болезни они были обнаружены у 21 (30%) больного, с обеих сторон - только у 5 перенесших геморрагическую лихорадку с почечным синдромом.
Рис. 1. Ультрасонография почек у перенесших среднетяжелую форму геморрагической лихорадки с почечным синдромом.
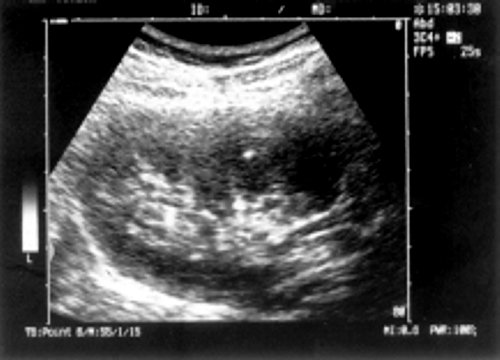
а) Участок усиления эхосигнала овальной формы у основания пирамид правой почки у пациентки, 22 года.
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Два случая склеродермии у военнослужащих (возвращаясь к напечатанному)
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область





На основании данных литературы рассматриваются атипичные формы (течение) ограниченной склеродермии, особенности классификации и диагностики заболевания. Приводятся два собственных наблюдения склеродермии у военнослужащих, представляющие интерес в плане диагностики и принятия экспертного решения.
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Увеличение числа больных склеродермией отмечают ряд авторов [1]. Мы не можем об этом судить из-за редкости патологии в воинском коллективе, о чем писали недавно [2]. Вместе с тем за последний год мы встретились с 2 случаями склеродермии со своеобразной клинической картиной, вызвавшей трудности в диагностике и принятии экспертного решения.
Локализованная (ограниченная) склеродермия (ОСД) — хроническое заболевание соединительной ткани, характеризующееся очаговыми воспалительно-склеротическими изменениями кожи и подлежащих тканей без вовлечения в патологический процесс внутренних органов [4].
Общепринятой классификации нет. В зависимости от клинических проявлений большинство авторов, в том числе военные дерматологи [5], различают несколько форм ОСД — бляшечную (пузырную и глубокую), линейную (полосовидную), пятнистую — поверхностную ограниченную (болезнь белых пятен, белый лихен Цумбуша, первичный склероатрофический лихен), идиопатическую атрофодермию Пазини—Пьерини, ОСД с гемиатрофией лица Ромберга. Различные формы ОСД существенно различаются как по ряду клинических и морфологических признаков, так и по течению [1, 4—8].
Идиопатическая атрофодермия Пазини—Пьерини многими авторами считается абортивным (первичным атрофическим) вариантом ОСД и клинически проявляется длительно существующими, незначительно западающими очагами коричневого или серо-коричневого цвета с фиолетово-сиреневым оттенком без признаков уплотнения кожи. Очаги располагаются чаще всего на туловище (спине) и верхних конечностях [4—8].
Некоторые авторы считают склероатрофический лихен Цумбуша и идиопатическую атрофию Пазии—Пьерини самостоятельными заболеваниями.
Алгоритм обследования больного склеродермией основывается в основном на анамнестических данных и физикальном обследовании. В начале развития ОСД, когда уплотнение еще не выражено и имеется только обесцвеченное пятно, процесс может напоминать витилиго или депигментированное пятно при недифференцированной лепре [8]. Обязательные и дополнительные лабораторные исследования указаны во всех современных руководствах [4].
Среди больных преобладают лица с группой крови 0(I), что косвенно подтверждает генетическую обусловленность склеродермии. Несомненна связь склеродермии с состоянием эндокринной системы. Наличие эндокринных расстройств у больных склеродермией является показанием к назначению препаратов гипофиза, щитовидной железы, околощитовидных желез, половых гормонов [9].
Типична эозинофилия. Реакция на антиядерные антитела обычно положительная у пациентов с генерализованным заболеванием. Исследование биопсийного материала позволяет выявить различную степень воспаления (типично для ранних очагов) и склероз дермы [10]. Приводим два собственные наблюдения.
Из анамнеза: со слов, в 12—14-летнем возрасте появилось темное пятно в области поясницы слева. Врачи в военкомате интересовались происхождением пятна, но поскольку жалоб больной не предъявлял, диагноз не выставлялся. Закончил ВВУЗ и служит на командной должности. В 2004 г. появилось коричневое пятно на левой половине туловища; в 2007 г. — два белых пятна на левой боковой поверхности туловища и спине. Пятно в области поясницы постепенно увеличивалось в размере, уплотнения на очагах никогда не замечал.
Результаты специальных исследований: клинический анализ крови и мочи без патологии; группа крови Аβ (II) резус-положительная; RW — отрицательная, антитела к ВИЧ, НВS антиген, anti HCY не обнаружены; ревматоидный фактор, С-реактивный белок, титр АСТЛ-О не обнаружены; антиядерные антитела (полуколичественный анализ) 0,5; антитела к двуспиральной ДНК — 6,5; антитела к односпиральной ДНК — 7,5 (количественное исследование). Биохимия крови без патологии, кроме увеличения уровня непрямого билирубина до 16,4 мкмоль/л; общего до — 17,9 мкмоль/л; АлАТ до 89,4 ед/л.
Рентгенография органов грудной клетки — без патологии. ЭФГДС: недостаточность кардии; очаговый поверхностный гастрит (антральный отдел желудка). Заключение УЗИ органов брюшной полости, почек и щитовидной железы: признаки диффузных изменений печени (жировой гепатоз?, реактивные изменения?). Рекомендован контроль УЗИ печени через 6 мес. Заключение специалистов: ЛОР, невропатолог, хирург — здоров. Окулист: сложный дальнозоркий астигматизм, амблиопия слабой степени левого глаза. Гастроэнтеролог: стеатогепатит низкой активности.

Биопсия с очага на грудной клетке (рис. 2.), Рисунок 2. Гистопатологическая картина ОСД у больного Г., 34 лет. Значительное истончение эпидермиса с атрофией сосочков; мономорфный коллагеноз дермы с очаговой лимфоидной инфильтрацией, редукция сальных и потовых придатков кожи. Окраска гематоксилином и эозином, ув. 50. заключение: фиброматоз подкожной клетчатки с умеренным хроническим воспалением.
Дерматологический диагноз: ограниченная склеродермия.
Лечение в течение 2 нед (ксантинола никотинат 15% 2 мл внутримышечно ежедневно; трентал 400 мг 2 раза в сутки; эссенциале форте по 1 капсуле 3 раза в сутки, солкосерил 5% мазь 2 раза в сутки на очаги; фонофорез с пелоидином (гель ПО-КУР) клинических изменений не вызвало. На военно-врачебную комиссию офицер не представлялся. Взят на диспансерное наблюдение.
Больной В., 20 лет, солдат, поступил в июне 2009 г. с жалобами на слегка зудящие высыпания на голенях и в области коленных суставов, появившиеся в марте и увеличившиеся в количестве.

Результаты специальных исследований: клинический анализ крови без патологии, кроме относительной эозинофилии 8—11%; анализ мочи без патологических изменений; группа крови 0 (I) резус-положительная; RW — отрицательная, антитела к ВИЧ, НВS антиген, anti HCY не обнаружены; ревматоидный фактор и С-реактивный белок не обнаружены, титр АСТЛ-О 200 МЕ/мл; антиядерные антитела 1,0; гормоны щитовидной железы: ТЗ свободный — 5,66 пмоль/л; Т4 свободный — 10,28 пмоль/л; ТТГ— 0,75 МЕ/мл; антитела к тирепероксидазе — менее 0,16 МЕ/мл. Инцизионная биопсия с очага на голени (рис. 4, а—в), Рисунок 4. Гистопатологическая картина ОСД у больного В., 20 лет. Истончение эпидермиса, редукция сосочков; поля гиалиноза коллагеновых волокон-пучков, с частичным замещением подкожной клетчатки и участки гомогенизации коллагена дермы; диффузно-очаговая лимфоцитарная инфильтрация (и вокруг сосудов); редукция сальных, потовых, волосяных придатков кожи. Окраска гематоксилином и эозином, ув.100 (а, б); ув. 200 (в). заключение: гистологическая картина не противоречит клиническому диагнозу. Рентгенография органов грудной клетки — без патологии; придаточных пазух носа: недоразвитие лобной пазухи. Снижение пневматизации клеток решетчатого лабиринта. При УЗИ органов брюшной полости и почек патологии не выявлено; паренхима щитовидной железы эхонеоднородна за счет анэхогенных множественных образований размерами до 5 мм. Объем щитовидной железы в пределах возрастной нормы. Заключение: ультразвуковые признаки множественных коллоидных кист щитовидной железы. Эндокринолог: коллоидный зоб, эутиреоз. Дерматологический диагноз: ОСД.
В результате проведенного лечения (за время обследования): курс пенициллина, антигистаминная терапия, эутирокс, физиотерапия — очаги остались прежних размеров, но исчезли границы в виде сиреневого валика, явления атрофии сохраняются (рис. 3, ж).
Решением военно-врачебной комиссии больной признан: В — ограниченно годен к военной службе. Заболевание получено в период военной службы.
У одного больного могут быть представлены различные формы ОСД и даже системной склеродермии, что подтверждает мнение о единстве этих форм заболевания. Очаги могут находиться в различной стадии развития [4—8].
Дифференциальный диагноз атрофодермии Пазини—Пьерини с бляшечной склеродермией представляет лишь академический интерес и основывается на отсутствии мраморно-белых, деревянистой плотности бляшек с сиреневым венчиком и склероза дермы, характерных для склеродермии [6].
Течение ОСД медленное, с прогрессированием склероза кожи. Несмотря на различную клиническую картину в обоих случаях первые проявления ОСД возникли в юношеские годы и в дальнейшем медленно прогрессировали в виде появления новых очагов. У офицера по сравнению с солдатом отмечается более длительный анамнез и по гистологической картине явления фиброза более выражены. Профилактика ОСД заключается в диспансерном наблюдении и лечении для предотвращения рецидивов и утяжеления заболевания.
Читайте также:

