Аномально расположенная хорда левого желудочка берут ли в армию рб
Обновлено: 02.07.2024
Малые аномалии развития сердца (МАРС) считают вариантами нормы или пограничными состояниями. Однако МАРС могут с годами сами становиться причиной развития самых разнообразных осложнений или усугублять другие патологические состояния или заболевания. Цель исследования. Выявить распространенность и структуру МАРС у детей и подростков по данным ЭхоКГ. Материал и методы исследования. Были проанализированы результаты 3552 ЭхоКГ детей и подростков в возрасте от 1 года до 16 лет, проведенных в отделении ультразвуковой диагностики клиники Рост ГМУ в период с 2009 по 2013 гг. Результаты исследования и их обсуждение. Выявлены МАРС в следующих группах: аномалий предсердий и межпредсердной перегородки, аорты, левого желудочка и митрального клапана. Выводы. 1.Частота встречаемости малых аномалий развития сердца остается стабильной за последние пять лет. 2.Наиболее часто выявляются малые аномалии левого желудочка: дополнительные хорды и трабекулы, пролапс митрального клапана.

2. Гнусаев С.Ф., Белозеров Ю.М. Эхокардиографические критерии малых аномалий сердца // Ультразвуковая диагностика.- 1997.- № 3. - С.23-27.
4. Мутафьян О.А. Пороки и малые аномалии сердца у детей и подростков. СПб: Изд. дом СПбМАПО, 2005.-480 с.
6. Eidem B.W., Cetta F., O′Leary P.W. Echocardiography in Pediatric and Adult Congenital Heart Disease. Philadelphia, 2009.- 500 p.
Малые аномалии развития сердца (МАРС) анатомические изменения архитектоники сердца и магистральных сосудов, причиной возникновения которых является наследственно детерминированная соединительнотканная дисплазия сердца 6. МАРС в ряде случаев являются основой кардиоваскулярной патологии у детей, вместе с тем, некоторые исследователи считают их вариантами нормы или пограничными состояниями. Однако МАРС могут с годами сами становиться причиной развития самых разнообразных осложнений или усугублять другие патологические состояния или заболевания [6]. Превышение установленного порогового уровня сердечной стигматизации у здоровых детей (более 3 малых аномалий развития сердца) свидетельствует о возможном неблагополучии как в отношении факторов, влияющих на формирование здоровья, так и показателей, характеризующих его [2]. Частота выявления их при эхокардиографическом исследовании (ЭхоКГ) среди детей и подростков колеблется от 39 до 68,9 % [2, 6].
Цель исследования. Выявить распространенность и структуру МАРС у детей и подростков по данным ЭхоКГ.
Материал и методы исследования. Были проанализированы результаты 3552 ЭхоКГ детей и подростков в возрасте от 1 года до 16 лет, проведенных в отделении ультразвуковой диагностики клиники Рост ГМУ в период с 2009 по 2013 гг.
Исследования проводили на ультразвуковых сканерах в B-режиме, режимах импульсно-волновой, постоянно-волновой и цветовой допплерографии. Статистическая обработка полученных результатов проводилась методами вариационной статистики, все значения результатов обработаны с использованием компьютерных стандартных программ Microsoft Windows VISTA , Microsoft Excel 2007.
Результаты исследования и их обсуждение. В соответствие с классификацией [2] были выявлены МАРС в следующих группах: аномалий предсердий и межпредсердной перегородки, аорты, левого желудочка и митрального клапана.
1.Аномалии предсердий и межпредсердной перегородки: увеличенная заслонка нижней полой вены более 1 см, открытое овальное окно (рис.1), небольшая аневризма межпредсердной перегородки (рис.2).
Рис.1. Ультразвуковая томограмма сердца. Апикальная четырехкамерная позиция. Открытое овальное окно. RA – правое предсердия, RV – правый желудочек, LA – левое предсердие, LV – левый желудочек.
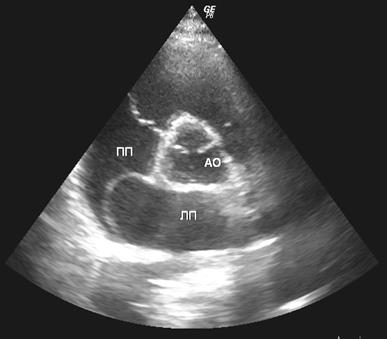
Рис.2. Ультразвуковая томограмма сердца. Парастернальная позиция по короткой оси левого желудочка на уровне аортального клапана. Аневризма межпредсердной перегородки. АО – восходящая аорта, ЛП – левое предсердие, ПП – правое предсердие.
2.Аномалии аорты: дилатация синусов Вальсальвы, клапан аорты с двумя (рис.3) или четырьмя заслонками (рис.4), асимметрия заслонок клапана аорты, пролабирование заслонок клапана аорты.
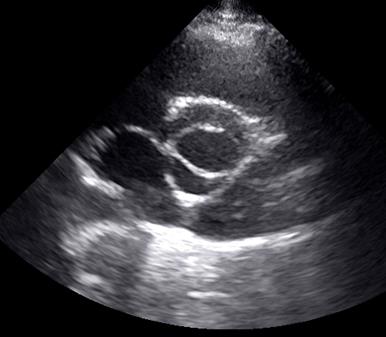
Рис.3. Ультразвуковая томограмма сердца. Парастернальная позиция по короткой оси левого желудочка на уровне аортального клапана. Двустворчатый аортальный клапан.
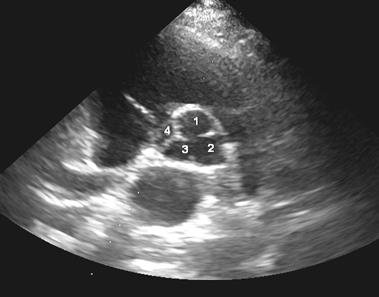
Рис.4. Ультразвуковая томограмма сердца. Парастернальная позиция по короткой оси левого желудочка на уровне аортального клапана. Четырехстворчатый (1-4) аортальный клапан.
3.Аномалии левого желудочка: деформация выносящего тракта желудочка с систолическим валиком в верхней трети межжелудочковой перегородки, разнонаправленные трабекулы в полости левого желудочка (рис.5), небольшая аневризма межжелудочковой перегородки.
Рис.5. Ультразвуковая томограмма сердца. Парастернальная позиция по короткой оси левого желудочка на уровне митрального клапана. Малая аномалия развития – дополнительная хорда в полости левого желудочка. RV – правый желудочек, LV – левый желудочек.
4.Аномалии митрального клапана: пролабирование митрального клапана (рис.6), эктопия крепление сухожильных хорд створок клапана, аномальное расположение оснований сосочковых мышц.
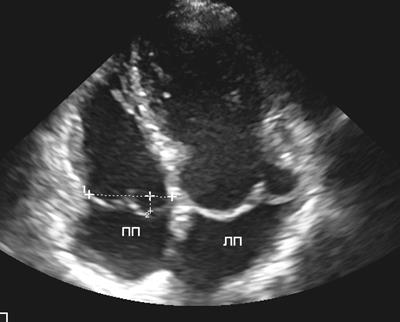
Рис. 6. Пролапс митрального и трехстворчатого клапанов. Апикальная четырехкамерная позиция.
Выявлены следующие малые аномалии развитиях сердца: ложные хорды левого желудочка и дополнительные трабекулы - 2900 случаев (81,6%), увеличенный евстахиев клапан - 398 случаев (11%), аневризма межпредсердной перегородки - 62 случая (2%), пролабирование митрального клапана (ПМК) - 693 случая (19,5%), дилятация синусов Вальсальвы – 129 случаев (3,6%), асимметрия створок клапана аорты – 78 случаев (2,1%), открытое овальное окно – у 28 ребенка (0,78%). Причем, у 3161 ребенка (70,8% от всех выявленных МАРС), выявлено различное сочетание аномалий. Так одновременно были диагностированы ПМК и ложные хорды левого желудочка (693 случая - 19,5%), ПМК (498 случаев – 12%), ложные хорды левого желудочка и увеличенный евстахиев клапан (352 случая - 8%).
Установлено, что пролапс митрального клапана и аномальные хорды левого желудочка более чем в 90% случаев сопровождались различными нарушениями ритма и проводимости сердца. Некоторые формы аритмий требуют медикаментозной коррекции, в связи с чем важна ранн
It was defined that the mitral valve prolapse and anomalous chords of the left ventricle were accompanied by different disorders of rhythm and conductivity of heart more than in 90% of cases. Some forms of arrhythmia require medical correction, therefore, early diagnostics of arrhythmias in cardiac connective tissue dysplasia is critical.
Синдром дисплазии соединительной ткани сердца (ДСТС) объединяет многочисленную группу аномалий соединительнотканного каркаса сердца и заслуживает особого внимания ввиду его большой распространенности и значимости клинико-функциональных проявлений. Широкое распространение, прогредиентное течение и полиоорганность поражения при дисплазии соединительной ткани делают ее существенной медико-социальной проблемой. Синдром ДСТС привлекает пристальное внимание исследователей также в связи с риском развития серьезных осложнений, таких как инфекционный эндокардит, тромбоэмболии, аритмии, которые могут являться причинами внезапной смерти больных [1]. Наряду с этим частота встречаемости (от 50% до 90%) и широта спектра аритмий сердца при наследственной ДСТС остаются до сих пор сложной проблемой аритмологии. Последнее десятилетие ХХ столетия ознаменовалось рождением нового направления — генетической кардиологии, интегрирующей концепции и технологии молекулярной генетики для познания этиологии, патогенеза и механизмов клинического полиморфизма нарушений сердечного ритма и проводимости. С позиций клинической патофизиологии среди значительного количества гипотез патогенеза нарушений сердечного ритма и проводимости при ДСТС наиболее рациональными являются следующие.
1. Гипотеза вегетативной, нейропсихогенной и эндокринной дисрегуляции, которая формирует дисфункцию синоатриального узла, активирует суправентрикулярные и желудочковые центры латентного автоматизма, меняет рефрактерность проведения импульса по атриовентрикулярному соединению и системе Гиса–Пуркинье. Установлено, что клетки, которые расположены в створках митрального клапана, при ДСТС в условиях гиперкатехолемии и симпатикотонии формируют спонтанную автоматическую импульсацию, проводящуюся на ближайшие отделы миокарда предсердий. Клетки атриовентрикулярного соединения и митрального клапана имеют эмбриологическое сродство, поэтому даже при постоянной эктопической активности могут быть причиной реализации различных видов суправентрикулярных аритмий сердца.
.jpg)
ПМК часто сопровождается митральной регургитацией (МР), выявляемой с помощью допплер-ЭхоКГ. Чем выше степень провисания створок, тем вероятнее развитие МР, которая определяет тяжесть течения ПМК. Кроме того, риск развития других осложнений ПМК, таких как внезапная смерть, инфекционный эндокардит, желудочковые аритмии, возрастает с увеличением степени МР.
У больных ПМК часто наблюдаются различные нарушения ритма и проводимости. По данным разных авторов, желудочковая экстрасистолия (ЖЭС) встречается в 18–90% случаев, наджелудочковая экстрасистолия (НЖЭС) — в 16–80%, синоаурикулярные блокады — в 3,2–5%, атриовентрикулярные блокады — в 0,9–9% случаев [2, 4, 8, 9]. Установлено, что пациенты с идиопатическим ПМК и ЭхоКГ-критериями и/или аномальной тракцией папиллярных мышц 8 мм и более имеют повышенный риск возникновения желудочковой аритмии. У больных с ПМК на фоне выраженной аномальной тракции папиллярных мышц желудочковые экстрасистолы высоких градаций по Лауну регистрируется в 50% случаев. Вероятно, выраженная аномальная тракция папиллярных мышц вызывает электрофизиологическую нестабильность локального участка миокарда левого желудочка, предрасполагающую к желудочковым аритмиям. Возникновение наджелудочковых экстрасистол связывают с увеличением и изменением электрической активности клеток левого предсердия, подвергающегося раздражению в период систолы пролабирующей створкой митрального клапана и/или струей митральной регургитации.
Неоднозначная клиническая симптоматика недифференцированных ДСТС, отсутствие четких диагностических критериев, противоречивые представления о механизмах формирования выявляемых синдромов свидетельствуют о необходимости изучения таких наиболее частых проявлений дисплазии соединительной ткани, как ПМК и АХЖ.
Целью настоящей работы было изучение аритмогенных свойств ДСТС у работников железнодорожного транспорта. Частота нарушений ритма и проводимости сердца оценивалась по результатам холтеровского мониторирования ЭКГ. Поводом для госпитализации обследованных служило выявление аритмий на ЭКГ во время профосмотра.
Материалы и методы исследования
При анализе историй болезни кардиологического отделения за 3 года выявлено 46 пациентов, имеющих ДСТС. 43,5% обследованных имели ПМК, 56,5% — аномальные хорды левого желудочка (АХЛЖ). Наиболее часто ДСТС выявлялись в возрастных группах 26–29 лет (32%), 35–39 лет (26,1%) и 30–34 лет (13%). Достоверно чаще ДСТС регистрировались у мужчин (91,3% случаев), нежели у женщин, что, по-видимому, обусловлено превалированием мужского контингента обследуемых. Пролапс митрального клапана выявили у 80% мужчин и 20% женщин, наиболее часто — в 60% случаев он регистрировался в возрастной группе 30–39 лет. Аритмии и нарушения проводимости при ПМК обнаруживают достаточно часто, по данным различных авторов, от 50% до 70% случаев [8–11]. Диапазон выявляемых аритмий отличается разнообразием (желудочковая и предсердная экстрасистолия, пароксизмальная наджелудочковая тахикардия, постоянная и пароксизмальная формы фибрилляции предсердий, желудочковые тахикардии, атриовентрикулярные блокады, синдром слабости синусового узла и Вольфа–Паркинсона–Уайта [2, 8].
Аномальные хорды левого желудочка в подавляющем большинстве случаев также регистрировали у мужчин (92,6% случаев) в возрастной группе 20–29 лет у 55,6% обследованных, в возрастной группе 30–39 лет — в 25,9% случаев. Установлено, что АХЛЖ способны увеличивать риск развития электрической нестабильности миокарда [9].
Согласно данным литературы психовегетативные расстройства являются наиболее частыми внесердечными симптомами ПМК. К ним относятся: астенические расстройства, повышенная психомоторная возбудимость, необоснованная тревога и страх [10, 12–14]. На основании проведенного анализа встречаемости клинических симптомов у пациентов с ДСТС установлено, что в клинической картине доминировали жалобы на общую слабость и утомляемость (17,4%), учащенное сердцебиение (15,2%), колющие или давящие боли в области сердца (8,7%), головокружение (6,5%) и вегетативные пароксизмы (6,5%). Бессимптомный вариант ДСТС наблюдался у 63% обследованных. Гораздо реже и с одинаковой частотой (в 2,2% случаев) у больных имели место обмороки, одышка, перебои в работе сердца, головные боли. Из сопутствующих поражений внутренних органов на фоне ДСТС наблюдались: нефроптоз (4,3%), спонтанные геморрагии (10,9%), нейроциркуляторная дистония (4,3%).
При физикальном обследовании у 90% больных с ПМК регистрировался систолический шум на верхушке сердца. При ЭхоКГ систолическое смещение передней створки митрального клапана наблюдалось у 75% больных: без регургитации у 55% больных, с регургитацией у 20% больных. Систоличесое смещение обоих створок имело место у 20% пациентов с ПМК: без регургитации у 80%, с регургитацией у 20%. У всех обследованных обнаружена I степень выбухания митрального клапана.
Частота нарушений ритма и проводимости оценивалась по результатам холтеровского мониторирования ЭКГ. Наиболее часто регистрировались одиночные желудочковые (28,3%) и предсердные (26,1%) экстрасистолы, синдром ранней реполяризации желудочков — 23,5% и укорочение интервала PQ (19,6%). Гораздо реже встречались: синусовая тахикардия (10,9%), синусовая аритмия (6,5%), синдром слабости синусового узла (4,3% — у мужчин в возрастной группе 30–39 лет), сложные нарушения ритма и проводимости (более двух — 15,2%).
Выводы
Таким образом, нарушения ритма при ДСТС касаются всех класификационных механизмов аритмий и встречаются более чем в 90% случаев. Среди широкого спектра различных нарушений ритма и проводимости сердца особенно часты желудочковые и суправентрикулярные экстрасистолы, вегетативная дисфункция синусового узла и синдром укорочения интервала PQ, свидетельствующий о наличии добавочных проводящих путей. Высокая частота сочетания добавочных проводящих путей и ПМК, по-видимому, не являются случайным совпадением часто встречающихся аномалий, а должны рассматриваться как взаимосвязанные явления, свойственные ДСТС. Некоторые формы аритмий способны значительно ухудшать качество жизни пациентов и, следовательно, требуют медикаментозной коррекции. В связи с вышесказанным ранняя диагностика нарушений ритма и проводимости при ДСТС приобретает особое значение. Всем пациентам с ПМК и ЛХЛЖ следует проводить ЭКГ-исследование, а при наличии жалоб на сердцебиение и перебои — 24-часовое мониторирование ЭКГ. Доказанная аритмогенность ДСТС имеет большое практическое значение для обследуемого контингента клиники, работающей в системе железнодорожной медицины. Между тем вопросы принятия решений о профессиональной пригодности лиц с ПМК и ложными хордами левого желудочка при медицинском отборе для освоения профессий повышенного риска, обеспечивающих безопасность движения поездов, остаются недостаточно разработанными. Совершенно понятно, что более жесткий отбор при приеме на работу, связанную с обеспечением безопасности движения железнодорожного транспорта, мог бы в последующем предотвратить много личных трагедий, связанных с необходимостью отстранения от профессиональной деятельности из-за появления и прогрессирования симптомов нарушений ритма и проводимости у лиц с ДСТС.
Литература
И. В. Андрющенко, кандидат медицинских наук
Е. В. Малинина 1

Введение. Малые аномалии сердца (МАС) как морфологическая основа функциональных изменений сердечной деятельности способны усугублять течение органических поражений сердца. К наиболее изученным МАС относятся ложные хорды левого желудочка (ЛХЛЖ) и пролапс митрального клапана. Распространенность, связь с внешними признаками дизэмбриогенеза, а также прогностическое значение отдельных МАС изучены недостаточно.
Материалы и методы. Обследовано 611 практически здоровых людей в возрасте от 18 до 23 лет (средний возраст 20,3 ± 1,6 года), из них 257 юношей и 354 девушки. Всем обследованным выполнено фенотипическое, антропометрическое и эхокардиографическое обследования. Для выявления связей МАС с нарушениями сердечного ритма 205 обследованным выполнено холтеровское мониторирование ЭКГ.
Результаты. МАС выявлены у 90 % обследованных лиц: аневризма межпредсердной перегородки (24 %), пролапс трикуспидального клапана (23,4 %), асимметрия аортального клапана (20,6 %), добавочные папиллярные мышцы (39,4 %) и ЛХЛЖ (75,1 %). Корреляционный анализ показал наличие связей между этими МАС и костными признаками дизэмбриогенеза (деформациями грудной клетки, арахнодактилией, долихостеномелией и арковидным нёбом), а также нарушениями сердечного ритма (суправентрикулярными и желудочковыми экстрасистолами, миграцией водителя ритма и эпизодами АВ-блокады 1-й степени). У пациентов с марфаноидной внешностью выше среднее число МАС (2,1 ± 1,4 vs 0,9 ± 0,7, p

Рис. 1. Корреляционные связи малых аномалий сердца с костными признаками дизэмбриогенеза и особенностями сердечного ритма. Прямая линия — прямая корреляционная связь, пунктирная линия — обратная корреляционная связь
Fig. 1. Correlations of small heart anomalies with bone signs of dysembryogenesis and heart rhythm features. Direct line – direct correlation, dotted line — reverse correlation
Существование тесной связи между МАС и костными признаками дизэмбриогенеза подтверждается высокой частотой выявления отдельных МАС у лиц молодого возраста с марфаноидной внешностью (рис. 2).

Рис. 2. Распространенность малых аномалий сердца у лиц молодого возраста с марфаноидной внешностью
Fig. 2. Prevalence of small heart anomalies in young people with marfanoid habitus
Молодым людям с марфаноидной внешностью свойственно более частое выявление значимых ЛХЛЖ, пролапса трикуспидального клапана, асимметрии аортального клапана и аневризмы межпредсердной перегородки (р ×
Об авторах
Евгений Владимирович Тимофеев
канд. мед. наук, доцент, кафедра пропедевтики внутренних болезней
Эдуард Геннадьевич Малев
д-р мед. наук, профессор, кафедра пропедевтики внутренних болезней
Эдуард Вениаминович Земцовский
д-р мед. наук, профессор, кафедра пропедевтики внутренних болезней
Список литературы
Дополнительные файлы
1. Рис. 1. Корреляционные связи малых аномалий сердца с костными признаками дизэмбриогенеза и особенностями сердечного ритма. Прямая линия — прямая корреляционная связь, пунктирная линия — обратная корреляционная связь

2. Рис. 2. Распространенность малых аномалий сердца у лиц молодого возраста с марфаноидной внешностью

© Тимофеев Е.В., Малев Э.Г., Земцовский Э.В., 2020
Эта статья доступна по лицензии Creative Commons Attribution 4.0 International License.


Хорда в сердце является одной из самых распространенных врожденных аномалий сердечной мышцы на сегодняшний день. Частое ее выявление возможно благодаря развитию медицинского диагностического оборудования, которое позволяет проводить эхокардиографию сердечной мышцы. Обнаруживается чаще в детском возрасте, потому как шумы в детском сердце прослушиваются легче.
Мировые врачи пришли к общему выводу при изучении сердечной аномалии, что особой опасности для жизнедеятельности она не несет, однако все же имеет некоторые особенности.
Что такое хорда в сердце?
Сердечная мышца в норме состоит из таких частей:
- правый желудочек;
- левый желудочек;
- левое предсердие;
- правое предсердие;
Также в органе присутствуют вспомогательные клапаны, которые помогают качать кровь. Нормальная циркуляция крови по сосудам организма с достаточной скоростью обеспечивается ритмичными сокращениями сердечной мышцы. Клапаны при этом подвижны и выполняют функцию впуска и выпуска крови из сердца.
Хорды выполняют важную защитную функцию клапанов сердца от провисания со временем. Они представляют собой крепкие сухожильные нити, которые прикрепляются к створкам предсердно-желудочковых клапанов. Хорды обеспечивают нормальную работу подвижных клапанов, придерживая их. При нормальном развитии к каждой створке клапанов должна быть прикреплена одна хорда.
Какие бывают хорды в сердце?
Хорды в сердце делятся на 3 вида:
- Естественные – те, которые заложены природой для обеспечения нормальной работы сердца. Они помогают клапанам сокращаться и перегонять кровь по телу. Также имеют функцию защиты от провисания клапанов с возрастом.
- Аномальные – дополнительные хорды, которые делятся на некоторые подвиды и создают некоторые препятствия нормальной работе сердечного органа.
- Ложная хорда в сердце – при прослушивании сердца могут быть обнаружены шумы, ошибочно принятые доктором за хорды, однако, при дальнейшем диагностировании их не обнаруживается, а шумы появляются как следствие другой причины.
Аномальная хорда в сердце может делиться на такие подвиды:
- хорды правого желудочка – около 5% случаев;
- хорды левого желудочка – около 95% случаев;
- единичные – 70%;
- множественные – 30%;
- диагональные;
- продольные;
- поперечные;
- верхушечные;
- серединные;
- базальные;
Правильное определение типа дополнительной хорды имеет большое значение для пациента, так как различные виды хорд могут приносить разные неудобства в жизнедеятельности человека.
Специалисты в ходе проведенных исследований разделили существующие хорды на 2 категории:
Пациенты, патологии которых относятся ко 1-му типу хорд, должны находиться под наблюдением доктора и периодически проходить обследования.
Так, например, единичные продольные хорды в желудочках сердца не создают препятствий для нормальной работы сердечного органа, а если хорда располагается поперек – она может существенно затруднять нормальный отток крови.
Множественные хорды часто являются наследственным заболеваниям и могут в дальнейшем провоцировать развитие некоторых сердечных заболеваний:
- аритмии;
- нарушения желудочковой проводимости;
- ишемический инсульт;
- в редких случаях могут спровоцировать сердечный приступ;
Множественные хорды должны находиться под наблюдением кардиолога для того, чтобы в случае необходимости вовремя начать лечение патологии.
Выделяют 2 основных вида дополнительных аномальных хорд: незначимая для гемодинамики сердца и гемодинамически значимая.
Незначимые сухожильные нити делятся зависимо от расположения на:
Эти виды не опасны для функционирования сердца, так как они не препятствуют движению кровяных потоков.
Что касается гемодинамически значимой, то к ней относятся хорды поперечного типа. Это достаточно опасное состояние, которое требует постоянного контроля кардиологом.
Это образование может мешать крови перемещаться в полостях сердца и тем самым нарушать общее состояние органа и его работу. Такое нарушение у детей может вызывать аритмию и другие патологии.
В процессе роста ребенка разновидность хорды может поменяться, то есть меняется ее расположение.
Также различают дополнительную хорду зависимо от количества образований. А именно:
- единичная (развита у 70 % пациентов);
- множественные (по статистике проявляются у 30% всех пациентов).
Дополнительная хорда в сердце – что это такое?
Дополнительная хорда в сердце у ребенка формируется еще на стадии беременности, когда закладывается сердечная мышца. Зачастую они бывают единичные и не доставляют дискомфорта. Она не является серьезной патологией, которая требует врачебного вмешательства, однако, после обнаружения требуется периодическое наблюдение у специалиста.
Дополнительная хорда имеет следующие характеристики:
- Не имеет влияния на гемодинамику – такие хорды являются доброкачественными образованиями в сердечной мышце, которые никак не влияют на ее нормальную деятельность и не требуют лечения.
- Влияет на гемодинамику – в данном случае хорда тем или иным способом влияет на сердечную деятельность, особенно это касается поперечных хорд, и требует периодического наблюдения у специалиста с возможным назначением лечения.
Не всегда аномальное образование внутри сердца может быть выявлено, бывают случаи, когда люди годами живут, ничего не подозревая.
Причины аномалии
Существует несколько возможных причин, когда у ребенка при внутриутробном развитии образуется хорда левого желудочка сердца.
К ним можно отнести:
- наследственный фактор. когда один из родителей ребенка также имеет лишние жилистые образования внутри сердца, чаще всего передается по материнской линии;
- неправильный образ жизни матери – употребление наркотических веществ, напитков с содержанием алкоголя или курение табачных изделий может негативно повлиять на формирование плода. Особенно, если данные факторы имели место быть на 5-6 неделе беременности, когда идет активное формирование сердечной мышцы ребенка;
- неправильное питание с чрезмерным содержанием жиров животного происхождения;
- большие физические нагрузки на беременный организм;
- внутриутробные инфекции у плода;
- сниженный иммунитет матери в первом триместре беременности;
- проживание в загрязненном регионе (отходы химической и тяжелой промышленности, повышенный радиационный фон);
- частые стрессовые ситуации. которые имеют влияние на нервную систему и психику;
Для того, чтобы выносить и родить здорового ребенка без патологий развития, необходимо всячески ограждать себя от воздействия негативных факторов, которые могут иметь влияние на формирование ребенка.
Образ жизни после обнаружения ложной хорды левого желудочка
Если же у вас были обнаружены дополнительные хорды левого желудочка, а также они как-то особенно расположены или же их очень много, может иметь место достаточно серьезное нарушение привычного сердечного ритма.
В обязательном порядке надо знать и о том, что в такой распространенной ситуации возникают релаксационные нарушения левого желудочка. Вам потребуется снизить физические нагрузки, так как вы нанесете серьезный вред сердечной мышце – она попросту не сможет справляться с активной перекачкой крови. Не стоит рисковать, поэтому лимитируйте занятия активный спортом.
Тем пациентам, у которых есть хотя бы дополнительная хорда левого желудочка, рекомендуется регулярно проходить тщательный профессиональный осмотр у своего кардиолога, делать ЭКГ. Также полезно предусмотреть все меры профилактики инфекционного эндокардита. Забота о сердце и о здоровье в целом не будет лишней для вас. Лучше перестраховаться и быть спокойным за свой организм.
Разные врачи, конечно, дают разные советы, когда находят у больного хорду дополнительного типа левого желудочка. Кто говорит, что надо делать только гимнастику и постоянную лечебную физкультуру, а кто утверждает то, что особых противопоказаний нет, поэтому надо категорически исключить только подводное плавание и эмоциональные прыжки с парашютом. Если же ребенка с таким действительно распространенным диагнозом отдать в профессиональный спорт, необходим частый и обязательный контроль функционирования сердца.
Хорда левого желудочка является той причиной, по которой в армию практически не берут. Но ведь могут и вдруг закрыть на это глаза, так как болевых симптомов молодой человек может попросту не ощущать.
Вывод таков, что идти на танцы с такой хордой полезно, постоянно следить за своей физической формой также рекомендовано. Если есть особая необходимость, врач пропишет вам курс занятий ЛФК. Он проходит непосредственной в вашей поликлинике, где вы будете находиться под бдительным контролем специалистов. Упражнения подбираются строго индивидуально, чтобы не нарушить ритм работы вашего сердца.
Если после таких тренировок, наблюдается улучшение состояния сердечной мышцы, дополнительных хорд левого желудочка, врач, спустя определенный промежуток времени, отправит вас на эти занятия вновь. Положительную динамику можно увидеть практически сразу. Но несомненно помните и о том, что если вы ощущаете сильное напряжение или же какие-то непонятные боли в сердце, об этом надо сразу сообщать тренеру и кардиологу. Возможно, необходимо коррекция тренировок и физической нагрузки, которая была выбрана изначально.
Симптомы и диагностика
В раннем детстве хорда в сердце может никак себя не проявлять и быть обнаруженной совершенно случайно, в ходе обследования другого заболевания. Также это правило касается одиночных хорд, которые располагаются в левом желудочке.
При наличии аномалий в правом желудочке во множественном количестве или поперечного расположения, можно заметить у ребенка следующие симптомы:
- учащенное сердцебиение;
- частая и быстрая утомляемость;
- чувство слабости в теле;
- появление частых головокружений;
- дискомфорт и покалывания в области сердца;
- частая смена настроения;
- нарушение сердечного ритма.
При наличии образований в правом желудочке не всегда эти проявления можно заметить в раннем детстве. Чаще всего они проявляются в период активного роста ребенка – в младшем и среднем школьном возрасте.
При подозрении на наличие хорды необходимо обратиться к врачу-педиатру, который проведет исследования, и при необходимости направит к кардиологу.
Для диагностики заболевания проводятся следующие мероприятия:
-
доктор подробно расспрашивает ребенка о п

роявлениях патологии и общем самочувствии;
На сегодняшний день у всех детей в возрасте 1 месяца снимают показания электрокардиограммы для диагностирования возможных сердечных заболеваний с целью профилактики и своевременного лечения патологий.
Диагностические методы
Диагноз МАРС ДХЛЖ не всегда устанавливается именно у новорожденных. Иногда пациент длительный период времени даже не подозревает о наличии аномалии. В детском возрасте обнаружить отклонение может педиатр, а во взрослом – терапевт.

Пациенту для установления точного диагноза назначается УЗИ сердца
Первичный диагноз устанавливается на основании наличия постороннего шума в сердце. Подтвердить его можно при помощи различных исследований. К основному методу диагностики относится УЗИ. Могут быть рекомендованы дополнительные процедуры:
ЭКГ проводится для того, чтобы исключить риск присутствия сбоев в функционировании сердца. Возможен суточный мониторинг.
Дополнительная хорда левого желудочка у ребенка, обнаруженная в грудном возрасте, может со временем исчезнуть.
Проявления дополнительной хорды в сердце и к каким нарушениям приводит?
Дополнительная хорда в сердце может никак не проявляться, а может приводить к симптомам, описанным выше – это зависит от их количества и места конкретного расположения. Родителям важно не игнорировать жалобы ребенка на быструю утомляемость и плохое самочувствие, а провести тщательную диагностику у специалиста.
Последствия наличия новообразования в сердечной мышце могут быть следующими:
- иногда при росте органа хорда может сместиться или уменьшиться в размерах, став недоступной для ее диагностирования. В этом случае она никак не может помешать нормальной жизнедеятельности ребенка;
- появление нарушения кровеносной проводимости мышцы;
- аритмия;
- эндокардит;
- тромбофлебит;
- в тяжелых случаях ишемический инсульт;
- быстрая утомляемость даже при умеренных физических нагрузках;
- сильные головокружения, иногда обмороки;
- сбои ритма работы сердца;
- частые перепады настроения;
- высокий рост;
- худощавое телосложение;
- гипермобильность суставов;
- деформацией костной ткани;
- заболеваниями желудочно-кишечного тракта;
- болезнями почек и выделительной системы;
Сказать точно, опасна ли хорда в сердце невозможно – нужно тщательно анализировать ситуацию, симптомы и вид новообразования.
Лечение последствий дополнительной хорды
Зачастую при обнаруженной дополнительной хорде лечение не назначается, однако, при тяжелых случаях патологий с проявлениями в виде дискомфорта и боли в области сердца могут быть назначены доктором следующие препараты:
- витаминизированные комплексы, обогащенные витаминами группы В;
- препараты с содержанием магния и калия;
- антиоксиданты;
- ноотропные средства.
Следует помнить о том, что лекарственные средства назначаются только специалистом после проведения диагностических мероприятий.
В особенно тяжелых случаях, когда множественные хорды мешают нормальному функционированию сердечной мышцы, может быть назначена операция, однако, такое случается крайне редко.
Лечение
Как правило, никаких особых методов лечения для детей не применяют. Врачи рекомендуют просто соблюдать режим дня. Также важно правильное питание, которое будет обогащать организм полезными микроэлементами и витаминами. Немедикаментозным методом лечения также является массаж и закаливание.
Что касается физических нагрузок, то они, конечно, нужны ребенку, но должны быть умеренными. Важно, чтобы ребенок не испытывал переутомления как физического, так умственного и эмоционального.
Конечно, заниматься профессиональным спортом не рекомендуется, так как он предполагает большие нагрузки на организм. Для детей с дополнительной хордой можно установить шведскую стенку.
В некоторых случаях назначена спокойная лечебная физкультура. При всех занятиях важно чередовать отдых и труд. Ребенку с таким диагнозом нужно избегать нервных стрессов, потрясений и т.д.
Медикаментозная терапия при ложной хорде сердца у детей может заключаться в приеме магнийсодержащих препаратов, а также витаминов группы В и РР.
Могут назначаться и другие препараты, которые тщательно подбираются врачом согласно возрасту больного. Все эти препараты назначают к приему только тем, у кого есть жалобы и проявляются симптомы наличия дополнительных соединительных нитей.
Как видите, ложная хорда сердца у ребенка – это аномалия, при которой невозможно предсказать состояние здоровья в будущем. Например, она может не проявиться никак, и человек не будет ощущать никакого дискомфорта на протяжении всей жизни.
Но могут быть при этой аномалии и структурные изменения, которые приводят к заболеваниям сердца в будущем и требуют лекарственного воздействия. Согласно медицинской практике осложнения при этом проявляются крайне редко.
Часто диагностируют такое изменение у детей от рождения и до 3 лет. Так как сейчас почти всем новорожденным в возрасте 1 месяц назначают УЗИ сердца. Это делают, так как достаточно много детей сегодня имеют различные патологии сердца уже с рождения.
Рекомендации при аномалии – образ жизни, что нельзя делать?
Для поддержания нормальной жизнедеятельности человека с аномалиями развития сердечной мышцы необходимо соблюдать следующий образ жизни:
-
с детского возраста закалять

организм. это полезно не только для укрепления сердечно-сосудистой системы, но и для профилактики острых респираторных заболеваний, укрепления общей выносливости организма;
С легкой степенью патологии можно вести нормальный образ жизни, не отказывая себе в активных увлечениях и занятиях спортом. Однако, дополнительная хорда и армия – несовместимые понятия, так как там даются большие физические нагрузки, противопоказанные при данной патологии.
Специалисты относят образование дополнительной хорды в сердце к незначительным патологиям, которые в большинстве случаев не требую медикаментозного лечения и оперативного вмешательства. В общем, прогноз довольно положительный. Тем не менее, следить за развитием заболевания все же необходимо, иногда посещая врачей и совершая контрольные диагностические мероприятия.
Читайте также:

