В чем отличие внутриутробного обеспечения организма кислородом от внеутробного
Обновлено: 04.07.2024
12.1. Асфиксия. Определение. Виды
Асфиксия (asphyxia; греческое а- отрицание + phyxis пульс) – это патологическое состояние нарастающего удушья, характеризующееся резким недостатком кислорода и избытком углекислоты в организме.
Асфиксия достаточно часто осложняет различные формы патологии инфекционной и неинфекционной природы. В связи с тем фактом, что запасы кислорода в организме незначительны (2-2,5 литра), этого объема достаточно только для обеспечения жизни человека в течение нескольких минут. В то же время, как известно, за 1 минуту потребляется 6-8 литров воздуха.
В зависимости от причин возникновения и механизмов развития различают внутриутробную, первичную и вторичную асфиксии. К внутриутробным и первичным относятся асфиксии плода и новорожденного. Вторичные асфиксии включают в себя следующие разновидности: механическую асфиксию, асфиксию от недостатка кислорода во вдыхаемом воздухе, асфиксию в результате поражения нервной системы, асфиксию, развивающуюся при длительных спастических состояниях, асфиксию рефлекторной природы, а также вторичную асфиксию новорожденного.
Механическая асфиксия – это вызванное механическими причинами нарушение внешнего дыхания, приводящее к затруднению или полному прекращению поступления в организм кислорода и накоплению в нем углекислоты.
В зависимости от этиологического фактора выделяют следующие виды механической асфиксии (рис. 14):
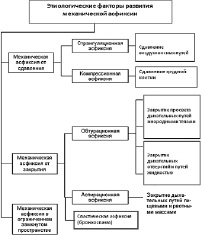
Рис.14. Инициирующие факторы развития механической асфиксии
Странгуляционная асфиксия, возникает при сдавлении органов дыхания на шее. На фоне нарушения дыхания развивается повышенное внутричерепное давление из-за прекращения оттока крови по сдавленным яремным венам. Хотя сонные артерии также сдавлены, приток крови к головному мозгу осуществляется по позвоночным артериям, идущим через поперечные отростки позвонков. Поэтому цианоз, синюшность лица очень выражены. Следует учитывать, что в ряде случаев сдавления органов дыхания на шее активируются ваго-вагальные рефлексы возникает раздражение верхнее-гортанного и языкоглоточного нервов, а также симпатического ствола, что приводит к рефлекторной остановке сердца и дыхания.
Компрессионная асфиксия, возникающая от сдавления груди и живота. Сильное сдавление легких сопровождается резким ограничением дыхания. Одновременно сдавливается верхняя полая вена, осуществляющая отток крови от головы, шеи, верхних конечностей. Происходит резкое повышение давления и застой крови в венах головы и шеи. При этом возможны разрывы капилляров и мелких вен кожи, что обусловливает появление многочисленных точечных кровоизлияний. Лицо пострадавшего одутловатое, кожа лица и верхних отделов груди багровая, темно-фиолетовая, в тяжелых случаях почти черная (экхимотическая маска). Эта окраска имеет относительно четкую границу в верхней части туловища. В местах плотного прилегания одежды на шее и надключичных областях остаются полосы нормально окрашенной кожи. На коже груди и живота отмечаются полосовидные кровоизлияния в виде рельефа одежды, а также частицы материала, которым было сдавлено туловище.
Обтурационная (аспирационная) асфиксия, возникающая при попадании твердых или жидких веществ в дыхательные пути и их закупоривании. Закрытие просвета дыхательных путей имеет свои особенности, зависящие от свойств, размеров и положения инородного тела. Чаще всего твердые предметы закрывают просвет гортани, голосовую щель. При полном закрытии просвета выявляются признаки типичного развития асфиксии. Если размеры предмета небольшие, то нет полного перекрытия просвета дыхательных путей. При этом развивается быстрый отек слизистой гортани, являющийся вторичной причиной закрытия дыхательных путей. В ряде случаев небольшие предметы, раздражая слизистую гортани и трахеи, могут вызвать отек слизистой, рефлекторный спазм голосовой щели или рефлекторную остановку сердца. В последнем случае асфиксия не успевает полностью развиться, что будет констатироваться отсутствием ряда типичных признаков асфиксии. Таким образом, обнаружение инородного предмета в дыхательных путях является ведущим доказательством причины смерти.
Асфиксия в замкнутом и полузамкнутом пространстве. Этот тот вид механической асфиксии развивается в пространствах с полным или частичным отсутствием вентиляции, где происходит постепенное накопление углекислого газа и уменьшение кислорода. Патогенез данного состояния характеризуется сочетанием гиперкапнии, гипоксии, гипоксемии. Биологическая активность углекислого газа выше, чем кислорода. Повышение концентрации углекислоты до 3–5 % вызывает раздражение слизистых оболочек дыхательных путей и резкое учащение дыхания. Дальнейшее повышение концентрации углекислого газа до 8– 10 % приводит к развитию типичной асфиксии, без развития специфических морфологических изменений.
Независимо от особенностей патогенных факторов, инициирующих механическую асфиксию, различают следующие периоды ее развития.
Предасфиктический – длится до 1 мин, характеризуется наличием тахи- и гиперпноэ, гиперкапнии. В случаях, если препятствие не устранено, развивается следующий период.
Асфиктический – условно делится на несколько стадий, которые могут длиться от 1 до 3–5 мин:
1) стадия инспираторной одышки – характеризуется усиленными, следующими друг за другом вдыхательными движениями, активацией рефлекса Геринга-Брейера за счет возбуждения МАР рецепторов альвеол. В результате легкие сильно расширяются, возможны разрывы легочной ткани. Одновременно усиливается приток крови к легким, переполнение их кровью, образование кровоизлияний. Далее переполняется кровью правый желудочек и правое предсердие сердца, и развивается системная венозная гиперемия. Внешние проявления – синюшность кожи лица, мышечная слабость. Сознание сохраняется только в начале стадии;
2) стадия экспираторной одышки – усиленный выдох при участии рефлекса Геринга-Брейера происходит подавление активности бульбарных инспираторных нейронов и активация экспираторных нейронов, наблюдается уменьшение объема грудной клетки, возбуждение мускулатуры, непроизвольная дефекация, мочеиспускание, семяизвержение, повышение артериального давления, возникновение кровоизлияний. При двигательной активности возможно образование повреждений об окружающие предметы;
3) кратковременная остановка дыхания (обратимое апноэ на фазе экспирации) – отмечается падение артериального и венозного давления, расслабление мускулатуры;
4) терминальная стадия свидетельствует о гибели нейронов дыхательного центра, характеризуется терминальным дыханием Куссмауля, апнейстическим или гаспинг-дыханием.
5) стойкая остановка дыхания наступает вследствие паралича дыхательного центра.
Общая продолжительность асфиксии (от ее начала до наступления смерти) также может колебаться в довольно широких пределах. При внезапном полном прекращении легочной вентиляции длительность асфиксии составляет не более 5—7 минут. В случаях постепенно развивающейся асфиксии (например, при дыхании в замкнутом пространстве или при неврологических заболеваниях) продолжительность асфиксии может быть значительно большей.
Имеются существенные возрастные различия чувствительности к асфиксии. Чем моложе животное, тем оно легче переносит асфиксию. Так, крысенок в возрасте 12 — 15 часов живет без доступа воздуха до 30 минут, шестидневный — около 15 минут, двадцатидневный — около 2 минут; взрослый человек — 3—6 минут, тогда как новорожденный — 10—15 минут.
Клиническая картина асфиксии зависит от степени гипоксии и гиперкапнии. Выделяют легкую, средней тяжести и тяжелую формы.
Легкая асфиксия - кратковременная задержка дыхания с появлением легкого цианоза. Исчезает после отсасывания слизи из ротовой части глотки или самостоятельно.
Асфиксия средней тяжести - акроцианоз, нарушение ритма дыхания, тахи-или брадипное, гипотония или дистония, снижение или повышение физиологических рефлексов.
Тяжелая асфиксия - проявления геморрагического синдрома (на коже, слизистых оболочках, склерах наблюдаются кровоизлияния - от точечных до больших, гематомы), отек мозга, нарушение нервной регуляции внутренних органов. При осмотре выявляют отсутствие или резкое затруднение дыхания, брадикардия (менее 100 в 1 мин), атонии, генерализованную бледность или цианоз. Определяют патологические глазные симптомы, могут быть судороги. Развивается синдром ДВС.
Асфиксия от недостатка кислорода во вдыхаемом воздухе может наблюдаться при высотной болезни, в специфических производственных условиях, связанных с пребыванием в замкнутых системах с принудительной подачей газовой смеси в тех случаях, когда нарушается подача кислорода и поглощение углекислого газа; асфиксия возникает при пребывании в изолированном замкнутом пространстве, когда происходит постепенное падение содержания кислорода в воздухе и прогрессирующее нарастание концентрации углекислого газа. Характерные для асфиксии расстройства жизнедеятельности развиваются в таких случаях вначале на фоне нормальной или даже увеличенной легочной вентиляции. В дальнейшем деятельность дыхательного центра нарушается, объем вентиляции падает, и асфиксия приобретает обычное течение.
Асфиксия в результате поражения нервной системы обусловлена расстройствами вентиляции при параличах дыхательной мускулатуры. Последние, как известно, могут быть центральными или периферическими, возникать при поражении двигательной зоны КГМ, пирамидных трактов, при параличах дыхательной мускулатуры возникающих в результате нарушений проводимости нервно-мышечных синапсов (отравление курареподобными средствами, действие бактериальных токсинов, отравляющих веществ), множественных невритов, распространенного поражения мотонейронов спинного мозга в шейных и грудных сегментах при травмах, полиомиелите и других инфекционных и неинфекционных заболеваниях.
Одной из частых причин асфиксии являются грубые расстройства деятельности дыхательного центра, возникающие в результате его органических поражений различного характера, а также при интоксикациях, передозировке снотворных и наркотических средств и при гипоксии бульбарных структур, сопровождающейся энергетическим истощением нейронов дыхательного центра и ослаблением или полным прекращением их функции.
Асфиксия как следствие длительных спастических состояний, например при столбняке, отравлении стрихнином и другими ядами, вызывающими, судороги.
Рефлексогенная асфиксия. Наблюдается при раздражении рецепторов трахеи и бронхов различными газо- и парообразными химическими соединениями, дымом, частицами пыли, патологическим процессом (воспаление, опухоль), локализованным в легочной ткани или дыхательных путях. Возникающие при этом рефлекторные влияния на дыхательный центр дезорганизуют акт дыхания.
Асфиксия возникает и в тех случаях, когда дыхательные экскурсии вызывают стойкое болевое ощущение (при переломах ребер, патологических процессах в плевральной полости, межреберной невралгии).
12.2. Асфиксия плода и новорожденного является одной из наиболее распространённых патологий в родах является, которая может быть: внутриутробной (возникает во внутриутробный период); первичной (возникает в момент рождения, у 5-7% новорожденных ); вторичной (развивается в первые сутки жизни младенца).
В основе внутриутробной формы асфиксии лежит кислородное голодание плода. Причинами ее могут быть: нарушения маточно-плацентарного кровообращения (токсикоз беременных, патология плаценты), заболевания матери, сопровождающиеся кислородным голоданием (сердечно-сосудистая и легочная патология, острая кровопотеря, шок), сдавление пуповины, длительный безводный период, затяжные и патологические роды. В результате наступившего кислородного голодания в крови плода накапливается избыточное количество углекислоты. Это приводит к возбуждению дыхательного центра, появлению преждевременных дыхательных движений, аспирации плодом околоплодной жидкости с последующей закупоркой дыхательных путей.
При длительном кислородном голодании в организме плода возникают глубокие метаболические, структурные и функциональные нарушения органов и систем: развивается ацидоз, появляются тяжелые расстройства кровообращения, кровоизлияния в мозг, легкие и другие органы. Первоначальное возбуждение дыхательного центра сменяется его параличом. В центральной нервной системе наступают необратимые изменения.
Нарушение сердечной деятельности плода проявляется в виде тахикардии или брадикардии, аритмии, глухости тонов. Поведение плода становится беспокойным, происходит расслабление сфинктера заднего прохода и околоплодные воды окрашиваются меконием. По мере нарастания асфиксии тоны сердца становятся редкими и глухими. Движения плода замедляются и затем полностью прекращаются. Исходом внутриутробной асфиксии может быть гибель плода до родов, во время родов или рождение ребенка в состоянии асфиксии.
Факторами риска развития первичной асфиксии являются внутриутробная гипоксия (острая или хроническая); внутричерепная родовая травма ребенка; иммунологическая несовместимость матери и плода; полная или частичная закупорка дыхательных путей ребенка околоплодными водами или слизью; экстрагенитальные заболевания матери во время беременности; патологическое течение беременности;аномалии родовой деятельности (патологически узкий таз матери, неправильное врезание головки плода, в некоторых случаях обвитие пуповиной).
Среди причин вторичной асфиксии выделяют: врожденную пневмонию у ребенка; нарушение мозгового кровообращения; попадание в дыхательные пути рвотных масс; нарушение работы центральной нервной системы малыша.
Как и любой орган, бронхолегочная система детей значительно отличается от взрослой, имеет свои характерологические и функциональные особенности.
Ткани, слизистые оболочки органов дыхания детей очень нежные и чувствительные. Отдельные составляющие бронхолегочной детской системы полностью формируются и развиваются только к подростковому возрасту (15 - 16 годам). Эти факторы очень важно учитывать при лечении и некоторых медицинских манипуляциях.
Носовая полость образована костями лицевой части черепа, внутренняя ее часть состоит из слизистой оболочки, покрытой волосками, которые задерживают загрязнения и некоторые микробы. Через нос проходит воздух, который увлажняется и нагревается там. Также данный орган помогает ощущать запахи.
У детей носовая полость маленькая, носовые проходы узкие, на слизистой оболочке располагается большое количество кровеносных сосудов, а слизь достаточно густая и часто перекрывает носовые проходы, вследствие чего возникает насморк . Поэтому любое воспаление в сочетании с такими особенностями может вызвать отёк , затрудненное дыхание и дыхание через рот, которое в свою очередь опасно проникновением дополнительной инфекции или переохлаждением.
У грудничков и новорожденных детей нарушение дыхания через нос может привести к отказу от груди, потере в весе, общему ухудшению состояния, отставанию в развитии из-за недостаточного снабжения кислородом. Дети с затрудненным дыханием носом часто страдают головными болями, повышением внутричерепного давления, нарушениями сна.
Глотка - это часть полости рта, которая соединяет носовую и ротовую полости с гортанью и пищеводом.
У новорожденных детей глотка достаточно узкая и развивается по мере роста малыша. Лимфоидные образования ( миндалины ) формируются к году. Их основная функция - защита организма от вирусов, инфекций и бактерий. Поэтому дети раннего возраста чаще болеют простудными заболеваниями в связи с недостаточной защищенностью глотки, и очень редко – в связи с ангиной.
Одним из распространенных заболеваний у детей являются аденоиды – изменения в глоточной миндалине и разрастания аденоидной ткани. Одной из причин их возникновения могут стать перенесенные инфекции - грипп , корь , скарлатина и другие, чаще всего бывающие у детей 4 - 10 лет. Самостоятельно увидеть аденоиды сложно, их может обнаружить детский ЛОР врач на осмотре при помощи специального прибора.
Евстахиева труба - это канал, который соединяет носоглотку со средним ухом. Основной функцией этого канала является удаление различных выделений из среднего уха, воздухообмен, защита от бактерий.
У маленьких детей устье евстахиевой трубы достаточно короткое, что дает возможность быстрого проникновения инфекции из глотки в среднее ухо. В результате малыши страдают отитом гораздо чаще, чем взрослые. При возникновении симптомов воспаления необходимо обратиться к детскому отоларингологу или педиатру, т.к. может потребоваться лечение антибиотиками.
Гортань – это сложное воронкообразное строение, состоящее из хрящей, связок, суставов и слизистой оболочки, образующей голосовые связки. Детские голосовые связки очень тонкие и короткие, а голосовая щель (отверстие в гортани, по которому проходит воздух) узкая, поэтому любая инфекция может вызвать воспаление голосовых связок – ларингит . Им чаще всего болеют дети младшего возраста.
У детей младшего возраста достаточно узкий просвет дыхательных путей, а слизистая оболочка рыхлая и располагает к отеку, поэтому в раннем возрасте может возникнуть такое опасное состояние гортани как стеноз - нарушение дыхания и острая дыхательная недостаточность в результате сужения просвета гортани.
Трахея - это трубчатый орган, который соединяет бронхи и гортань и служит для прохождения воздуха из легких и обратно.
Просвет трахеи и бронхов у новорожденных и малышей узкий, слизистая оболочка нежная и чувствительная, с большим количеством кровеносных сосудов и неэластичной тканью. Любое попадание бактерий и микроорганизмов вызывает у ребенка воспалительные процессы и заболевания. Дети часто страдают трахеитом (воспаление слизистой оболочки трахеи), сопровождающимся грубым (низким) кашлем, хриплостью голоса, повышением температуры. Трахеит может возникнуть как сопровождающий другое заболевание симптом или как самостоятельная болезнь. В любом случае точный диагноз сможет поставить только детский специалист, который назначит и дальнейшее лечение.
Бронхи – это два ответвления трахеи, образующие отдельную систему, насчитывающую большое количество разных по размерам и функциям бронхов. Одни из них состоят из хрящей, связанных соединительной тканью, другие из гладкомышечных волокон.
У детей бронхи мягкие, эластичные и достаточно узкие. Их слизистая оболочка сухая, состоит из большого количества кровеносных сосудов. Любое раздражение или воспалительный процесс может вызвать сужение просвета бронхов и отек.
Если ребенка мучает сухой кашель, который по мере протекания болезни становится мягче, а дыхание свистящее, температура повышается, присутствует насморк, то, скорее всего, это бронхит - заболевание бронхов. Очень важно своевременно обратиться к врачу и получить правильное лечение, т.к. повторяющиеся бронхиты у детей могут перерасти в астму.
Бронхиальная астма - это хроническое заболевание, развивающееся на основе аллергического воспаления дыхательных путей и сопровождающееся затруднением дыхания и приступами удушья. Астма может возникнуть в любом возрасте. Ее появление связано со сбоями в иммунной системе , с аллергическими реакциями , с дисбалансом нервной системы , с наследственным фактором, с повторяющимися обструктивными бронхитами . Ребенок с диагнозом бронхиальная астма должен наблюдаться у детского пульмонолога, кардиолога, аллерголога и невролога.
Лёгкие – важнейший орган человеческого организма, основной функцией которого является дыхание и газообмен.
У новорожденных детей лёгкие развиты очень слабо, а альвеолы в несколько раз меньше по сравнению со взрослыми. Поэтому для достаточного насыщения лёгких кислородом дети дышат чаще. Новорожденным детям характерно неритмичное дыхание, но если паузы между вдохами слишком длительны, это повод обратиться к детскому специалисту.
Лёгкие развиваются по мере роста ребенка, количество легочных альвеол увеличивается. Особенно активное развитие легочной системы происходит в возрасте 3 - 4 месяцев, а затем в подростковый период – с 12 - 16 лет.
Одним из серьезных заболеваний у детей может быть пневмония (воспаление легких). Болезнь возникает в любом возрасте и связана с различными факторами: осложнения после гриппа , кори и т.д., переохлаждение, неблагоприятные бытовые условия, рахит и д.р.
Воспаление легких у маленьких детей проходит, как правило, в тяжелой форме. Это связано с анатомическими особенностями органов дыхания у малышей, их малым размером, нежной и рыхлой слизистой оболочкой и как следствие быстрым развитием воспалительных процессов.

Мы все с детства не раз слышали: дышите глубже, чаще бывайте на природе, проветривайте комнату и так далее. Всё это, говорили нам, будет способствовать оздоровлению организма.
Но вот в последнее время всё чаще стали звучать прямо противоположные рекомендации: дышите реже и поверхностно, используйте дыхательные тренировки с тем, чтобы уменьшить поступление кислорода в организм, комнаты не проветривайте (а наиболее отчаянные даже советуют спать, укрывшись с головой одеялом).
Эти последние рекомендации не случайны. По современным представлениям, около 2% всего поступившего в организм кислорода превращается в свободные радикалы — агрессивные обрывки молекул, которые разрушают организм. То есть жизненно необходимый для нас кислород продолжает в то же самое время оставаться ядом из-за своей способности взрываться, неся разрушения на молекулярном уровне. Если жертвой такого взрыва оказывается молекула ДНК, это ведет к гибели клетки.
В огромном количестве экспериментов установлено, что свободные радикалы отнимают у нас не один десяток лет жизни и провоцируют наиболее опасные заболевания, такие как рак, болезни сердца, мозга и др.
Как будто всё логично: чем меньше поступает кислорода в организм, тем меньше свободных радикалов, тем медленнее прокисание, тем дольше жизнь. Именно поэтому столь широко в медицине применяются такие лекарственные вещества, как антиоксиданты (т.е. уничтожители кислорода), а врачи рекомендуют употреблять достаточное количество овощей и фруктов, так как содержащиеся в них антиоксиданты впитывают остатки свободного кислорода.
Но как же быть с первой группой рекомендаций? И в правду, ведь кислород буквально жизненно важный элемент!
Чтобы ответить на этот вопрос, давайте совершим путешествие в прошлое. Ещё 600 млн. лет назад кислорода на Земле практически не существовало. Организмы получали энергию с помощью расщепления глюкозы путём, так называемого, гликолиза. Примерно 400 лет назад, благодаря появлению фотосинтеза, в атмосфере Земли уже около 2% кислорода. Организмы постепенно переходили на получение энергии с помощью расщепления глюкозы с участием кислорода — окислительного фосфорилирования. Этот механизм у большинства животных и человека становится основным. Вместе с тем древний способ получения энергии — гликолиз — сохраняется как резервный и при определенных условиях (тренировке) активизируется.
Сегодня в атмосфере Земли имеется уже 21% (!) кислорода. Некоторые специалисты считают, что для нормальной работы организма хватило бы и трети этого количества.
Запомним: в генетической памяти клеток есть информация о бескислородном способе получения энергии.
Развитие организма повторяет основные стадии развития Жизни. Оплодотворенная яйцеклетка в первые дни находится почти в бескислородной среде. Мало того, кислород для нее просто губителен. Именно в гипоксической среде темп развития клеток плода в сотни раз выше, чем после его рождения. И только по мере имплантации и формирования плацентарного кровообращения в организме человека начинает осуществляться аэробный способ производства энергии.
Таким образом, наш организм хранит генетическую память о жизни при низком содержании кислорода в окружающей среде и, при необходимости, включает бескислородный способ получения энергии. Лучшее обеспечение организма малым количеством кислорода и меньшее образование свободных радикалов, способствует укреплению здоровья и существенно продлевает жизнь!

Решить данную задаччу помогает новое направление современной медицины – гипокситерапия, — основу которой составляет вдыхание пациентом газовой смеси, идентичной по составу горному воздуху, т.е. в ней снижено содержание кислорода. Образно говоря, с помощью гипокситерапии пациента можно в считанные минуты поднять в горы с последующим возращением на равнину.
Существует два рода гипоксии. Одна — это гипоксия лечебная (гипокситерапия), при которой практикуется умеренное снижение поступающего в организм кислорода (обычно на несколько десятков процентов). Вторая — это патологическая гипоксия, которая возникает при сужении сосудов при атеросклерозе и др. болезнях В таком случае, количество крови, а значит и кислорода поступающего в ткани сокращается в разы. Наступает так называемый срыв адаптации, и от нехватки кислорода происходят, как минимум, медленное одряхление организма, а в худших случаях: инфаркты, инсульты, гангрены конечностей и множеств других заболеваний.
Именно поэтому не советуют экспериментировать со всевозможными дыхательными тренажерами. Подобные эксперименты представляют собой конкретную угрозу для здоровья, так как есле 10% кислорода в воздухе – терапевтическая доза, то 7% — уже повреждающая доза. Поэтому нельзя бесконтрольно вводить человека в гипоксическое состояние. Вот именно против такой патологической гипоксии и необходимо использовать лечебную гипоксию, и оздоровительный эффект будет максимальным.
Методика обеспечивается сложным высокотехнологичным оборудованием, которое позволяет точно дозировать с помощью японских биополимерных мембран газовый состав подаваемого воздуха и постоянно контролировать качество вдыхаемой смеси. Курсовая терапия включает 10-15 сеансов, проводимых под врачебным контролем. Процедура переносится легко. В ходе нее не возникает каких-либо неприятных ощущений, явлений удушья
А как же быть с рекомендациями дышать свежим воздухом, бывать на природе, употреблять кислородные коктейли?!

- Установлено, что в головном мозге, печени, почках и сердце формируется новая капиллярная сеть: в головном мозге количество сосудов увеличивается на 80%, в сердечной мышце – на 56%, в легких – на 56%. В печени – на 50% . Таким образом, гипокситерапия может предупреждать и лечить последствия таких грозных заболеваний, как инсульт или инфаркт, возникающих из-за недостатка кровоснабжения.
- Гипокситерапия способствует восстановлению эндотелия (внутренний слой) сосудов, что имеет особую ценность в лечении таких грозных заболеваний, как сахарный диабет, атеросклероз, варикоз.
- У больных с атеросклерозом сразу после гипокситерапии уровень холестерина снизился на 30%, через три месяца — на 40%.
- Гипокситерапия нормализует обмен веществ. Так, у диабетиков после курса гипокситерапии дозы сахаропонижающих препаратов могут быть снижены на 20-25%.
- Под действием гипокситерапии повышается уровень гемоглобина и растет количество эритроцитов, поэтому данным методом лечат анемии.
- Гипокситерапия устраняет спазм бронхиол, стимулирует обменные процессы в клетках, что усиливает кровообращение и улучшает вентиляцию легких. Гладкие мышцы бронхов расслабляются, и проходит удушье, что позволяет применять данный метод для лечения бронхиальной астмы и других заболеваний бронхолегочной системы.
- Очень хорошие результаты дает применение гипокситерапии в лечении аллергий, вазомоторных ринитов, аденоидитов за счет регуляции работы иммунной системы.
- Применение метода во время беременности предотвращает развитие позднего токсикоза беременных, оказывает благоприятное влияние на новорожденных: в 4 раза снижается количество регистраций внутриутробной гипоксии плода и нефропатий в родах, в 3 раза — мертворождаемости и гипоторофий плода.
- После курса гипокситерапии у 60% больных с алкогольной зависимостью имеет место стойкая ремиссия.
- Метод гипокситерапии применяют для усиления иммунитета, восстановления половых функций, повышения умственной и физической работоспособности, борьбы с хронической усталостью.
- Очень интересное применение гипокситерапии для снижения биологического возраста организма, т.е. достижения эффекта омоложения. После курса процедур биологический возраст человека уменьшается на 5 лет.
- Особое внимание следует обратить на эффективность гипокситерапии в восстановлении здоровья и значительном улучшении самочувствия пациентов, прошедших химио- и радиотерапию.
Естественно, как и любой другой метод, гипокситерапия не является панацеей. Она противопоказана при острых соматических и инфекционных заболеваниях, при хронических заболеваниях с симптомами декомпенсации функций, при врожденных аномалиях сердца и крупных сосудов, а также при индивидуальной непереносимости недостатка кислорода.

Мы все с детства не раз слышали: дышите глубже, чаще бывайте на природе, проветривайте комнату и так далее. Всё это, говорили нам, будет способствовать оздоровлению организма.
Но вот в последнее время всё чаще стали звучать прямо противоположные рекомендации: дышите реже и поверхностно, используйте дыхательные тренировки с тем, чтобы уменьшить поступление кислорода в организм, комнаты не проветривайте (а наиболее отчаянные даже советуют спать, укрывшись с головой одеялом).
Эти последние рекомендации не случайны. По современным представлениям, около 2% всего поступившего в организм кислорода превращается в свободные радикалы — агрессивные обрывки молекул, которые разрушают организм. То есть жизненно необходимый для нас кислород продолжает в то же самое время оставаться ядом из-за своей способности взрываться, неся разрушения на молекулярном уровне. Если жертвой такого взрыва оказывается молекула ДНК, это ведет к гибели клетки.
В огромном количестве экспериментов установлено, что свободные радикалы отнимают у нас не один десяток лет жизни и провоцируют наиболее опасные заболевания, такие как рак, болезни сердца, мозга и др.
Как будто всё логично: чем меньше поступает кислорода в организм, тем меньше свободных радикалов, тем медленнее прокисание, тем дольше жизнь. Именно поэтому столь широко в медицине применяются такие лекарственные вещества, как антиоксиданты (т.е. уничтожители кислорода), а врачи рекомендуют употреблять достаточное количество овощей и фруктов, так как содержащиеся в них антиоксиданты впитывают остатки свободного кислорода.
Но как же быть с первой группой рекомендаций? И в правду, ведь кислород буквально жизненно важный элемент!
Чтобы ответить на этот вопрос, давайте совершим путешествие в прошлое. Ещё 600 млн. лет назад кислорода на Земле практически не существовало. Организмы получали энергию с помощью расщепления глюкозы путём, так называемого, гликолиза. Примерно 400 лет назад, благодаря появлению фотосинтеза, в атмосфере Земли уже около 2% кислорода. Организмы постепенно переходили на получение энергии с помощью расщепления глюкозы с участием кислорода — окислительного фосфорилирования. Этот механизм у большинства животных и человека становится основным. Вместе с тем древний способ получения энергии — гликолиз — сохраняется как резервный и при определенных условиях (тренировке) активизируется.
Сегодня в атмосфере Земли имеется уже 21% (!) кислорода. Некоторые специалисты считают, что для нормальной работы организма хватило бы и трети этого количества.
Запомним: в генетической памяти клеток есть информация о бескислородном способе получения энергии.
Развитие организма повторяет основные стадии развития Жизни. Оплодотворенная яйцеклетка в первые дни находится почти в бескислородной среде. Мало того, кислород для нее просто губителен. Именно в гипоксической среде темп развития клеток плода в сотни раз выше, чем после его рождения. И только по мере имплантации и формирования плацентарного кровообращения в организме человека начинает осуществляться аэробный способ производства энергии.
Таким образом, наш организм хранит генетическую память о жизни при низком содержании кислорода в окружающей среде и, при необходимости, включает бескислородный способ получения энергии. Лучшее обеспечение организма малым количеством кислорода и меньшее образование свободных радикалов, способствует укреплению здоровья и существенно продлевает жизнь!

Решить данную задаччу помогает новое направление современной медицины – гипокситерапия, — основу которой составляет вдыхание пациентом газовой смеси, идентичной по составу горному воздуху, т.е. в ней снижено содержание кислорода. Образно говоря, с помощью гипокситерапии пациента можно в считанные минуты поднять в горы с последующим возращением на равнину.
Существует два рода гипоксии. Одна — это гипоксия лечебная (гипокситерапия), при которой практикуется умеренное снижение поступающего в организм кислорода (обычно на несколько десятков процентов). Вторая — это патологическая гипоксия, которая возникает при сужении сосудов при атеросклерозе и др. болезнях В таком случае, количество крови, а значит и кислорода поступающего в ткани сокращается в разы. Наступает так называемый срыв адаптации, и от нехватки кислорода происходят, как минимум, медленное одряхление организма, а в худших случаях: инфаркты, инсульты, гангрены конечностей и множеств других заболеваний.
Именно поэтому не советуют экспериментировать со всевозможными дыхательными тренажерами. Подобные эксперименты представляют собой конкретную угрозу для здоровья, так как есле 10% кислорода в воздухе – терапевтическая доза, то 7% — уже повреждающая доза. Поэтому нельзя бесконтрольно вводить человека в гипоксическое состояние. Вот именно против такой патологической гипоксии и необходимо использовать лечебную гипоксию, и оздоровительный эффект будет максимальным.
Методика обеспечивается сложным высокотехнологичным оборудованием, которое позволяет точно дозировать с помощью японских биополимерных мембран газовый состав подаваемого воздуха и постоянно контролировать качество вдыхаемой смеси. Курсовая терапия включает 10-15 сеансов, проводимых под врачебным контролем. Процедура переносится легко. В ходе нее не возникает каких-либо неприятных ощущений, явлений удушья
А как же быть с рекомендациями дышать свежим воздухом, бывать на природе, употреблять кислородные коктейли?!

- Установлено, что в головном мозге, печени, почках и сердце формируется новая капиллярная сеть: в головном мозге количество сосудов увеличивается на 80%, в сердечной мышце – на 56%, в легких – на 56%. В печени – на 50% . Таким образом, гипокситерапия может предупреждать и лечить последствия таких грозных заболеваний, как инсульт или инфаркт, возникающих из-за недостатка кровоснабжения.
- Гипокситерапия способствует восстановлению эндотелия (внутренний слой) сосудов, что имеет особую ценность в лечении таких грозных заболеваний, как сахарный диабет, атеросклероз, варикоз.
- У больных с атеросклерозом сразу после гипокситерапии уровень холестерина снизился на 30%, через три месяца — на 40%.
- Гипокситерапия нормализует обмен веществ. Так, у диабетиков после курса гипокситерапии дозы сахаропонижающих препаратов могут быть снижены на 20-25%.
- Под действием гипокситерапии повышается уровень гемоглобина и растет количество эритроцитов, поэтому данным методом лечат анемии.
- Гипокситерапия устраняет спазм бронхиол, стимулирует обменные процессы в клетках, что усиливает кровообращение и улучшает вентиляцию легких. Гладкие мышцы бронхов расслабляются, и проходит удушье, что позволяет применять данный метод для лечения бронхиальной астмы и других заболеваний бронхолегочной системы.
- Очень хорошие результаты дает применение гипокситерапии в лечении аллергий, вазомоторных ринитов, аденоидитов за счет регуляции работы иммунной системы.
- Применение метода во время беременности предотвращает развитие позднего токсикоза беременных, оказывает благоприятное влияние на новорожденных: в 4 раза снижается количество регистраций внутриутробной гипоксии плода и нефропатий в родах, в 3 раза — мертворождаемости и гипоторофий плода.
- После курса гипокситерапии у 60% больных с алкогольной зависимостью имеет место стойкая ремиссия.
- Метод гипокситерапии применяют для усиления иммунитета, восстановления половых функций, повышения умственной и физической работоспособности, борьбы с хронической усталостью.
- Очень интересное применение гипокситерапии для снижения биологического возраста организма, т.е. достижения эффекта омоложения. После курса процедур биологический возраст человека уменьшается на 5 лет.
- Особое внимание следует обратить на эффективность гипокситерапии в восстановлении здоровья и значительном улучшении самочувствия пациентов, прошедших химио- и радиотерапию.
Естественно, как и любой другой метод, гипокситерапия не является панацеей. Она противопоказана при острых соматических и инфекционных заболеваниях, при хронических заболеваниях с симптомами декомпенсации функций, при врожденных аномалиях сердца и крупных сосудов, а также при индивидуальной непереносимости недостатка кислорода.
Читайте также:

