Саркоидоз передается ли по наследству
Обновлено: 30.06.2024
Классификация. По течению — острый, подострый, хронический. В соответствии с внутригрудными рентгенологическими изменениями саркоидоз делят на стадии • Стадия 0. Нет изменений на рентгенограмме органов грудной клетки • Стадия I. Внутригрудная лимфаденопатия. Паренхима лёгких не изменена • Стадия II. Лимфаденопатия корней лёгких и средостения. Патологические изменения паренхимы лёгких • Стадия III. Патология лёгочной паренхимы без лимфаденопатии • Стадия IV. Необратимый фиброз лёгких • Отдельно описывают экстраторакальные проявления саркоидоза (поражение глаз, кожи, костей и т.д.)
Частота. Вновь выявленные случаи чаще всего регистрируются в возрасте 20–50 лет с пиком в 30–39 лет, 2/3 пациентов — женщины. В США распространённость саркоидоза в разных штатах и разных этнических группах колеблется от 5 до 100 на 100 тыс населения. Наиболее часто саркоидоз встречается в скандинавских странах — до 64 на 100 000 населения. В России заболеваемость саркоидозом в России составляет 3,0 на 100 000 населения. Распространённость саркоидоза в Республике Татарстан в 2000 г. составляла 14,8 на 100 тыс. населения. Саркоидоз встречается и в детском возрасте (у детей до 4 лет редко встречаются внутригрудные поражения).
Этиология. Известно 3 группы факторов, которые приводят к образованию гранулём: 1) бактерии, грибы и паразиты; 2) продукты растений и животных (пыльца, споры, белки); 3) соединения металлов. Потенциальными триггерами развития саркоидоза считают Chlamydia pneumoniae, Borrelia burgdorferi, Propionibacterium acnes, а также ряд вирусов, включая ВПГ и аденовирусы. Роль M. tuberculosis обсуждается, но прямой связи с туберкулёзом не установлено.
Генетические особенности. Случаи семейного саркоидоза отмечены в Ирландии в 2,4%, в Японии — 4,3%, в Финляндии 4,7%, во Франции — около 5%, в Германии — 7,5%, в Голландии — 16,3%, среди афроамериканцев — 17%.
Патогенез. В поражённом органе происходит накопление CD4 + T-лимфоцитов. Активированные макрофаги продуцируют повышенное количество ИЛ-1, ИЛ-2, ИЛ-12, ФНО- a . ФНО- a считают ключевым цитокином, участвующим в формировании гранулёмы при саркоидозе. При саркоидозе доказана неконтролируемая выработка активированными альвеолярными макрофагами 1 a –гидроксилазы (в норме она вырабатывается в почках) с высокой аффинностью к 1,25-дигидроксикальциферолу, что может служить маркёром активности процесса и иногда приводит к гиперкальциемии и нефролитиазу. Опосредованную лёгочными альвеолярными макрофагами реакцию 1 a –гидроксилирования стимулирует g –интерферерон и угнетают ГК.
Патоморфология. Дискретная, компактная, неказеифицированная эпителиоидноклеточная гранулёма, состоящая из высокодифференцированных мононуклеарных (одноядерных) фагоцитов (эпителиоидных и гигантских клеток) и лимфоцитов. Гигантские клетки могут содержать цитоплазматические включения, такие как астероидные тельца и тельца Шаумана. Центральная часть гранулёмы состоит преимущественно из CD4+ лимфоцитов, тогда как CD8+ лимфоциты представлены в периферической зоне.
Особенности течения болезни у детей. Встречается редко, 0,1–0,3 на 100 тыс. детского населения. У детей в возрасте 5 лет и старше заболевание имеет проявления, сходные с саркоидозом взрослых. В более юном возрасте чаще встречается триада — артрит, увеит и высыпания на коже без внутригрудного поражения.
Диагностическая тактика и дифференциальная диагностика: диссеминированные процессы в лёгких (туберкулёз, опухолевые диссеминации, профессиональные заболевания, альвеолиты и др.), внутригрудная лимфаденопатия (туберкулёз, лимфомы и другие опухоли лёгких и средостения), спленомегалия различного генеза, ревматоидный артрит. Этап первичной диагностики в 70% случаев проводят в противотуберкулёзных учреждениях.
Сопутствующие заболевания не имеют особенностей в сравнении со здоровыми. Возможно развития ятрогенных состояний на фоне лечения ГК и цитостатиками (синдром Иценко-Кушинга, артериальная гипертензия, СД, вторичный иммунодефицит).
Лечение в большинстве случаев проводят амбулаторно (пульмонолог или врач общей практики), стационар — в период инвазивной диагностики или развитии осложнений • Диета требует коррекции при гиперкальциемии, при лечении стероидами • При выявлении: 3–6 мес наблюдения, применение витаминов Е, С, пентоксифиллина • Лекарственное лечение начинают только при прогрессировании процесса любой локализации, либо при поражении глаз, сердца, нервной системы. Процесс стабилизируют и приводят к ремиссии гормоны коры надпочечников (0,5 мг/кг не менее 6 мес со снижением), метотрексат, циклофосфамид и другие цитостатики. Ингаляционные стероиды (будесонид, флунизолид, флутиказон) в дозе не менее 1000 мкг/сут показаны при кашлевом синдроме и как средство снижения дозы системных стероидов • Хирургическое лечение состоит в пересадке лёгких при IV лучевой стадии саркоидоза • Саркоидоз не является причиной для прерывания беременности, вынашивание зависит от наличия саркоидоза женской половой сферы, развития недостаточности внутренних органов и от проводимой терапии (метотрексат и другие цитостатики тератогенны).
Осложнения. Прогрессирование фиброза, нарастающая дыхательная и лёгочно-сердечная недостаточность. Внезапная остановка сердца (поражение проводящей системы). Тяжёлые неврологические расстройства (саркоидоз ЦНС). Почечная недостаточносить (поражение почек, нефролитиаз).
Профилактика не разработана, поскольку этиология неизвестна.
Течение и прогноз заболевания. Течение доброкачественное. В 60–70% случаях возможна спонтанная ремиссия. Причиной смерти при саркоидозе (до 5%) являются поражение сердца, ЦНС, стадия IV сарокидоза с декомпенсированной дыхательной недостаточностью.
Синонимы • Бека болезнь • Бенье–Бека–Шауманна синдром • Бенье–Бека–Шауманна болезнь • Шауманна синдром • Гранулематоз доброкачественный • Лимфогранулематоз доброкачественный • Ретикулоэндотелиоз эпителиоидноклеточный хронический • Шауманна доброкачественный лимфогранулематоз.
МКБ-10 • D86 Саркоидоз
Примечания. МОС — мнгновенная объёмная скорость, ОЕЛ — общая ёмкость лёгких/
Код вставки на сайт
Классификация. По течению — острый, подострый, хронический. В соответствии с внутригрудными рентгенологическими изменениями саркоидоз делят на стадии • Стадия 0. Нет изменений на рентгенограмме органов грудной клетки • Стадия I. Внутригрудная лимфаденопатия. Паренхима лёгких не изменена • Стадия II. Лимфаденопатия корней лёгких и средостения. Патологические изменения паренхимы лёгких • Стадия III. Патология лёгочной паренхимы без лимфаденопатии • Стадия IV. Необратимый фиброз лёгких • Отдельно описывают экстраторакальные проявления саркоидоза (поражение глаз, кожи, костей и т.д.)
Частота. Вновь выявленные случаи чаще всего регистрируются в возрасте 20–50 лет с пиком в 30–39 лет, 2/3 пациентов — женщины. В США распространённость саркоидоза в разных штатах и разных этнических группах колеблется от 5 до 100 на 100 тыс населения. Наиболее часто саркоидоз встречается в скандинавских странах — до 64 на 100 000 населения. В России заболеваемость саркоидозом в России составляет 3,0 на 100 000 населения. Распространённость саркоидоза в Республике Татарстан в 2000 г. составляла 14,8 на 100 тыс. населения. Саркоидоз встречается и в детском возрасте (у детей до 4 лет редко встречаются внутригрудные поражения).
Этиология. Известно 3 группы факторов, которые приводят к образованию гранулём: 1) бактерии, грибы и паразиты; 2) продукты растений и животных (пыльца, споры, белки); 3) соединения металлов. Потенциальными триггерами развития саркоидоза считают Chlamydia pneumoniae, Borrelia burgdorferi, Propionibacterium acnes, а также ряд вирусов, включая ВПГ и аденовирусы. Роль M. tuberculosis обсуждается, но прямой связи с туберкулёзом не установлено.
Генетические особенности. Случаи семейного саркоидоза отмечены в Ирландии в 2,4%, в Японии — 4,3%, в Финляндии 4,7%, во Франции — около 5%, в Германии — 7,5%, в Голландии — 16,3%, среди афроамериканцев — 17%.
Патогенез. В поражённом органе происходит накопление CD4 + T-лимфоцитов. Активированные макрофаги продуцируют повышенное количество ИЛ-1, ИЛ-2, ИЛ-12, ФНО- a . ФНО- a считают ключевым цитокином, участвующим в формировании гранулёмы при саркоидозе. При саркоидозе доказана неконтролируемая выработка активированными альвеолярными макрофагами 1 a –гидроксилазы (в норме она вырабатывается в почках) с высокой аффинностью к 1,25-дигидроксикальциферолу, что может служить маркёром активности процесса и иногда приводит к гиперкальциемии и нефролитиазу. Опосредованную лёгочными альвеолярными макрофагами реакцию 1 a –гидроксилирования стимулирует g –интерферерон и угнетают ГК.
Патоморфология. Дискретная, компактная, неказеифицированная эпителиоидноклеточная гранулёма, состоящая из высокодифференцированных мононуклеарных (одноядерных) фагоцитов (эпителиоидных и гигантских клеток) и лимфоцитов. Гигантские клетки могут содержать цитоплазматические включения, такие как астероидные тельца и тельца Шаумана. Центральная часть гранулёмы состоит преимущественно из CD4+ лимфоцитов, тогда как CD8+ лимфоциты представлены в периферической зоне.
Особенности течения болезни у детей. Встречается редко, 0,1–0,3 на 100 тыс. детского населения. У детей в возрасте 5 лет и старше заболевание имеет проявления, сходные с саркоидозом взрослых. В более юном возрасте чаще встречается триада — артрит, увеит и высыпания на коже без внутригрудного поражения.
Диагностическая тактика и дифференциальная диагностика: диссеминированные процессы в лёгких (туберкулёз, опухолевые диссеминации, профессиональные заболевания, альвеолиты и др.), внутригрудная лимфаденопатия (туберкулёз, лимфомы и другие опухоли лёгких и средостения), спленомегалия различного генеза, ревматоидный артрит. Этап первичной диагностики в 70% случаев проводят в противотуберкулёзных учреждениях.
Сопутствующие заболевания не имеют особенностей в сравнении со здоровыми. Возможно развития ятрогенных состояний на фоне лечения ГК и цитостатиками (синдром Иценко-Кушинга, артериальная гипертензия, СД, вторичный иммунодефицит).
Лечение в большинстве случаев проводят амбулаторно (пульмонолог или врач общей практики), стационар — в период инвазивной диагностики или развитии осложнений • Диета требует коррекции при гиперкальциемии, при лечении стероидами • При выявлении: 3–6 мес наблюдения, применение витаминов Е, С, пентоксифиллина • Лекарственное лечение начинают только при прогрессировании процесса любой локализации, либо при поражении глаз, сердца, нервной системы. Процесс стабилизируют и приводят к ремиссии гормоны коры надпочечников (0,5 мг/кг не менее 6 мес со снижением), метотрексат, циклофосфамид и другие цитостатики. Ингаляционные стероиды (будесонид, флунизолид, флутиказон) в дозе не менее 1000 мкг/сут показаны при кашлевом синдроме и как средство снижения дозы системных стероидов • Хирургическое лечение состоит в пересадке лёгких при IV лучевой стадии саркоидоза • Саркоидоз не является причиной для прерывания беременности, вынашивание зависит от наличия саркоидоза женской половой сферы, развития недостаточности внутренних органов и от проводимой терапии (метотрексат и другие цитостатики тератогенны).
Осложнения. Прогрессирование фиброза, нарастающая дыхательная и лёгочно-сердечная недостаточность. Внезапная остановка сердца (поражение проводящей системы). Тяжёлые неврологические расстройства (саркоидоз ЦНС). Почечная недостаточносить (поражение почек, нефролитиаз).
Профилактика не разработана, поскольку этиология неизвестна.
Течение и прогноз заболевания. Течение доброкачественное. В 60–70% случаях возможна спонтанная ремиссия. Причиной смерти при саркоидозе (до 5%) являются поражение сердца, ЦНС, стадия IV сарокидоза с декомпенсированной дыхательной недостаточностью.
Синонимы • Бека болезнь • Бенье–Бека–Шауманна синдром • Бенье–Бека–Шауманна болезнь • Шауманна синдром • Гранулематоз доброкачественный • Лимфогранулематоз доброкачественный • Ретикулоэндотелиоз эпителиоидноклеточный хронический • Шауманна доброкачественный лимфогранулематоз.
МКБ-10 • D86 Саркоидоз
Примечания. МОС — мнгновенная объёмная скорость, ОЕЛ — общая ёмкость лёгких/
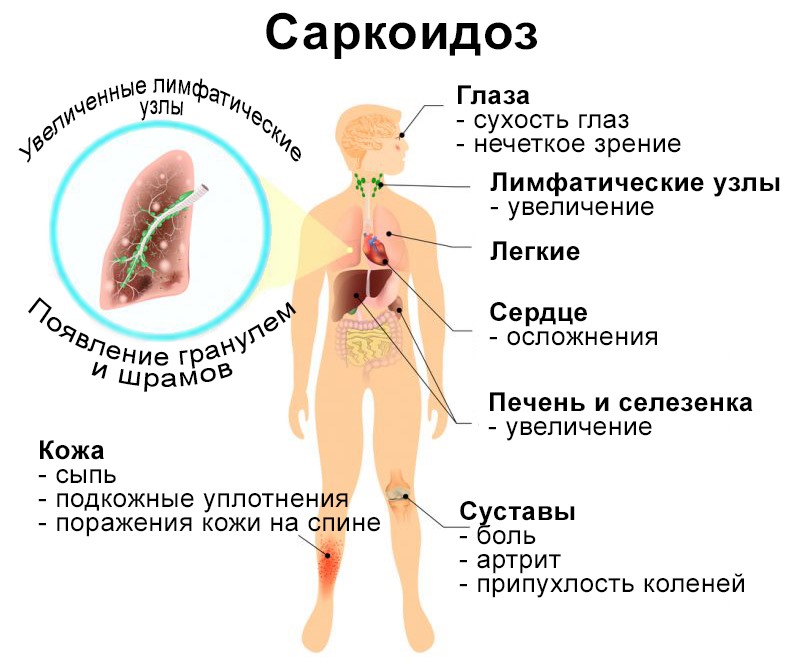
Саркоидоз — это аутоиммунное заболевание практически всех органов и систем организма, при котором в пораженных тканях образуются воспалительные гранулемы.
Гранулёмы при саркоидозе - это состоящие из определенных воспалительных клеток узелки, которые в своей эволюции проходят ряд стадий и заканчивают обычно развитием некроза и затем фиброза на месте гранулемы. Функции пораженных саркоидозом органов и систем при этом значительно ухудшаются.
Причина данного заболевания на данный момент не ясна. С необходимостью лечения саркоидоза сталкиваются в основном молодые и люди среднего возраста, чаще женщины.
Это довольно редкое заболевание. Заболеваемость саркоидозом в России изучена недостаточно, по имеющимся публикациям она в пределах от 2 до 7 человек на 100 тысяч взрослого населения. Основной мишенью недуга становятся легкие и лимфатические узлы (обычно внутригрудные), реже страдают органы зрения, печень, селезенка, сердце, кожный покров.
Виды и симптомы
Саркоидоз, как большинство болезней, имеет сложную классификацию:
по течению (острый, подострый, хронический),
по локализации поражения (легких, внутригрудных лимфоузлов, генерализованный и др.),
по картине, видимой при рентгенографии легких (от увеличения прикорневых лимфоузлов до тяжелых фиброзирующих изменений легких).
Заболевание может протекать без симптомов и выявляется в рамках плановых профилактических обследований. Помочь в ранней диагностике может ежегодная рентгенография грудной клетки. Исследование показывает наличие гранулём в легких, а также увеличение лимфатических узлов.
Стадии саркоидоза легких определяются результатами рентгенологического снимка грудной клетки. На первой стадии наблюдается двустороннее увеличение бронхолегочных лимфатических узлов.
На второй присоединяется диффузное поражение паренхимы, изменение легочного рисунка.
Третья стадия характеризуется поражением легочной паренхимы, лимфатические узлы при этом могут быть не увеличены.
Четвертая стадия характеризуется фиброзной трансформацией лёгочной ткани.
Стоит отметить, что вероятность спонтанной ремиссии снижается от стадии к стадии. Если на первой она может составлять до 80%, то на третьей — уже не более 30%. Поэтому важно остановить прогрессирование болезни и своевременно получить качественную врачебную помощь.
Симптомами саркоидоза могут быть:
слабость, упадок сил, повышенная утомляемость;
длительный субфебрилитет — сохранение температуры тела до 37,5 С°, выраженная ночная потливость;
увеличение периферических лимфатических узлов;
боль в грудной клетке (дискомфорт в области спины, жжение в межлопаточной области, тяжесть в груди), сухой кашель, одышка;
кожные высыпания по типу эритемы (чаще всего на ногах), боли в суставах;
снижение, затуманивание зрения.
Даже ранние симптомы саркоидоза легких являются поводом для срочного обращения к врачу.
Причины
В настоящее время нет точной информации о причинах этого заболевания. Знания врачей ограничиваются рядом гипотез о факторах, запускающих иммунную реакцию и процесс образования воспалительных гранулём.
об инфекционных факторах (инфицирование микобактериями, хламидией пневмонии, вирусом гепатита С, вирусом герпеса, боррелией и др.);
факторах окружающей среды (вдыхание дыма или металлической пыли на производстве, вдыхание сельскохозяйственной пыли, плесени);
курении (в целом среди курильщиков, саркоидоз встречался достоверно реже, однако курильщики, страдавшие саркоидозом, имели более тяжелое поражение легких);
факторах наследственности (члены семей больных саркоидозом имеют в несколько раз больший риск заболеть саркоидозом, чем остальные люди; феномен семейного саркоидоза допускает наличие конкретных генетических причин).
Особенности диагностики
Диагностика саркоидоза легких начинается с первичного приема пульмонолога. Врач проведет осмотр, задаст ряд вопросов, прослушает легкие и пальпирует лимфоузлы. В связи с тем, что саркоидоз легких встречается сравнительно редко, сначала исключают другие легочные патологии со схожими симптомами.
Диагностика болезни проводится по результатам следующих методов исследования:
Консультация фтизиатра с проведением Диаскин-теста для дифференциальной диагностики с другим заболеванием, сопровождающимся образованием гранулем: туберкулезом легких.
Также специалист проведет спирометрию для оценки функции внешнего дыхания. При необходимости врач направит к другому специалисту: аллергологу-иммунологу, ревматологу и пр.
Методы лечения
При саркоидозе частота спонтанных ремиссий не так уж мала, поэтому часто на первых этапах после постановки диагноза за пациентом наблюдают в течение года и активно его не лечат (обычно это бессимптомные пациенты без жалоб, у которых саркоидоз – это рентгенологическая находка при обследовании). Однако, в ряде случаев лечение все же требуется.
Обычно такая необходимость возникает при выраженности жалоб, при быстром снижении легочной функции, при поражении глаз (и риске развития слепоты), при поражении миокарда (сопровождающемся нарушениями деятельности сердца, аритмиями), обезображивающем поражении кожи лица и др.
Лечение саркоидоза легких направлено прежде всего на снижение вероятности развития пневмофиброза (замещения разрушенной нормальной легочной ткани соединительной тканью, которая по сути есть рубец на месте погибших структурных единиц легких, ацинусов) и развития вследствие этого дыхательной недостаточности.
В настоящее время золотым стандартом лечения саркоидоза являются глюкокортикостероиды.
Другие препараты назначаются чаще при нечувствительности к данному методу терапии, плохой переносимости данных препаратов, наличии противопоказаний к приему стероидных гормонов. Длительность терапии, как правило, составляет не менее года.
Лечение саркоидоза предусматривает регулярное медицинское наблюдение: проведение рентгенографического исследования органов грудной клетки, спирометрии. Частота визитов к врачу зависит от особенностей течения болезни. Также могут потребоваться лабораторные исследования (определение активности ферментов в крови, почечных показателей, анализ суточной мочи на кальций), консультации офтальмолога, невролога, кардиолога, ультразвуковые исследования органов брюшной полости, почек, ультразвуковое исследование миокарда, ЭКГ и др. в зависимости от степени поражения саркоидозом внутренних органов.
Вероятность возникновения рецидива у пациентов со II и III стадией довольно высокая, поэтому наблюдение необходимо вести еще в течение нескольких лет. Благоприятный прогноз относится к случаям, когда рецидивов нет в течение года и более, а состояние человека стабильно.
Профилактика саркоидоза легких
Предупредить обострения заболевания можно с помощью нескольких мер:
здоровый образ жизни и отказ от курения;
отказ от длительных контактов с химическими реагентами, токсичными веществами, оказывающими неблагоприятное воздействие на органы дыхания;
ограничение времени пребывания под активными УФ-лучами.
| Стоимость по прейскуранту, руб. | Стоимость по программе "Близкий круг", руб. | |
|---|---|---|
| Прием амбулаторный (осмотр, консультация) врача-пульмонолога, первичный | 3780 | от 2835 >> |
| Прием амбулаторный (осмотр, консультация) врача-пульмонолога, повторный | 3780 | от 2835 >> |
| Рентгенография легких | 3160 | от 2370 >> |
| УЗИ почек, надпочечников и забрюшинного пространства | 2670 | от 2003 >> |
| Функция внешнего дыхания (проведение, интерпретация) | 2930 | от 2198 >> |

О враче Запись

Саркоидоз – это воспалительное заболевание, которое может поражать различные органы человека, но в основном от саркоидоза страдают легкие и лимфатические железы. У людей, больных саркоидозом, в пораженных органах образуются уплотнения или узелки, состоящие из воспаленных тканей, которые называются гранулемы. Эти гранулемы могут изменять нормальную структуру или даже функции пораженного органа.
Точная причина появления саркоидоза до сих пор не известна. Саркоидоз является одним из аутоиммунных заболеваний, связанных с ненормальным иммунным ответом, но что провоцирует его – ответ на этот вопрос так и не найден. Также до сих пор изучается вопрос о том, каким образом саркоидоз распространяется от одного органа или части тела к другим.
Симптомы саркоидоза могут различаться в зависимости от того, какой орган поражен. Большинство пациентов, прежде всего, жалуются на постоянный сухой кашель, усталость и одышку. Другими симптомами саркоидоза может быть:
- Появление красноватых шишек или пятен на коже;
- Слезоточивость и покраснение глаз;
- Припухлость и болезненность суставов;
- Увеличение лимфатических узлов в области шеи, подмышек и паха;
- Заложенность носа и охриплость голоса;
- Боль в руках, ногах и других частях тела в связи с образованием кисты костей;
Саркоидоз может сопровождаться патологическими процессами в различных органах и тканях организма. Например, возможно увеличение печени, образование камней в почках, развитие аритмии, перикардита, сердечной недостаточности. Может поражаться нервная система – ухудшается слух, появляются судороги, психические расстройства (слабоумие, депрессия, психоз), менингит.
У некоторых людей симптомы саркоидоза появляются внезапно и исчезают в течение короткого времени. Другие могут вообще не замечать каких-то изменений, хотя органы поражены. А может быть так, что симптомы появляются медленно и постепенно, и периодически повторяются.
Саркоидозом чаще всего болеют люди в возрасте от 20 до 40 лет. Причем женщинам такой диагноз ставится чаще, чем мужчинам.
2. Диагностика саркоидоза
Существуют различные способы диагностики саркоидоза, и обычно для точного диагноза необходимо пройти комплексное обследование, так как все симптомы и результаты лабораторных исследований могут быть характерны и для других заболеваний. Поэтому при подозрении на саркоидоз очень важно найти хорошего врача, который внимательно изучит клиническую картину заболевания, симптомы и историю болезни. В целом для диагностики саркоидоза может использоваться:
- Рентгеновский снимок груди, который позволяет обнаружить инфильтраты в легких при саркоидозе легких или опухоли лимфатических узлов;
- Компьютерная томография дает возможность еще более тщательно обследовать легкие и лимфатические узлы, чем рентген грудной клетки;
- Тесты легких (оценка функции внешнего дыхания) способны показать, насколько хорошо работают легкие;
- Бронхоскопия проводится для того, чтобы осмотреть бронхи, сделать биопсию (получить маленький образец ткани для дальнейшего исследования), обнаружить гранулемы.
- Бронхоскопия проводится с помощью бронхоскопа (небольшой гибкой трубки), которая продвигается в трахею (дыхательное горло) и в бронхи.
3. Лечение болезни
Методик направленного лечения саркоидоза не существует. Однако состояние пациента может самостоятельно улучшиться с течением времени. Многие люди, больные саркоидозом, имеют легкие симптомы болезни, при которых никакое лечение не требуется. В других случаях, если это необходимо, проводится терапия для уменьшения тяжести симптомов саркоидоза и поддержания нормального функционирования поряженных органов.
Лечение саркоидоза обычно проводится по двум направлениям – общие меры по поддержанию здоровья (регулярные медицинские осмотры, отказ от курения, здоровое питание, контроль веса и соблюдение других принципов здорового образа жизни) и медикаментозное лечение. Медикаментозное лечение саркоидоза используется для облегчения симптомов и уменьшения воспаления пораженных тканей.
Что если болезнь прогрессирует?
У многих людей, больных саркоидозом, болезнь появляется на короткое время, а затем исчезает без следа. Человек может даже не знать о том, что болел. От 20 до 30% людей в результате саркоидоза легких получают необратимые повреждения легких. Примерно у 10-15% саркоидоз легких принимает хроническую форму. В ряде случаев болезнь может привести к нарушению функций поряженного органа. Смертельным саркоидоз бывает редко, такой исход обычно является результатом осложнений в легких, сердце или мозге.
Саркоидозом преимущественно болеют люди в возрасте от двадцати до сорока лет. Патологический процесс развивается в лёгких и лимфатических узлах. Пациенты обычно наблюдаются терапевтом или семейным врачом. Пятьдесят процентов пациентов выздоравливают без медикаментозной терапии. У другой половины больных заболевание приобретает хроническое течение.
Причины
В триггерных факторов, провоцирующих развитие саркоидоза, выступают грибки и плесень, пестициды. Заболевание возникает при наличии генетической предрасположенности. Неизвестный антиген вызывает иммунную клеточную реакцию, в результате которой в лёгких и лимфатических узлах формируются гранулёмы. Повышение уровня кальция в крови и моче приводит к развитию мочекаменной болезни, нефрокальциноза, хронической болезни почек.
Симптомы
В большинстве случаев саркоидоз не проявляется клиническими симптомами. При поражении лёгких пациенты предъявляют жалобы на кашель, одышку и наличие дискомфорта в грудной клетке. Их беспокоит общая слабость, недомогание, усталость. Исчезает аппетит. У некоторых пациентов заболевание проявляется лихорадкой неустановленного происхождения.
У женщин часто поражается нервная система, глаза, возникает узловая эритема. У мужчин и лиц пожилого возраста в крови повышается уровень кальция. Саркоидоз у детей может проявляться артритом, сыпью, увеитом.
Осложнения
Саркоидоз может осложниться фиброзом лёгких. Летальный исход вследствие легочного кровотечения наступает довольно редко.
Диагностика
Пациентам, у которых семейные врачи подозревают саркоидоз, проводят рентгенологическое исследование грудной клетки.
Таблица№1. Рентгенологическая классификация саркоидоза
| Стадия | Изменения на рентгеновских снимках |
| Нулевая | Отсутствуют |
| Первая | Двусторонее поражение прикорневых лимфоузлов |
| Вторая | Изменения паренхимы лёгких, поражение лимфатических узлов |
| Третья | Изменения в ткани лёгкого без поражения лимфоузлов |
| Четвёртая | Фиброз легочной ткани с формированием сотового лёгкого |
При выявлении характерных рентгенологических признаков саркоидоза пульмонологи подтверждают диагноз с помощью игольной трансбронхиальной игольной биопсии внутригрудных или узлов средостения. Исследование выполняют под контролем эндобронхиального ультразвукового исследования. Если диагноз не подтверждается, эндоскописты проводят бронхоскопическую трансбронхиальную биопсию. Диагноз можно установить с помощью медиастиноскопии с биопсией лимфоузлов ворот лёгкого или средостения, видеоторакоскопической биопсии лёгких или открытой биопсии с получением образца легочной ткани. Наиболее информативный метод диагностики –позитронно-эмиссионная томография.
Для дифференциальной диагностики саркоидоза с туберкулёзом пациентам как можно раньше проводят пробу Манту. Если у пациента выявляют минимальные признаки заболевания, ему выполняют бактериологическое исследование биоптата на микобактерии и грибы. При постанове диагноза учитывают наличие экологических триггеров гиперчувствительного пневмонита (птиц, заплесневевшего сена), профессиональных вредностей (бериллия, силикатов).

Функцию лёгких оценивают с помощью пульсоксиметрии. Сатурация (насыщение кислородом) крови снижается при наличии выраженных нарушений дыхательной функции. Пациентам выполняют клинический анализ крови, измеряют уровень кальция в сыворотке, концентрацию мочевины, креатинина и печёночных ферментов.
Пульмонологи выполняют бронхиальный лаваж и направляют в лабораторию промывные воды. Их исследуют на наличие возбудителей инфекций, атипичных клеток. Если диагноз не подтверждается гистологически, проводят позитронно-электронную томографию.
Лечение
Больных, которые не нуждаются в лечении фармакологическими препаратами, наблюдает семейные врачи. Они начинают лечение при усугублении клинических проявлений болезни, ограничении активности пациента, ухудшении дыхательной функции, появлении существенных изменений на рентгенограммах. Интенсивная терапия проводится при поражении патологическим процессом органов зрения, нервной системы, сердца, кожи, суставов, развитии печёночной или почечной недостаточности.
Профилактика
Чтобы предотвратить развитие саркоидоза, следует исключить контакт с агентами, которые вызывают поражение легочной ткани (плесенью, грибками, пестицидами).
Источники:
Материал размещен в ознакомительных целях, не является медицинским советом и не может служить заменой консультации у врача.
Эксперт
Палишена Елена Игоревна
Врач-терапевт
Специалист по функциональной диагностике,
сертификат №7523,
диплом о медицинском образовании №36726043
Читайте также:

