Марс дхлж берут ли в армию
Обновлено: 13.05.2024
В последние годы большое внимание уделяется дисплазии соединительной ткани (ДСТ) у детей. Под ДСТ понимают врожденную аномалию соединительно-тканной структуры различных органов и систем, в основе которой лежит снижение содержания отдельных
В последние годы большое внимание уделяется дисплазии соединительной ткани (ДСТ) у детей. Под ДСТ понимают врожденную аномалию соединительно-тканной структуры различных органов и систем, в основе которой лежит снижение содержания отдельных видов коллагена и/или нарушение их соотношения, приводящее к снижению прочности соединительной ткани [12, 13, 24, 26].
В развитии ДСТ принимают участие эндогенные (хромосомные и генетические дефекты) и экзогенные (неблагоприятная экологическая обстановка, неадекватное питание, стрессы) факторы [12, 30, 43]. Особенность морфогенеза соединительной ткани заключается в том, что она участвует в формировании каркаса сердца практически на всех этапах онтогенеза, следовательно, влияние любого повреждающего фактора может привести к развитию ДСТ сердца [15].
В 1990 г. в классификации заболеваний сердечно-сосудистой системы Нью-Йоркской ассоциации кардиологов, а также в Омске, на симпозиуме, посвященном проблеме дисплазии соединительной ткани, был впервые выделен синдром ДСТ сердца, сопровождающий как дифференцированные, так и недифференцированные ДСТ. При синдроме ДСТ сердца в патологический процесс вовлекается его соединительно-тканный каркас — сердечные клапаны (атриовентрикулярные, полулунные, евстахиев клапан), подклапанный аппарат, перегородки сердца и магистральные сосуды.
Классификация МАРС по С. Ф. Гнусаеву, 2001 (с изменениями)
предсердия и межпредсердная перегородка: пролабирующий клапан нижней полой вены, увеличенный евстахиев клапан более 1 см, открытое овальное окно, небольшая аневризма межпредсердной перегородки, пролабирующие гребенчатые мышцы в правом предсердии;
трикуспидальный клапан: смещение септальной створки в полость правого желудочка в пределах 10 мм, дилатация правого атриовентрикулярного отверстия, пролапс трикуспидального клапана;
легочная артерия: дилатация ствола легочной артерии, пролапс створок;
аорта: погранично узкий и широкий корень аорты, дилатация синуса Вальсальвы, двустворчатый клапан аорты, асимметрия и пролапс створок клапана аорты;
левый желудочек: трабекулы (поперечная, продольная, диагональная), небольшая аневризма межжелудочковой перегородки;
До сих пор нет единого мнения о клиническом значении МАРС, многие из которых имеют нестабильный характер, связанный с ростом ребенка. Так, возможно обратное развитие увеличенного евстахиева клапана, пролабирующих гребенчатых мышц в правом предсердии, пролапса митрального клапана (ПМК), закрытие открытого овального окна, нормализация длины хорд митрального клапана и диаметра магистральных сосудов. В ряде случаев МАРС изменяются не только в качественном, но и в количественном отношении [3]. Превышение установленного порогового уровня сердечной стигматизации у здоровых детей (более 3 МАРС), по мнению С. Ф. Гнусаева (1995), свидетельствует о возможном неблагополучии как в отношении факторов, влияющих на формирование здоровья, так и показателей, характеризующих его [8].
Клиническая значимость патологии соединительной ткани у лиц с ДСТ подтверждается данными о высокой частоте нейровегетативных расстройств, изменений центральной нервной системы (энурез, дефекты речи, вегетососудистая дистония (ВСД)), нарушений психики [5, 12, 24]. Как правило, у таких пациентов всегда выявляется ВСД, что, вероятно, обусловлено наследуемыми (наследственными) особенностями структуры и функции лимбико-ретикулярного комплекса, определяющими аномальный характер нейровегетативных реакций [12]. Е. В. Буланкиной (2002) установлена отчетливая взаимосвязь между вегетативной дисфункцией и ДСТ [4]. При этом выраженность диспластических изменений сочеталась с тяжестью процессов дезадаптации регуляторных механизмов и снижением стрессовой устойчивости организма. Наиболее распространенными проявлениями вегетативной дисфункции являются цефалгии, вегетативные кризы, вегетовисцеральные пароксизмы, пре- и синкопальные состояния [12, 16]. Согласно данным С. Ф. Гнусаева (1995), у лиц с ПМК выявлена недостаточность сегментарных вегетативных структур [8]. Исследования Т. М. Домницкой (2000) позволили установить прямую зависимость между ПМК, аномально расположенными трабекулами (АРТ) и распространенностью невротических (невротические реакции, невроз навязчивых состояний, панические расстройства) и энцефалопатических (церебрастенический синдром, заикание, тики, нарушения сна, энурез, гипердинамический синдром, страхи) расстройств [10].
Нередко МАРС сопровождают такие патологические состояния, как нарушения сердечного ритма и проводимости, в том числе синдром ранней реполяризации, синдром слабости синусового узла, синдром Вольф–Паркинсон–Уайта, повышение электрической активности левого желудочка, блокада правой ножки пучка Гиса, экстрасистолия и пароксизмальная тахикардия [4, 6, 8, 34]. По данным Л. А. Балыковой и соавт. (2002), у 90% больных с нарушениями сердечного ритма с помощью эхографии были выявлены МАРС (преимущественно ПМК) [2]. Однако не все МАРС сопровождаются нарушениями сердечного ритма и (или) могут являться их причиной. К аритмогенным МАРС относятся фиброзно-мышечные аномально расположенные хорды (АРХ) и АРТ, ПМК и пролапс трикуспидального клапана (ПТК), аневризма межпредсердной перегородки, увеличенный и/или пролабирующий евстахиев клапан.
Наличие проводящих кардиомиоцитов в фиброзно-мышечных АРХ и АРТ формирует дополнительные проводящие пути, чем объясняется происхождение импульса, опережающего внутрижелудочковое проведение и вызывающего раннее возбуждение прилежащих к нему сегментов с последующей их более ранней реполяризацией [12, 15, 19, 20, 28]. Имеется гистологическое подтверждение наличия проводящих клеток в АРТ с диагонально-базальной, срединно-поперечной и продольной локализацией и в АРХ, соединяющих базальные септальные отделы и боковую стенку левого желудочка [3, 10, 33]. M. Suwa и соавт. (1986) отметили возрастание частоты желудочковых экстрасистол с увеличением толщины хорды. По мнению E. Chesler и соавт. (1983), появление желудочковых экстрасистол связано с миксоматозно измененными хордами, вызывающими механическое раздражение стенки левого желудочка [27]. Факт аритмогенности АРХ и АРТ также подтверждается исчезновением у пациентов экстрасистолии в случае их самостоятельного разрыва или оперативного рассечения либо при физической нагрузке, когда уменьшается степень их натяжения [8, 10, 12]. Довольно распространенным нарушением сердечного ритма при АРХ и АРТ является и синдром раннего возбуждения желудочков [6, 12].
Аритмии при ПМК и ПТК, по данным разных авторов, встречаются от 15 до 90% случаев [11]. Среди причин аритмий рассматриваются вегетативные дисфункции, механическая стимуляция эндокарда, дефицит внутритканевого магния, психологический стресс и миксоматозная дегенерация створок клапанов [3, 10–12, 18, 27, 29, 37, 39]. Установлена прямая корреляционная зависимость между частотой, а также степенью тяжести нарушений ритма и глубиной ПМК [1]. Ряд авторов полагают, что причиной развития аритмий при ПМК и ПТК может являться турбулентный поток, возникающий в результате регургитации через клапанное кольцо во время систолы желудочков, особенно при ПТК, когда происходит механическое раздражение зоны синусового узла [3, 8, 23]. Возможным механизмом развития желудочковых экстрасистол при ПМК большинство исследователей считают избыточное натяжение папиллярных мышц вследствие их аномальной тракции при пролабировании створок [12, 14, 25, 38].
Развитие аритмий может провоцировать пролабирующий евстахиев клапан и аневризма межпредсердной перегородки: условия для возникновения аритмий возникают в результате их холмистых движений и рефлекторного раздражения ими пейсмекерных образований в правом предсердии [42].
Согласно исследованиям О. А. Дианова (1999), нарушения сердечного ритма встречались у детей с погранично узкой аортой, у которых в 32,4% случаев регистрировалась суправентрикулярная и в 10,8% — желудочковая экстрасистолии, свидетельствующие о декомпенсации адаптации, особенно в условиях физической нагрузки [4].
По данным Ю. М. Белозерова, дети с МАРС отличаются сниженными возможностями кардиогемодинамики и демонстрируют плохую переносимость физических нагрузок [3]. По данным Н. А. Мазура, установлена связь между ПМК и синдромом внезапной смерти у взрослых. Накоплено достаточно сведений о том, что дети с МАРС относятся к группе риска по развитию инфекционного эндокардита.
Таким образом, существующие результаты исследований о том, что МАРС в ряде случаев являются основой кардиоваскулярной патологии у детей. В то же время неоправданным было бы преувеличение их роли в функциональных нарушениях сердечно-сосудистой системы. Очевидно, в каждом конкретном случае значимость структурных аномалий сердца должна рассматриваться индивидуально.
Принципы терапии детей с МАРС еще до конца не сформулированы. Однако на сегодняшний день можно предложить следующую тактику ведения детей с МАРС:
- Комплексная оценка состояния здоровья, включающая различные виды исследования детей.
- Выбор терапии в зависимости от клинико-электрофизиологических и эхокардиографических изменений.
- Применение препаратов, направленных на нормализацию метаболизма соединительной ткани.
- Определение адекватной физической активности в зависимости от функционального состояния миокарда.
Общепризнанным является применение немедикаментозных методов лечения, включающих:
Вопрос о допуске к занятиям спортом решается индивидуально. При наличии ПМК необходимо учитывать семейный анамнез (случаи внезапной смерти у родственников), наличие жалоб на сердцебиения, кардиалгии; синкопальные состояния; изменения на ЭКГ (нарушения сердечного ритма, синдром укороченного и удлиненного QT) являются основанием для принятия решения о противопоказании спортивных тренировок. Это касается и наличия АРХ, АРТ с синдромом раннего возбуждения желудочков, которые, являясь аритмогенными МАРС, могут спровоцировать нарушения сердечного ритма у спортсменов в условиях физического и психоэмоционального напряжения.
Медикаментозное лечение включает применение:
- препаратов магния;
- кардиотрофической терапии (при нарушении процессов реполяризации в миокарде);
- антибактериальной терапии при обострении очагов инфекции, оперативных вмешательствах (профилактика инфекционного эндокардита);
- антиаритмических препаратов (по показаниям, при чистой групповой экстрасистолии с нарушением процессов реполяризации).
В настоящее время терапия препаратами магния при МАРС приближается к патогенетической. Это обусловлено тем, что магний входит в состав основного вещества соединительной ткани и необходим для правильного формирования волокон коллагена. В условиях магниевой недостаточности нарушается способность фибробластов продуцировать коллаген [29, 31]. Кроме того, магний оказывает мембраностабилизирующее действие, удерживает калий внутри клетки, препятствует симпатикотоническим влияниям, что делает возможным его применение для лечения нарушений сердечного ритма [40, 41].
В работах О. Б. Степуры (1999), О. Д. Остроумовой и соавт. (2004) имеются сведения о достоверном уменьшении степени ПМК, симптомов ВСД, количества желудочковых экстрасистол на фоне терапии препаратами магния [17, 18].
Целесообразным может быть признано назначение следующих препаратов:
Магнерота, содержащего соль магния и оротовую кислоту. Последняя не только усиливает реабсорбцию Mg в кишечнике, но и обладает самостоятельным метаболическим действием. Детям назначают по 500 мг магнерота (32,8 мг магния 3 раза в день в течение 1 нед, затем 250 мг 3 раза в день в течение последующих 5 нед. Принимается препарат за 1 ч до еды).
Магне В6. Выпускается в таблетках (48 мг магния или в растворе для приема внутрь (100 мг магния). Детям с массой тела более 10 кг (старше 1 года) — 5–10 мг/кг/сутки в 2–3 приема. Детям старше 12 лет — 3–4 табл. в сут, в 2–3 приема. Продолжительность курса 6–8 нед.
Калия оротата. Детям препарат назначают из расчета 10–20 мг/кг/сут в 2–3 приема за 1 ч до еды или через 4 ч после еды. Продолжительность курса — 1 мес.
Следует проводить повторные курсы терапии этими препаратами (3–4 раза в год).
Для улучшения клеточной энергетикии миокарда применяют препараты, обладающие комплексным влиянием на метаболические процессы в организме, а также являющиеся активными антиоксидантами и мембраностабилизаторами:
- L-карнитин (элькар — 20% раствор карнитина гидрохлорида). Дозы: 1–6 лет по 0,1 г/сут (14 капель) 3 раза в день; 6–12 лет — 0,2–0,3 г/сут (1/4 ч. л.) 3 раза в день. Курс — 1–1,5 мес.
- Коэнзим Q10 (убихинон) назначается детям старше 12 лет по 1 капсуле (500 мг) 1–2 раза в сут. К препаратам, содержащим убихинон, относится кудесан: по 1 капле на год жизни (до 12 лет), далее по 12 капель 1 раз в день. Продолжительность курса должна составлять не менее 1 мес.
- Цитохром С (цито-мак). Выпускается в ампулах (по 4 мл = 15 мг). Назначают внутримышечно по 4 мл, № 10. Проводится 2–4 курса в год.
Кроме указанных препаратов для улучшения метаболических процессов в соединительной ткани, миокарде и в организме в целом показано применение:
- никотинамида (витамин PP) — 20 мг/сут 1,5–2 мес;
- рибофлавина (витамин В2) — 10– 15 мг/сут 1,5–2 мес;
- тиамина (витамин В1) — 10 мг/сут и липоевой кислотой 100–500 мг/сут 1,5 мес;
- лимонтара (комплекс лимонной и янтарной кислоты) 5 мг/кг/сут 3–4 дня еженедельно в течение 2 мес;
- биотина — 2–5 мг/сутки — 1,5–2 мес.
Показаны повторные курсы лечения (до 3 раз в год).
При наличии ВСД проводится комплексная длительная терапия по восстановлению баланса между симпатическим и парасимпатическим отделами вегетативной нервной системы (дифференцированная фитотерапия, вегетотропные препараты, ноотропы, вазоактивные препараты — кавинтон, вазобрал, инстенон, циннаризин и др.).
Таким образом, все вышесказанное позволяет сделать вывод, что МАРС, являясь висцеральным проявлением дисплазии соединительной ткани, составляют морфологическую основу функциональных изменений сердечной деятельности и нейровегетативных расстройств. Выбор индивидуальной программы курсового лечения способствует улучшению обменных процессов в соединительной ткани и профилактирует возможные осложнения ДСТ у детей и подростков.
По вопросам литературы обращайтесь в редакцию.
Н. А. Коровина, доктор медицинских наук, профессор
А. А. Тарасова, кандидат медицинских наук, доцент
Т. М. Творогова, кандидат медицинских наук, доцент
Л. П. Гаврюшова, кандидат медицинских наук, доцент
М. С. Дзис
РМАПО, Москва
С ухудшением ситуации по коронавирусу все больше людей охватывает беспокойство. Одни начинают принимать различные средства - уже есть официальные данные, что продажи в аптеках выросли в разы. Другие проверяют наличие у себя признаков коронавируса. Многие сдают тесты, в том числе на антитела к COVID-19. И получив бланк с результатами исследования, начинают тревожиться еще больше.
С результатами подобных анализов корреспондент "Российской газеты" обратилась к сертифицированному специалисту по физической реабилитации, члену Европейской ассоциации амбулаторной реабилитации Леониду Дьякову.
Антитела: иммунный ответ

Врач-реабилитолог Леонид Дьяков советует больше гулять на свежем воздухе и радоваться жизни. Фото: Из семейного архива Леонида Дьякова.
Леонид Леонидович, в лаборатории люди получают результаты исследования, естественно, безо всяких комментариев. Их отправляют к врачам. Но к ним сейчас пробиться нелегко, да и не каждый рискует сидеть в очередях. В итоге человек мучительно вглядывается в непонятные обозначения, думает, плохо это или хорошо. Расскажите, что значит: "Антитела обнаружены".
Леонид Дьяков: После попадания вируса в организм иммунная система человека начинает вырабатывать специфические к данному вирусу антитела - иммуноглобулины (Ig).
Тест на антитела может показать, сталкивался ли человек с коронавирусом, даже если симптомов COVID-19 у него не было. Если антитела обнаружены, значит, организм среагировал на встреченный вирус. Они могут сохраняться, даже если самого вируса в организме уже нет. Этот тест говорит только о том, что произошел некий иммунный ответ.

Таким образом, выявление антител в крови является информативным свидетельством текущего или прошлого инфекционного процесса и помогает выявить стадию развития инфекции.
В заключении мы видим два вида антител - IgM и IgG. Что это?
Леонид Дьяков: Иммоглобулин М - это молодые, свежие антитела, которые начинает вырабатывать иммунная система в ответ на инфекцию SARS-CoV-2.
Обнаружение IgM указывает на недавнее инфицирование SARS-CoV-2. Они появляются непосредственно после контакта с носителем вируса, на третий-четвертый день. Через семь-десять дней они уже точно присутствуют в крови.
То есть наличие иммуноглобулина М - это показатель того, что вы болеете прямо сейчас. С клиническими проявлениями или без них. Это свежие антитела.
Потом они "стареют"?
Леонид Дьяков: Общий период вероятного выявления антител класса M не превышает двух месяцев. В течение этого времени IgM антитела постепенно полностью сменяются на IgG. Последние начинают формироваться в среднем на 21-й день.
Если еще есть IgM, и уже появились иммуноглобулины класса G, то это означает позднюю инфекцию. Просто IgM еще не сошли на нет.
Два антитела - пошел на поправку
Получается, наличие IgM не обязательно говорит об активной инфекции?
Леонид Дьяков: Да. Эти антитела могут выявляться и на стадии выздоровления.
Причем, уровень антител и динамика антительного ответа могут индивидуально варьироваться. IgM сильнее - они атакуют вирус, не дают ему развиваться и "отравлять" организм. IgG уже слабее. Они тоже борются с вирусом, но в меньшей степени.

Когда в крови выявляются только IgG, это говорит о том, что пациент выздоровел, и у него сформировался иммунитет к SARS-CoV-2. Если уровень IgG достаточно высок, то можно стать донором иммунокомпетентной плазмы. Например, IgG больше 40, а IgM больше 1,5, либо IgG больше 80, а IgM равно нулю.
То есть, если в крови выявлены обе группы антител, это означает, что человек уже выздоравливает?
Леонид Дьяков: Совершенно верно. Еще раз повторю: иммуноглобулины М говорят о том, что человек в данный момент болеет коронавирусом. Это не обязательно тяжелые формы, состояние может быть и бессимптомным. А иммуноглобулины G говорят о том, перенес ли он коронавирусную инфекцию в прошлом.
Далее, в графе "Дополнительная информация", вообще непонятная шифровка. А чем непонятнее, тем ведь страшнее. К примеру, вот передо мной результаты, переданные одним пациентом: "ОПсыв 0,0338; КП 1,45". Что кроется за этим?
Леонид Дьяков: А далее есть еще графа "Референтные значения", и там написано "не обнаружено". Это означает, что количественные характеристики выявленных антител ничтожно малы - они даже не достигают референтных значений, которые могут быть, к примеру, 17 единиц. А тут - 0,03…
От чего зависит количество антител в организме?
Леонид Дьяков: От количества проникшего вируса. Одно дело находиться в комнате или в палате с активно болеющим коронавирусом человеком, другое - проехать в автобусе, где кто-то чихнул. Доза полученного вируса влияет на тяжесть заболевания.
Лучше не болеть
Заразен ли человек, чей анализ мы расшифровываем?
Леонид Дьяков: По данному тесту нельзя определить, заразен ли еще человек. В принципе, с такими показателями, которые вы предоставили, пациент не заразен.

Но чтобы достоверно знать это, следует все же сдать еще мазок. Именно он покажет, выделяется ли вирус во внешнюю среду. Если он будет отрицательный, то человек стопроцентно не заразен. Без этой уверенности я бы рекомендовал соблюдение мер социальной дистанции и индивидуальной защиты даже в случае обнаружения только антител класса IgG.
А вы верите в то, что все должны переболеть, и тогда с эпидемией будет покончено?
Леонид Дьяков: В этом, конечно, есть логика. Но проблема в том, что вирус дает достаточно серьезные осложнения. И не все болеют в легкой или бессимптомной форме.
Люди, узнавшие что у них обнаружены антитела, начинают думать, когда же, где подхватили заразу. Вспоминают, когда болели. Может ли данный тест показывать антитела не только на COVID-19, но и на перенесенные другие ОРЗ или ОРВИ?
Леонид Дьяков: Исключено. Это специфичный тест именно на антитела к коронавирусной инфекции.
Человек припомнил, что сильно болел в феврале, ему было очень плохо. Мог тогда быть коронавирус?
Леонид Дьяков: Иммуноглобулин G с тех пор не сохранился бы.
То есть, носители антител могут, в принципе, радоваться, что переболели коронавирусом, практически не заметив этого?
Леонид Дьяков: Те, кто переболел легко или бессимптомно, вырабатывают низкий уровень иммуноглобулина G и могут заболеть повторно.
Чем тяжелее протекает заболевание, тем больше антител произведет иммунная система, и тем дольше они проживут в крови после болезни.

Поэтому если болезнь протекала в легкой форме, то, возможно, и защита также ослабнет довольно быстро. IgG-антитела исчезают через три-четыре месяца - как только организм побеждает инфекцию, он прекращает их синтез.
Однако есть информация, что сохраняются так называемые клетки памяти. Организм запоминает, как вырабатывать эти антитела, при каких условиях и в каком количестве. И в случае повторного контакта с вирусом организм начинает синтезировать IgG-антитела значительно быстрее, не за 21 день, а за три. И они способны "смягчать" течение заболевания, препятствовать развитию тяжелых осложнений.
Дышите глубже
Получается, что в принципе сдавать тест на антитела и не совсем нужно. Какая разница, болел человек или нет, если этого особо и не заметил, а никаких таких преимуществ наличие антител не дает. Все так же нужно предохраняться от заражения…
Леонид Дьяков: Мое личное мнение, если человек чувствует себя хорошо, особой надобности в тестировании нет. Ведь с тем же успехом можно поискать у себя вирус герпеса и другие.
В любой лаборатории есть прейскурант сотни названий анализов на наличие вирусов, которые можно поискать у себя и, более того - найти. И полжизни лечиться. Действительно, максимум, что он узнает - болел коронавирусом или нет, а если болел, то, как давно. И, конечно, если тест окажется положительным, это не означает, что ему теперь можно пренебрегать мерами своей безопасности.
Однако тестирование поможет решить проблему в более глобальном масштабе, выработать стратегию борьбы с коронавирусом, поскольку по количеству иммунных людей можно спрогнозировать, когда случится спад эпидемии.
Что делать тем, у кого обнаружены антитела класса IgM?
Леонид Дьяков: Если нет явных признаков заболевания, нужно побольше двигаться, гулять на свежем воздухе, дышать полной грудью, чтобы работали легкие, а кислород циркулировал в крови.
Проветривать помещения, увлажнять воздух. Сейчас, конечно, нужно включать в рацион витамины, особенно С и Д, микроэлементы - селен, цинк. И радоваться жизни.
Все материалы сюжета "COVID-19. Мы справимся!" читайте здесь.
Пролапс митрального клапана у детей - выбухание створок атриовентрикулярного клапана в полость левого предсердия при сокращении левого желудочка. Клиническими проявлениями пролапса митрального клапана служат утомляемость, головокружения и обмороки, кардиалгии, приступы сердцебиения и перебоев в работе сердца. Диагноз пролапса митрального клапана у детей устанавливается детским кардиологом с учетом данных рентгенографии, ЭКГ, ЭхоКГ. Лечебная тактика при пролапсе митрального клапана у детей предполагает ограничение физической нагрузки, индивидуальную ЛФК, симптоматическую терапию; при выраженной митральной недостаточности – пластику или протезирование клапана.
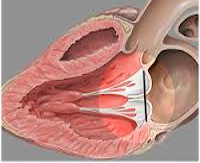
Общие сведения
Пролапс митрального клапана у детей – нарушение замыкательной функции предсердно-желудочкового (митрального) клапана в систолу левого желудочка, приводящее к пролабированию его створок в полость левого предсердия. Частота выявления пролапса митрального клапана у детей и подростков составляет у 2-16%; при этом в возрасте старше 10 лет порок сердца в 2 раза чаще обнаруживается у девочек.
Пролапс митрального клапана можно диагностировать у ребенка любого возраста (даже у новорожденного), однако большинство случаев выявления аномалии клапанного аппарата сердца приходится на возраст 7-15 лет. Высокая распространенность пролапса митрального клапана среди детей ставит перед детской кардиологией и педиатрией задачи повышенной клинической настороженности, ранней диагностики и профилактики осложнений.

Классификация
По происхождению пролапс митрального клапана у детей может быть первичным (идиопатическим) и вторичным, врожденным или приобретенным пороком сердца.
При данной форме клапанной аномалии может пролабировать передняя, задняя или обе створки митрального клапана. Выделяют 3 степени выраженности выбухания створок митрального клапана: I - от 3 до 6 мм; II - от 6 до 9 мм; III - более 9 мм. По клиническим проявлениям пролапс митрального клапана у детей может быть бессимптомным, малосимптомным и клинически значимым.
При пролапсе митрального клапана у детей могут иметь место следующие величины систолической регургитации:
- регургитация в области митрального клапана
- регургитация распространяется до 1/3 полости левого предсердия
- регургитация распространяется до 1/2 полости левого предсердия
- регургитация распространяется более чем на половину объема полости левого предсердия.
Причины
В развитии первичных форм пролапса митрального клапана у детей ведущая роль принадлежит дисплазии соединительной ткани. При этом у детей отмечаются различные микроаномалии клапанного аппарата (изменение структуры сосочковых мышц, размеров, прикрепления и количества хорд и пр.). Развитию соединительнотканной дисплазии в немалой степени способствует нарушение обмена веществ, дефицит магния и цинка, гестозы и инфекции беременной, экологическое неблагополучие, наследственность.
Причины вторичного пролапса митрального клапана у детей многообразны. Прежде всего, следует отметить роль наследственных заболеваний (синдрома Марфана, Элерса-Данлоса, несовершенного остеогенеза и др.), которые сопровождаются накоплением кислых мукополисахаридов в строме клапана, миксоматозной дегенерацией створок и хорд, дилатацией атриовентрикулярного кольца. Пролапс митрального клапана у детей может выступать осложнением различных заболеваний: ревматизма, неревматического кардита, инфекционного эндокардита, травмы сердца, кардиомиопатии. миокардита, аритмии, перикардита.
Нередко пролапс митрального клапана является следствием других ВПС у детей, способствующих изменению гемодинамики левых отделов сердца – дефекта межпредсердной перегородки, дефекта межжелудочковой перегородки, аномального дренажа легочных вен, открытого атриовентрикулярного канала.
Кроме этого, пролапс митрального клапана у детей может быть обусловлен нейроэндокринной, психо-эмоциональной, метаболической дисфункцией, нарушающей вегетативную иннервацию клапанного аппарата. Такое состояние может быть следствием неврозов, вегето-сосудистой дистонии, тиреотоксикоза и пр.
Симптомы пролапса митрального клапана у детей
Проявления пролапса митрального клапана у детей могут быть весьма вариабельны и неспецифичны. Большинство детей предъявляет жалобы на слабость, плохую переносимость физических нагрузок, головокружения, головные боли, одышку, нарушения сна. Нередко отмечаются кардиалгии, тахикардия, ощущения перебоев в работе сердца, артериальная гипотензия, склонность к возникновению синкопальных состояний. Характерны психо-вегетативные расстройства – астения, необоснованные страхи, повышенная тревожность, психомоторная возбудимость.
При вторичном пролапсе митрального клапана на первый план выходит симптоматика ведущего заболевания. Осложнениями пролапса митрального клапана у детей могут стать отрыв хорды, перфорация створки клапана, нарушения ритма, бактериальный эндокардит, сердечная недостаточность, тромбоэмболии, синдром внезапной сердечной смерти и др.
Диагностика
Инструментальное обследование детей с пролапсом митрального клапана включает проведение электрокардиографии, рентгенографии сердца, ЭхоКГ. На ЭКГ у ребенка обычно встречаются нарушения ритма и проводимости (блокада правой ножки пучка Гиса, синусовая тахикардия или брадикардия, экстрасистолия и др.). При этом электрокардиографические нарушения могут быть обнаружены как в покое, так и во время ортостатической пробы или процессе холтеровского мониторирования.
Допплер-ЭхоКГ у детей с пролапсом митрального клапана выявляет изменения в структуре клапана и подклапанного аппарата, позволяет оценить степень пролабирования створок, выраженность регургитации и степень нарушения гемодинамики. На рентгенограммах размеры сердца не изменены или уменьшены, дуга легочной артерии умеренно выбухает, что свидетельствует о неполноценности соединительной ткани.
Дифференциальная диагностика пролапса митрального клапана у детей проводится с митральной недостаточностью, аневризмой межпредсердной перегородки.
Лечение пролапса митрального клапана у детей
При бессимптомной форме пролапса митрального клапана дети в специальном лечении не нуждаются. В этом случае достаточно ограничиться мерами общего характера: нормализацией режима дня, чередованием умственных и физических нагрузок и пр. В случае выявления митральной регургитации и нарушений ритма необходимо ограничение физических нагрузок с назначением индивидуального комплекса ЛФК.
При пролапсе митрального клапана у детей проводится, главным образом, симптоматическое лечение. Так, при вегетативных расстройствах назначаются седативные препараты; физиотерапевтические процедуры (гальванизация, электрофорез, дарсонвализация, массаж).
Нарушения реполяризации миокарда желудочков служат основанием для проведения кардиотрофической и метаболической терапии (инозином, аспарагинатом калия и магния, витаминами группы В, L-карнитином и др.). При нарушениях ритма целесообразно применение β-адреноблокаторов (атенолола, пропранолола) и других антиаритмических препаратов.
С целью профилактики развития инфекционного эндокардита до и после малых хирургических вмешательств назначается антибактериальная и иммуномодулирующая терапия.
При клинически значимой митральной регургитации, а также осложненном течении пролапса митрального клапана дети должны быть проконсультированы кардиохирургом для решения вопроса о хирургической коррекции порока - проведении пластики или протезирования митрального клапана.
Прогноз и профилактика пролапса митрального клапана у детей
В детском возрасте пролапс митрального клапана обычно протекает доброкачественно; осложнения редки. Отсутствие должного лечения и наблюдения может привести к прогрессированию клапанной недостаточности и митральной регургитации, развитию трудно корригируемых нарушений в зрелом возрасте. Именно поэтому своевременная диагностика и лечебно-профилактические меры так важны в детские годы.
Профилактические мероприятия в основном сводятся к предупреждению прогрессирования клапанных нарушений и развития осложнений. Детям с пролапсом митрального клапана необходим подбор индивидуальной физической нагрузки, лечение сопутствующей патологии сердца; диспансерное наблюдение педиатра, кардиолога и детского ревматолога, детского невролога; регулярное проведение ЭКГ, ЭхоКГ и др.
Очень часто, когда врач выслушивает в сердце ребенка шум, ребенка отправляют на ультразвуковое исследование сердца - ЭхоКГ. При этом исследовании нередко выявляются так называемые малые аномалии развития сердца (МАРС). МАРС - это вариант нормы, они никак не влияют на здоровье ребенка.
Митральная регургитация (митральная недостаточность). Информация для пациентов.
Об анатомии и норме. Митральная регургитация. Причины митр.
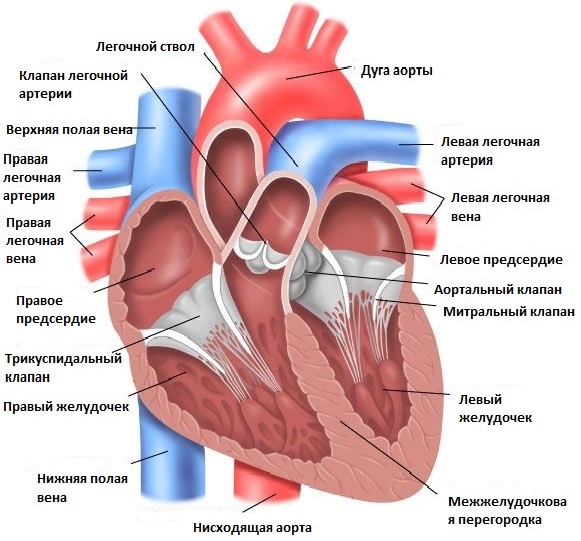
Самые частые МАРС:
- пролапс (проляпс) митрального клапана без значимой митральной регургитации
- дополнительная хорда (хорды) левого желудочка
- открытое овальное окно (ООО)
- увеличенный евстахиев клапан более 1 см,
- небольшая аневризма межпредсердной перегородки
- пролабирующие гребенчатые мышцы в правом предсердии
- смещение септальной створки трикуспидального клапана в полость правого желудочка в пределах 10 мм
- дилатация правого атриовентрикулярного отверстия
- дилатация ствола легочной артерии
- погранично узкий и широкий корень аорты
- дилатация синуса Вальсальвы, двустворчатый клапан аорты
- асимметрия и пролапс створок клапана аорты
- небольшая аневризма межжелудочковой перегородки
- эктопическое крепление хорд, нарушенное распределение хорд передней и (или) задней створки
Есть ли какие-нибудь ограничения для ребенка с МАРС? Можно ли заниматься спортом, летать на самолете, ездить верхом?
Нет никаких ограничений для детей и взрослых с малыми аномалиями развития сердца. Можно вести обычный образ жизни, заниматься спортом, летать на самолетах и т.д. и т.п.
У ребенка 3 дополнительные хорды в левом желудочке, врач рекомендовал прием рибоксина и элькара. Как долго их нужно принимать? Необходим ли прием еще каких-либо препаратов?
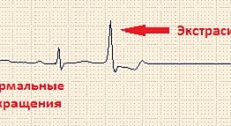
Экстрасистолия. Информация для пациентов.
Классификация экстрасистолии. О норме. Экстрасистолия: вли.
Как часто нужно проводить контрольные УЗИ сердца - ежегодно или ежемесячно?
МАРС - это вариант нормы, МАРС не требует последующего контроля ЭхоКГ и, тем более, ЭКГ или холтеровского мониторинга
Как можно диагностировать МАРС? Поможет ли ЭКГ?
Автор: Васильева Наталья Рашидовна
Диета и подагра
Скрининговая маммография. Рекомендации ACS

Профилактика вирусных пневмоний

Скрининг. Общие сведения

ВНИМАНИЕ! Новый Год!

Зимние прогулки малышей
Болезнь Альцгеймера и антидепрессанты

Дебаты вокруг соли

Влияние злоупотребления алкоголем на потомство
Тиреоаплазия
Тиреоаплазия (thyreoaplasia; тирео- + аплазия) - аномалия развития: отсутствие щитовидной железы; проявляется признаками гипотиреоза.[[Категория:Неклассифицированные медицинские термины]]
Тирео-
Тирео- (тиреоид-; тиро-; анат. glandula thyroidea щитовидная железа, cartilago thyroidea щитовидный хрящ, от греч. thyreos щит + -eides подобный) - составная часть сложных слов, означающая "относ.
Тирамин
Тирамин - биогенный амин, образующийся в результате ферментативного декарбоксилирования тирозина в кишечнике или при гнилостном распаде тканей; по биологическому действию напоминает адреналин. [[Катег.

Служба в армии
Среди обширного списка заболеваний, от которых чаще всего страдает современный человек, болезни сердца и сосудов занимают особое место. Эти патологии являются безусловными лидерами по количеству летальных случаев в мире. И наша страна, к сожалению, не входит в список исключений – миллионы россиян имеют проблемы с сердцем. Поэтому неудивительно, что сердечно-сосудистые (ССЗ) заболевания – это одна из наиболее частых причин освобождения юношей от службы в армии.
Патологии сердца или кардиопатии не просто ухудшают качество жизни пациента, многие из них смертельно опасны и требуют от человека значительных ограничений относительно нагрузок и питания. Казалось бы, что подобные недуги мало совместимы с суровыми армейскими буднями. Однако далеко не все ССЗ являются основанием для освобождения или отсрочки от призыва. Решение по каждому конкретному случаю выносится на медицинской комиссии, которая принимает во внимание тяжесть заболевания, его форму, способность призывника выносить значительные физические нагрузки и другие факторы. Нередко военкомат отправляет молодого человека на дополнительное обследование или лечение.
О категориях годности
Решение о годности молодого человека к призыву в армию принимает военно-врачебная комиссия, которая действует на основании Постановления правительства № 565 от 04.07.2013 года. Данный документ включает так называемое Расписание болезней, содержащее перечень заболеваний, несовместимых со службой в вооруженных силах. В России на данный момент существует пять категорий годности, в соответствии с которыми происходит призыв военнообязанных на срочную службу или прием их на контракт:
Порок сердца и служба в вооруженных силах
Порок сердца – это не конкретный диагноз, а целая группа заболеваний, при которых нарушается нормальная работа сердца. Их причиной является наличие дефекта в структуре самого органа, одного или нескольких его клапанов или кровеносных сосудов. К ней относятся такие патологии: дефекты межпредсердной перегородки (ДМПП), межжелудочковой перегородки (ДМЖП), перегородки между легочной артерией и аортой и др. Известны врожденный и приобретенный порок сердца (ВПС).
Приобретенные пороки сердца чаще всего являются следствием перенесенных инфекций, аутоиммунных заболеваний, повышенных нагрузок. Причиной врожденной формы считаются генетические факторы и, возможно, заболевания, перенесенные матерью во время беременности.

Хирургическое вмешательство – один из самых эффективных методов лечения пороков сердца
Клиническая картина заболевания зависит от его тяжести и разновидности. Это могут быть одышка, обмороки, шумы и боли в сердце, цианоз, частые инфекционные болезни. В большинстве случаев единственным действенным методом лечения является операция.
От людей призывного возраста часто можно услышать истории, как кого-то забрали в армию с пороком сердца. Так действительно бывает, но обычно юношей с подобным заболеванием на службу не берут. Хотя, здесь также есть нюансы. Возьмут ли военнообязанного в армию, зависит от следующих условий:
- возможности оттока крови;
- наличия недостаточности;
- общего состояния здоровья призывника на момент прохождения медкомиссии;
- нормальной работы клапанов сердца.
Синдром ранней реполяризации желудочков и WPW-синдром
Синдром преждевременной или ранней реполяризации желудочков (СРРЖ) – это любопытный и сложный электрофизиологический феномен, в природе которого наука еще не до конца разобралась. Также нет единого мнению по поводу последствий синдрома для пациентов. Часть медиков считается СРРЖ в целом безвредным для организма, другая – полагает, что он может привести к инфаркту или стать причиной внезапной остановки сердца.

В большинстве случаев СРРЖ можно обнаружить только с помощью электрокардиограммы
В сердечной мышце циклично происходят два процесса: деполяризации (сокращения) и реполяризации (расслабления). Нормальная работа системы обеспечивается электрическими импульсами, проходящими по кардиомиоциту. При СРРЖ в работе органа происходит небольшой сбой, который можно увидеть только на ЭКГ.
Раньше на данный дефект не обращали особого внимания, но в последних исследованиях ученым удалось проследить связь между синдромом и появлением желудочковых аритмий, а также случаями внезапной остановки сердца.
Обычно СРРЖ наблюдается у людей, которые регулярно подвергаются значительным физическим нагрузкам, чаще всего его выявляют у молодых мужчин. Причем данную кардиопатию трудно назвать редкой – ее распространение достигает 8%. Главной причиной развития СРРЖ считается гипертрофия миокарда. Например, у спортсменов часто наблюдается утолщение стенок левого желудочка – так происходит адаптация к постоянным нагрузкам. К другим факторам риска относят нарушения обмена веществ, кардиомиопатию, миокардиты, наличие дополнительных хорд, наследственную предрасположенность.
СРРЖ нельзя назвать заболеванием в привычном смысле этого слова. Как правило, он выражается только в изменениях электрокардиограммы, причем тест с физической нагрузкой на велосипеде или беговой дорожке убирает и эти симптомы. В некоторых случаях синдром сопровождается клинической картиной, напоминающей тахикардию. Однако установлено, что СРРЖ может быть причиной опасных аритмий и вызывать скрытые формы недостаточности.
Еще одной аномалией в строении сердца, которая может привести к печальным последствиям, является синдром Вольфа-Паркинсона-Уайта (WPW или ВПВ). Данная кардиопатология характеризуется нарушениями ритма работы органа – ранним возбуждением желудочков. Основными клиническими проявлениями синдрома является тахиаритмия (наджелудочковая, фибрилляция и трепетание предсердий), сердечная недостаточность. Различают несколько форм ВПВ: манифестирующую, скрытую и преходящую.

Синдром Вольфа-Паркинсона-Уайта – веская причина для освобождения от армии
Военная служба и нарушение сердечного ритма
Брадикардия – это замедление нормального ритма работы сердца, которое крайне негативно сказывается на функционировании всех систем организма. У здоровых людей частота сердечных сокращений (ЧСС) составляет 60-80 ударов в минуту, при брадикардии она может понижаться до 30-50 ударов. Частоту сокращений контролирует синусовый узел или водитель ритма, расположенный на месте впадения полых вен в правое предсердие.
Замедление работы может быть следствием целого ряда причин: при поражениях миокарда, нарушении работы нервной системы, отеке мозга, под влиянием лекарственных препаратов, при отравлениях, голодании и др. ЧСС уменьшается под воздействием низкой температуры, при сильной усталости. Низкий пульс – это абсолютно нормальное явление для тренированных спортсменов.

Тяжелая форма брадикардии дает основание для освобождения от военной службы
При умеренной брадикардии сердце бьется 40-50 раз в минуту. Этого вполне достаточно для нормального кровообращения. У некоторых людей подобная частота сокращений является индивидуальной физиологической особенностью, поэтому не причиняет им особого дискомфорта. Уменьшение ЧСС до 30 ударов в минуту приводит к кислородному голоданию тканей и чревато серьезными последствиями. Подобная форма заболевания называется выраженной брадикардией. Она не только значительно ухудшает качество жизни больного и его работоспособность, но и опасна внезапной остановкой сердца.
Кардиосклероз и служба в армии
Кардиосклероз – это патологическое состояние сердечной мышцы, которое характеризуется замещением в миокарде мышечных волокон соединительной тканью. Данное заболевание часто является следствием ишемической болезни, инфаркта, атеросклероза сердечных сосудов, миокардиодистрофии или воспалительных процессов (постмиокардитический кардиосклероз).
Основные симптомы: одышка, боли в груди, отеки, плохая переносимость физических нагрузок. При отсутствии адекватного лечения возможны осложнения – аритмии (экстрасистолы) или аневризма.

Кардиосклероз – опасное заболевание, при котором нормальная мышечная ткань сердца заменяется соединительной
- подтвержденное наличие кардиопатологии;
- нарушение проводимости либо сердечного ритма;
- недостаточность по второму ФК.
Ишемическая болезнь и стенокардия
Стенокардия – это клинический синдром, который является характерным проявлением для ишемической болезни сердца (ИБС). Причина данного патологического состояния – сужение просвета коронарных артерий, что, в свою очередь, обычно является следствием атеросклероза, спазма сосудов или эмболии. Это приводит к нарушению кровоснабжения миокарда, его частичной блокаде, накоплению в сердечной мышце продуктов обмена и кислородному голоданию.
Во время приступа стенокардии человек испытывает сильные боли в грудной области, которая отдает в область шеи, левого плеча, нижней челюсти. Чаще всего он начинается во время физических нагрузок или сильных стрессов.

Ишемическая болезнь сердца – одна из самых распространенных патологий. Стенокардия – одно из ее клинических проявлений
Ишемическая болезнь сердца – одно из самых распространенных заболеваний современности, она же является лидером по количеству смертельных случаев в развитом мире. Стенокардия – лишь одна из форм ИБС, более опасными проявлениями недуга является инфаркт и кардиосклероз. Кроме того, при ишемической болезни часто возникает экстрасистолия – изменение МПП сердца или его камер.
В Расписании болезней ИБС находится в статье 44, в ней есть три пункта, соответствующие умеренному, тяжелому и среднему протеканию заболевания.
Наличие и степень ишемической болезни подтверждается с помощью ЭКГ (покоя и под нагрузкой), эхокардиографии, суточного мониторинга работы сердца, коронографии и др.
Повышенное давление и служба в армии
Артериальная гипертензия или гипертония – одно из самых распространенных заболеваний сердечно-сосудистой системы нашего времени, им страдают до 30% взрослого населения. Малоподвижный образ жизни, вредные привычки, неправильное питание, ведущее к ожирению, – все эти факторы увеличивают риск развития гипертонии. Большое значение имеет наследственная предрасположенность к недугу. Различают три стадии патологии: легкую, среднюю и тяжелую; она может быть первичной или вторичной.
Основными симптомами заболевания являются: одышка, головокружение, шум в ушах, учащенное сердцебиение, потливость, состояние тревоги, снижение работоспособности, оттек и онемение конечностей. Лечение артериальной гипертензии индивидуально. Больным обычно прописывают сосудорасширяющие и мочегонные препараты. Можно еще добавить, что при отсутствии должной терапии патология переходит в более тяжелые формы.
Армия и ревмокардит
Ревмокардит часто приводит к осложнениям: мерцательной аритмии, миокардиосклерозу, митральному стенозу, аортальной недостаточности, ишемии головного мозга, пролапсу митрального клапана. Следствием этого заболевания являются приобретенные пороки сердца.

Ревмокардит – воспалительное заболевание, поражающее ткани сердца. Оно является веской причиной для освобождения от призыва
Читайте также:

