Берут ли в армию с красной волчанкой
Обновлено: 30.06.2024
Системную красную волчанку лечит ревматолог. На фоне терапии антималярийными (гидроксихлорохин, хлорохин) препаратами необходимо наблюдение офтальмолога. При подозрении на развитие плоскоклеточного рака кожи на фоне дискоидной формы красной волчанки необходима консультация онколога.
Высыпания красной волчанки на коже и/или слизистых могут быть самостоятельным заболеванием или проявлением системной красной волчанки — хронического заболевания, связанного с формированием антител к компонентам ядер клеток. Антитела вызывают повреждение и воспаление разных тканей, в том числе и кожи.
Формы и осложнения
Кожные проявления красной волчанки включают три группы, в каждую входят специфические кожные проявления:
- острая кожная красная волчанка (локализованная, генерализованная и подобная токсическому эпидермальному некролизу);
- подострая кожная красная волчанка (кольцевидная, папулосквамозная, лекарственно индуцированная, эритродермическая, пойкилодермическая, везиклобулезная, синдром Роуэлл);
- хроническая кожная красная волчанка (дискоидная, отечная, панникулит, перниоподобная, лихеноидная).
Выделение этих форм обусловлено не только продолжительностью течения кожного заболевания, но также отражает связь с системной красной волчанкой.
Чаще всего проявлением системного заболевания являются острые формы, тогда как дискоидная форма наблюдается только в 5-15% всех случаев. Чем дольше кожные проявления существуют изолированно, тем меньше риск формирования системной формы заболевания. Риск системного заболевания при наличии кожных проявлений выше у женщин и детей.
Высыпания красной волчанки могут возникать у детей (антитела передаются плоду) от матерей с системной красной волчанкой. Такая форма называется неонатальной волчанкой, возникает в течение первых двух месяцев жизни ребенка и может быть первым признаком системной красной волчанки у мамы.
В комплекс системной красной волчанки могут входить и другие, неспецифичные исключительно для этого заболевания, изменения кожи и ее придатков.
Причины возникновения
Причины развития заболевания не ясны, но предполагается значение следующих факторов:
- ультрафиолетовое излучение (почти 50% людей, страдающих волчанкой, светочувствительны);
- некоторые лекарства;
- вирусы;
- наследственность;
- гормональные влияния;
- курение;
- переохлаждение.
Симптомы
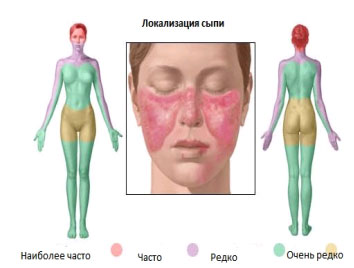
Кожные проявления красной волчанки многообразны. Знаковым проявлением, почти всегда ассоциированным с системным заболеванием, являются высыпания на лице, по форме напоминающие бабочку: с крыльями — на скулах и щеках и туловищем — на переносице и спинке носа. Высыпания могут проявляться возвышающимися или залегающими в глубине тканей элементами розового и синюшно-красного цвета. Имеется тенденция к формированию кольцевидных очагов, покрытых очень плотными, болезненными при снимании чешуйками. В ряде случаев формируется так называемая ознобленная красная волчанка, при которой болезненные ярко-красные синюшные узелки возникают на пальцах ног, рук, носу, ушах в холодную погоду. Повреждение сосудов сопровождается появлением высыпаний, напоминающих синяки, расширенные сосуды могут просвечивать в ногтевых ложах. Некоторые пациенты с СКВ имеют симптомы, напоминающие красный плоский лишай.
Бывают и тяжелые поражения с формированием пузырей и отслаиванием кожи, что больше характерно для начала системного заболевания. Изменения могут затрагивать слизистые оболочки, особенно часто это слизистая губ, полости рта. Очаги волчанки на голове могут проявляться потерей волос. Возможно и диффузное выпадение, и разрежение волос.
Стадии протекания
Обострения чаще возникают в весенне-летнее время в период интенсивного солнечного излучения.
Лечение кожной красной волчанки
Основой лечения служат кортикостероидные гормоны. При этом заболевании они могут наноситься на очаги в виде мазей, вводиться с помощью инъекций непосредственно в очаг пораженной кожи. В тяжелых случаях возможно назначение системных кортикостероидов. В качестве альтернативы или для усиления терапии возможно нанесение на очаги препаратов ингибиторов кальциневрина.
В случаях тяжелого поражения кожи, недостаточном эффекте от наружного лечения проводится системная терапия с использованием антималярийных препаратов (хлорохин, гидроксихлорохин), противовоспалительных препаратов (метотрексат, микофенолат, дапсон, азатиоприн и др.).
Особенности методики лечения
Первой линией терапии является назначение наружных кортикостероидов и гидроксихлорохина.
Для уменьшения общей дозы и побочных эффектов наружных кортикостероидов в лечение включаются ингибиторы кальциневрина.
В период лечения гидроксихлорохином необходим регулярный контроль врача. Обязательно проводится контроль состояния сетчатки, так как препарат при длительном (более 5 лет) применении может нарушить зрение. Этот побочный эффект встречается нечасто, но появление признаков повреждения сетчатки может потребовать отмены препарата.
Внутриочаговое введение лекарственных средств (кортикостероидных гормонов) при помощи множества поверхностных уколов непосредственно в очаг пораженной кожи позволяет создать высокую концентрацию лекарства в очаге, уменьшив при этом риски системных побочных эффектов. Лекарство вводится врачом в условиях перевязочного кабинета на глубину 2-3 мм. Процедура является болезненной, но боль не резкая, во многом зависит от чувствительности рецепторов пациента. Для уменьшения боли используется тонкая игла, возможно использование мази с анестетиком.
Всем пациентам обязательно назначаются средства защиты кожи от ультрафиолета.
Как происходит лечение красной волчанки в клинике Рассвет
Дерматолог попросит рассказать о течении заболевания и лечении, которое проводилось ранее. Врач осмотрит кожу (в том числе волосистую часть головы), слизистые оболочки. Информативным может быть проведение дерматоскопии, трихоскопии. При этом заболевании для установления диагноза в большинстве случаев потребуется проведение биопсии кожи с дополнительным проведением реакции иммунофлуоресценции.
При подозрении на кожную красную волчанку необходимо будет обсудить возможность системных проявлений, оценить состояние других органов и систем организма. Могут потребоваться дополнительные исследования для выявления системного процесса (анализы крови, мочи и др.).
Рекомендации пациентам
Соблюдайте режим фотозащиты:
- избегайте прямых солнечных лучей, не находитесь на улице в период интенсивного солнечного излучения (примерно с 11 до 17 часов дня, в зависимости от региона и времени года часы могут отличаться);
- носите головные уборы с широкими полями, одежду с длинными рукавами и штанинами, закрытым декольте;
- используйте фотозащитные средства широкого спектра с SPF 30 и выше.
Если вы курите, желательно избавиться от этой привычки.
Если очаги находятся на открытых участках кожи, возможно использование средств медицинского камуфляжа.
Если вы планируете беременность, обсудите с лечащим врачом возможные риски. Желательно дождаться исчезновения симптомов — на протяжении не менее 6 месяцев.
Прогноз при кожных формах красной волчанки в большинстве случаев благоприятный! Помните о возможном риске развития на фоне очагов плоскоклеточного рака кожи и соблюдайте рекомендованный врачом график наблюдения.
Системная красная волчанка – заболевание аутоиммунной природы, характеризующееся поражением кожи, опорно-двигательного аппарата, сердца, почек и других внутренних органов.
В норме клетки иммунной системы обнаруживают и уничтожают различные чужеродные объекты в организме (например, возбудителей инфекций). При аутоиммунных процессах иммунная система агрессивно воздействует на собственные клетки и ткани организма, вызывая их воспаление и разрушение.
Точные причины развития данного заболевания неизвестны, хотя исследователи выделяют некоторые факторы риска: генетическая предрасположенность, воздействие на организм определенных инфекций (например, вируса Эпштейна – Барр), факторы окружающей среды (например, влияние солнечного света, курение).
Симптоматика при системной красной волчанке многообразна. Заболевание может иметь острое начало либо медленно протекать с маловыраженными клиническими проявлениями. Наиболее частым и характерным симптомом является поражение кожи и слизистых оболочек. При этом на лице образуются красные пятна в области носа, щек, по форме напоминающие бабочку.
Наряду с кожей в патологический процесс могут вовлекаться суставы, почки, легкие, сердце, нервная система с развитием соответствующей симптоматики.
Прогноз зависит от тяжести течения системной красной волчанки. В некоторых случаях на фоне проводимого лечения удается добиться длительных ремиссий (периодов полного отсутствия симптомов болезни). Десятилетняя выживаемость в развитых странах составляет около 90 %.
Синонимы русские
Болезнь Либмана – Сакса.
Синонимы английские
Systemic Lupus Erythematosus, Libman-Sacks Disease.
Симптомы
- Повышение температуры тела;
- общая слабость, утомляемость;
- боль, отечность, ограничение подвижности в суставах;
- эритема (интенсивное покраснение кожи) в области носа и щек;
- эритематозные высыпания, которые могут слегка возвышаться над поверхностью кожи (очаги поражения на коже могут появляться или увеличиваться при воздействии солнечного света);
- изъязвление слизистой оболочки полости носа, рта;
- выпадение волос;
- боль в груди;
- одышка;
- побледнение, похолодание, чувство онемения в пальцах рук и ног на холоде; ;
- нарушение сознания;
- снижение памяти;
- судороги.
Общая информация о заболевании
Системная красная волчанка – аутоиммунное заболевание, характеризующееся поражением различных внутренних органов. В его основе лежат аутоиммунные механизмы. Клетки иммунной системы начинают разрушать структуры организма, ошибочно принимая их за чужеродные объекты. В крови образуются комплексы иммунных клеток (антител) и антигенов (клеток организма), которые распространяются по всему организму, вызывая воспаление в пораженных органах. Агрессивному воздействию иммунной системы подвергаются сосуды микроциркуляторного русла (микроскопические кровеносные сосуды: артериолы, венулы, капилляры).
Точные причины заболевания неизвестны. Выделяют ряд факторов, которые способствуют развитию системной красной волчанки.
- Генетическая предрасположенность. По подсчетам исследователей, в случае заболевания матери риск развития системной красной волчанки у ребенка-девочки равен 1:40, а у ребенка-мальчика – 1:250.
- Возбудители инфекций (например, вирус Эпштейна – Барр) могут провоцировать аутоиммунные реакции, протекающие при системной красной волчанке.
- Лекарственные препараты (например, некоторые противосудорожные, гипотензивные) способны вызвать проявления системной красной волчанки. Как правило, симптомы проходят после отмены препаратов.
- Воздействие солнечного света у лиц, предрасположенных к СКВ, может спровоцировать развитие заболевания.
- Гормональные изменения у женщин. Учеными было установлено, что назначение эстрогенов в периоде постменопаузы может увеличивать риск СКВ.
Наиболее частый синдром при системной красной волчанке – это поражение кожи и слизистых оболочек. На лице в области носа и щек образуется эритема (интенсивное покраснение, образованное в результате воспалительного процесса в сосудах) в форме бабочки. На других участках тела могут возникать эритематозные пятна, которые слегка возвышаются над поверхностью кожи. На слизистых оболочках обнаруживаются изъязвления. Поражение мелких кровеносных сосудов вызывает трофические (обусловленные нарушением питания тканей) изменения в кожных покровах. Следствием этого является ломкость ногтей, выпадение волос.
Со стороны опорно-двигательного аппарата возникают боли в суставах, проявления артрита. Деформации в пораженных суставах формируются редко.
Вовлечение в патологический процесс легких может приводить к плевриту (воспалению оболочки, выстилающей грудную полость изнутри и легкие снаружи), воспалению легочных сосудов, образованию тромбов в сосудах легких, легочным кровоизлияниям.
Иногда развивается миокардит (воспаление сердечной мышцы), эндокардит (воспаление внутренней оболочки сердца с вовлечением клапанного аппарата). Серьезным осложнением является также васкулит коронарных артерий.
Поражение почек может возникнуть на любой стадии заболевания. Активность патологического процесса варьируется от бессимптомных до тяжелых, быстропрогрессирующих форм гломерулонефрита (воспаление почечных клубочков), которые приводят к почечной недостаточности.
В нервной системе формируются очаги поражения в результате вовлечения в патологический процесс различных ее отделов. Это сопровождается головными болями, судорогами, ухудшением памяти, мышления и другими неврологическими расстройствами. Следствием волчаночного васкулита сосудов головного мозга могут быть тяжелые осложнения в виде инсультов.
Системная красная волчанка протекает с периодами обострений и ремиссий (промежутков времени без признаков заболевания). Учитывая отсутствие методов терапии, позволяющих добиться полного излечения, главной задачей является уменьшение выраженности отдельных симптомов, замедление прогрессирования заболевания, достижение стойкой ремиссии.
Кто в группе риска?
- Системная красная волчанка чаще встречается у женщин.
- Лица в возрасте 15-45 лет.
- Афроамериканцы, латиноамериканцы, азиаты.
- Лица, близкие родственники которых страдают системной красной волчанкой.
Диагностика
Диагностика системной красной волчанки заключается в выявлении характерных симптомов заболевания, специфичных для него маркеров аутоиммунных реакций, проведения ряда исследований.
- Антинуклеарные антитела, IgG (анти-Sm, RNP, SS-A, SS-B, Scl-70, PM-Scl, PCNA, CENT-B, Jo-1, гистонов, нуклеосом, Ribo P, AMA-M2), иммуноблот. Исследование позволяет обнаружить специфические антитела к различным компонентам клеточных ядер (антигенам) организма. Для системной красной волчанки специфичным является наличие антинуклеарных антител анти-Sm, SS-A, PCNA, антител к гистонам (разновидность белков).
- Антинуклеарный фактор на HEp-2 клетках. Это один из основных методов выявления антинуклеарных антител – клеток иммунной системы, которые агрессивно воздействуют на компоненты клеточных ядер собственного организма. Их образование характерно для различных аутоиммунных заболеваний.
- Антитела к двухцепочечной ДНК (анти-dsDNA), скрининг. Они обнаруживаются при таких аутоиммунных заболеваниях, как системная красная волчанка, склеродермия, синдром Шегрена. При СКВ их уровень коррелирует с тяжестью течения заболевания и вероятностью развития осложнений.
- Антитела к кардиолипину, IgG и IgM. Данные антитела образуются к фосфолипидам клеток (один из компонентов клеточных мембран). Хотя их наличие более специфично для антифосфолипидного синдрома, в более низких концентрациях они могут наблюдаться при СКВ.
- Общий анализ крови. Позволяет количественно оценить основные параметры крови. При СКВ снижен уровень эритроцитов,тромбоцитов, лейкоцитов.
- Скорость оседания эритроцитов (СОЭ). Неспецифический показатель различных патологических процессов. При СКВ СОЭ повышена из-за аутоиммунного воспалительного процесса.
- Микроскопия мазка крови. Исследование под микроскопом препарата, изготовленного из капли крови. При СКВ в нем обнаруживаются измененные нейтрофилы (разновидность лейкоцитов).
- Общий анализ мочи с микроскопией. Оцениваются основные физико-химические свойства мочи, наличие в ней физиологических и патологических примесей. При поражении почек в моче обнаруживаются белок и эритроциты вследствие развития волчаночного гломерулонефрита.
- С-реактивный белок, количественно (метод с нормальной чувствительностью). Чувствительный маркер активного воспаления и повреждения тканей. При СКВ его уровень повышен.
Поражение различных органов при СКВ требует комплексного лабораторного обследования для оценки различных жизненно важных показателей (например, определение параметров функционирования почек, печени).
- Компьютерная томография (КТ). Позволяет получить высокоточные послойные изображения внутренних органов, что имеет большую диагностическую ценность при выявлении объема поражения внутренних органов при СКВ (например, при диагностике очагов поражения в головном мозге).
- Рентгенография. Может быть использована при СКВ для выявления патологических изменений в легких, суставах.
- Эхокардиография. Метод исследования сердечной мышцы, основанный на свойствах ультразвука. Данное исследование позволяет визуализировать работу клапанного аппарата сердца, выявить признаки миокардита, перикардита, что необходимо для диагностики кардиальных осложнений СКВ.
Лечение
Лечение направлено на уменьшение выраженности отдельных симптомов заболевания, замедление его прогрессирования. С этой целью назначают препараты из нескольких групп:
- нестероидные противовоспалительные – обладают обезболивающим, противовоспалительным действием;
- глюкокортикоиды – препараты гормонов коры надпочечников; имеют выраженное противовоспалительное действие;
- иммунодепрессанты – снижают активность иммунной системы, за счет чего замедляются аутоиммунные процессы и прогрессирование заболевания;
- антималярийные препараты – используются для терапии малярии, некоторые из них эффективны при лечении системной красной волчанки.
Профилактика
Специфических методов профилактики системной красной волчанки не существует.
Рекомендуемые анализы
- Антинуклеарные антитела, IgG (анти-Sm, RNP, SS-A, SS-B, Scl-70, PM-Scl, PCNA, CENT-B, Jo-1, гистонов, нуклеосом, Ribo P, AMA-M2), иммуноблот
- Антинуклеарный фактор на HEp-2 клетках
- Антитела к двухцепочечной ДНК (анти-dsDNA), скрининг
- Антитела к кардиолипину, IgG и IgM
- Общий анализ крови
- Скорость оседания эритроцитов (СОЭ)
- Общий анализ мочи с микроскопией
- С-реактивный белок, количественно (метод с нормальной чувствительностью)
Литература
Dan L. Longo, Dennis L. Kasper,J. Larry Jameson, Anthony S. Fauci, Harrison's principles of internal medicine (18th ed.). New York: McGraw-Hill Medical Publishing Division, 2011. Chapter 319. Systemic Lupus Erythematosus.
Системная красная волчанка (СКВ) – это системное аутоиммунное заболевание, приводящее к поражению различных органов и тканей, которое может протекать с развитием антифосфолипидного синдрома (АФС). Представляем клиническое наблюдение больной М.,1965 года рождения с длительным, относительно благоприятным течением заболевания без поражения почек, гематологической патологии с наличием АФС.
Ключевые слова
Статья
Длительное течение системной красной волчанки у больной с антифосфолипидным синдромом
Научный руководитель: к.м.н., ассистент Александрова О.Л.
ФГБОУ ВО Саратовский ГМУ им. В. И. Разумовского Минздрава РФ
Кафедра госпитальной терапии
Системная красная волчанка (СКВ) – это системное аутоиммунное заболевание, для которого характерны потеря толерантности к ядерным антигенам, нарушение активации Т- и В-лимфоцитов с дальнейшей поликлональной активацией В-лимфоцитов, вырабатывающих антитела, образованием иммунных комплексов, приводящих к повреждению различных органов и тканей.
Несмотря на успехи и достижения в лечении этого заболевания, ведение многих больных СКВ остается достаточно сложной задачей, в их число входят пациенты с наличием АФС. АФС является приобретенной аутоиммунной тромбофилией и характеризуется рецидивирующими тромбозами, акушерской патологией, наличием в крови пациентов патогенных аутоантител, известных как антифосфолипидные антитела.
Представляем клиническое наблюдение больной М.,1965 года рождения с развитием антифосфолипидного синдрома в рамках СКВ.
Пациентка М. больна с весны 1999 г. (с 34-летнего возраста), когда после инсоляции стали отмечаться повышение температуры до субферильных цифр, боли, периодическая припухлость в суставах кисти, фотосенсибилизация (появление кожного зуда, гиперемии на открытых участках туловища).
При лабораторном исследовании были найдены LE-клетки, в общем анализе крови обнаружено повышение СОЭ до 22 мм/час, анемия легкой степени; в общем анализе мочи патологии выявлено не было. При инструментальных исследованиях (ЭКГ, ЭХОКГ) – патологические изменения отсутствовали.
При рентгенографии инфильтративных изменений в легких не было. При дуплексном исследовании сосудов голени был выявлен тромбоз глубоких вен левой голени. На ЭКГ обнаружена преходящая неполная блокада правой ножки пучка Гиса. При ЭХОКГ выявлены нормальные размеры правых и левых отделов сердца, отсутствие патологии клапанного аппарата, нормальная фракция выброса левого желудочка - 66%, незначительное повышение систолического давления в легочной артерии (СДЛА) до 38 мм рт.ст.
В общем анализе крови отмечалось незначительное повышение лейкоцитов крови (10,2 × 10 9 /л) при нормальном содержании палочко-ядерных клеток (5%), умеренное повышение СОЭ (28 мм/час). При исследовании биохимического анализа крови, общего анализа мочи патологии выявлено не было. С-реактивный белок, волчаночный антикоагулянт были отрицательны. Антитела к двуспиральной ДНК были умеренно повышены (110 ЕД/мл при норме 0-25 ЕД/мл).
При УЗИ органов брюшной полости, почек, дуплексном исследовании сосудов почек патологии не обнаружено. Повышение АД было расценено как проявление медикаментозного синдрома Иценко - Кушинга.
Больной был назначен гепарин 12,5 ЕД×2 раза в день п/к под контролем активированного частичного тромбопластинового времени, антиагреганты (кардиомагнил 75 мг/день). Доза преднизолона была увеличена до 20 мг/день, назначены омепразол 20 мг /день, препараты кальция с витамином Д3 2 таблетки /день, эналаприл 10 мг/день. На фоне лечения состояние улучшилось: исчезла одышка при физической нагрузке, снизилось СДЛА до 26 мм рт.ст. по данным ЭХОКГ, нормализовались острофазовые показатели.
Была выписана с диагнозом: СКВ, хроническое течение, активность II, (индекс активности SLEDAI 2 K - 6 баллов), полиартрит, положительные АТ к ДНК; фотосенсибилизация в анамнезе. Тромбоз глубоких вен левой голени, тромбоэмболия мелких ветвей легочной артерии. Индекс активности SLEDAI 2 K составил 6 баллов (полиартрит - 4 балла, повышение антител к ДНК - 2 балла), что соответствовало II степени активности СКВ.
Через месяц рекомендовано постепенное снижение преднизолона до 10 мг/день, продолжение приема омепразола, препаратов кальция с витамином Д3, прием гидроксихлорохина 200 мг/день. Рекомендованный гидроксихлорохин не принимала по техническим причинам. В течение последующих 2,5 лет активность СКВ была преимущественно минимальной. Периодически пациентку беспокоили боли в суставах, субфебрилитет, общая слабость; при лабораторном исследовании отмечалось повышение СОЭ до 16-24 мм/час. Рецидивов тромбозов у больной не наблюдалось; волчаночный антикоагулянт, антитела к ДНК не исследовались.
При лабораторном исследовании был дважды обнаружен положительный волчаночный антикоагулянт, были выявлены положительные антитела к ДНК в умеренных титрах, повышение СОЭ до 26 мм/час. При ЭКГ было выявлено снижение зубцов Т, расцененное как дисгормональная миокардиодистрофия, при ЭХО-КГ было обнаружено утолщение стенки перикарда (адгезивный перикардит). Проведенные рентгенография грудной клетки, УЗИ почек, дуплексное исследование сосудов почек патологии не выявили. При дуплексном исследовании вен нижних конечностей имели место остаточные явления повторного тромбоза вен левой голени. Неврологом был диагностирован церебральный васкулит, ишемия головного мозга смешанного генеза I степени. Индекс активности SLEDAI 2 K составил 10 баллов (церебральный васкулит -8 баллов, повышение антител к ДНК -2 балла) и соответствовал II степени активности СКВ.
Повышение АД до 180 и 110 мм рт. ст. по-прежнему рассматривались в рамках медикаментозного синдрома Иценко-Кушинга. С учетом рецидивирующего тромбоза вен левой голени, тромбоэмболии легочной артерии, положительного волчаночного антикоагулянта в динамике был выставлен антифосфолипидный синдром в рамках СКВ. В связи с прогрессированием СКВ доза преднизолона внутрь была увеличена до 25 мг/день, к лечению был добавлен метотрексат 7,5 мг/неделю, моноприл 10 мг/день, рекомендован прием варфарина 1,5 табл. в день с дальнейшим титрованием дозы под контролем МНО (целевой уровень МНО 2,0-3,0 МЕ).
В течение последующих 17 лет течение заболевания было относительно благоприятным. На фоне поддерживающих доз преднизолона 7,5 – 5,0 мг/день, метотрексата 7,5-5,0 мг/неделю, варфарина 2,5-5,0, мг/день активность СКВ была преимущественно минимальной. Изредка обнаруживался положительный волчаночный антикоагулянт, повышение уровня антител к ДНК в невысоких титрах. Тромбозы не рецидивировали. Периодически усиливались явления церебрального васкулита, стихающие после кратковременного повышения дозы преднизолона до 20 мг/день, приема препаратов, улучшающих функцию нервной системы.
На протяжении последних 5 лет на первый план в клинической картине вышли побочные эффекты иммуносупрессивной терапии. Побочными явлениями цитостатической терапии были частые обострения пиелонефрита, что привело к дополнительному назначению уросептиков, антибиотиков. Наиболее значимыми побочными эффектами глюкокортикоидной терапии у пациентки были вторичная артериальная гипертензия в рамках медикаментозного синдрома Иценко –Кушинга, нуждающаяся в частой коррекции, остеопороз с развитием компрессионных переломов позвоночника, потребовавший назначения антиостеопоретических средств (бисфосфонатов).
Особенностью течения заболевания в данном клиническом наблюдении явилось относительно благоприятное течение СКВ.
Спустя 6 месяцев с момента появления первых признаков СКВ у больной был диагностирован тромбоз вен левой голени с дальнейшим развитием тромбоэмболии легочной артерии. Диагноз АФС был поставлен через 2 года после появления его первых признаков на основании рецидива венозного тромбоза вен левой голени, обнаружения положительного волчаночного антикоагулянта при динамическом исследовании.
В описываемом нами случае течение АФС было также относительно благоприятным. Венозные тромбозы отмечались на протяжении первых 2 лет заболевания. После назначения варфарина в течение последующих 17 лет тромбозы не рецидивировали, периодически в крови обнаруживался положительный волчаночный антикоагулянт.
1. Применение варфарина в дозах, обеспечивающих целевое значение МНО, является профилактикой повторного тромбообразования.
2.Использование адекватных доз глюкокортикоидов и цитостатиков способствует стойкому улучшению состояния.
3.Для устранения побочных эффектов глюкокортикоидной терапии необходим постоянный контроль артериального давления и его коррекция, своевременное назначение препаратов кальция с витамином Д3, бисфосфонатов.
Литература
1.Российские клинические рекомендации. Ревматология/Под ред. Е.Л. Насонова. М.: ГЭОТАР – Медиа, 2017: 464 с.
2. Клюквина Н.Г., Насонов Е.Л.Особенности клинических и лабораторных проявлений системной красной волчанки. Современная ревматология, 2012;4: 40-48.
Статья - Системная красная волчанка (СКВ) - расскажет Вам о причинах возникновения болезни, ее лечении, симптомах. Узнайте, как правильно диагностировать Системная красная волчанка (СКВ) | Центр Дикуля

Волчанка — аутоиммунное заболевание , означающее, что естественная система защиты организма (иммунная система) объектом атаки начинать выбирать не чужеродные агенты ( вирусы и бактерии ), а собственные ткани. Это вызывает воспалительную реакцию, что проявляется отечностью, болью и повреждением тканей по всему организму. При тяжелой форме СКВ могут быть повреждены почки, сердце, легкие, нервная система, кроветворная система. И хотя у части пациентов с системной красной волчанкой симптоматика может быть очень умеренной, надо понимать, что заболевание имеет хронический характер ( на протяжении всей жизни ) и, со временем симптоматика может стать очень серьезной.Но в большинстве случаев, удается контролировать течение заболевания и предотвратить осложнения и повреждения органов и систем.Это стало возможно благодаря медикаментозному лечению, ЛФК и контролю со стороны лечащего врача.Кроме системной красной волчанки( самая часто встречающаяся ) существуют и другие виды волчанки : дисковидная волчанка, лекарственная волчанка, волчанка новорожденных и подострая кожная волчанка.
Прогноз для людей с таким заболеванием как системная красная волчанка значительно улучшился с тех пор, как появилось адекватное лечение. В настоящее время почти 70% пациентов имеют шанс прожить 20 и более лет после первичной диагностики заболевания. Течение заболевания индивидуально и трудно предсказать периоды обострений.СКВ обычно развивается медленно и подчас человек в течение длительного времени не замечает симптомов .
Периоды обострения иногда называют вспышками или рецидивами.Периоды, следующими за обострениями, называют периодами ремиссии.В некоторых случаях имеет место стремительное развитие СКВ.Рецидивы и ремиссии возникаю подчас спонтанно, внезапно. И поэтому предсказать рецидив, степень тяжести , длительность обострения не представляется возможном. Кроме того, при рецидиве возможно появление новых симптомов.
Дети тоже могут болеть волчанкой ,хотя как правило заболевание развивается в подростковом возрасте или в более старшей группе.СКВ в детском возрасте протекает более тяжело, чем у взрослых и часто происходит повреждение органов и систем ( почки и сердце).Возможно это происходит из-за разницы в скорости метаболизма и степени завершенности дифференцировки тканей.Часть пациентов вынуждена вести менее активный образ жизни, чем здоровые люди из-за наличия быстрой утомляемости, боли в суставах .Кроме того, снижается способность к аэробной физической активности ( ходьба или плавание), которая необходима для лучшего насыщения крови кислородом.У некоторых пациентов бываю следующие осложнения СКВ:
- Проблемы с беременностью
- Проблемы с почками
- Проблемы с сердцем
- Проблемы с органами дыхания
- Системы кроветворения
- Нервной системы
- Психические нарушения.
Большинство людей с системной красной волчанкой сохраняют свою обычную повседневную физическую активность. Но нередко приходится корректировать уровень физической активности из-за усталости, болей в суставах или других симптомов, вплоть до полного прекращения активной деятельности.
У большинство пациентов с СКВ можно прогнозировать нормальную или почти нормальную продолжительность жизни.Это зависит от наличия поражения жизненно важных органов ( таких например как почки) и степени нарушения их функций.СКВ, как правило, не вызывает повреждения или деформации суставов, как бывает при ревматоидном артрите или другом аутоиммунном заболевании. У медикаментов, применяемых для лечения СКВ средней и тяжелой формы, есть масса побочных эффектов и нередко при длительном приеме этих препаратов бывает трудно понять чем вызвана симптоматика — самим заболеванием или побочным действием лекарств.В недалеком прошлом патогенез СКВ был не понятен и пациенты нередко умирали в более молодом возрасте, особенно когда появлялись осложнения во внутренних органах.В настоящее время, когда появилось патогенетическое лечение, прогностическая продолжительность жизни значительно выросла.Около 90% пациентов проживают 5 и более лет после постановки диагноза и почти 70% 20 лет и более.
Причины
Системная красная волчанка (СКВ) является аутоиммунным заболеванием, то есть иммунная система агрессивно реагирует на собственные ткани воспринимая их как чужеродные . СКВ не инфекционное заболевание и не контагиозно.Пока не удается выяснить, почему иммунная система воздействует на собственные ткани.Отчасти предполагается генетическая детерминированность сбоя иммунной системы. Но большинство ученых сходятся во влияние комбинации факторов, провоцирующих аутоиммунную реакцию.
Избыточное воздействие ультрафиолетового излучения ( обычно солнечного света) является триггером процесса или обострения.
Считается что эстрогены тоже влияют на возможность появления волчанки .Связывают это с тем ,что женщины больше болееют СКВ. И хотя уровень гормонов больше всего во время беременности, немалая часть женщин заболевают в возрасте после 45 лет, когда уровень эстрогена минимальный.
Курение увеличивает риск появления СКВ и ухудшают прогноз при имеющемся заболевании.
Некоторые медикаменты считаются триггерами СКВ.
Некоторые инфекции считаются триггерами СКВ.У части пациентов с цитомегаловирусом, гепатитом С, парвовирусом через некоторое время развивалась системная красная волчанка.У детей такой инфекцией считается вирус Эпштейн- Барра.
Интоксикация различными химическим веществами ( например трихлорэтиленом).
- женский пол
- раса ( больше подвержены представители негроидной расы)
- возраст от 15 до 45 лет
- наличие родственников с СКВ
- прием препаратов провоцирующих появление СКВ.
Симптомы
При наличии СКВ у пациента могут быть такие симптомы, как быстрая утомляемость, наличие кожных высыпаний или боль в суставах. Если же заболевание протекает тяжело, то появляются проблемы с почками, легкими, сердцем, кровью или в нервной системы.
Степень выраженности симптоматики зависит от пораженного органа и степенью его повреждения.
Усталость: Быстрая утомляемость характерна для всех пациентов с системной красной волчанкой. Даже при умеренном течении СКВ у пациентов значительно снижается возможность выполнять обычную физическую деятельность.Быстрая утомляемость является классическим симптомом СКВ, также как и высыпания на лице ( в виде бабочки).
Боли в суставах и мышцах: У большинства пациентов отмечаются периоды с наличием боли в суставах ( артриты). Приблизительно у 70% пациентов боль в суставах и мышцах были первыми симптомами заболевания. Проявляться это может отечностью, гиперемией суставов и скованностью в утренние часы. Как правило, при СКВ артриты бывают с обеих сторон и в основном в мелких суставах ( кисти рук, запястье, лодыжки), иногда в коленях.
Кожные проявления: В большинстве случаев у пациентов встречаются кожные высыпания. Характер высыпаний нередко является ключом в диагностике СКВ. В дополнение к высыпаниям на лице, на щеках и переносице ( в виде бабочки) могут быть красные пятна в области шеи, на голове на губах, руках, груди. Высыпания имеют тенденцию к шелушению.
Чувствительность к свету: Воздействие ультрафиолетового излучения при пребывание на солнце или в солярии ухудшает кожные проявления и может вызвать покраснение лица. Чувствительность к свету больше у пациентов со светлой кожей ..
Нарушения со стороны нервной системы: У части пациентов бывают нарушения со стороны нервной системы -обычно это проявляется головными болями. Не совсем понятно являются ли головные боли непосредственным симптомом СКВ или связаны с хроническим стрессом и усталостью . Но однако нарушения памяти или концентрации внимания не характерны для СКВ.
Нарушения со стороны сердца: У пациентов с СКВ может быть воспаление сердечной сумки ( перикардит), который может быть причиной острых болей в левой половине грудной клетки, с иррадиацией в шею плечо руку.
Нарушения со стороны легких: У пациентов с СКВ может быть воспаление легочного мешка вокруг легких ( плеврит), что может вызвать кашель и боль в грудной клетке при дыхании.
Психические нарушения : У пациентов с СКВ могут быть такие нарушения, как тревожность и депрессия. Эти нарушения могут быть вызваны волчанкой, медикаментами, применяемыми для ее лечения или связаны с хроническим стрессом, сопровождающим это заболевание.
Повышение температуры ( фебрилитет ): У большинства пациентов в течение длительного времени отмечается субфебрилитет и это нередко первый симптом заболевания.
Изменения веса тела: Большинство пациентов в активной стадии заболевания худеют.
Выпадение волос: При СКВ возможно значительное выпадение волос по мере развития кожных высыпаний на волосистой части головы.
Увеличение лимфоузлов: Нередко при развитии высыпаний на лице происходит увеличение лимфоузлов.
Синдром Рейно: Синдром Рейно иногда встречается у пациентов с СКВ.Происходит этот синдром в результате сужения капилляров пальцев кистей рук и пальцев стопы. Это проявляется побледнением или посинением пальцев ( это связано с нарушением кровообращения) и на ощупь они холодные.
Отеки на руках и ногах: В связи с возможным поражением почек у пациентов могут быть отеки на руках и ногах в связи с нарушением выделения жидкости из организма поврежденными почками.
Анемия: Анемия это снижение содержания гемоглобина в эритроцитах . Кроме того, у пациентов с СКВ происходит угнетение кроветворного ростка и снижение количества эритроцитов.
Диагностика
Подчас диагностика системной красной волчанки затруднительна и может занять от нескольких недель до года. СКВ проявляется у людей по разному и иногда проходит определенное время, пока не появятся симптомы характерные для этого заболевания.Врачу для диагностики заболевания необходима история болезни, физикальное обследование и выявление определенных критериев этого заболевания. Критерии необходимы для дифференциальной диагностики с другими заболеваниями. При наличии 4 из 11 критериев можно говорить о наличии СКВ. Эти признаки могут появиться одновременно или один за другим в течение времени.
Критерии характерные для системной красной волчанки:
Если есть клинические признаки СКВ и положительный анализ на антиядерные антитела, то как правило, не требуется дальнейшее обследование. Но в некоторых случаях, при необходимости может быть назначено дополнительное обследование.:
- анализы крови на наличие других антител
- анализ днк
- тщательный анализ мочи
- анализ крови на тромбопластин.
Выявление возможного повреждения органов:
Анализ мочи на наличие белка клеток может помочь выявить повреждение почек.
Биопсия почек. Этот анализ может помочь выявить воспаление почечной ткани и подобрать адекватное лечение. Но как правило этот метод назначается достаточно редко при СКВ.
КТ ( компьютерная томография) и МРТ ( магнитно-резонансная томография) назначаются для визуализации органов, которые вторично поражаются при СКВ..
Лечение
Основная задача лечения предотвратить обострения, во время которых происходит усиление таких симптомов, как утомляемость, боль суставах, кожные высыпания. Для этого необходимо систематически посещать врача, а не только когда происходит обострение. Во время рецидива задача лечения максимально быстро купировать симптоматику и минимизировать возможное повреждение внутренних органов.
Лечение при умеренном течении волчанки включает:
Избегать воздействия солнечных лучей. Если же приходится пребывать на солнце, то необходимо защищать открытые участки тела одеждой, а лицо смазывать специальным солнцезащитным кремом.
Применение крема с кортикостероидами для высыпаний.
Применение НПВС для снятия болей в суставах и мышцах и фебрилитета.
Применение противомалярийных препаратов при кожной сыпи, а также для снижения усталости и болей с суставах.
Применение кортикостероидов в небольших дозах ( при не эффективности НПВС)
При более тяжелом течении СКВ лечение может включать:
Кортикостероиды в более высоких дозах( в таблетках или инъекциях).
Лекарства, которые подавляют иммунную систему (иммунодепрессанты).
Но необходимо учитывать, что длительный прием стероидов может увеличить риск инфаркта или инсульта и, поэтому необходим контролировать такие факторы риска, как высокое АД и высокий холестерин.Кроме того, большое значение имеет здоровый образ жизни : нормальное сбалансированное питание, избегание употребления табака, регулярные физические нагрузки .Главная задача длительного лечения СКВ -это профилактика повреждений жизненно важных органов (сосуды, почки, костная ткань, головной мозг).
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Читайте также:

