Когда можно выходить на работу после лапароскопии кисты яичника
Обновлено: 04.05.2024
Метод лапароскопии применяют сегодня в гинекологии для диагностики и лечения патологий органов малого таза. Преимущество заключено в малой травматичности по сравнению с полостными операциями.
Лапароскоп представляет собой оптическое устройство, посредством которого на монитор специалиста во время всех манипуляций будет транслироваться изображение. Таким образом, у эксперта появляется возможность видеть всё происходящее внутри без открытия обширного доступа.
При лапароскопии хирург получает доступ к нужной зоне не через обширные разрезы, а через небольшие проколы. Так хирургу открывается доступ. Через проколы он вводит трубки (троакары) и непосредственно сами лапароскопические инструменты.
Лапароскопию часто проводят для биопсии, чтобы взять биологический материал для дальнейших исследований. Например, при подозрении на онкологию.
Благодаря появлению лапароскопии специалисты всё чаще отказываются от полноценной операции, так как она всегда сопровождается общим наркозом и сложной продолжительной реабилитацией.
В связи с малотравматичностью и высокой безопасностью метод лапароскопии не требует долгого пребывания в медучреждении, при этом восстановление после такой операции достаточно быстрое.
Показания к лапароскопии
- Не удается выяснить причину бесплодия у женщины. Стандартные обследования не дают конкретных объяснений проблемы.
- У пациентки произошел разрыв маточной трубы.
- Гинекологические заболевания: миома матки, эндометриоз, патологии яичников.
- Различные виды опухолей и кист яичников.
- Предрасположенность к внутренним кровотечениям.
- Продолжительные воспалительные процессы, распространяющиеся в органах малого таза и неподдающиеся классическим методам терапии.
- Спаечные процессы в органах малого таза.
- У доктора есть подозрения, что у пациентки атипия.
- Внематочная беременность.
- Регулярные тазовые боли в хронической стадии.
Также следует отдельно выделить случаи, при которых лапароскопию проводят в качестве плановой операции:
- Перитонеальное бесплодие (в данном случае лапароскопия выступает как диагностический и лечебный метод).
- Необходимость в стерилизации в связи с отказом женщины от потенциально возможного наступления беременности в будущем.
- Все виды опухолей яичников, при которых нужно провести их удаление.
- Различные заболевания матки (как правило, лапароскопия нужна при аденомиозе, миоме и патологических процессах в эндометрии).
Когда нужна экстренная лапароскопия?
- Беременность, при которой плод находится за пределами матки.
- Перекрут маточных придатков.
- Необходимость в остановке кровотечения с возможным сохранением яичника.
- Повреждения кисты.
Противопоказания
- Легочные заболевания.
- Патологии сердца и сосудов.
- Бронхиальная астма.
- Истощение организма после перенесения заболеваний, изнурительных диет, голода, стресса или операций.
- Нарушение свертываемости крови.
- Некоторые виды грыж.
- Беременность.
- Недавно перенесенные роды (естественные или через кесарево сечение).
Если к моменту назначенной лапароскопии у пациентки проявились симптомы ОРВИ или ОРЗ, следует перенести операцию. Такая же ситуация обстоит с резким изменением артериального давления.
Подготовительный период
Все виды классических операций предполагают, что пациентка будет готовить свой организм к вмешательству: ограничивать нагрузки, переходить на облегченную диету, исключать определенные виды продуктов и препаратов накануне.
Перед лапароскопией очень простая подготовка. Ограничивать рацион не нужно, но следует помнить, что эта операция должна выполняться натощак. Поэтому с утра не стоит принимать пищу и жидкость. Если нужно выпить препарат, прописанный лечащим врачом, предупредите хирурга заранее об этом (задолго до операции!).
Зачем сдавать анализы перед лапароскопией?
Также всегда нужны обследования, благодаря которым становится понятно, можно ли делать операцию. Нередки ситуации, когда с виду совершенно здоровая пациентка неожиданно узнает о проблемах и скрытых заболеваниях во время обследований. Некоторые из них могут быть противопоказаниями к лапароскопии.
Какие обследования и анализы важны накануне лапароскопии?
- Общий, а также биохимический анализы крови.
- Коагулограмма.
- Общий анализ мочи.
- Рентгенологическое исследование грудной клетки.
- Ряд анализов на инфекционные заболевания (в том числе на ВИЧ).
- Анализ на группу крови, резус-фактор.
- ЭКГ.
Также пациентке стоит посетить гинеколога, сдать мазок на микрофлору и на онкоцитологию. Помимо гинеколога нужен терапевт, который расшифрует результаты всех анализов и даст необходимое заключение о возможности выполнения лапароскопии.
Как делают лапароскопию?
Лапароскопия – малоинвазивная операция с продолжительностью 25-45 минут. Она может проводиться хирургом несколько часов, если большой объем вмешательства и много сложной работы. Но, как правило, получаса для ключевых манипуляций достаточно.
Анестезия при лапароскопии
Лапароскопия в гинекологии проводится под общим наркозом или под местной анестезией. Решение о наркозе принимает анестезиолог, поэтому до операции пациентке предстоит посетить его для предварительной консультации. Наиболее популярный наркоз при лапароскопии – эндотрахеальный.
Как выполняются проколы и зачем они нужны?
Доктор при помощи специальных инструментов (троакаров) производит несколько проколов в области живота. Количество проколов – от 3 до 4. При этом разрезы для этой операции не нужны. Через проколы он вводит тонкие трубки, которые еще называют троакарами.
Где зоны проколов?
Зоны проколов зависят от показания к лапароскопии. Обычно хирург делает их под пупком и по бокам живота.
Что такое троакары?
У них относительно небольшой диаметр (обычно не более 1 см). Данные трубки являются вспомогательным инструментом. Троакары нужны для того, чтобы доктор мог ввести через них лапароскопические инструменты. Количество используемых инструментов зависит от тактики хирурга, метода и цели вмешательства.
Инертный газ
Чтобы улучшить видимость, используется инертный газ, которым заполняют брюшную полость через инструменты. Когда лапароскопия подходит к завершению, инертный газ полностью удаляется.
Лапароскопия как диагностический метод
Если цель лапароскопии – диагностика, то достаточно осмотра тканей брюшной полости для обнаружения возможных патологических очагов и отклонений. Как только специалист увидит эти участки, он может взять биопсию.
Забор материала выполняет специальным инструментом через трубки-троакары. Затем материал будет отправлен в лабораторию. Пациентке нужно будет ожидать результаты исследования.
Лапароскопия как диагностика, сочетающаяся с терапией
В большинстве случаев лапароскопию назначают для лечения, когда нужно устранить определенные новообразования или патологические ткани. Подобные операции могут быть выполнены по плану или же экстренно, если есть угроза для здоровья и жизни.
Завершение операции
Последний этап лапароскопии – устранение всех скопившихся жидкостей и инертного газа. Затем – извлечение инструментов. В заключении зоны проколов ушиваются хирургическим швом.
Реабилитация после лапароскопии
После обычного оперативного вмешательства, при котором выполняется послойный разрез брюшной стенки, на реабилитационное восстановление понадобится не менее 6-12 месяцев. Но реабилитация после лапароскопии занимает в среднем от 1 до 2 недель.
Сколько времени нужно быть в клинике после лапароскопии?
Обычно после лапароскопии пациентке нужно оставаться в стационарных условиях под присмотром медицинского персонала и доктора в течение нескольких суток. Чаще всего, если всё прошло благополучно, можно уехать домой на следующий день.
Максимальный срок пребывания в стационаре – от 2 до 5 суток.
Врач может попросить остаться подольше, чтобы следить за ранними днями восстановления пациентки. В некоторых клиниках пациенток выписывают в тот же день, но через несколько часов после операции.
В стационаре специалисты ухаживают за швами и обрабатывают зоны проколов антисептиками.
Физические нагрузки после лапароскопии
Подниматься с кушетки разрешено уже через несколько часов, если нет индивидуальных противопоказаний к движениям. Боли и дискомфорт мешают пациенткам вести активный образ жизни сразу после лапароскопии. Но они и нежелательны в этот период. Фитнес, бассейн, йога, велосипед и другие виды активности под запретом первые недели.
Восстановление после лапароскопии кисты яичника
Недомогания могут наблюдаться от 2 до 6 недель в среднем. У молодых женщин восстановление проходит легко и быстро. Стоит придерживаться диеты, отказываться от спорта и резких движений.
Диета после лапароскопии
Чтобы быстрее вернуться к нормальной активности и легко восстановиться, нужно временно придерживаться особого рациона. Необходимо нормализовать стул и помочь системе ЖКТ эффективно работать.
После лапароскопической операции может быть запор. Именно поэтому стоит включить в рацион продукты для профилактики этой проблемы. Однако не стоит увлекаться продуктами, провоцирующими газообразование.
В первый день после операции лучше не принимать тяжелую пищу. Иногда пациентке советуют полностью исключить ее в это время.
Осложнения и побочные эффекты лапароскопии
Даже после минимально инвазивной манипуляции вероятны побочные эффекты. В ряде случаев они временные, поэтому особого беспокойства у пациенток не вызывают.
Естественные побочные эффекты
После перенесения лапароскопической операции возможны следующие недомогания:
- Слабовыраженные болезненные ощущения внизу живота и (или) в зонах проколов, выделения со сгустками крови, слабость, общая усталость (часто это связано с наркозом), легкая тошнота.
Опасные последствия, при которых нужна помощь доктора
Осложнения после лапароскопии – серьезный момент, так как их не должно быть. Это нежелательные последствия вмешательства, которые надлежит немедленно устранить.
Обязательно обратитесь к своему хирургу или любому другому врачу при обнаружении таких недомоганий, как:
- Повышение температуры тела до высоких пределов.
- Сильные маточные кровотечения.
- Подкожная эмфизема (последствие введения инертного газа).
- Резкие боли в животе.
Боли после лапароскопии
Пациентке нужно быть готовой к тому, что в первые дни вероятно проявление боли в зонах введения троакаров. Боль вызвана повреждением сосудиков во время операции, с растяжением брюшины газом или с раздражением нерва.
Необходимо следить за интенсивностью и частотой повторения боли. Если это острые ощущения, стоит обратиться к доктору.
Кровотечение после лапароскопии
Небольшие кровянистые выделения – нормальный побочный эффект. В течение 1-2 недель это проходит. Если обильные кровотечения, то это уже опасное осложнение.
Выделения после лапароскопии маточных труб
Если показанием к лапароскопии была непроходимость маточных труб, вызванная спайками, хирург выполняет их рассечение. Данная манипуляция помогла многим женщинам с трубным бесплодием.
Однако после лапароскопии маточных труб могут быть прозрачные выделения из влагалища с примесью крови. Чтобы выделения прошли, достаточно 2-3 недель. Но желтые, гнойные, зеленые и темно-коричневые выделения к норме не относятся.
Предоперационное обследование перед лапароскопией
включает в себя:
Общий анализ крови . Анемия и воспалительный процесс увеличивают риски интраоперационных и послеоперационных осложнений и инфекций. Если пациентка готовится к плановой операции, необходимо приложить все усилия, для эффективного лечения анемии и воспалительного заболевания;
Тест на беременность . Большинство хирургов-гинекологов рекомендуют перед плановой операцией пройти тест на беременность всем пациенткам, поскольку плановую операцию и анестезию следует избегать во время беременности;
Общий анализ мочи . Анализ мочи может помочь обнаружить неожиданные системные заболевания, такие например как диабет, которые должны быть скомпенсированы до начала плановой операции. Анализ мочи может указать на наличие субклинической инфекции мочевых путей, которая может быть усугублена при катетеризации мочевого пузыря во время операции. Лечение этих инфекций до начала операции помогает избежать послеоперационных осложнений и потенциально серьезных последствий у пациенток;
Биохимический анализ крови . Билирубин, общий белок, альбумин, АСТ, АЛТ, креатинин, мочевина, амилаза, глюкоза.
Из других тестов в стандартных ситуациях необходимы:
— Коагулограмма (исследование системы свертывания крови);
— Группа крови и резус фактор;
— RW (сифилис), ВИЧ (антитела к СПИДу), HBS-антиген, HCV (гепатит В и С);
— рентгенография органов грудной клетки;
— анализ мазка на флору;
— посев из влагалища на выявление бактерий (при операциях со вскрытием просвета влагалища).
Как проводится лапароскопия при гинекологических заболеваниях
Лапароскопия проводится под общим наркозом с интубацией трахеи (введение тонкой эластичной трубки в трахею во время наркоза, которую пациентка не чувствует), что позволяет минимизировать риск регургитации (заброса желудочного содержимого в ротоглотку) и аспирации (попадания желудочного содержимого в легкие) во время операции.
Учитывая, что общий наркоз и повышение внутрибрюшного давления во время лапароскопии, может увеличить риск регургитации и аспирации необходимо строго придерживаться временного интервала между последним приемом пищи и проведением лапароскопии. Этот временной интервал до сих пор бурно обсуждается анестезиологами, однако общие рекомендации предписывают, что должно пройти не менее шести часов. У пациенток со сниженной функцией опорожнения желудка (например, при сахарном диабете вызванной вегетативной дисфункцией), либо при наличии предрасполагающих факторов для регургитации (например, грыжа пищеводного отверстия диафрагмы, рефлюкс), временной интервал между приемом пищи и началом анестезии должен быть более продолжительным.
В то же время, в экстренных ситуациях, таких как внематочная беременность или перекрут ножки яичника, общий наркоз и лапароскопия могут быть проведены после специальной подготовки в любое время.
После этого производиться прокол в области пупка, через который вводится лапароскоп для осмотра органов брюшной полости и малого таза, а также с целью визуального контроля дальнейшего хода операции.
На следующем этапе проводятся проколы брюшной стенки (один или больше) для введения инструментов - манипуляторов необходимых для проведения той или иной операции. После диагностических манипуляций, если требуется, приступают к удалению выявленной патологии, при этом изображение с видеокамеры лапароскопа передается на монитор и позволяет хирургам контролировать свои действия.
После завершения операции, углекислый газ удаляется из брюшной полости и накладывается стерильная повязка.
После лапароскопии
Как правило, уже через 2-3 часа после лапароскопии пациентка может вставать. При отсутствии осложнений, пациентка возвращается к полной активности в течение 72 часов после лапароскопических операций за исключение гистерэктомии.
В целом, после гинекологической лапароскопии, прогрессивное исчезновение симптомов следует ожидать в течение 3-7 дней после операции. Болевые ощущения исчезают, как правило, на следующий день или становятся незначительными.
Учитывая, что полное заживление фасциальных дефектов занимает несколько недель, пациентка должна избегать подъема тяжестей в течение первого месяца. Восстановление после лапароскопической гистерэктомии можно ожидать в течение 2-3 недель.

Киста яичника – распространенное заболевание женской половой системы, встречающаяся у 30-50% женщин репродуктивного возраста (15-39 лет). Эта патология, в зависимости от степени тяжести, может вызывать различные последствия, от небольшого дискомфорта и боли до бесплодия и, потенциально, даже к смерти. Удаление кисты яичника является одним из наиболее эффективных способов ее лечения. Однако, у него имеются как несомненные преимущества, так и очевидные недостатки. Их необходимо знать, чтобы хирургическое лечение было адекватным и не принесло еще больше проблем, чем сама болезнь.
Что такое киста яичника?
Эта патология заключается в появлении в яичнике доброкачественного новообразования, состоящего из четко выраженной оболочки, заполненной жидким или кашеобразным содержимым. В зависимости от причин появления выделяют следующие виды кисты:
- Функциональная. Такая киста образуется у женщин детородного возраста (реже – климактерического) из фолликулов яичника при нарушении процесса овуляции (например, из-за гормонального сбоя). При этом яйцевой мешок не рассасывается, давая выход созревшей яйцеклетке, а сохраняется и увеличивается в объеме. Функциональная киста в большинстве случаев доставляет только дискомфорт и не угрожает здоровью женщины. В течение примерно 2-3 менструальных циклов она самостоятельно уменьшается в размерах, рассасывается и пропадает.
- Органическая. Киста этого типа уже не проходит сама собой и является полноценной патологией. От функциональной она отличается более плотной стенкой и различными типами содержимого. Единственным способом ее лечения является аккуратная операция по удалению кисты яичника с сохранением неповрежденной ткани органа (насколько это возможно).
Механизм появления органической кисты бывает различным, что также обуславливает и разницу в строении ее подвидов – например:
- дермоидная разновидность (тератома) образуется из-за нарушения процесса эмбриогенеза в яичнике и представляет собой капсулу, содержащую нетипичные для этого органа ткани – волосы, кожу, зубы, кости, иногда даже зачатки полноценных органов;
- эндометриоидная киста образуется из-за заноса клеток маточного эндометрия в яичники, в ее полости содержится характерная темно-коричневая густая жидкость, состоящая из старой менструальной крови;
- паровариальная киста образуется из тканей связочного аппарата яичников, может располагаться около самих яичников или ближе к маточным трубам.
Причинами появления кисты яичника могут быть:
- случайные или насильственные травмы, неосторожное хирургическое вмешательство и т. д.;
- гормональные сбои, вызванные приемом медицинских гормонов, контрацептивов, нарушениями питания, различными заболеваниями, стрессом;
- воспалительные заболевания органов малого таза, вызванные инфекционными возбудителями, воздействием негативных факторов внешней среды (например, холодом);
- различные обменные нарушения – в частности, сахарный диабет.
В подавляющем большинстве случаев киста является доброкачественным образованием, не угрожающим жизни женщины. Однако, при отсутствии лечения она может вызвать следующие осложнения:
- Разрыв кисты. Это нарушение целостности оболочки, из-за которого ее содержимое попадает в брюшную полость. В зависимости от типа новообразования, его размера и других факторов разрыв может сопровождаться как незначительной болью, так и тяжелым шоком.
- Перекручивание кисты. В этом случае новообразование не лопается, однако перекручивается связка, которая соединяет пораженный яичник с маткой. Из-за этого нарушается кровоснабжение органа, что приводит к его атрофии и, как следствие, нарушению репродуктивной функции.
- Малигнизация. Это трансформация кисты из доброкачественной в злокачественную. Малигнизация происходит достаточно редко и зависит от типа новообразования, его размера и других факторов. Чаще всего перерождается в злокачественную опухоль муцинозная киста, отличающаяся высоким темпом роста.
- Воздействие на окружающие органы. Увеличиваясь в размерах, киста яичника воздействует на маточные трубы и матку, мочевой пузырь, кишечник. Это часто приводит к дискомфорту, боли, нарушению мочеиспускания, дефекации, репродуктивной функции.
Очевидно, что патологию, способную потенциально привести к таким осложнениям, необходимо лечить. Вылечить функциональную кисту довольно просто: она либо проходит сама, либо с помощью медицинских препаратов. С органической кистой ситуация сложнее – как правило, медикаментозная терапия в этом случае неэффективна. Единственным способом ее удалить остается хирургическое лечение.

Методы удаления кисты яичника
Для удаления кисты яичника необходимо аккуратно отделить новообразование от здоровой ткани и извлечь его из брюшной полости. Методы, используемые при этом, можно разделить на 2 категории:
- Классическая цистэктомия. Эта операция осуществляется через разрез на стенке брюшной полости под непосредственным визуальным контролем врача над опухолью и окружающими тканями. Классическая цистэктомия не требует использования специальных инструментов и в целом выполняется проще. Однако, в открытый разрез может попасть инфекция и вызвать раздражение, а после операции на теле остается довольно большой и заметный шрам.
- Лапароскопическое удаление кисты яичника. Данный малоинвазивный способ заключается в иссечении новообразования с помощью эндоскопического прибора (лапароскопа), вводимого через небольшой прокол в брюшной стенке. Это несколько усложняет саму операцию и повышает требования к квалификации выполняющего ее специалиста. Зато после нее не образуется открытого разреза, что снижает риск инфекционного заражения, и практически не остается неэстетичных рубцов.
Сегодня лапароскопическая цистэктомия является приоритетным способом удаления кисты яичника. Классическая операция через разрез проводится только в крайних случаях или за неимением соответствующих специалистов и инструментария. Поэтому ниже будет подробно рассмотрена именно лапароскопическа цистэктомия.
Показания и противопоказания к удалению кисты яичника
Резекция кисты яичника с помощью лапароскопа назначается в том случае, если она не исчезла самостоятельно или вследствие медикаментозной (гормональной) терапии в течение 3 менструальных циклов. Показаниями к проведению этой операции также являются:
- Появление кисты после менопаузы – в этом случае она не является нарушением естественного процесса овуляции и, следовательно, не пройдет сама по себе;
- Кисты и новообразования сравнительно небольшого размера (до 10 см).
Существует перечень ситуаций, при которых лапароскопическое удаление кисты яичника не рекомендуется или категорически исключена – к ним относятся:
- Ожирение 3-4 степени из-за увеличенной жировой прослойки брюшной стенки, мешающей использованию лапароскопа;
- Высокий риск инсульта или инфаркта миокарда, декомпенсация хронических патологий;
- Инфекционный процесс, массивные кровотечения, перитонит (воспаление) в брюшной полости;
- Малигнизация кисты – ее трансформация из доброкачественной опухоли в злокачественную, в этом случае лапароскопия может использоваться только для биопсии ее образца;
- Чрезмерный (свыше 10 см) размер кисты, из-за которого ее нельзя извлечь без разреза на брюшной стенке;
- Нарушение свертываемости крови, которое при оперативном вмешательстве способно вызвать обширную кровопотерю и смерть;
- Обширный спаечный процесс, затрудняющий обзор камерой лапароскопа проблемной области.
По желанию пациентки операцию могут провести и без наличия у нее явных показаний. Например, если у нее нет возможности или желания ждать 3 месяца до тех пор, пока киста не пройдет сама (что может и не случиться). Однако, врачи все же рекомендуют сначала воспользоваться медикаментозной терапией как наиболее щадящим способом избавиться от проблемы.

Подготовка к удалению кисты яичника
Она начинается с диагностики, которая необходима для точного установления наличия новообразования, его размера, расположения, показания и противопоказаний к проведению операции. Комплексное медицинское обследование перед удалением кисты яичника включает:
Также в целях уточнения диагноза может назначаться магнитно-резонансная томография органов малого таза, взятие мазка из влагалища или цервикального канала и другие тесты.
У лапароскопии есть определенные ограничения по толщине жировой прослойки на животе, при которых она может выполняться. Если пациентка страдает излишней полнотой, врач может прописать соблюдение специальной диеты и физические упражнения для снижения массы тела. Примерно за 1 неделю до операции рекомендуется начать прием активированного угля.
Непосредственно за день до проведения лапароскопии пациентке необходимо:
- принять ванну и провести эпиляцию живота и интимной зоны, чтобы волосы не мешали операции;
- поесть не позже 19:00 и попить до 22:00 вечером накануне;
- непосредственно перед самой процедурой очистить кишечник клизмой.
Такая подготовка к операции по удалению кисты яичника необходимы для максимально удобного доступа лапароскопа в брюшную полость, максимально возможного обзора. Так существенно сокращается риск повреждения здоровых тканей и органов, возникновения внутренних кровотечений и прочих осложнений.

Как проходит хирургическое удаление кисты яичника?
Хотя лапароскопия – процедура малоинвазивная, она проводится только специалистом с соответствующей квалификацией в условиях больничного стационара. Операция осуществляется под общей анестезией (наркозом) с интубацией трахеи или применением маски. Такой способ обезболивания позволяет лучше контролировать качество наркоза.
Пациентка располагается на операционном столе, головная часть которого наклоняется вниз под углом в 30 градусов. Благодаря этому кишечник сдвигается к диафрагме и освобождает доступ к яичникам. Чтобы еще больше улучшить обзор и обеспечить инструментам необходимую свободу действий, в брюшную полость через прокол в пупке по трубке пускают углекислый газ, который раздувает живот и увеличивает его внутренний объем. Далее операция проходит следующим образом:
- В проделанный в пупке прокол вводится лапароскоп – трубчатый инструмент с миниатюрной камерой и источником света. С его помощью врач устанавливает визуальный контроль над оперируемым органом и окружающей областью, оценивает размеры и форму кисты, ее состояние. На основании этого осмотра делается вывод о необходимости дальнейшего использования лапароскопии или классической цистэктомии.
- Через боковые проколы в животе врач вводит в брюшную полость дополнительные инструменты. С их помощью под визуальным наблюдением через лапароскоп он вылущивает внутреннюю поверхность полости и отсасывает ее содержимое. В некоторых случаях врач проводит частичное или полное удаление яичника с кистой у женщин при сильном распространении патологического процесса на его ткани.
- На заключительном этапе врач обследует прооперированный орган и окружающие ткани на наличии кровотечений или иных травм. Если таковых нет, инструменты извлекаются из тела пациентки, газ отсасывается из брюшной полости, проколы зашиваются и закрываются повязками. Наркозная трубка извлекается из трахеи пациентки, она приводится в сознание и переводится в обычную палату.
Постоперационный период после лапароскопии продолжается в среднем 14 дней. Пациентка выписывается из палаты уже через 3-5 дней, швы с проколов снимаются через 7-10 дней. При возникших в ходе операции осложнениях реабилитационный период может быть увеличен в зависимости от их тяжести.
Эффективность и безопасность удаления кисты яичника
Используемые сегодня инвазивные и малоинвазивные способы хирургического удаления кисты яичника показывают достаточно высокую эффективность и низкий уровень риска, связанного с осложнениями. Тем не менее, они иногда случаются, и о них нужно знать:
- Болевой синдром. Возникает чаще всего из-за скопления остатков углекислого газа в брюшной полости. Они воздействуют на крупные скопления нервов, вызывая их раздражение. Угрозы жизни это не представляет, но вызывает дискомфортные ощущения, которые со временем проходят.
- Спаечный процесс. Возникает из-за рубцевания тканей в местах воздействия на них хирургического инструмента. Спайки после удаления кисты яичника возникают довольно редко, но могут привести к нарушению анатомического строения репродуктивных органов и, как следствие, к бесплодию.
- Подкожная эмфизема. Также неопасное для жизни осложнение, вызванное скоплением углекислого газа в верхнем слое подкожной жировой клетчатки. Возникает при нарушении техники проведения операции, но проходит самостоятельно.
- Кровотечение. Это осложнение уже представляет реальную угрозу жизни пациентки. Возникает из-за нарушения методики проведения операции, некачественной диагностики или по иным причинам. Внутреннее кровотечение приводит к скапливанию крови в брюшной полости, из-за чего в ней развивается острый перитонит.
Стоимость операции по удалению кисты яичника с помощью классической или лапароскопической методики сегодня доступна подавляющему большинству пациенток репродуктивного возраста. Цена может варьировать в зависимости от выбранного способа хирургического вмешательства, размера, вида, положения кисты, других осложняющих факторов. В большинстве случаев эта процедура дает высокий шанс полного излечения от этой патологии.
Кисты яичников представляют собой опухолевидные образования, полость которых заполнена различными тканями, в том числе кровью, слизью и жидкостью.

Классификация кист яичников в зависимости от их строения и способа образования:
1. Фолликулярная (функциональная) киста яичника
Образуется из фолликулов, имеет гладкие стенки, ровную поверхность, полость которой заполнена жидкостью. Размер её обычно не больше 8 см в диаметре. Причиной возникновения кисты считают дисбаланс гормонов, поэтому чаще всего ее диагностируют при половом созревании или климаксе. Небольшие кисты (до 4 см) могут развиваться бессимптомно и в течение 3 менструальных циклов бесследно исчезать.
При образованиях большего размера (6-10 см) появляются следующие симптомы:
- нарушение цикличности регул,
- длительные болезненные регулы с обильными выделениями,
- кровянистые выделения между менструациями и после полового акта.
- беспокоят боли внизу живота, которые усиливаются во 2-ю фазу менструального цикла, после активных и резких движений (кувырке, наклоне, резком повороте), после секса,
- часто пациентки жалуются на ощущение тяжести, чувства распирания в паховой области.
2. Киста желтого тела
Образуется в 2-ую фазу менструального цикла из желтого тела, которое вовремя не исчезает. Когда лопается фолликул и новая яйцеклетка опускается, на этом месте возникает желтое тело. Если же в данном цикле оплодотворение не происходит, то желтое тело исчезает само по себе, из-за прекращения доступа крови. Однако, при нарушении кровотока это же желтое тело может образовать кисты, которые по размерам не превышают 8 см, их полость заполняется жидкостью желтовато-красного цвета. Чаще всего данное образование появляется из-за нарушения гормонального фона и кровообращения в придатках.
Факторы, способствующие образованию кисты желтого тела:
- воспаление в придатках,
- неполноценное питание или голодание,
- физические нагрузки и длительные стрессы,
- искусственное прерывание беременности,
- гормональная контрацепция,
- подготовка к экстракорпоральному оплодотворению (ЭКО).
Симптоматика при этой кисте слабо выражена: (незначительная болезненность, чувство тяжести и дискомфорта в животе со стороны образования, задержки менструаций или, наоборот, затяжные менструации). Зачастую такие кисты развиваются в течение 2-3 месяцев, после чего самопроизвольно исчезают.
3. Параовариальная киста яичника
Чаще развитие её бессимптомно. Однако, у некоторых пациенток выявляются периодические тянущие боли в пояснице, внизу живота, нарушается цикл регул, бесплодие. Подобная симптоматика появляется при размере кисты более 5 см. При дальнейшем росте образования боли носят распирающий, ноющий характер с локализацией этих ощущений в латеральных областях живота, захватывают поясницу и крестец. Связи с менструальным циклом или с периодом созревания яйцеклетки не выявляется. Как правило, возникновение боли пациентки связывают с физической нагрузкой.
4. Муцинозная киста яичника
Это доброкачественная опухоль с бугристой поверхностью и многокамерной полостью, в которой находится слизь. Основные признаки, отличающие её от других видов кист - это быстрый темп роста и гигантские размеры (до 30см). Чаще всего такие кисты встречаются у женщин старше 45 лет, так как основной причиной являются гормональные сбои, которые возникают в период климакса.
Характерные симптомы кисты муцинозного вида: боли ноющего характера в области лона, увеличение живота в объеме из-за быстрого роста кисты, постоянные позывы к мочеиспусканию, постоянное чувство полного кишечника, частые запоры.
5. Дермоидная киста яичника
Также относится к доброкачественным опухолям. Частота их выявления составляет 15-20% случаев всех кист яичников. Вначале она имеет круглую форму, которая потом меняется на овальную форму с гладкими стенками. Содержимое её представлено различными клетками и тканями организма (кости, волосы, зубы, хрящи, мышцы, жировая или нервная ткань, др.). Величина диаметра кисты может быть больше 15 см.
К факторам риска относятся гормональные всплески, поэтому развивается данная киста чаще всего у женщин при климаксе и в момент полового созревания.
Клинические проявления дермоидной кисты яичника связаны с достижением ею больших размеров (15 см и более). К таковым относятся: ощущения распирания и тяжести, болезненность внизу живота, иногда увеличение живота в размерах, а в дальнейшем учащением мочеиспускания, нарушениями функции кишечника (запорами или диареей).
Дермоидная киста яичника не вызывает гормональных изменений и нарушения менструальной функции.
6. Эндометриоидная киста
- нарушения в иммунной системе,
- гормональные нарушения (избыток эстрогена и пролактина, недостаток прогестерона и андрогенов, дисфункция других эндокринных органов - щитовидной железы и коры надпочечников),
- операции (в том числе аборты) и травмы живота,
- перенесенные стрессы,
- воспалительные заболевания женской половой сферы,
- другие соматические заболевания и нарушения обмена.
В некоторых случаях эндометриоидная киста протекает бессимптомно, но может проявляться болью внизу живота, в пояснично-крестцовой области. Нарушается менструальный цикл: сами месячные удлиняются и становятся более обильными, появляются мажущие межменструальные выделения. Женщина может страдать бесплодием.
7. Поликистоз яичников.
При этом синдроме в яичниках появляется не одно, а множество полостей небольших размеров.
Главная причина возникновения данного заболевания - инсулинорезистентность организма (нарушение восприятия инсулина и усваивания глюкозы). В результате повышается инсулин, а его избыток негативно воздействует на яичники. Впоследствии это приводит к повышенной выработке андрогенов (мужские гормоны), которые нарушают созревание фолликулов, в результате остается много неразорвавшихся полостей.
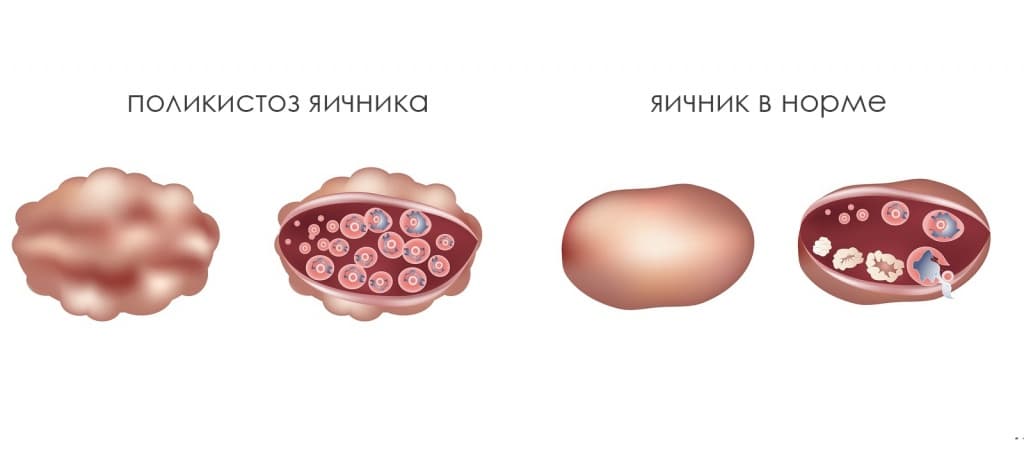
Факторы риска образования поликистоза:
- Раннее или же позднее половое созревание.
- Позднее или раннее наступление климакса.
- Различные сбои менструального цикла.
- Прерывание беременности, выкидыши, бесплодие.
- Воспалительные процессы органов малого таза.
- Нарушение гормонального фона под действием эндокринных заболеваний или применения гормональных медицинских препаратов.
- Нерегулярные половые акты.
- Избыточная или недостаточная масса тела.
- Заболевание сахарным диабетом.
- Генетическая предрасположенность.
- Длительные стрессы.
- Сильная физическая нагрузка.
Поликистоз бывает: первичный (истинный) и вторичный.
Он обычно возникает в период полового созревания. Нарушенный баланс гормонов у девочек-подростков приводит к позднему наступлению менструаций или они могут вообще отсутствовать. Момент становления нормального менструального цикла проходит со сбоями, наблюдается олигоменоррея (скудные выделения при менструации) или аменоррея (отсуствие менструации), что свидетельствует об ановуляции (яйцеклетка не выходит из яичников).
Заболевание свойственно женщинам старшего возраста, с повышенным весом и высокими показателями инсулина.
Наиболее часто поликистоз проявляется бесплодием, кроме того приводит к следующим изменениям: оволосение на любых участках тела; изменение скелета и мускулатуры по мужскому типу; развитие подкожной клетчатки на животе; изменения в голосовом аппарате. Это симптомы гиперандрогении имеют различную степень выраженности у разных пациенток.
Такое состояние требует динамического наблюдения за пациенткой, так как гормональный спектр женщин с поликистозом способствует пролиферативным процессам в миометрии, что является риском в плане развития рака матки.
Осложнения кисты яичника
Малигнизация кисты яичника.
Кисты яичников изначально имеют доброкачественную природу. Чаще всего эти образования протекают бессимптомно и со временем рассасываются сами по себе, однако иногда киста сохраняется дольше положенного срока, вызывая боль и кровотечения, и может перерасти в злокачественные новообразования.
Предрасположенность кисты яичника к перерождению в злокачественное образование определяется видом опухоли:
1.Самыми благоприятными в плане прогноза являются фолликулярные и кисты желтого тела (лютеиновые), которые чаще всего рассасываются самостоятельно, особенно, если назначается консервативная гормональная терапия.
2.При наличии дермоидной кисты вероятность малигнизации (озлокачествления) очень низкая. Ее опасность заключается в больших размерах образования, которое в дальнейшем может давить на окружающие органы.
3.Серозные и муцинозные кисты часто имеют гигантские размеры и в большинстве случаев быстро перерождаются в злокачественную опухоль.
Рак яичников диагностируется преимущественно у пациенток в менопаузе. В большинстве случаев при отсутствии своевременной терапии женщины обращаются за медицинской помощью, когда опухоль вызывает болевые ощущения.
В онкологической практике для определения кист и опухолей применяется анализ на онкомаркеры. Наиболее распространенным онкомаркером является СА-125, а также НЕ4 и индекс ROMA Окончательный диагноз, как правило, устанавливается по результатам биопсии опухоли.
Наличие онкологического образования можно заподозрить, если присутствуют следующие симптомы
- 1. Изменение общего состояния: повышенная утомляемость и слабость.
- 2. Появление дискомфорта внизу живота.
- 3. Прощупывание плотного бугристого образования в проекции придатков.
- 4. Зачастую в начале процесса могут возникать явления диспепсии, такие как вздутие и болезненность живота, тошнота, отрыжка и потеря аппетита.
- 5. Вечером температура тела может повышаться до 38 градусов.
Диагностика кисты яичника
- 1. Клинический анализ крови указывает на наличие воспаления (увеличение показателей СОЭ и лейкоцитов) и анемии (снижение гемоглобина).
- 2. Ультразвуковое обследование (УЗИ) органов малого таза. Данный метод обследования позволяет визуализировать кисту яичника и определить ее место локализации.
- 3. Диагностическая лапароскопия. В полость малого таза вводится камера, которая позволяет увидеть кисту, а также по возможности взять биопсию (кусочек ткани яичника для гистологического исследования). Гистологическое исследование способствует установке окончательного диагноза.
- 4. Пункция кисты яичника под контролем УЗИ. С помощью тонкой иглы прокалывается передняя стенка брюшной полости, далее игла вводится в капсулу кисты яичника, из нее берется жидкость для исследования, что позволит определить вид и тип этого образования.
Методы лечения кисты яичника
Чаще всего проводится в период менопаузы у женщин, когда пациентка уже не планирует беременеть. Такая же тактика применяется при только что выявленных кистах небольшого диаметра (до 10 сантиметров).
При обнаружении кисты яичника, лечение заключается в выжидательной тактике в течение 3 месяцев, с учетом того, что большинство образований в яичниках на протяжении нескольких менструальных циклов способны подвергаться обратному развитию (саморассасыванию). При этом следует выполнять динамическое наблюдение по УЗИ для контроля размеров образования. Если положительная динамика отсутствует, проводится противовоспалительная и гормональная терапия.
Лечение кисты яичника гормональными препаратами (прогестерон или его аналоги) нацелено на снижение уровня эстрогенов в организме пациентки и создания условий для препятствия овуляции. Это позволяет запустить процессы, которые будут способствовать обратному развитию кисты и предотвращать образование новой кисты.
Так же гормональную терапию можно дополнить приемом витаминов (фолиевой и аскорбиновой кислоты и витамина Е) и общеукрепляющих препаратов. Стимулирование иммунной системы может спровоцировать защитные реакции, которые будут направлены на предотвращение развития заболевания. Если на фоне гормональной терапии не наблюдают положительный эффект, или происходит увеличение кист в размерах, то показано оперативное лечение.
Операция по удалению кисты яичника
Подход к выбору объема оперативного вмешательства и доступа к месту операции сугубо индивидуален. Решение принимается по результатам обследования и обсуждается с пациенткой до операции, однако во время операции возможны коррективы.
Показания к операции:
- Любое образование, существующее в яичнике более 3-х месяцев, не исчезнувшее без лечения или на фоне гормональной терапии.
- Образования в яичниках, обнаруженные в менопаузу.
- Осложнения кисты: нагноение, кровоизлияние, разрыв её, а также перекрут ножки.
- Злокачественный процесс.
- заболевания, связанные с плохой свертываемостью крови;
- сердечно-сосудистые и неврологические заболевания в острой стадии;
- инфекции мочеполовой системы;
- внутренние кровотечения;
- запущенные стадии ожирения;
- поражение легких;
- проблемы с постоянным вздутием кишечника;
- свищи.
Методы проведения операции по удалению кист яичника
Лапароскопическое удаление кисты яичника
Лапароскопия предполагает удаление кисты с помощью 3-4 небольших надрезов кожи на животе (1-2см). Сначала производится ревизия всех органов брюшной полости, затем диагностика самого образования; киста изучается на предмет перекрута или разрыва, после чего при необходимости она подвергается удалению. Вся процедура проходит под наркозом, длительность составляет от 20 минут до часа.
Данная операция проводится с использованием специального прибора - лапароскопа. Он оснащен линзами, видеокамерой и системой увеличения, что позволяет получить достаточно четкое изображение внутренних органов на специальном мониторе.
Виды лапароскопических операций:
- Вылущивание капсулы кисты с сохранением неизмененной ткани яичника. Это вмешательство называется цистэктомия.
- Резекция яичника. При этом вмешательстве удаляется часть яичника вместе с кистой.
- Удаление образования и яичника полностью называется овариэктомией. Труба при этом сохраняется.
- Аднексэктомия подразумевает удаление яичника с патологическим образованием и маточной трубы со стороны поражения.
Послеоперационный период
Начинать вставать после операции рекомендуется с первого дня. Очень важно, чтобы в послеоперационный период было достаточно движений. Это является профилактикой послеоперационных осложнений. Пища должна употребляться в жидком виде. Длительность пребывания в стационаре обычно 1-2 дня и зависит от объема хирургического вмешательства и общего состояния пациентки.
Обычно трудоспособность восстанавливается на 10-14-й день после операции. Полное восстановление организма в домашнем режиме происходит в течение 1 месяца, затем женщина может вернуться к полноценной трудовой деятельности. Лапаротомия - это полостная операция.
Доступ к яичникам осуществляется через разрез на передней брюшной стенке. При этом виде хирургического вмешательства яичник может быть удален частично или полностью. Во время полостной операции необходим общий наркоз. Послеоперационный период восстановления после лапаротомии длится не менее 2-х недель.
Показаниями к данному виду операции являются: ожирение, осложненная киста яичника с гнойным воспалительным компонентом и кровотечением, подозрение на злокачественный процесс.
Оперативное лечение заболеваний яичников - это серьезное вмешательство для женского организма. Поэтому динамическое наблюдение врача-гинеколога и проведение планового ультразвукового исследования через 1, 3, 6 месяцев , а затем 1 раз в полгода необходимы. Если женщина оперирована в детородном периоде, то обычно применяется гормональная терапия с целью восстановления функции яичников.
После хирургического вмешательства планировать беременность рекомендуется не ранее, чем через 3-4 менструальных цикла.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Читайте также:

