С уклонением какого фермента связано образование на поверхности брюшины
Обновлено: 07.07.2024
+В. Функциональное состояние не изменено, лишь у небольшого числа больных отмечаются симптомы гипотиреоза или гипертиреоза
337. Назовите симптомы загрудинного зоба:
А. Стрии на животе и туловище +Б. Синдром верхней полой вены +В. Отдышка в покое
+Г. Нарушение частоты пульса и ритма Д. Гипергликимия +Е. Симптом Горнера
338. Допустимо ли при эндемическом зобе консервативное лечение:
339. Назовите показания к консервативному лечению эндемического зоба. Дайте наиболее полный ответ:
А. Диффузный зоб любой степени Б. Диффузный зоб 1, 2 степени +В. Диффузный зоб 1, 2, 3, степени Г. Диффузный зоб 4, 5 степени
Д. Узловой или смешанный зоб любой степени
340. Укажите средства, применение которых допустимо при консервативном лечении эндемического зоба:
+Б. Раствор Люголя +В. Тиреоидин +Г. Трийодтиронин
341. Назовите показания к хирургическому лечению эндемического зоба:
А. Диффузный зоб любой степени Б. Диффузный зоб 1, 2, 3, степени +В. Диффузный зоб 4, 5 степени +Г. Узловой зоб любой степени +Д. Загрудинный зоб
342. Нуждаются ли больные при эндемическом эутиреоидном зобе в преоперационной подготовке:
А. Нет Б. Да, всегда
+В. Да, для нормализации имеющихся нарушений функций отличных органов и систем
343. Назовите операции, допустимые при эндемическом диффузном, многоузловом и смешанном зобе:
+А. Резекция щитовидной железы +Б. Субтотальная резекция щитовидной железы В. Струмэктомия
А. Развитие зоба в оставшейся нормальной тиреоидной ткани.
345. Назовите факторы, имеющие значение в развитии спорадического зоба:
+А. Нейрогенные +Б. Гумуральные
В. Йодная недостаточность +Г. Наследственная
346. Отличается ли лечение спорадического зоба диффузного токсического зоба:
А. Нейрогенный Б. Гумуральные В. Алиментарный
Г. Наследственный +Д. Аутоиммунный
347. Может ли диффузный токсический зоб быть вторичным, то есть развиться на фоне диффузного эутириоидного увеличения щитовидной железы:
348. Какой тироксин определяет состояние тиреоидного гормонального статуса:
А. Связанный +Б. Свободный
349. Отличается ли лечение спорадического зоба от эпидермического:
350. Укажите механизмы, происходящие в железе при токсическом зобе:
А. Обмен йода в щитовидной железе замедляется. +Б. Обмен йода ускоряется +В. Выработка тиреоидных гормонов увеличивается
Г. Выработка тиреоидных гормонов уменьшается
351. Укажите симптомы диффузного токсического зоба:
+А. Тахикардия Б. Брадикардия
В. Заторможенность +Г. Раздражительность Д. Лицо бледное
+Е. Лицо гиперемированное Д. Руки сухие +Е. Руки влажные Ж. Экзофтальм
352. Перечислите средства, которые применяются при консервативном течении диффузного токсического зоба:
+А. Препараты йода +Б. Мерказолил +В. Обзидан Г. Холинолитики
+Д. Транквилизаторы +Е. Гормоны Ж. Антикоагулянты
353. Назовите стадии тиреотоксикоза:
+А. Нейровегетативная +Б. Висцеропатическая +В. Кахектическая
354. Назовите показания к хирургическому лечению диффузного токсического зоба:
А. Тиреотоксикоз любой степени +Б. Тиреотоксикоз средней и тяжелой степени при неэффективности лечения в
течение 4 – 6 месяцев
355. Зависит ли продолжительность предоперационной подготовки от стадии заболевания при диффузном токсическом зобе:
356. При какой стадии диффузного токсического зоба длительность предоперационной подготовки не менее 4 – 6 недель:
А. Нейровегетативной +Б. Нейроэндокринной В. Висцеропатической
357. При какой стадии диффузного токсического зоба длительность предоперационной подготовки от 6 до 12 недель:
А. Нейровегетативной Б. Нейроэндокринной +В. Висцеропатической
358. Какие операции допустимы при диффузном токсическом зобе:
А. Резекция доли щитовидной железы +Б. Субтотальная резекция щитовидной железы В. Струмэктомия
359. Перечислите задачи предоперационной подготовки при тиреотоксикозе:
+А. Достижение эутиреоидного состояния Б. Достижение гипертиреоидного состояния
+В. Коррекция функции сердца, легких, печени, почек +Г. Стабилизация веса +Д. Психопрофилактика
360. Как называется воспалительный процесс в неизмененной щитовидной железе:
+А. Тиреоидит Б. Струмит
361. Какое лечение показано при остром тиреоидите:
А. Только консервативное Б. Только хирургическое
+В. Консервативное, при гнойном процессе – вскрытие хирургическим путем
362. При какой форме хронического тиреоидита лечение должно быть преимущественно консервативным:
+А. При хроническом тиреоидите Хашимото Б. При хроническом тиреоидите Риделя
363. В каком % наблюдений отмечается злокачественное перерождение зоба:
+А. 10 Б. 20 В. 30 Г. 40
364. Укажите морфологические варианты изменений в паращитовидных железах, которые приводят к гиперпаратиреозу:
365. Укажите клинические проявления гиперпаратиреоза:
+А. Остеопороз костей Б. Оссификация костей +В. Кисты в костях Г. Анкилозы суставов
+Д. Патологические переломы +Е. Камни в почках
+Ж. Язвы желудка и двенадцатиперстной кишки
366. Назовите возможные объемы операции при гиперпаратиреозе:
+А. Удаление доброкачественной или злокачественной аденомы +Б. Удаление кисты +В. Удаление 1 гиперплазированной железы
Г. Удаление 3 или всех 4 желез гиперплазированных околощитовидных желез +Д. Удаление 3 или всех 4 желез с последующей аутотрансплантацией ткани
367. Укажите методы лечения первичного гиперпаратиреоза:
А. Только медикаментозное +Б. Только хирургическое
368. Каковы возможные осложнения после операций по поводу гиперпаратиреоза:
+А. Парез голосовых связок +Б. Кровотечение +В. Гипопаратиреоз
+Г. Почечная недостаточность
369. Укажите место наибольшего риска повреждения возвратного нерва гортани при операции на щитовидной железе:
+А. У нижнего полюса Б. У верхнего полюса В. У перешейки
370. Какие патологические симптомы возникают при повреждении щитовидной железы:
А. Птоз Б. Анафтальм
+В. Парез голосовых мыщц Г. Миоз +Д. Расстройство фонации
371. Какие симптомы характерны для патологии поджелудочной железы:
+А. Боль +Б. Тошнота, рвота +В. Желтуха
+Г. Сахарный диабет Д. Ожирение
372. Выберите лабораторные методы, которые применяются при патологии поджелудочной железе:
+А. Дуоденальное зондирование +Б. Изучение активности панкреатических ферментов +В. Исследование сахара в крови
+Г. Определение билирубина в крови и его фракций Д.Определение тироксина и трийодтиронина в сыворотке крови
373. Какие методы исследования позволяют выявить в поджелудочной железе патологию диаметром менее 1 см.:
А. Сканирование поджелудочной железы (радиоизоторное) +Б. УЗИ +В. Компьютерная томография
374. На каком расстоянии от пилорического жома Вирсунгов проток впадает в двенадцатиперстную кишку:
375. Какие сосуды участвуют в кровоснабжении поджелудочной железы. Дайте наиболее правильный ответ:
А. Чревный ствол +Б. Чревный ствол и верхняя брыжеечная артерия
В. Чревный ствол и верхняя и нижняя брыжеечные артерии Г. Чревный ствол и поясничные артерии
376. В каких отделах поджелудочной железы при перевязке селезеночной артерии следует ожидать ишемического нарушения:
А. В головке Б. В теле +В. В хвосте
377. При перевязке панкреато – дуоденальной артерии, в каких отделах поджелудочной железы следует ожидать ишемических нарушений:
+А. В головке Б. В теле В. В хвосте
378. Имеет ли поджелудочная железа систему лимфатических сосудов, отдельную от 12-пк, печени и желудка:
379. Может ли головка поджелудочной железы охватывать двенадцатиперстную кишку в виде кольца:
380. Какие ферменты входят в состав панкреатического сока:
+А. Амилаза +Б. Липаза В. Пепсин
Г. Сычужный фермент +Д. Трипсин +Е. Хемотрипсин
381. Какие вещества вырабатываются в поджелудочной железе вследствие ее инкреторной функции:
А. Гастрит Б. Энтерогастрон +В. Инсулин
+Г. Глюкагон +Д. Соматостатин Е. Гистамин
382. Укажите, в каком отделе поджелудочной железы наиболее выражено скопление островков Лангерганса:
А. В головке Б. В теле +В. В хвосте
383. Какое количество экзогенно вводимого инсулина может полностью компенсировать его необходимость после панкреатэктомии:
А. 10 ЕД Б. 20 ЕД В. 30 ЕД
+Г. 40-50 ЕД Д. 60 -70 ЕД Е. Более 70 ЕД
384. Какие заболевания могут возникнуть при кольцевидной поджелудочной железе:
+А. Хроническая дуоденальная непроходимость
+Б. Язвенная болезнь двенадцатиперстной кишки +В. Желчно – каменная болезнь
385. Какие патологические синдромы возникают при закрытой травме ПЖ:
+А. Кровотечение +Б. Острый панкреатит
+В. Аутолиз поджелудочной железы +Г. Инфицирование забрюшинного пространства Д. Опухоль поджелудочной железы
А. Трипсина +Б. Липазы В. Амилазы
387. Выберите возможные экстренные показания к хирургическому лечению травмы поджелудочной железы:
+А. Размозжение поджелудочной железы +Б. Признаки внутреннего кровотечения +В. Абсцесс сальниковой сумки Г. Формирование посттравматической кисты
388. Панкреанекроз – это асептическое воспаление или нет:
389. Какие лабораторные сдвиги, характерны для панкреонекроза:
+А. Лейкоцитоз со сдвигом формулы влево +Б. Высокая активность амилазы В. Нормальная активность амилазы +Г. Гипергликемия Д. Гипогликемия +Е. Гипокальциемия Ж. Гиперкальциемия
390. Укажите форму хронического панкреатита, сопровождающуюся нарушением как экзогенной, так и эндогенной функции поджелудочной железы:
А. Хронический холецистопанкреатит
+Б. Хронический индуративный панкреатит В. Хронический кистозно – фиброзный панкреатит
+Г. Хронический панкреатит, обусловленный стенозирующим папиллитом, дуоденостазом
Д. Хронический паренхиматозно – фиброзный панкреатит
391. Укажите форму хронического панкреатита, которая не сопровождается нарушением проходимости главного панкреатического протока:
А. Хронический холецистопанкреатит Б. Хронический индуративный панкреатит
В. Хронический кистозно – фиброзный панкреатит +Г. Хронический паренхиматозно – фиброзный панкреатит
392. Укажите, какие кисты поджелудочной железы (по происхождению) встречаются наиболее часто:
Б. Паразитарные +В. Воспалительные Г. Неопластические
393. Назовите способы лечения кист поджелудочной железы:
А. Только терапевтическое +Б. Только хирургическое
394. Перечислите операции при кистах поджелудочной железы:
+А. Вскрытие и наружное дренирование кисты +Б. Цистогастроанастомоз +В. Цистоеюноанастомоз
+Г. Резекция поджелудочной железы
395. Укажите причины свищей поджелудочной железы:
+А. Травма поджелудочной железы +Б. Наружное дренирование кист поджелудочной железы +В. Деструктивный панкреатит
396. Каковы исходы наружного дренирования кист ПЖ:
А. У 100 % выздоровление Б. У 100 % образуется свищ
+В. У 35-40 % образуется свищ, у остальных – выздоровление
397. Через сколько месяцев следует ожидать закрытие свища, если нет затруднений к оттоку панкреатического сока, естественным путем:
398. Какие методы необходимы для диагностики свищей поджелудочной железы:
+А. Исследование отделяемого из свищевого хода на наличие в нем панкреатических ферментов
+Б. Фистулография +В. Эндоскопическая ретроградная холангиопанкреатография
399. Через какой срок (минимум) в месяцах после образования панкреатического свища следует прибегать к хирургическому лечению:
А. 1-2 Б. 3-4 +В. 5-6 Г. 7-8 Д. 9-10
400. Укажите, какие операции применяются при свищах поджелудочной железы:
+Б. Дистальная резекция поджелудочной железы В. Иссечение свища поджелудочной железы
401. При какой локализации опухоли в поджелудочной железе возникает симптом Курвуазье:
+А. В головке Б. В теле В. В хвосте
402. При каком раке билиопанкреатодуоденальной системы появившаяся механическая желтуха непрерывно прогрессирует:
+А. Рак головки поджелудочной железы +Б. Рак терминального отдела общего желчного протока В. Рак большого дуоденального сосочка
403. Сколько единиц инсулина необходимо для заместительной терапии при тотальной панкреатэктомии:
А. 10-20 Б. 20-40 +В. 40-60
404. Нуждаются ли больные после панкреатодуоденальной резекции в заместительной терапии эндокринной функции поджелудочной железы:
405. Выработкой какого гормона опухолью поджелудочной железы обусловлен синдром Золлингера – Эллисона:
Б. Глюкагона В. Соматостатина +Г. Гастрина
406. Укажите какие операции применяются при синдроме Золлингера – Эллисона:
+А. Энуклеация опухоли +Б. Резекция поджелудочной железы с опухолью +В. Гастрэктомия Г. Резекция желудка
407. После радикального удаления опухоли или гастрэктомии возможно ли выздоровление при синдроме Золлингера – Эллисона:
+А. Заброс желчи в протоки поджелудочной железы Б. Заброс сока поджелудочной железы в желчные пути В. Гиперсекреция поджелудочной железы Г. Дискинезия желчных путей Д. Гипертензия в панкреатическом протоке
409. Доминирующими причинами развития острого панкреатита являются:
А. Дискинезия наружных желчных путей +Б. Алкоголизм
+В. Желчекаменная болезнь Г. Дуоденостаз
Д. Аномалия развития протоков поджелудочной железы
410. Важным объективным морфологическим признаком острого панкреатита является:
А. Шок +Б. Жировые некрозы в брюшной полости, забрюшинном пространстве
В. Паралитическая кишечная непроходимость Г. Перитонит Д. Скопление экссудата в плевральных полостях
411. Нарушение метаболизма электролитов при остром панкреатите обусловлено:
+А. Гипокальциемией +Б. Гипофосфатемией +В. Гипокалиемией Г. Гипонатриемией
Д. Уклонением ферментов поджелудочной железы
412. Показанием к ранним операциям при остром панкреатите является:
+А. Нарастание симптомов перитонита. Б. Повышение диастазы более 1024 ед.
+В. Нарастание признаков деструкции желчного пузыря. +Г. Ущемление камня в большом дуоденальном сосочке. Д. Появление признаков шока.
413. Показанием к отсроченным операциям при остром панкреатите является (до 7-14 суток):
+А. Отсутствие эффекта от проводимой консервативной терапии. Б. Прогрессирующий сдвиг формулы крови влево.
+В. Появление признаков перитонита.
+Г. Появление признаков очаговых гнойных осложнений со стороны органов брюшной полости.
Д. Снижение АД ниже 90 мм. рт. ст.
414. Показания к поздним операциям при панкреатите (больше 14 суток):
+А. Камни наружных желчных путей.
Б. Инфильтрат в области тела поджелудочной железы. В. Спаечный процесс верхнего этажа брюшной полости. +Г. Киста поджелудочной железы.
Д. Хронический панкреатит.
415. Прогрессированию местных изменений в поджелудочной железе и распространению некротического процесса, как в самой поджелудочной железе, так и в окружающей ее тканях, забрюшинном пространстве, брюшной полости, способствует:
А. Трипсинемия +Б. Увеличение ферментов.
В. Внутриклеточная активация протеолитических ферментов. Г. Усиление кровотока в поджелудочной железе.
Внеорганные забрюшинные образования – опухоли различного происхождения, которые находятся вне органов в забрюшинном пространстве. Забрюшинные опухоли могут быть как доброкачественными, так и злокачественными, которые встречаются крайне редко. Внеорганные образования брюшной полости характерны для людей в возрасте 50 лет и старше.
Приём ведёт:




Заказать очную или онлайн-консультацию
КАКИЕ БЫВАЮТ ЗАБРЮШИННЫЕ ОПУХОЛИ
Внеорганные образования брюшной полости различаются в зависимости от происхождения:
- Из жировой ткани: липомы, липосаркомы
- Из соединительной ткани: фибромы, фибросаркомы
- Из гладкомышечной ткани: лейомиомы, лейомиосаркомы
- Из поперечно-полосатой мышечной ткани: рабдомиомы, рабдомиосаркомы
- Происходящие из кровеносных сосудов: гемангиомы, ангиосаркомы, гемангиоперицитомы
- Из оболочек нервов: нейрофибромы, нейролемоммы и др.
КАК ПРОЯВЛЯЮТ СЕБЯ ЗАБРЮШИННЫЕ ОПУХОЛИ
- Длительное время опухоли забрюшинного пространства никак себя не проявляют.
- Если новообразование доброкачественное и достигает больших размеров, оно оказывает давление на ближайшие органы, вызывая неврологические симптомы, нарушения мочеиспускания, отеки нижних конечностей.
- Если опухоль расположена высоко, может развиться одышка в связи с давлением на диафрагму.
- Новообразование больших размеров можно заметить самостоятельно.
- При злокачественных поражениях у пациентов наблюдаются симптомы общего недомогания, тошнота, рвота, потеря аппетита, повышенная температура тела и др.
ДИАГНОСТИКА ПАТОЛОГИИ
В клинике WMT для диагностики заболевания применяется комплекс исследований:
- Консультация врача. Включает сбор анамнеза, осмотр, пальпацию брюшной полости.
- УЗИ органов брюшной полости и забрюшинного пространства. Позволяет определить локализацию и размер новообразования.
- Лабораторный анализ крови. Определяет показатели гормонального уровня, указывающие на отклонение от нормы, выявляет степень инфекционного поражения. Благодаря наличию собственной лаборатории в клинике WMT результаты диагностики можно получить уже через 1-5 дней после сдачи анализов.
- КТ, МРТ-диагностика. Позволяет выявить метастазы при злокачественных новообразованиях, проконтролировать разрастание забрюшинной опухоли, а также отследить эффективность лечения в динамике.
- Диагностическая лапароскопия. Хирургическая манипуляция, направленная на забор небольшого количества материала для цитологического исследования в лаборатории. Цель исследования – подтвердить или опровергнуть злокачественный характер новообразования для выбора эффективной тактики лечения.
ЛЕЧЕНИЕ ВНЕОРГАННЫХ ОБРАЗОВАНИЙ БРЮШНОЙ ПОЛОСТИ
Основной метод лечения опухолей забрюшинного пространства – хирургическое удаление. В клинике WMT для этой цели используются лапароскопические методы, которые позволяют без больших разрезов полностью устранить новообразование. Это позволяет ускорить процесс восстановления пациента в несколько раз, а также минимизирует риск осложнений. После лапароскопической операции пациент может вернуться к привычной жизни уже через 2-4 дня.
Оперативное вмешательство проходит в операционных клиники WMT, оснащенных оборудованием европейского уровня, в том числе самыми современными эндовидеоскопическими стойками, одноразовым инструментарием ведущих мировых производителей, портативным УЗИ-аппаратом и рентгеном С-дуги для быстрой диагностики во время операции.
ЗАПИСЬ НА КОНСУЛЬТАЦИЮ
Запишитесь на консультацию к хирургу клиники WMT по телефону 8 (861) 206-03-03 или оставьте заявку на сайте.
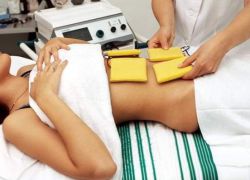
Спаечная болезнь органов малого таза у женщин — это осложнение, после которого разрастаются фибринозные соединительные ткани между органами малого таза и брюшной полости. Таким образом организм пытается оградить очаг воспаления — из-за лишних тканей маточные трубы, матка, яичника и петли кишечника склеиваются, плотно стягиваются друг к другу, из-за чего нарушаются их функции.
Образование единичных тонких сращений (синехии).
Синехии становятся более плотными, охватывают до 50% поверхности яичника.
Спайки плотные и многочисленные, изменяют положение органов или вызывают их деформацию.
Спайки вызывают боли и нарушения в работе органов малого таза. Они появляются после гинекологических заболеваний или операций и могут привести к серьезным осложнения: внематочная беременность, бесплодие, частые воспаления и другое.
Из-за чего образуются спайки в малом тазу
Воспаление органов таза. Болезнь диагностируют у женщин, перенесших острые воспаления или страдающих хроническими:
- кольпитом;
- эндометритом;
- андекситом;
- параметритом и другими заболеваниями.
Операции. Спаечная болезнь появляется у 16% прооперированных впервые и у 96% женщин после третьей операции. Процент высок у лапаторомических операций:
- аппендэктомия;
- кесарево сечение;
- удаление придатков;
- экстирпация матки;
- надвлагалищная ампутация.
Кровоизлияния малого таза. Толчком служит апоплексия яичника, кровотечения из-за разрыва трубы во время внематочной беременности.
Эндометриоз. Образование фибринозных стяжк провоцируют эндометриоидные разрастания, которые распространяются на органы и брюшину малого таза.
Травмы малого таза. Открытые и закрытые повреждения после аварий, падения с высоты, полученные на производстве — одна из причин появления спаек.
Предрасполагающие факторы. На возникновение и развитие болезни влияют:
- инвазивные гинекологические вмешательства;
- беспорядочная половая жизнь;
- позднее обращение в клинику.
Спайки в гинекологии: симптомы
Спаечный процесс может быть как острым, так и хроническим или же иметь периодический характер (с периодическим обострением симптомов). Зачастую женщины не замечают никаких симптомов спаек в малом тазу, и заболевание обнаруживается только уже при исследовании возможных причин бесплодия.
Признаки спаечного процесса в полости малого таза:
- Болезненные ощущения внизу живота, в пояснице, над лобком или в области крестца;
- Дискомфорт при физ.нагрузках, перед менструацией, после стрессовых ситуаций;
- Боль при половом акте или мочеиспускании;
- Кишечные расстройства: диарея, запор, метеоризм;
- Периодические приступы тошноты и рвоты.
Симптомы могут усиливаться при употреблении продуктов, усиливающих газообразование.
Чем опасны спайки в малом тазу
Прежде всего спаечный процесс опасен тем, что он может привести к бесплодию или внематочной беременности. В особенно тяжелых случаях, когда в спаечный процесс вовлечены петли кишечника, спайки могут привести к кишечной непроходимости.
Диагностика заболевания
Диагностика спаек в малом тазу проводится с помощью различных исследований:
- Диагностическая лапароскопия. Данный метод может наиболее точно увидеть спайки и оценить тяжесть процесса. Диагностика проводится под местной (или общей) анестезией, производится маленький надрез через который вводится камера.
- УЗИ органов малого таза;
- Гистеросальпингография (проводится с помощью рентгена или УЗИ и контрастных веществ);
- МРТ органов малого таза.
Необходимое исследование (или комплекс исследований) вам назначит лечащий врач.
Как лечить спайки в малом тазу
Что делать, если обнаружились спайки в малом тазу? В зависимости от тяжести спаечного процесса врач подберет вам подходящее лечение.
Как лечить спайки в малом тазу
Что делать, если обнаружились спайки в малом тазу? В зависимости от тяжести спаечного процесса врач подберет вам подходящее лечение.
Для лечения единичных тонких спаек в малом тазу у женщин используют медикаментозную терапию. Что обычно назначают:
- Антибиотики и противомикробные средства (для купирования очага воспаления);
- Нестероидные противовоспалительные препараты (в качестве обезболивающего);
- Фибринолитические средства (для рассасывания спаек);
- Витамины и регуляторы работы иммунитета (для восстановления иммунного равновесия);
- Гормональные препараты (в случаях, когда спайки спровоцированы эндометриозом).
Дополнительно в качестве вспомогательных мер могут назначить физиотерапию, бальнеотерапию и грязелечение.
При более тяжелой форме спаечной болезни используется хирургический метод лечения спаек в малом тазу, т.е. их рассечение. Наиболее щадящей хирургической процедурой является манипуляционная лапароскопия. Для предотвращения повторного образования спаек применяется введение препаратов гиалуроновой кислоты в область хирургического вмешательства.
Можно ли забеременеть при спаечном процессе
Спайки нарушают правильную функциональность репродуктивных органов, что очень снижает шанс забеременеть. Вероятность наступления беременности и ее успешного вынашивания есть, особенно в случаях, когда спаечный процесс затронул только одну трубу. Но снижается вероятность зачатия, а также растет риск внематочной беременности и выкидыша.
В таком случае может помочь проведение ЭКО. Маточные трубы при таком оплодотворении не участвуют, а 3-5-дневный эмбрион сразу подсаживается в полость матки.
Профилактика спаечного процесса
Профилактика по большей части направлена на предотвращение рецидивов заболевания или перед предстоящей операцией (т.к. зачастую спайки появляются после них).
Помните, что лучшая профилактика — это регулярное посещение врача и своевременная диагностика. Не откладывайте на потом и запишитесь на УЗИ малого таза или на консультацию врача-гинеколога.

1. Parab T.M., DeRogatis M.J., Boaz A.M., Grasso S.A., Issack P.S., Duarte D.A., Urayeneza O., Vahdat S., Qiao J.H., Hinika G.S. Gastrointestinal stromal tumors: a comprehensive review. J Gastrointest Oncol. 2019. Vol. 10. № 1. P. 144–154.
2. Zhang H., Liu Q. Prognostic Indicators for Gastrointestinal Stromal Tumors: A Review. Transl Oncol. 2020. Vol. 13. № 10. P. 19–22.
3. Beham A.W., Schaefer I.M., Schüler P., Cameron S., Ghadimi B.M. Gastrointestinal stromal tumors. Int. J. Colorectal Dis. 2012. Vol. 27. № 6. P. 689–700.
4. Lim K.T., Tan K.Y. Current research and treatment for gastrointestinal stromal tumors. World. J. Gastroenterol. 2017. V. 23. № 27. P. 4856–4866.
5. Li Y. S., Li W., Zeng Q.S., Fu W.H. Effect of the imatinib treatment regimen on the postoperative prognosis of patients with high-risk gastrointestinal stromal tumors. Onco Targets Ther. 2019. Vol. 12. P. 4713–4719.
Наиболее распространенными мезенхимальными опухолями желудочно-кишечного тракта, по данным литературы, являются гастроинтестинальные стромальные опухоли (ГИСО) и составляют от 1 % до 2 % от всех новообразований ЖКТ [1].
ГИСО происходят из интерстициальных клеток Кахаля. Согласно статистике, общая заболеваемость ГИСО в Соединенных Штатах составляет 0,70 на 100 000 человек в год, наблюдается тенденция к росту. Наиболее часто ГИСО регистрируются в желудке (60 %), тонком кишечнике (тощая, подвздошная кишки 30 %, двенадцатиперстная кишка 4–5 %), реже подвергаются толстая кишка и аппендикс (1–2 %), пищевод (1 %), иногда встречаются и вне желудочно-кишечного тракта [2].
Золотым стандартом лечения ГИСО является оперативное вмешательство, для ГИСО менее 5 см, расположенных в желудке и тонкой кишке, рекомендуется лапароскопическая резекция. Однако, несмотря на радикальную операцию, возможен риск рецидива, что влияет на дальнейшую тактику лечения. Первая система классификации в зависимости от риска рецидива была предложена в 2002 г. Fletcher и его коллегами, в соответствии с ней на риск рецидива влияет размер опухоли и количество митозов, в 2006 г. Miettinen предложил также учитывать и локализацию опухоли. В 2008 г. Joensuu была предложена модифицированная классификация. В соответствии с ней деление на прогностические группы зависит от размера, индекса митотической активности, локализации опухоли и факта разрыва капсулы. К группам высокого риска относят: размер злокачественного образования более 10 см, индекс митотической активности более 10, опухоли 5–10 см с митотическим индексом 5–10, или локализованные вне желудка с размером 2,1–5 см и индексом митотической активности >5, или локализацией вне желудка и размером более 5,1 см [1].
По данным исследований ГИСО высокого риска имеют риск рецидива опухоли до 66 %, а общая 5-летняя выживаемость без применения адъювантной терапии после оперативного вмешательства составляет 35 % [3].
ГИСО экспрессируют протоонкоген KIT. Мутация гена KIT вызывает стимуляцию роста ГИСО; c-KIT, также известный как CD117, является белком с рецепторной тирозинкиназой, который регистрируется на поверхности различных типов клеток. Димеризация рецептора и активацию нижестоящих сигнальных путей происходит при связывании фактора стволовых клеток с внеклеточным доменом c-KIT. В ГИСО, в которых отсутствует экспрессия KIT, присутствуют мутации, связанные с рецептором фактора роста тромбоцитов, альфа (PDGFRA). В целом мутации KIT или PDGFRA обнаруживаются в 85 и 5 % соответственно [4].
Ингибиторы тирозинкиназы способны блокировать активный центр фермента, таким образом, предотвращать активацию и последующее деление клеток. Это дает возможность целенаправленного лечения ГИСО препаратами данной группы, такими как иматиниб [5].
Иматиниб является пероральным синтетическим низкомолекулярным ингибитором тирозинкиназы, нацеленным на белки Kit и PDGFRA. Ряд клинических испытаний продемонстрировали преимущество адъювантной терапии иматинибом у пациентов с прогрессирующим ГИСО и эффективность при неоперабельном или метастатическом процессе. В исследовании группы онкологии Американского колледжа хирургов были прослежены отдаленные результаты у пациентов с высоким риском рецидива, после оперативного лечения с последующей адъювантной терапии иматинибом в дозе 400 мг/сут в течение 1 года. После 7,7 лет наблюдения общие показатели выживаемости за 1, 3 и 5 лет составили 99, 97 и 83 % соответственно, показатели безрецидивной выживаемости в течение 1 года, 3 и 5 лет составили 96, 60 и 40 % соответственно [4].
Цель исследования: изучить отдаленные результаты лечения гастроинтестинальных стромальных опухолей с высоким риском рецидива.
Материалы и методы исследования

Рис. 1. Распределение пациентов по возрастным группам
Всем пациентам был выполнен стандартный комплекс диагностических мероприятий: УЗИ брюшной полости, МСКТ. У пациентов с локализацией процесса в желудке была выполнена ФГС, при локализации в толстой кишке – ФКС. Для верификации диагноза проводилось иммуногистохимическое исследование с определением маркеров CD 117, DOG 1, CD 34, индекса митотической активности, KI 67. Локализация опухолевого процесса представлена в табл. 1.
Как видно из табл. 1, наиболее частой локализацией опухоли являлся желудок (63,5 %), на втором месте тонкая кишка (14,3 %).
Всем пациентам было проведено радикальное оперативное вмешательство. Объёмы операций представлены в табл. 2.
Читайте также:

