Распространенный папуло пустулезные угри средней степени тяжести берут ли в армию
Обновлено: 17.05.2024
© С.В. КЛЮЧАРЕВА 1 , А.В. КАРПОВА 2,3 , К.В. НОЗДРИН 3
Резюме
Высокая распространенность акне во всем мире и в России в том числе, влияние, которое оказывает это заболевание на качество жизни пациентов, роль многочисленных факторов внешней среды, особенностей питания и образа жизни на течение болезни определяют актуальность повышения эффективности ее лечения и непрерывного поиска доступных, удобных в применении и безопасных лекарственных средств.
Цель исследования. Продемонстрировать высокую эффективность и безопасность раствора, содержащего 0,025% изотретиноина в спиртогликолевой основе, у пациентов с акне папуло-пустулезной формы.
Материалы и методы. Под наблюдением находились 88 пациентов с акне папуло-пустулезной формы в возрасте от 18 до 47 лет. В 1-й группе (n=48) пациентам назначали наружно препарат, содержащий 0,025% изотретиноина 1—2 раза в день в течение 4—6 нед. Пациенты 2-й группы (n=40) получали наружную терапию кремом, содержащим 0,1% адапалена, по инструкции, общей продолжительностью до 12 нед.
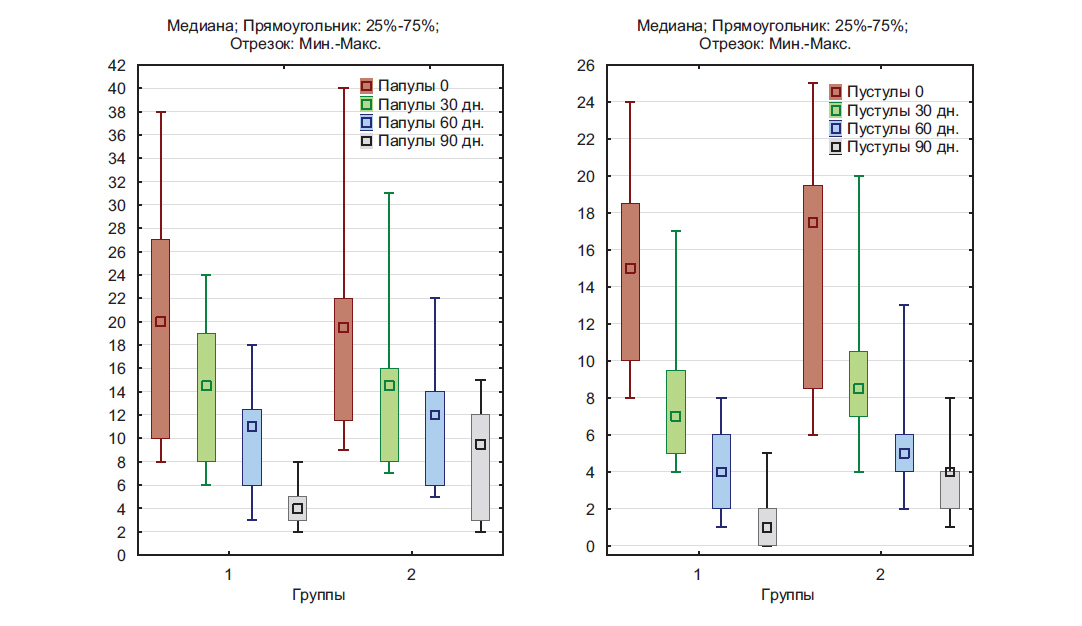
Рис 6. Гистограмма медиан количества воспалительных элементов.
| Раздел | Баллы мах | Группы сравнения | Значимость различий при сравнении групп | ||||||
|---|---|---|---|---|---|---|---|---|---|
| 1-я группа (n=48) | 2-я группа (n=40) | pдо | pпосле | ||||||
| до | после | p | до | после | p | ||||
| 1. Симптомы и ощущения | 5 | 2,3±1,2 | 1,1±0,4 | Таблица 3. Оценка показателей качества жизни пациентов по результатам лечения, Me (Q1; Q3) | |||||
| Показатель | 1-я группа | 2-я группа | |||||||
| Симптомы и ощущения: | |||||||||
| до лечения | 2 (1; 3) | 2 (1; 3) | |||||||
| после лечения | 1 (1; 1) | 1 (1; 2) | |||||||
| Ежедневная деятельность: | |||||||||
| до лечения | 2 (2; 3) | 2 (1; 2) | |||||||
| после лечения | 1 (1; 1) | 1 (1; 1) | |||||||
| Отдых (досуг): | |||||||||
| до лечения | 2 (1; 2) | 1 (1; 2) | |||||||
| после лечения | 1 (0; 1) | 1 (1; 1) | |||||||
| Работа и учеба: | |||||||||
| до лечения | 1 (1; 2) | 1 (1; 2) | |||||||
| после лечения | 1 (0; 1) | 1 (0; 1) | |||||||
| Межличностные отношения: | |||||||||
| до лечения | 3 (3; 4) | 3 (3; 4) | |||||||
| после лечения | 1 (1; 1) | 2 (1; 3) | |||||||
| Эффективность лечения: | |||||||||
| на 30-й день | 2 (2; 3) | 2 (2; 2) | |||||||
| на 90-й день | 3 (3; 3) | 2 (2; 2) | |||||||
После окончания курса лечения анализ качества жизни пациентов продемонстрировал уменьшение всех параметров в обеих группах: по сумме баллов в 1-й группе до лечения показатель составил 10,4 балла, через 90 дней — 5 баллов, что позволило пациентам существенно улучшить межличностные отношения, повысить эффективность трудовой деятельности и учебы. Во 2-й группе эти показатели составили 10,1 и 6,1 балла соответственно. Таким образом, ДИКЖ в 1-й группе улучшился на 52%, а во 2-й — на 40%, что говорит о положительном влиянии терапии на качество жизни пациентов. При этом в 1-й группе показатели оказались выше на 12%.
Заключение
Полученные в ходе исследования результаты демонстрируют высокую эффективность и переносимость препарата Ретасол в лечении акне папуло-пустулезной формы. Побочные явления в виде зуда, жжения, отека, гиперемии и сухости кожи были незначительными и менее выраженными, чем во 2-й группе.
Стойкая, длительная клиническая ремиссия и значительное повышение качества жизни пациентов позволяет рекомендовать данный препарат в качестве доступного, бюджетного, высокоэффективного средства для лечения акне в качестве монотерапии или комбинированной терапии совместно с Ретиноевой мазью по схеме: наружно Ретасол 1—2 раза в день в течение 4—6 нед, затем наружно Ретиноевая мазь 0,1% 1—2 раза в день общей продолжительностью до 6—8 нед, затем наружно Ретиноевая мазь 0,05% 1 раз в день до 6 мес для поддержания эффекта.

В статье рассмотрены этиология, патогенетические механизмы, принципы диагностики и лечения позднего акне у женщин, а также применение в терапии этого заболевания препарата азелаиновой кислоты.
Несмотря на многообразие подходов к лечению акне терапевтическими и косметическими средствами, проблема эта полностью не решена. Напротив, в современных социально-экономических условиях она требует избирательного и в то же время максимально эффективного решения. Успех лечения акне во многом зависит от опыта врача, понимания им механизмов возникновения и развития заболевания, его профессионального мышления.
Терминология и эпидемиология
Акне - это полиморфное мультифакторное заболевание волосяных фолликулов и сальных желез, возникающее в результате гиперпродукции сала, фолликулярного гиперкератоза, воспаления, дисбаланса липидов, некоторых половых гормонов и генетической предрасположенности, проявляющееся как появлением воспалительных элементов (папул), так и нарушением рельефа кожи, повышенной жирностью, гиперпегментацией и т. д.
Наиболее распространенной формой акне являются вульгарные (юношеские) угри (аcne vulgaris). Они развиваются у 80-90% подростков в пубертатном периоде, когда надпочечники начинают активно синтезировать большое количество андрогенов, стимулирующих образование кожного сала. У девочек заболевание обычно дебютирует в 12-14 лет, у мальчиков в 14-15 лет по причине их более позднего полового созревания 2.
Проявление акне в старших возрастных группах классифицируется как поздние угри (acne tarda). В последние годы растет число женщин с поздними формами акне. Согласно данным Colleir Ch. и соавт. [5], в подростковом возрасте заболеваемость акне практически одинакова у представителей обоих полов, в то время как acne tarda гораздо чаще наблюдаются у женщин. Так, по данным различных исследований, доля пациенток в возрасте 25--40 лет с угревыми высыпаниями составляет 40-54%. В исследованиях, проведенных Dummont-Wallon G. и соавт., Rosso J., Williams C. и соавт., средний возраст женщин с акне составил 31,8, 32,4 и 26,5 года соответственно. В многоцентровом исследовании, проведенном в США в период 1990--1999 гг., было выявлено, что средний возраст больных акне увеличился с 26,5 до 40,5 года 4.
Этиология и патогенез
Проведенные исследования показали, что развитие и течение акне во многом зависит от семейной (генетической) предрасположенности, а также от типа, цвета кожи и национальных особенностей. Акне -- это заболевание с высоким семейным накоплением (50%). Прослеживается общая закономерность: чем чаще встречается и тяжелее протекает акне у предшествующих родственников, тем более тяжелое и торпидное течение заболевания будет у последующего поколения.
Различная экспрессивность и аллельные вариации генов, детерминирующих развитие сальных желез, их функциональная способность и активность ферментов могут играть большую роль в развитии заболевания и в значительной степени определять тяжесть кожных проявлений. Ряд исследователей указывают на наличие ядерного R-фактора, определяющего генетическую предрасположенность. Этими фактами с определенной долей вероятности можно объяснить развитие у одних индивидуумов легких, а у других - тяжелых форм заболевания. В ходе исследований Pang Y. с участием 238 пациентов с акне и 207 здоровых лиц было обнаружено, что короткая длина повторения гена CAG и специфические галотипы андрогенного рецептора связаны с риском развития акне и, следовательно, могут рассматриваться как достоверный маркер предрасположенности к данному поражению кожи 9.
Гиперсекреция кожного сала является следствием не только высокого уровня андрогенов, но и повышенной чувствительности к ним сальных желез. Увеличение продукции кожного сала приводит к уменьшению концентрации линолевой кислоты, что является пусковым механизмом патологического фолликулярного гиперкератоза; последний, в свою очередь, создает благоприятные условия для развития факультативных анаэробов Propionibacterium acnes и Propionibacterium granulosum, а также других представителей сапрофитной и условно-патогенной микрофлоры (Staphylococcus epidermidis, S. aureus, Pityrosporum ovale) и формирования комедонов. Кроме того, сам секрет сальных желез является субстратом для размножения P. acnes. При этом происходит гидролиз кожного сала бактериальными липазами до свободных жирных кислот, способствующих воспалению и образованию комедонов. Усиливают воспаление также P. acnes, продуцирующие факторы нейтрофильного хемотаксиса.
Таким образом, угревая болезнь - андрогензависимое состояние кожи. Изменение состояния гонад, гипофиза, надпочечников определяет патологическую секрецию уровня андрогенов. Кроме того, отмечено, что инсулин усиливает андрогенизацию за счет стимуляции синтеза лютеинизирующего гормона гипофиза у пациенток с синдромом поликистоза яичников. У больных с угревой болезнью было замечено незначительное, но стабильное повышение уровня инсулина.
С учетом того, что в основе патогенеза угревой болезни лежат повышенное выделение кожного сала и определенные иммунные процессы, именно состояние иммунитета привлекает внимание и является недостаточно изученным. Установлено, что общее количество лейкоцитов, лимфоцитов, СД20+, СД8+-клеток не отличается от показателей контрольной группы, содержание СД3+ и СД4+-лимфоцитов ниже контрольного уровня. Уровень клеток с маркером апоптоза (СД95+-лимфоцитов) значительно увеличен у больных преимущественно с тяжелым течением заболевания. При незначительно повышенном количестве сегментоядерных клеток отмечается резкое снижение их фагоцитарной активности и интенсивности фагоцитоза, при этом показатели гуморального иммунитета не изменены.
Необходимо помнить, что в тонком, а также на всем протяжении толстого кишечника находятся лимфатические фолликулы. Обилие лимфатических узлов первого порядка, прилегающих к брыжейке, второго порядка, сопровождающих аорту и полую вену, восходят вдоль пищевода и трахеи в грудной лимфатический проток, далее образуют общий коллектор, который выполняет функцию регулятора-очистителя. Т-клеточный иммунитет организма находится в прямой связи с эвакуаторной функцией кишечника. Состояние микрофлоры кишечника при этом играет определенную роль. Наиболее резкие изменения микрофлоры кишечника присущи всем стадиям угревой болезни. Полученные данные свидетельствуют о существенном изменении иммунного статуса у больных с акне.
Данные, свидетельствующие о наличии взаимосвязи между стрессогенными факторами и возникновением акне, довольно противоречивы. Так, Goulden V. и соавт. выявили, что только 12% из 71% женщин, у которых стресс являлся причиной акне, называют его провоцирующим фактором заболевания [17]. В то же время Poli F., Dumont-Wallon G. и соавт. отметили, что стресс является одним из существенных факторов, провоцирующих возникновение угревых высыпаний у женщин, он выявлялся как триггерный фактор в 34--50% наблюдений [1, 7].
Связь между стрессом и обострением акне в настоящее время объясняется выработкой нейромедиаторов (субстанция Р), которые влияют на дифференцировку и деление себоцитов и стимулируют выработку кожного сала. В свою очередь, кожа людей со склонностью к акне характеризуется обилием нервных окончаний, увеличенным числом нервных волокон, способных секретировать субстанцию Р, а также большим числом тучных клеток.
Диагностика акне у женщин
Диагностика позднего акне должна включать как объективные, так и дополнительные методы обследования (табл. 1) [11].
Таблица 1. Обследование пациенток с акне
Клиническая картина
Различают невоспалительные и воспалительные клинические формы акне. При невоспалительной форме определяются закрытые или открытые комедоны, предшественниками которых являются микрокомедоны. Воспалительные элементы разделяют на поверхностные (папулы и пустулы) и глубокие (узлы, кисты, глубокие пустулы).
Степень выраженности акне различна: от поверхностных папуло-пустулезных элементов, разрешающихся бесследно, до распространенных глубоких узловых поражений, оставляющих после себя обезображивающие рубцы. Степень выраженности процесса, симметричность распространения высыпаний позволяют оценить тяжесть заболевания.
В отличие от подростковых угрей, характеризующихся, как правило, распространенностью патологического процесса, преобладанием среднетяжелых и тяжелых форм заболевания, при поздних акне у большинства (70-80%) пациенток диагностируется комедональная и папуло-пустулезная форма заболевания. Самое тяжелое проявление акне - конглобатные угри - встречаются у 15-20% больных. Процесс локализуется в основном в области лица, реже - в верхней трети туловища. Следует отметить, что у больных с поздними формами акне помимо угревых высыпаний отмечаются признаки обезвоживания кожи вследствие предшествующего медикаментозного лечения, нерационального базисного ухода, а также фоновых возрастных изменений кожных покровов.
Нередко у пациенток с поздними акне местное или системное применение антибиотиков, как правило, оказывается малоэффективным: по данным Rivera R. и Guerra A., 82% женщин нечувствительны к антибиотикотерапии [15]. Длительное торпидное течение и нерациональная терапия заболевания часто приводят к рубцовым изменениям и поствоспалительной гиперпигментации.
По данным Tan J.K. и соавт., женский пол, зрелый возраст, длительность заболевания (более 5 лет) являются дополнительными факторами, оказывающими негативное влияние на качество жизни больных, существенно снижая его [16]. Пациентки с акне являются наиболее психологически уязвимыми, среди них отмечается большое число (64%) неработающих женщин, с неустроенной личной жизнью. В другом исследовании было показано, что у 40% пациентов кожное заболевание, сопровождающееся косметическим дефектом, приводит к снижению их социального статуса и негативным образом отражается на профессиональной деятельности.
Принципы лечения поздних aкне
Возникающие при длительном торпидном течении заболевания нарушения кожного рельефа, уже имеющаяся у пациенток гиперфункция сальных желез требуют взвешенного системного подхода с использованием препаратов, безопасных для длительного приема, которые не только ликвидируют воспалительные элементы, но и постепенно устраняют прочие проявления акне. Согласно современным взглядам, терапия угревой болезни должна проводиться с учетом распространенности и тяжести процесса, а также наличия изменений в гормонально-эндокринном статусе женщины. Кроме того, необходимо учитывать возраст пациентки, сопутствующую патологию, длительность течения заболевания, эффективность предыдущей терапии.
Основными задачами лечения акне являются:
При акне легкой и средней тяжести, для которых характерно наличие невоспалительных комедональных форм и поверхностных воспалительных папуло-пустулезных форм, требуется в основном наружная терапия. У пациентов с тяжелой степенью акне (при выраженном дермальном воспалении, гнойном расплавлении дермы) показано назначение комбинированных оральных контрацептивов с антиандрогенным эффектом в сочетании с топическими противоугревыми препаратами, системными антибиотиками (при особо тяжелых формах).
К системным препаратам, уменьшающим секрецию кожного сала, относят эстрогены, андрогены, которые назначают женщинам при неэффективности антибиотикотерапии. Системные кортикостероиды применяют при надпочечниковой гиперандрогении. Лечение длится 6--8 мес. (до достижения стойкой ремиссии).
Возможно применение воздействия высокоинтенсивного голубого света на акне-элементы и прием препаратов цинка, однако уровень доказательности для данных видов терапии невысок.
Антибактериальная терапия по-прежнему актуальна при выраженном воспалительном процессе. Р. acne высокочувствительны к антибиотикам, однако не все антибиотики способны проникать в фолликулы сальных желез. Наиболее эффективны в данном случае доксициклин, амоксициллин, джозамицин. При выраженных нагноительных процессах с кистозными формами принято назначать сочетанную терапию, включающую антибиотики, кортикостероиды, а также наружное применение антибактериальных мазей, содержащих пероксид бензоила, клиндамицин, продолжительностью до 2-4 мес. Наружная терапия акне должна быть длительной и проводиться в течение нескольких сроков обновления эпидермиса, что обусловлено генетическим характером заболевания.
Обзор рекомендаций по лечению акне у взрослых женщин представлен в таблице 2.
Таблица 2. Рекомендации по терапии акне у взрослых женщин
Роль азелаиновой кислоты в терапии акне
В процессе поиска эффективных и безопасных ЛС для лечения акне исследователи обратили внимание на дикарбоновую азелаиновую кислоту, которая первоначально использовалась для лечения гиперпигментации кожи. Основанием для данного применения препарата послужило то, что при гипопигментации, вызванной Pityrosporum, происходит повышение продукции C6–C12 дикарбоновых кислот. В 1970-х гг. исследования азелаиновой кислоты показали, что она эффективна для терапии гиперпигментации и злокачественной меланомы без развития депигментации нормальной кожи. В дальнейшем выяснилось, что азелаиновая кислота вызывает терапевтический эффект не только при гиперпигментации, но и при лечении акне.
Основные свойства азелаиновой кислоты:
• оказывает антибактериальное действие на ряд аэробных и анаэробных микроорганизмов;
• влияет на заключительные стадии эпидермальной кератинизации;
• в низких (около 100 мМ) концентрациях почти полностью ингибирует синтез белка в клетках P. acnes, оказывая бактериостатическое действие;
• при повышении концентрации до 500 мМ дополнительно происходит угнетение синтеза ДНК и РНК и развитие бактерицидного эффекта [13].
В условиях in vitro азелаиновая кислота нейтрализует активность реакционно-способных радикалов кислорода (гидроксильный радикал, супероксидный анионный радикал), ингибирует их выработку нейтрофилами и может рассматриваться в качестве антиоксиданта. В клеточной культуре азелаиновая кислота дает слабый эффект или совсем не влияет на нормальные клетки, но избирательно проникает в атипичные клетки меланомы, карциномы, лимфомы, оказывая антипролиферативное и цитотоксическое действие.
Несмотря на различные фармакотерапевтические свойства азелаиновой кислоты, в основном ее применяют для лечения акне. Это обусловлено ее выраженным антибактериальным, противовоспалительным и антипролиферативным действием, направленным на основные звенья патогенеза заболевания при отсутствии значительных побочных реакций, характерных для других противоугревых препаратов.
Оригинальный препарат Скинорен® содержит 150 мг азелаиновой кислоты, микронизированной в 1 г средства, что является преимуществом и отличает его от других средств, содержащих азелаиновую кислоту. Он представляет собой 1,7-гептан-дикарбоновую кислоту HOOC-(CH2) 7-COOH, которая является промежуточным продуктом обмена липидов и не превращается в какие-либо метаболиты с явной токсичностью. Поэтому Скинорен® из всех противоугревых препаратов следует считать самым безопасным.
Скинорен® нормализует нарушенные при акне процессы функционирования сальных желез, волосяных фолликулов и размножения бактерий P. аcnes, постоянно присутствующих на коже. Все эти благоприятные эффекты достигаются вследствие местного увеличения концентрации природного продукта обмена липидов -- действующего начала препарата азелаиновой кислоты.
Применение Скинорена® значительно снижает количество воспаленных и невоспаленных угрей, причем он действует не только на поверхностные папулы, но и способствует исчезновению глубоких поражений - келоидов и кист.
Основными показаниями к использованию Скинорена® являются акне легкой и средней степени тяжести. При более тяжелых формах Скинорен® можно комбинировать с антибиотиками и изотретиноином, а также с антиандрогеновыми препаратами.
Однако следует иметь в виду, что поскольку акне -- не просто скопление воспалительных элементов, а заболевание, имеющее сложную природу, оно медленно реагирует на любую терапию. Так, отчетливое клиническое улучшение наблюдается через 1 мес. после начала использования Скинорена®, основные эффекты проявляются через 4 мес., а исчезновение глубоких поражений наступает через 5--6 мес. Поэтому в зависимости от степени тяжести акне лечение Скинореном® следует продолжать длительно, в течение нескольких месяцев, до достижения максимального терапевтического эффекта [14].
В качестве дополнительной терапии акне необходимо использовать средства лечебной косметики, которые являются важным компонентом лечебной программы ведения пациенток. При выборе косметических средств необходимо учитывать тип кожи больной, данные аппаратных методик, позволяющих оценить степень выраженности жирности, увлажненности кожи и ее рН.
В реальной практике после купирования воспалительных проявлений акне лечащему врачу нередко приходится сталкиваться с трудностями в коррекции постакне, наиболее частыми проявлениями которых являются дисхромии и рубцы. Для разрешения дисхромий успешно применяются поверхностные пилинги с α-гидроксикислотами, срединные пилинги трихлоруксусной кислотой (ТСА.) Хороший синергический эффект дает совместное использование азелаиновой кислоты вместе с пилингами, в качестве препилинговой подготовки и постпилингового ухода, особенно у пациенток со смуглой кожей, в качестве профилактики гиперпигментации и обострений акне. Видимый результат дают курсы криомассажа (5-6 мин 2-3 раза в неделю, на курс 10-15 процедур), мезотерапия, курсы лечебного массажа (15 процедур) в сочетании с электрофорезом витамина С.
Для коррекции атрофических рубцов применяются химические пилинги, чаще срединные, микродермабразия, лазерная шлифовка, инъекции филлеров, криотерапия, мезотерапия. Наиболее эффективными являются комбинированные методы коррекции.
Для лечения гипертрофических рубцов используют очаговое введение кортикостероидов, электрофорез с кортикостероидами, лидазой, коллагеназой, буки-терапию, фонофорез с контрактубексом, мадекассолом, криодеструкцию, мазевую терапию, а также хирургическое иссечение рубцов при большой площади поражения.
Таким образом, только взвешенный, комплексный терапевтический подход с учетом всех возможных факторов заболевания дает реальную возможность для излечения или облегчения состояния пациенток с акне. Залог успеха терапии, особенно длительно существующих, рефрактерных акне, - воздействие на дерматологический, гормонально-эндокринный и психоэмоциональный статус пациентов, что приводит не только к стойкому результату, но и значительно улучшает социальную адаптацию и качество жизни больных. Использование препарата азелаиновой кислоты открывает новые возможности в лечении акне, а также способствует повышению эффективности и безопасности местной фармакотерапии.
Угревую болезнь (акне) относят к числу часто встречающихся в практике врача-дерматолога заболеваний кожи. Дебют заболевания обычно проявляется у девочек в возрасте от 12 до 14 лет, у мальчиков — в 14–15 лет.
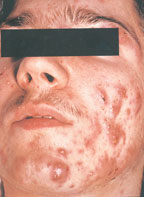
Угревая болезнь нередко является одним из осложнений жирной или смешанной форм себореи. У значительной части больных угревая болезнь склонна к хроническому течению, частым рецидивам и нередко оказывается резистентной к проводимой терапии.
Патоморфологически вульгарные угри представляют собой гнойное воспаление сальной железы и перигландулярной ткани. Принято различать несколько клинических разновидностей этого заболевания. К более легким и относительно благоприятно протекающим формам относят вульгарные или юношеские, папулезные и пустулезные угри. Они легче поддаются лечению и обычно не оставляют после себя грубых рубцовых изменений на коже. Напротив, индуративные, сливные, флегмонозные и конглобатные угри в связи с резистентностью к проводимой терапии, частыми рецидивами и возникновением при этих формах грубых косметических дефектов представляют для врача и больного сложную медицинскую и социально-психологическую проблему [3].
Психоэмоциональные расстройства выявляются у 40–50% пациентов с угревой болезнью, ведущим является нозогенная депрессия невротического уровня, чаще протекающая по астено-тревожному и тревожному типам. Наибольшая частота психоэмоциональных расстройств наблюдается при II–III степени тяжести акне, при этом характерна обратная зависимость выраженности психоэмоциональных расстройств от степени тяжести и длительности болезни [2].
Поэтому важным для практического врача является ранняя диагностика, правильная клиническая оценка, своевременное назначение эффективных и безопасных препаратов в зависимости от клинической формы заболевания, что позволяет избежать состояния дисморфофобии, неудач в лечении и улучшить качество жизни больных.
Патогенез акне является мультифакторным. На сегодняшний день выделяют четыре ведущих фактора в этиологии заболевания: фолликулярный гиперкератоз, увеличение количества Propionibacterium acnes, изменение продукции кожного сала и воспаление.
Начальным этапом формирования заболевания является появление микрокомедонов, которые в дальнейшем колонизируются Propionibacterium acnes. Микрокомедоны являются результатом развития двух процессов — гиперпролиферации кератиноцитов акроворонки волосяного фолликула и избыточной продукции кожного сала, что в сочетании приводит к закупорке фолликула и формированию открытых и закрытых комедонов. Для кератиноцитов характерно увеличение тонофиламентов и десмосом, повышенное количество кератинов К6 и К16 [9].
Propionibacterium acnes являются анаэробными резидентными представителями микрофлоры кожи человека, способными проявлять свои патогенные свойства только в определенных условиях. Propionibacterium acnes участвуют в развитии воспаления в очаге заболевания, способствуя освобождению хемотаксических факторов и цитокинов, а также превращению триглицеридов кожного сала в свободные жирные кислоты.
В механизме развития акне важными являются следующие компоненты патогенеза — относительный недостаток линолевой кислоты, действие андрогенов и свободных жирных кислот. На продукцию кожного сала огромное влияние оказывают андрогены, которые в большом количестве начинают поступать в кожу в пубертатном периоде, определенное значение имеет гормон роста, инсулиноподобный фактор роста и вещества, активирующие образование пероксисом [8].
Мишенями действия половых гормонов в коже являются эпидермис, волосяные фолликулы, сальные железы, фибробласты. На продукцию кожного сала влияют гормоны тестикулярного или овариального (свободный тестостерон) и надпочечникового (дегидроэпиандростерон, андростендион) происхождения. Подобное действие оказывает и предшественник тестостерона, эстрогенов и адренокортикостероидов — прогестерон, обладающий андрогенным и антиэстрогенным воздействием на секрецию сальных желез. Этим объясняется повышение салоотделения и усиление образования акне в предменструальный период.
Важное значение имеет не только повышение уровня андрогенов, но и повышенная чувствительность клеток-мишеней, в частности клеток сальной железы, к андрогенам, циркулирующим в крови.
В патогенезе угрей важная роль отводится дефициту цинка, который регистрируется у 80% больных. На фоне цинкдефицитного состояния возрастает темп экскреции кожного сала, а тяжесть течения болезни коррелирует со степенью снижения цинка в организме больного. Цинк снижает активность 5a-редуктазы, что способствует нормализации соотношения гормонов и ведет к уменьшению салоотделения.
Наружная терапия является первой линией лечения акне у новорожденных, в детском возрасте, при дебюте акне и юношеских угрях. Назначение только наружной терапии показано при легких воспалительных и невоспалительных формах акне, невоспалительных формах акне средней тяжести. Во всех остальных случаях назначается комбинированная терапия с системными препаратами.
Препараты для наружной терапии назначаются длительно, минимальный курс лечения составляет 3 мес, после окончания курса необходимо назначение лекарственных средств с профилактической целью для предотвращения обострения заболевания.
В 2002 г. разработаны рекомендации и алгоритм патогенетического лечения различных форм акне (XX Всемирный конгресс по дерматологии, Париж, 2002), в которых препаратами первого выбора врача при лечении акне являются местные ретиноиды. Топические ретиноиды влияют на процессы ороговения (кератинизацию и десквамацию), снижают салоотделение, усиливают пролиферацию эпителиоцитов кожи и обладают определенным противовоспалительным действием. Наиболее перспективным является адапален (дифферин), обладающий хорошей переносимостью, отсутствием фотосенсибилизирующего действия, высокой эффективностью при комедональных и папуло-пустулезных акне [6]. Адапален применяется после очищения кожи 1 раз в сут на ночь, стойкое клиническое улучшение наблюдается через 3 мес, в поддерживающем режиме препарат наносят 2–3 раза в неделю.
Бензоила пероксид (базирон АС, окси-5, окси-10) после нанесения на кожу приводит к освобождению активных форм кислорода, уменьшению синтеза свободных жирных кислот и образования микрокомедонов. Препарат обладает выраженным влиянием на P. acnes, St. epidermidis, Malassezia furfur и снижает риск развития резистентности при комбинировании с антибиотиками. Выпускается бензоил пероксид в виде геля 2,5 –10% и 5–10% лосьона. Бензоил пероксид наносят на кожу 2–3 раза в день в течение 1–3 мес. Побочными эффектами препарата являются раздражающее действие, особенно при применении высоких концентраций, а также повышение фоточувствительности за счет истончения рогового слоя. Препарат способен обесцвечивать волосы, поэтому рекомендуется его применение при сочетании акне и гипертрихоза. Противопоказанием является повышенная чувствительность к компонентам препарата.
Широко применяется для наружного лечения акне азелаиновая кислота (скинорен), обладающая способностью нормализовать процессы кератинизации фолликула, антимикробным и противовоспалительным действием, способная уменьшать пигментацию кожи [6]. Препарат выпускают в виде 20% крема и 15% геля. Наносят его на всю поверхность лица или другие пораженные участки кожи утром и вечером, лечение продолжают до достижения терапевтического эффекта. Специфических противопоказаний к препарату нет.
Топические антибиотики. Назначение показано при папуло-пустулезных акне легкой и средней тяжести в комбинации с топическими ретиноидами или бензоил пероксидом. Среди антибиотиков для наружного применения на первом месте стоят эритромицин, клиндамицин, фузидиевая кислота. Монотерапия местными антибиотиками не даст желательного эффекта, так как не оказывает достаточного влияния на основные патогенетические факторы, кроме колонизации P. acnes.
Эритромицин выпускается в комбинации с препаратом цинка (зинерит). Лосьон наносят на кожу 2 раза в день в течение 12 нед. Побочное действие — сухость, жжение, дерматит.
Клиндамицин выпускается в виде 1% геля или лосьона, который при нанесении на кожу гидролизуется в выводных протоках сальных желез. Несмотря на минимальное всасывание, препарат может вызывать нарушения со стороны желудочно-кишечного тракта, аллергические реакции. Наносят препарат 1–2 раза в день в течение 3 мес.
Фузидиевая кислота выпускается для наружного применения в виде 2% крема (фуцидин), обладает способностью хорошо проникать через неповрежденную кожу и оказывает выраженное бактерицидное действие [7]. Крем применяют 2 раза в день в течение 7 дней. Не отмечено системного действия препарата и индивидуальной непереносимости.
Местные формы антибиотиков обычно хорошо переносятся, аллергический контактный дерматит развивается редко. Длительное наружное применение антибиотиков может привести к развитию бактериальной резистентности P. acnes.
α-гидроксикислоты (АНА) — яблочная, тартаровая, цитрусовая, молочная, гликолевая — обладают комедолитическим свойством. При концентрации АНА 30–70% (гликолевый пилинг) лечение проводится утром 1 раз в день, в вечернее время назначают ретиноиды. Препараты с концентрацией кислоты 10–15% (эксфолиак, крем 10; эксфолиак, крем 15) назначают пациентам с акне ежедневно в течение 8 нед. При низких концентрациях АНА лекарственные средства назначаются в межрецидивный период и для профилактики осложнений угревой болезни (рубцов и пигментации).
β-гидроксикислоты — салициловая кислота, резорцин — влияют на фолликулярный гиперкератоз, так как являются слабыми кератолитиками и обладают противовоспалительными свойствами. Применяются в различных лекарственных формах, чаще — растворах (салициловая кислота 0,5%–5%, резорцин 1–3%).
Гиалуроновая кислота в сочетании с цинком (куриозин, гель) используется как профилактическое средство после разрешения клинических проявлений акне. Гиалуроновая кислота способствует формированию косметических рубцов. Препарат наносят 2 раза в сут до достижения клинического эффекта. Побочными реакциями являются жжение, чувство стягивания кожи, легкая гиперемия, которые самостоятельно исчезают при продолжении терапии.
Системная терапия акне показана для лечения больных с акне средней или тяжелой формы, особенно в случаях образования рубцов, дисхромий или значительных психосоциальных расстройств. Системная терапия может быть необходима при непереносимости или неэффективности местного лечения.
Наиболее эффективным препаратом для лечения акне среднетяжелой и тяжелой форм является изотретиноин (роаккутан), который при системном применении вызывает длительные ремиссии или излечение у большинства больных. Препарат является ретиноидом, рекомендуемым для системного применения, влияет на процессы дифференцировки и кератинизации клеток эпидермиса, в том числе сальных желез, обладает выраженным себостатическим и противовоспалительным действием. Оптимальная суточная доза изотретиноина составляет 0,5–1,0 мг на 1 кг массы тела больного. Стандартная начальная терапевтическая доза 0,5 мг/кг. Обычные сроки лечения составляют 4–8 мес. После достижения выраженного терапевтического эффекта (чаще к концу 2-го месяца) начальная суточная доза снижается (с 1,0 до 0,5 мг/кг; с 0,5 до 0,2–0,3 мг/кг) и используется до излечения пациента. При флегмонозных и конглобатных угрях снижение суточной дозы целесообразно проводить в более поздние сроки (через 3–4 мес после начала лечения) [3].
Роаккутан обладает тератогенным действием, что ограничивает его применение для женщин детородного возраста. До начала лечения обязательно исключается беременность, пациентки должны использовать эффективные контрацептивные средства за 1 мес до начала лечения, весь период лечения и в течение 1 мес после его прекращения.
Побочные реакции при приеме роаккутана многообразны и касаются различных органов и систем (сухость кожи и слизистых, хейлит, конъюнктивит, носовые кровотечения, ретиноидный дерматит, фотосенсибилизация кожи, мышечная скованность, гиперостоз, повышение активности трансаминаз, липидов крови и др.), кроме тератогенного эффекта остальные побочные реакции являются дозозависимыми. До начала и в процессе лечения необходим тщательный контроль состояния пациента. Пациенты с почечной и печеночной недостаточностью, сахарным диабетом, склонностью к нарушению обмена веществ (гиперлипидемия) не должны получать лечение этим препаратом.
Системные антибиотики. Наиболее часто применяют эритромицин и тетрациклин. Лечение антибиотиками проводят длительно, 6–8 нед и дольше. Назначаются дозы с 1 г в сутки циклами по 5–10 дней без перерывов, но со снижением суточной дозы в каждом последующем цикле на 0,1–0,2 г, доводя постепенно суточную дозу до 0,1–0,2 г [3]. Одновременно с антибиотиками необходимо назначать противогрибковые препараты для профилактики кандидозов и препараты цинка (сульфат или окись цинка 0,02–0,05 — 2–3 раза в день после еды). Противопоказаниями для назначения системных антибиотиков являются индивидуальная непереносимость, беременность и кормление грудью, наличие сопутствующих грибковых поражений кожи и слизистых, тяжелые заболевания печени и почек, лейкопении.
Оральные контрацептивы (диане-35) обладают фармакологическим действием, связанным с блокированием рецепторов андрогенов и уменьшением их эндогенного синтеза. В результате тормозится секреция сальных желез. Диане-35 содержит 2 мг ципротерона ацетата и 35 мкг этинилэстрадиола. Препарат назначают только женщинам, с 5-го дня менструального цикла ежедневно 1 драже в сутки в течение 21 дня, затем — 7-дневный перерыв. Противопоказаниями для назначения препарата являются беременность и лактация, тяжелые заболевания печени, тромбоэмболические процессы, сахарный диабет, нарушения липидного обмена, гипертоническая болезнь.
По степени влияния на основные факторы патогенеза действие препаратов проявляется так, что ретиноиды являются самыми эффективными средствами для контроля гиперкератинизации фолликула и предотвращения развития микрокомедонов. В меньшей степени на этот процесс влияют бензоил пероксид, азелаиновая и салициловая кислота. По влиянию на P. acnes на первом месте стоит бензоил пероксид, затем антибиотики и азелаиновая кислота и в меньшей степени изотретиноин. Уменьшению секреции кожного сала способствуют ретиноиды и гормональные препараты. Менее всего современные лекарственные средства влияют на процесс воспаления в области угревых элементов [8].
Ни один из современных методов лечения угрей не может гарантировать отсутствие рецидивов заболевания в будущем. Поэтому при достижении клинического выздоровления каждому пациенту следует рекомендовать комплекс лечебно-профилактических мероприятий, которые могут быть разделены на рекомендации по уходу за кожей и общие.
Среди общих рекомендаций важными являются санация очагов хронической инфекции, обследование органов желудочно-кишечного тракта и эндокринной системы, общее закаливание организма.
Диета с ограничением шоколада, кофе, углеводов, алкоголя должна рекомендоваться в тех случаях, когда употребление в пищу этих продуктов приводит к усилению жирности кожи лица и обострению заболевания.
Развитие акне не связано с недостаточностью ухода за кожей лица, как это часто считают пациенты, начиная лечение заболевания с посещения косметолога. В то же время выполнение ежедневных очищающих процедур косметического характера показано при любой тяжести заболевания. Рекомендуется ежедневное очищение кожи с использованием различных моющих средств, поддерживающих нейтральный или кислый рН кожи и обладающих антибактериальным действием. Пациент должен знать о необходимости исключения косметических средств, вызывающих закупорку протоков сальных желез (мази, жирные кремы), и скрабов.
Таким образом, располагая широким выбором средств для лечения акне и косметической продукцией для ухода за кожей, склонной к угревой болезни, врач в процессе лечения может переходить от направленного воздействия на одни механизмы патогенеза к препаратам, влияющим на его другие компоненты. При этом самым важным является регулярная коррекция назначенного лечения и длительное динамическое, диспансерное наблюдение за пациентом, даже после достижения клинической ремиссии.
Литература
И. Г. Сергеева, кандидат медицинских наук
Ю. М. Криницына, доктор медицинских наук

Кожные заболевания — достаточно распространенная проблема среди молодежи на сегодняшний день. Сюда входят самые разнообразные патологии, характеризующиеся зудом, высыпаниями, покраснениями, шелушением и утолщением кожного покрова.
Вопрос “Берут ли в армию с кожными заболеваниями?” актуален среди молодых людей призывного возраста. В связи с последними изменениями в законодательстве все больше заболеваний перестают освобождать от призыва, а некоторые наоборот становятся основанием для получения военного билета и зачисления в запас.
Получение военного билета законно и
в срок
Заполните данные
для бесплатной консультации
Имея проблемы с кожей и подкожной клетчаткой можно как попасть в вооруженные силы РФ, так получить освобождение от призыва. Все будет зависеть от вида заболевания и степени его распространенности. Подробнее разобраться в этом вопросе мы попробуем в нашей статье.
Категории годности при кожных заболеваниях
Этому виду заболеваний посвящена 12 глава Расписания болезней. В ней содержаться две статьи: 62 и 63, в которых достаточно подробно описаны критерии для определения категорий годности при кожных патологиях.
- Б-3 — годен к военной службе с незначительными ограничениями. ;
- В — ограниченно годен к военной службе (зачисление в запас);
- Г — временно не годен к военной службе (отсрочка);
- Д — не годен к военной службе (освобождение от воинской обязанности).
Давайте рассмотрим каждую категорию по-отдельности.
Категория “Б-3” при кожных заболеваниях
Призывная категория “Б-3”, при которой юноша войдет в состав команды бронированной боевой машины, гусеничной машины пехоты, а также может попасть в Министерство Внутренних Дел Российской Федерации, присваивается в следующих случаях:
ксеродермия (сухость кожи);
фолликулярный кератоз (гусиная кожа);
ограниченные формы экземы в стойкой ремиссии;
ограниченный формы гнездной алопеции (очаги выпадения волос);
ограниченный формы витилиго (нарушение пигментации).
Для категории “Б-3” характерно отсутствие хронической формы заболевания, небольшая локализация, длительная ремиссия. Обратите внимание, что если непризывное заболевание не проявляло себя более 5 лет, это основание для призыва на военную службу.
Категория годности “В” при проблемах с кожей
В 62 статье перечислен достаточно большой перечень всех заболеваний, при которых положена категория “В” - зачисление в запас. Наиболее распространенные виды - это, конечно, атопический дерматит, крапивница, экзема и псориаз.
- Атопический дерматит. Неприятная болезнь, уплотняющая и высушивающая кожные покровы. В итоге кожа теряет гибкость, становится хрупкой и склонной к незаживающим повреждениям. Если пораженные ткани занимают обширные площади на теле мужчины, то в армию он не идет.
- Экзема, псориаз. Еще одна болезнь, поражающая кожу. Военкомат выдает таким больным военные билеты категории В и Д, однако есть небольшой, но важный нюанс. В истории заболевания важны рецидивы, иначе призывник с небольшими повреждениями кожи признается здоровым и отправляется на прохождение службы.
- Крапивница. Коварное заболевание, которое подвело немало призывников. Натуральная крапивница дает призывнику категорию В - и здесь все вполне однозначно. Важна также хроническая форма недуга. Однако, военкомат попытается узнать истинную природу заболевания. Если высыпания вызваны вирусной инфекцией, призывник оперативно излечивается и становится снова военнообязанным.
Не только вышеперечисленные заболевания являются основанием для освобождения от армии. Ими также могут быть:
— рецидивирующие отеки Квинке,
— абсцедирующая и хроническая язвенная пиодермия,
— множественные конглобатные угри,
— кожные формы красной волчанки,
— полиморфный фотодерматоз,
— распространенный и часто рецидивирующий красный плоский лишай,
— часто рецидивирующая многоформная экссудативная эритема,
— хроническое течение кожной формы геморрагического васкулита,
— гангренозная пиодермия,
— абсцедирующий и подрывающий фолликулит и перифолликулит головы,
— склеродермии, ихтиоз, врожденная кератодермия,
— распространенные и тотальные формы гнездной алопеции и витилиго.
Распространенная форма гнездной алопеции характеризуется наличием множественных (3 и более) очагов облысения диаметром не менее 10 см каждый, а при слиянии плешин - отсутствием роста волос на площади свыше 50 процентов волосистой части головы.
Под распространенной формой витилиго понимается наличие множественных (3 и более) депигментированных пятен на коже различных анатомических областей поперечными размерами не менее 10 см каждое.
Для распространенной формы псориаза или красного плоского лишая свойственно наличие множественных (3 и более) бляшек на коже различных анатомических областей.
Вы уже успели обратить внимание, что важным значением при получении непризывной категории годности являются три фактора: хроническая форма, распространенность заболевания и частота рецидивов. К часто рецидивирующим формам хронических дерматозов относятся случаи их обострения не менее 2 раз в год за последние 3 года.
Для подтверждения всех факторов необходимо представить в военкомат все справки и выписки из истории болезни. Непредоставление нужных документов в срок лишает призывника права на освобождение от призыва.
Болезнь и отсрочка от армии
При наличии кожных заболеваний перед присвоением итоговой категории годности практически всегда призывная комиссия дает отсрочку. Делается это для того, чтобы проследить за течением болезни.
Чаще всего отсрочку получают те ребята, у которых заболевание не было зафиксировано при первоначальной постановке на воинский учет. В таком случае есть сомнения насчет хронической формы и тяжести патологии в целом. Отсрочка дается на 6 месяцев, и по истечении этого времени, как правило, становится понятно, что делать с призывником.
Практика
На практике могут возникнуть сложности с доказыванием тяжести определенного заболевания, которое на момент призыва находится на стадии ремиссии.
Именно поэтому так важно иметь все необходимые документы, подтверждающие диагноз. В этот перечень входят справки, результаты анализов и клинических исследований, а также выписки из истории болезни о последнем обращении к специалисту.
Трудности могут возникнуть у тех, кто:
- Занимался самолечением и не обращался к врачу. Так, у медкомиссии будет отсутствовать информация о тяжести заболевания. На основании этого сотрудники военкомата могут решить, что появление кожного недуга имеет разовый характер, а призывник абсолютно здоров.
- Совсем недавно обнаружил у себя патологию. Если прошло немного времени, сложно сказать о тяжести заболевания. Такой призывник рискует оказаться в рядах вооруженных сил.
Для того, чтобы избежать подобных ситуаций, важно уметь грамотно донести свою позицию военным комиссарам, подтвердив все по возможности доказательствами. Обратитесь к опытным военным адвокатам СКА “Призывник”, и мы займемся полным правовым сопровождением вашего призыва.
Читайте также:

