Пурпура шамберга берут ли в армию
Обновлено: 04.07.2024
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения гемосидероза
Оглавление
Гемосидерозы кожи (поттравматические гемосидерозы, пигментные капилляриты, геморрагически-пигментные дерматозы, пигментные пурпурные дерматозы) — это состояние, возникающее после травмы с попаданием крови в мягкие ткани (появлением гематомы), либо в результате заболеваний, общим проявлением которых является отложение гемосидерина в коже.
В нашей компании Вы можете приобрести следующее оборудование для лечения гемосидерозов кожи:
Гемосидерозами также являются следующие заболевания:
- Пигментный прогрессирующий дерматоз Шамберга
- Кольцевидная телеангиэктатическая пурпура Майокки
- Лихеноидный пурпурозный пигментный дерматит Гужеро-Блюма
- Охряно-желтый дерматит Фавра-Шэ
- Дугообразная телеангиэктатическая пурпура Турена
- Экзематидоподобная пурпура Дукаса-Капетанакиса
- Зудящая пурпура Левенталя
- Пигментный пурпурозный и телеангиэктатический дерматит (Purpura senilis)
- Ортостатическая пурпура
Ниже будет сделан упор на наиболее часто встречающихся состояниях и патологиях.
Этиология и патогенез
Посттравматический гемосидероз
Его появлению предшествует травма — ушиб, инъекция, надрез кожи и др. В результате кровь попадает в мягкие ткани, где происходит окисление гемоглобина и ферритина с последующим накоплением гемосидерина. Другими причинами и предрасполагающими факторами являются:
- отек нижних конечностей;
- сахарный диабет;
- болезни сердечно-сосудистой системы;
- повышенное артериальное давление;
- венозная гипертензия;
- хроническая венозная недостаточность;
- липодерматосклероз.
Пигментный прогрессирующий дерматоз Шамберга
Впервые описан в 1901 году английским дерматологом Джеем Франком Шамбергом. Основной причиной дерматоза считается повышенная проницаемость мелких сосудов и капилляров, располагающихся у поверхности кожи, через которые могут проходить эритроциты. Попав в ткани, они разрушаются, в результате чего из эритроцитов высвобождается гемоглобин и в дальнейшем — железо. Оно постепенно накапливается в определенной области, формируя специфический оттенок кожи.
Кольцевидная телеангиэктатическая пурпура Майокки
Описана итальянским дерматологом Доминико Майокки в конце XIX века. Этиологию заболевания связывают с несколькими факторами: повышение артериального давления, нарушение кровообращения в ногах, хронический спазм мелких сосудов, диапедез (просачивание) форменных элементов крови в ткани.
Лихеноидный пурпурозный пигментный дерматит Гужеро-Блюма
Описан дерматологами Генри Гужеро и Полом Блюмом в 1925 году. Точная причина заболевания неизвестна, определенную роль играет венозная гипертензия, системные болезни, инфекции, прием разжижающих кровь лекарственных препаратов, повышенная ломкость капилляров и др.
Экзематидоподобная пурпура Дукаса-Капетанакиса
Этиология неизвестна. Возможно участие в патогенезе повышенной проницаемости мелких сосудов с последующим диапедезом форменных элементов крови.
Клинические проявления
Посттравматический гемосидероз
Пятна могут быть любого размера и формы, цвета от желтого до коричневого или черного. Они возникают в любой области тела (даже вокруг глаз), но чаще на нижних конечностях (рис. 1).
Пигментный прогрессирующий дерматоз Шамберга
Проявляется в виде точек красно-коричневого или желто-бурого оттенка диаметром в несколько миллиметров, которые сам Шамберг сравнивал с размолотыми зернами кайенского перца. Эти точки чаще всего расположены на ногах, но могут встречаться и на других участках тела (рис. 2). Высыпания несколько возвышаются над поверхностью кожи и со временем могут сливаться в более крупные элементы неправильной формы. Постепенно они бледнеют, а на их месте формируются очаги кожной атрофии. Субъективные ощущения отсутствуют, в редких случаях может присутствовать небольшой зуд в области поражений.
Кольцевидная телеангиэктатическая пурпура Майокки
На коже появляются розоватые или красноватые пятна неправильной формы диаметром от одного до нескольких сантиметров. По мере их роста края пятен становятся более темными, а центр, наоборот, светлеет (рис. 3). Постепенно в центральной части развивается атрофия кожи с выпадением мелких волос. Субъективные ощущения отсутствуют.
Лихеноидный пурпурозный пигментный дерматит Гужеро-Блюма
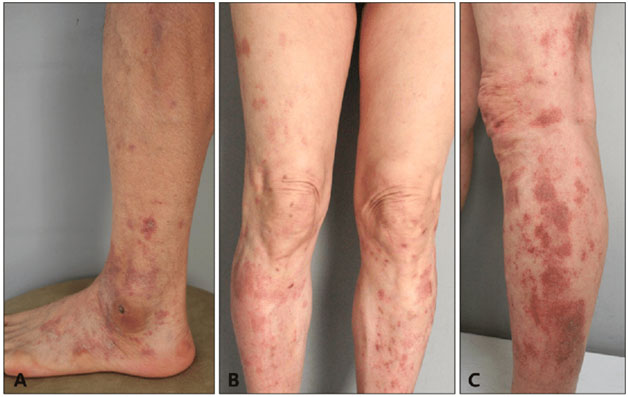
Характеризуется появлением небольших лихеновидных узелков с мелкими высыпаниями среди них. Отмечается точечное расширение мелких подкожных сосудов с локальным потемнением кожи из-за гемосидероза (рис. 4А). Типичная локализация — в нижней части ног, реже на бедрах и туловище.
Экзематидоподобная пурпура Дукаса-Капетанакиса
На коже голеней появляются отдельные петехии со склонностью к объединению в крупные пятна. Сперва они красного цвета, но постепенно становятся желтыми или коричневыми, бледнеют и со временем могут исчезнуть. Иногда поражения переходят на бедра, туловище и руки (рис. 4В,С). Дополнительно отмечаются явления паракератоза, зуд и гиперпигментация.
В табл. 1 представлены наиболее часто встречающиеся гемосидерозы и основные различия между ними.
Табл. 1. Дифференциальный диагноз наиболее часто встречающихся гемосидерозов кожи
Характеристика
Посттравматический гемосидероз
Пурпура Майокки
Дерматоз Шамберга
Дерматит Гужеро-Блюма
Пурпура Дукаса-Капетанакиса
Пол
Обычно у женщин
Обычно у мужчин
Обычно у мужчин
Частота встречаемости
Самый частый тип гемосидерозов
Пик заболеваемости
В любом возрасте, но по мере старения организма вероятность растет
Подростки и молодые люди
Люди среднего возраста
Динамика поражений
Поражения возникают в месте предшествующей травмы. Чаще они бывают на ногах вследствие эндокринных патологий, нарушений работы венозной системы и других факторов
Поражения возникают сперва симметрично на ногах, далее могут распространяться на туловище и руки
Поражения чаще всего образуются симметрично в области голеней, но могут быть и только на одной ноге. Болезнь может затрагивать область бедер, ягодицы, туловище или руки
Чаще в нижней части ног и очень редко — бедрах и на туловище
На ногах, постепенно переходя на бедра, туловище и руки
Клинические проявления
Пятна различного размера и формы, цвета от желтого до коричневого или черного
Различное число кольцевидных эритематозных бляшек и пятен, часто с побледнением и атрофией в центре
Отдельные красно-коричневые пятна, не выступающие над кожей и выглядящие как зерна молотого кайенского перца
Мельчайшие лихеноидные папулы с тенденцией к объединению в крупные бляшки различного оттенка
Поражения, как правило, обширны. Пациенты жалуются на сильный зуд
Гистология
Расширение капилляров в сосочковом слое дермы, диапедез, пролиферация эндотелия капилляров с отложением гемосидерина в виде глыбок в межуточном веществе, гистиоцитах, эндотелиальных клетках. Незначительный неспецифический периваскулярный инфильтрат
Периваскулярная лимфоцитарная инфильтрация, которая распространяется на эпидермис. Вакуолярное изменение базального слоя, спонгиоз. Выявляются нагруженные гемосидерином макрофаги, внутри лихеноидного инфильтрата отмечается экстравазация эритроцитов
Периваскулярная мононуклеарная инфильтрация в верхней дерме, отек сосудистого эндотелия. Наличие экстравазальных эритроцитов и нагруженных гемосидерином макрофагов
Периваскулярная лимфоцитарная инфильтрация. Лихеноидная тканевая реакция. Отек эндотелия и сужение просвета мелких сосудов
Спонгиоз (отек шиповатого слоя эпидермиса) с воспалительными изменениями
Вероятность ремиссии
Течение чаще хроническое, но возможна спонтанная ремиссия
Возможна как спонтанная ремиссия, так и внезапное обострение заболевания
Лечение
Топические кортикостероиды, аппаратные методики
Заболевание является врожденным и проходит самостоятельно. Однако через некоторое время поражения могут появиться снова
Системные кортикостероиды, антигистаминные препараты, витамин С, ПУВА-терапия (см. ниже)
Терапия затруднена. Используются топические и системные кортикостероиды, антигистаминные и противозудные препараты. Рекомендовано ношение компрессионного трикотажа. Возможно применение ПУВА-терапии (см. ниже), гризеофульвина, циклоспорина А, витамина С и биофлавоноидов
Топические кортикостероиды и антигистаминные препараты
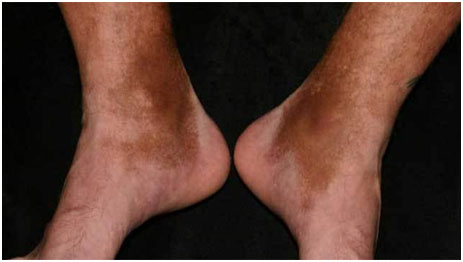
Рис. 2. Пигментный прогрессирующий дерматоз Шамберга (Chatterjee S. Schamberg disease: uncommon reaction to a common drug. CMAJ 2009; 181(12): E275)
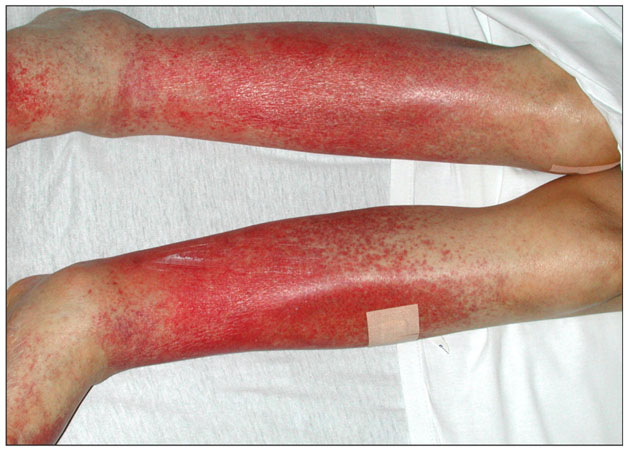
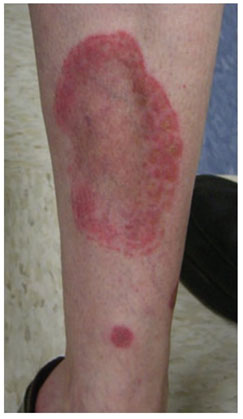
Рис. 4. Дерматит Гужеро-Блюма (А) и пурпура Дукаса-Капетанакиса (В, С) (Kim D.H., et al. Characteristics and clinical manifestations of pigmented purpuric dermatosis. Ann Dermatol 2015; 27: 404–410)
Принципы лечения
На сегодняшний день считается, что ни одно лекарственное средство не имеет 100-процентной доказательной базы по эффективности при гемосидерозах. Таким образом, лечение этих болезней представляет собой проблему и является вызовом для врачей. При этом некоторые гемосидерозы могут проходить самостоятельно, а затем неожиданно рецидивировать.
В снижении воспаления и подавлении зуда при некоторых гемосидерозах эффективны кортикостероидные средства. Антигистаминные препараты угнетают эндогенную выработку гистамина и также снижают ощущение зуда у пациентов.
Определенную пользу несет назначение гризеофульвина, циклоспорина А, витамина С и биофлавоноидов. Есть данные о положительном влиянии ПУВА-терапии (psoralen (P) + ultraviolet A (UVA) = PUVA или ПУВА) — облучении кожи ультрафиолетом спектра А с предварительным приемом фотосенсибилизатора (псоралена) для большей эффективности светового воздействия.
В комплексной терапии гемосидерозов, особенно локальных подкожных отложений гемосидерина, вызванных предшествующей гематомой, могут применяться аппаратные методики, направленные на избирательное разрушение пигмента. Для локальной деструкции гемосидерина в эстетических целях может использоваться IPL-терапия: метод, при котором высокоинтенсивный импульсный свет разрушает пигмент, делая его более доступным для эвакуации в ходе фагоцитоза.
Болезнь Шамберга (гемосидероз кожи, хроническая пигментная пурпура, прогрессивный пигментный дерматоз) — это хроническое заболевание, возникшее в результате поражения сосудистой стенки. Для болезни Шамберга характерны точечные кровоизлияния (петехии), со временем переходящие в пятна коричнево-бурого цвета. Диагностику проводят с использованием дерматоскопии кожи пациента. При лечении болезни Шамберга используют глюкокортикоиды, противовоспалительные препараты, а при необходимости проводят плазмаферез и гемосорбцию.
Болезнь Шамберга — редкое заболевание кожи, не угрожающее жизни, но его необходимо немедленно лечить. На сегодняшний день болезнь Шамберга изучена не полностью, особенно это касается механизма ее развития. Существует утверждение, согласно которому повреждение капилляров носит аутоиммунный характер, поскольку на их стенках откладываются циркулирующие иммунные комплексы. Воспаление провоцирует увеличение проницаемости стенки капилляра, поэтому может произойти внутрикожное петехиальное кровоизлияние.
В гемоглобине, вышедшем из сосудистого русла, содержится железо, преобразующееся в пигмент гемосидерин через некоторое время. Стоит отметить, что именно гемосидерин оказывает решающее влияние на окраску пятен, характерных для болезни Шамберга. Чаще от данного заболевания страдают молодые мужчины.
Симптомы болезни Шамберга
При болезни Шамберга высыпания характеризуются разнообразием внешнего вида и симметричностью. Разнообразие заключается в наличии на коже одновременно старых и новых петехий. Болезнь Шамберга не будет вызывать изменения в самочувствии человека, он может даже ничего не подозревать. Болезнь Шамберга отличается поражением только кожного капилляра. Заболевание носит доброкачественный характер. Кровоизлияния во внутренние органы не наблюдаются.
Болезнь Шамберга делится на четыре типа:
- петехиальный;
- лихеноидный;
- телеангиэктатический;
- экзематозный.
Для петехиального типа болезни Шамберга характерно наличие на коже пятен различного размера, имеющих неровные очертания. Данные пятна составляют мелкие петехиальные кровоизлияния. Через некоторое время они могут поменять окраску на буро-желтую или буро-коричневую. Подобные изменения не сопровождаются дискомфортом или отеками. Поражается кожа на бедрах и голенях.
При лихеноидном типе появляются пятна гемосидероза коричнево-бурой окраски, высыпания петехиального типа и мелкие блестящие узелки. Стоит отметить, что окраска кожи остается неизменной. Известны случаи, когда лихеноидный тип заболевания характеризуется присутствием лишь узелков. В то же время высыпание имеет множественный характер, пятна появляются на любом участке тела больного.
Болезнь Шамберга телеангиэктатического типа может характеризоваться медальоноподобными пятнами на коже. По центру данных образований располагается кистозно-расширенный участок капилляров (сосудистый тип), а точечные кровоизлияния находятся по периферии.
Экзематоидный тип — это комбинация высыпаний, напоминающих петехиальный тип, и высыпаний, характерных для экземы. В области очагов пятен коричневато-бурого цвета и точечных кровоизлияний возникает отечность, могут появляться корочки, узелки и пузырьки. Высыпания сопровождаются сильным зудом. Данный симптом наблюдается и при экземе.
Диагностика болезни Шамберга
Установить диагноз может только дерматолог. Точный диагноз болезни Шамберга ставится, как правило, на основании дерматоскопии области высыпаний и общей клинической картины. Сосочковую часть дермы исследуют с использованием микроскопа, что позволяет выявить некоторые изменения капилляров. Это могут быть скопления иммунных клеток, булавовидное расширение сосудов или набухание стенки капилляра.
Выявление эритроцитов говорит о том, что присутствует повышенная проницаемость стенки капилляра. Кроме того, могут наблюдаться некроз и изъязвление стенки капилляра. Болезнь Шамберга вызывает появление одного узелка или пары подобных образований на стенках капилляров.
Лечение болезни Шамберга
При болезни Шамберга лечение носит комплексный характер. Сначала назначается диетотерапия с исключением раздражающих и потенциально аллергенных продуктов. Исключаются: шоколад, кофе, чай, цитрусовые, жареные блюда, спиртное и копчености. Также следует избегать переохлаждений, ушибов, физических перегрузок.
Параллельно с лечением болезни Шамберга необходимо провести терапию сопутствующих заболеваний. Это касается и эндокринных нарушений. Также пристальное внимание уделяется санации очагов хронической инфекции. Если говорить об эндокринных нарушениях, то они могут провоцировать развитие заболевания, способствовать его перерождению в хронический тип.
Аутоиммунный механизм развития болезни Шамберга требует в процессе лечения использовать кортикостероиды: метилпреднизолон, преднизолон, дексаметазон и др. Укрепить стенки сосудов помогут препараты калия и кальция, витамины. Чтобы уменьшить воспаление и болевые ощущения, используют нестероидные противовоспалительные средства.
Также в лечении широко применяются мази. Стенки сосудов помогут укрепить втирания с гепарином. Препараты с кортикостероидами позволят уменьшить симптомы зуда, отека и воспаления.
Тяжелые случаи болезни Шамберга требуют применять специфические методики, чтобы удалить из крови иммунные комплексы: плазмоферез, гемосорбцию и криопреципитацию.
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

нет,не исчезают
на данный момент только на ногах в разных частях 1-2 малюсенькие точки
не по всей ноге

здравствуйте. Как только появилась ,вначале апреля,то зуд присутствовал на руках.почешу и появятся красные точки. на данный момент зуда нет

Здравствуйте. Не исключается аутоиммунное заболевание (например, узелковый периартериит). Показана консультация ревматолога.

Здравствуйте! Нет, это не болезнь Шамберга однозначно. Но то, что сыпь геморрагическая, что может говорить о васкулите (ангиите), это факт. Опишите подробнее, пожалуйста, общее состояние здоровья, имеющиеся заболевания, ваш возраст, принимаемые препараты (любые, включая витамины, КОКи и пр.).
Инна, здравствуйте.
общее состояние здоровья в норме,анализы все хорошие,мне 22 года,из лекарств ничего не принимаю,коки тоже никогда не принимала.
заболеваний никаких не имеется.
на данный момент принимаю:ретенола ацетат,селцинк плюс

До того, как появились высыпания, было ли сильное переохлаждение, может перенесли инфекционное заболевание? Кроме пятен, есть ещё какие-либо жалобы?Пятна исчезают бесследно, пигментации не остаётся?
Тамила, переохлаждений не было,ничем не болела. точки исчезают,пятен вроде как не оставляют. на кисти рук 2 раза высыпало,прошло без пятен и больше не высыпало.

В связи с чем принимаете препараты? Волосы?
Сделайте более чёткие фото и обязательно со всех проблемных участков. И напишите, прощупываются ли элементы сыпи или же нет.
Инна, добавила фото. на данный момент,вот такие мал. точки на ногах выше колена,больше нигде нет .сфоткала,все,где увидела.
данные препараты пью по назначению дерматолога от акне (спина,плечи) не прощупываются . сама по себе кожа у меня белая ,тонкая. есть варикозные сетки. флеболог назначал носить компресс. чулки

Татьяна, рекомендую Вам проконсультироваться у ревматолога для исключения поражения сосудов аутоиммунного характера и сдать биохимический анализ крови , сделать Узи органов брюшной полости для исключения патологии печени

Ретинола ацетат и другие препараиы витамина А в это время (с мая по сентябрь) нельзя принимать, так как может быть фотодерматит (реакция на инсоляцию).
По добавленным фото сложно сказать, что это конкретно. Может быть даже и укусы насекомых. Если сыпь 2 дня есть и потом исчезает, то это совершенно не в пользу васкулита. Дерматоскопом дерматологи смотрели?
Инна,
красные точки появились в начале апреля,а препараты я начала употреблять в конце апреля.
насекомые точно не могут кусать.
сыпь держится 2-4 дня,исчезает бесследно и может появится снова через какое то время там же или в др местах,но не прям сыпью уже ,как показано на 1-ых фото,а по 1-2 точки в разных местах. Да,я была у двух дерматологов ,оба смотрели в дерматоскоп . 1 поставил шамберга,второй этот диагноз не подтвердил

Я про препараты написала не ввиду их связи с данными симптомами, а по причине возможного фотодерматита тех участков кожи, которые открыты солнечному воздействию и при приеме витамина А (мощного фотосенсибилизатора) может появиться сыпь.
Скажите, пожалуйста, а вы проживаете в квартире или доме? Этаж какой?
Инна, я проживаю в кв на 1 этаже.
я прочитала симптомы васкулита. там же при диагностики выявляются плохие показатели крови. у меня все с анализами хорошо. также другие плохие симптомы .

Здравствуйте, Татьяна! Обратитесь к ревматологу для дообследования и исключения васкулита. Занимаетесь ли активно спортом?
Юлия, здравствуйте. а какая симптоматика при васкулите? из симптомов в интернете ничего общего,все анализы в норме

Так я вам уже написала, что это не васкулит. Васкулит здесь исключен. А вот то, что вы живете на 1 этаже, склоняеь в сторону укусов. Возможно, муравьёв
. В практике такое встречается. Как долго живёте в квартире?




Добрый вечер, Татьяна. Если сыпь не исчезает при надавливании, то это, действительно, петехии. Это не болезнь Шамберга, которая имеет совершенно иные проявления. Можете приложить сканы КАК, б/х и коагулограммы? Уточните, занимаетесь ли вы спортом? Также, как часто принимаете НПВС (цитрамон, парацетамол, аспирин, нурофен и подобные)? Бывают ли у вас носовые кровотечения?
Лариса, здравствуйте. Анализы приложила.
Я не занимаюсь усиленно спортом. Заниматься начала дома в конце марта. Принимаю каждый месяц кетонал . У меня критические дни болевые. Принимаю кетонал часто и на протяжении многих лет. Кровотечений у меня не было, на здоровье не жалуюсь вроде бы

Посмотрела. В анализах нет каких-то значимых отклонений. Через месяц проконтролируйте еще раз клинический анализ крови с ручным подсчетом тромбоцитов по Фонио. Сейчас принимайте Аскорутин по 1 таблетке 3 раза в день после еды, курс 1 месяц. Также включите в рацион больше зеленых овощей, зелени, киви, авокадо, бананы.

И еще уточните, домашние занятия спортом содержат силовые нагрузки в том числе с дополнительным весом: гантели, утяжелители для ног?

Ясно. При хрупких сосудах во время спортивных нагрузок могут эритроциты выходить за пределы сосудистого русла, т.е. формироваться петехии. Рекомендации написала выше. Будьте здоровы!

Здравствуйте!
Ешьте больше продуктов богатых белком кальцием витамином рутинном .пейте чистой воды без газа 30 мл на кг веса в сутки стабильно но не менее 10 12 стак в день.
Пролечитесь у гинеколога- эндокринолога,чтобы исключить ежемесячную потребность в обезболивающих
Тогда все наладится;)


Если 1 этаж, то возможны земляные блохи. Неважно, новый дом или нет. В любом случае, конечно, это моё предположение, исходя из предоставленных фото (всё же нужно смотреть очно) и анамнеза. Но совершенно точно, что это не Шамберга и не васкулит.

Обновлено: 02.11.2021

Средняя оценка: (Нет оценок)
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Статья проверена врачом онкогематологом, педиатром, к.м.н. Будариным М.А., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
В Клиническом госпитале на Яузе для диагностики тромбоцитопенической пурпуры (ТП) используются современные лабораторные и инструментальные методы обследования. В зависимости от выраженности заболевания и общего состояния пациента составляется индивидуальная схема лечения тромбоцитопенической пурпуры и дальнейшего ведения больного.
О развитии болезни
Тромбоцитопеническая пурпура (болезнь Верльгофа) — это иммунообусловленное заболевание, которое характеризуется периодическим или постоянным снижением количества тромбоцитов в периферической крови пациента (меньше 100,0×10 9 /л) и повышенным риском развития кровотечений.
Заболеваемость ТП составляет 100 тысяч детского населения и случаев на 100 тыс. взрослого населения. Чаще болеют дети в возрасте до 10 лет и молодые женщины.
Причины возникновения болезни Верльгофа не установлены, однако доказано, что снижение количества тромбоцитов связано с аутоиммунным процессом, в силу которого антитела разрушают собственные кровяные клетки. Также наблюдается снижение регенеративной активности в костном мозге. Запуск патологической реактивности ученые связывают с такими факторами, как:
- генетическая предрасположенность;
- вирусные и/или бактериальные агенты;
- профилактическая вакцинация;
- приём лекарственных средств;
- воздействие высоких и низких температур;
- физическое и эмоциональное перенапряжение;
- оперативные вмешательства.
В среднем от момента взаимодействия с пусковым агентом да появления первых симптомов недуга проходит около 2 недель.
Клиническая картина
Диагностика заболевания
Консультация врача гематолога
Врач тщательно осматривает и опрашивает пациента, выясняя детально историю развития заболевания, семейный анамнез и др.
Лабораторная диагностика
- общеклинический анализ крови;
- биохимическое исследование крови;
- определение иммуноглобулинов;
- коагуллограмма;
- исследование на инфекционные заболевания (ВИЧ, хеликобактер, герпес и др.);
- определение в периферической крови аутоантител к тромбоцитам;
- маркеры тромбофилии;
- обследование на антифосфолипидный синдром;
- исследование функции щитовидной железы.
Инструментальные методы
- УЗИ органов брюшной полости;
- УЗИ щитовидной железы;
- ЭхоКГ.
Все исследования проводятся опытными специалистами на аппаратуре экспертного класса, что обеспечивает точность диагностики.
Лечение патологии
Лечение тромбоцитопенической пурпуры направлено на:
- восстановление нормального уровня тромбоцитов, адекватной активности костного мозга;
- предупреждение кровотечений;
- удаление из кровеносного русла аутоиммунных комплексов.
Схема терапии разрабатывается для каждого пациента индивидуально и зависит от тяжести состояния больного, степени прогрессирования ТП.
Фармакотерапия
Применяется лечение кортикостероидами, агонистами рецепторов тромбопоэтина (стимуляция кроветворения), иммуносупрессивными препаратами, внутривенными иммуноглобулинами.
Экстракорпоральная гемокоррекция
В межприступный период в Клиническом госпитале на Яузе для лечения тромбоцитопении используются инновационные технологии экстракорпоральной гемокоррекции (ЭГ), с помощью которых из крови удаляется значительная часть аутоиммунных комплексов, что приводит к восстановлению свертывающей активности тромбоцитов и образованию функционально активных кровяных пластинок.
Могут применяться следующие методы ЭГ:
- криоаферез;
- каскадная фильтрация плазмы;
- иммуносорбция;
- высокообъемный плазмообмен;
- экстракорпоральная фармакотерапия;
- фотоферез.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Читайте также:
- Злоупотребление семечками к чему приводит
- Кто осуществляет государственный пожарный надзор в лесном фонде и не входящих в лесной фонд лесах
- Театр под открытым небом ассасин кто виновен
- Запрос сми как должен быть оформлен
- На какую сумму кредита я могу рассчитывать при оформлении ипотеки в новостройке

