Передается ли киста матки по наследству
Обновлено: 04.07.2024



Москва, ул. Пресненский Вал, д. 14, стр. 3.
Район ЦАО, 5 минут от метро "улица 1905 года"
Схема проезда
Почему возникает заболевание?
Гинеколог во время осмотра обнаружил наботовы кисты у женщины, у которой есть дети — вполне рядовое явление. Во время родов шейка матки сильно растягивается, травмируется, а потом ей нужно восстановиться. При этом нередко происходит закупорка желез и нарушается отток слизи. К тем же последствиям могут привести механические травмы (например, во время абортов, выскабливаний), цервицит — воспалительный процесс в шейке матки, гормональные нарушения.
Нередко заболевание обнаруживают у женщин во время менопаузы, когда шейка матки истончается.
Это не рак?
Нет, кисты шейки матки не имеют никакого отношения к онкологическим заболеваниям. Они никогда не прорастают в окружающие ткани, не распространяются за пределы матки и не метастазируют. наботовы кисты не опасны, и они настолько распространены, что некоторые гинекологи считают их естественным явлением.
В очень редких случаях причиной нарушения оттока слизи и образования кист становится злокачественная опухоль. Если во время осмотра гинеколог увидит на шейке матки подозрительные изменения, он обязательно проведет биопсию.
Существуют ли меры профилактики? Нет, предотвратить образование кист шейки матки нельзя. Но их можно быстро выявить и удалить, если регулярно посещать врача.
Симптомы кист шейки матки: когда нужно посетить врача?
Кисты шейки матки не вызывают никаких симптомов. Их обнаруживают случайно во время гинекологического осмотра.
Если женщину беспокоят некоторые симптомы, то они, скорее всего, вызваны заболеванием, на фоне которого развилась киста. Чаще всего это будет воспалительный процесс. Но в редких случаях диагностируются и злокачественные опухоли. Поэтому не стоит откладывать, посетите врача, если вас беспокоят:
- вагинальные кровотечения;
- боли в области таза;
- болезненность во время половых актов;
- выделения из влагалища.
Эти симптомы могут возникнуть, если киста очень большая, когда она вскрылась или воспалилась.
Как выглядит киста?
Чаще всего кисты шейки матки выглядят как образования белого или желтого цвета, они могут иметь размеры от нескольких миллиметров до четырех сантиметров. Гинеколог может их увидеть во время осмотра на кресле. Для того чтобы убедиться, что это именно кисты, а не что-то другое, врач может вскрыть одну из них — из нее выйдет слизь.
Как установить правильный диагноз?
Обычно наботовы кисты выявляет гинеколог во время осмотра. Зачастую этого бывает достаточно. Иногда заболевание обнаруживают во время УЗИ таза, компьютерной или магнитно-резонансной томографии, когда исследуют шейку матки.
Если участок слизистой оболочки шейки матки выглядит подозрительно, гинеколог проведет биопсию. Он получит фрагмент измененной ткани и отправит в лабораторию для изучения под микроскопом.
Удаление наботовых кист радиоволновым методом
Это не то заболевание, при котором нужно паниковать и срочно начинать лечение. Первым делом послушайте, что скажет гинеколог. Возможно, врач решит, что лечение вообще не нужно, и можно ограничиться лишь наблюдением в динамике.
Во время процедуры врач использует инструмент, на который подаются высокочастотные радиоволны. Они буквально испаряют патологически измененные ткани. Мы отдаем предпочтение этому методу, потому что он имеет некоторые преимущества:
- Удаление кист радиоволнами — быстрая процедура, ее можно выполнить быстро, и для этого не требуется госпитализация в стационар.
- Воздействие очень точное, врач уничтожает только патологические ткани, не повреждая здоровые.
- Минимальна кровопотеря.
- Нет риска деформации, стеноза (сужения) шейки матки.
- Быстро происходит заживление. После процедуры можно практически сразу уехать домой и заниматься привычными делами.
- Это не больно. Наши врачи проводят лечение под местной анестезией.
- Применение радиоволновой хирургии дает возможность провести биопсию удаленного образования в сомнительных случаях.

Врач гинеколог-онколог. Руководитель сети Университетских клиник. Эксперт по патологиям вульвы и шейки матки, ведущий консультирующий врач в Центре патологии шейки матки в Санкт-Петербурге. Стаж 20+ лет. Принимает в Университетской клинике. Стоимость приема 2500 руб.
- Запись опубликована: 15.05.2019
- Время чтения: 1 mins read
На шейке матки при осмотре нередко обнаруживаются пупырышки, размеры и количество которых значительно варьируются. Образования могут быть мелкими или достаточно крупными, иногда достигая сантиметра и более. Такие очаги называются кистами эндоцервикса, или наботовыми.
Заболевание встречается у 15-20% женщин.
Причины образования кист
Из-за нарушения оттока слизи железистый просвет постепенно растягивается. Образуется киста, выступающая над поверхностью слизистой.
Наиболее частые причины этого явления:
- Воспалительные процессы, вызывающие усиленное выделение слизи, которая не может полноценно вытекать из-за отека тканей и сужения железистого просвета. Поэтому наботовы кисты появляются на фоне ЗППП, инфицирования кокковой и другой патогенной флорой.
- Патологии шейки матки, при которых её плоский эпителий заменяется цилиндрическим, которого на поверхности быть не должно. Эта ткань реагирует на нахождение в несвойственной для нее среде половых путей воспалением и появлением эрозий (дистопий). На патологическом фоне образовываются кисты.
- Травматизация шеечной области, вызванная хирургическими абортами, тяжелыми родами и другими гинекологическими процедурами. После них шеечные ткани часто срастаются неправильно и снаружи оказываются внутренние ткани, которые воспаляются и покрываются кистами.
- Лечение шеечных эрозий или полипов устаревшими методами, например электрокоагуляцией – прижиганием током. В этом случае возникает ожог шеечной поверхности и появляются рубцовые изменения, нарушающие отток слизи. При применении современных лазерных и радиоволновых технологий такая ситуация не возникает.
- Цервицит – воспаление цервикального канала, проходящего внутри шейки матки. При этом заболевании усиливается выделение слизи наботовыми железами и возникает массивное слущивание эпителия, вызывающее закупорку просвета протоков.
- Самолечение. Воздействие настоев, растворов и раздражающих препаратов, применяемых без назначения врача, приводит к воспалению тканей и нарушению оттока слизи. В результате попытки вылечить гинекологические заболевания народными методами осложняются формированием шеечных кистозных полостей, которые могут достигать больших размеров.
Виды кист эндоцервикса
Наботовы кисты бывают двух видов:
- Эндоцервикальные, расположенные внутри цервикального канала. Разрастаясь, они могут закрывать цервикальный канал, мешая вытеканию менструальной крови. При полном перекрытии у женщины возникает гематометра – скопление менструального содержимого внутри полости матки.
- Парацервикальные, расположенные на шеечной поверхности. Могут разрываться с выделением обильного белого слизистого содержимого и нагнаиваться. Нагноение сопровождается ухудшением общего состояния, болью внизу живота, появлением обильных гнойных выделений из половых путей с неприятным запахом.
- При тяжелых патологических процессах у женщины могут обнаруживаться оба вида кистозных образований.
Симптомы кист наботовых желез
Но очень часто заболевание не дает о себе знать, особенно если у женщины имеется небольшое количество мелких кист. В этом случае изменения на шейке обнаруживаются только при врачебном осмотре.
На шейке видны образования, наполненные слизистым или кровянистым содержимым, а также язвочки, образовавшиеся на месте разорвавшихся кист.
Для более точной диагностики применяется кольпоскопия – процедура, во время которой шейка осматривается под увеличением с помощью специального прибора – кольпоскопа. Чтобы обнаружить кистозные образования, имеющие небольшой размер, ее поверхность смазывают йодсодержащим раствором или уксусом. При этом проявляются патологические очаги, отличающиеся по цвету от здоровой слизистой.
Образования в цервикальном канале обнаруживаются с помощью гистероскопии – введения специального прибора – гистероскопа, позволяющего осмотреть цервикальный канал и маточную полость.
В каких случаях нужно удалять наботовы кисты
При обнаружении кистозных образований у пациентки возникает закономерный вопрос о необходимости удаления. Устраняют следующие наботовы кисты:
Кистозные образования также желательно убрать при подготовке к беременности. В период вынашивания из-за гормональных изменений они могут увеличиваться в размере и доставлять неудобства. Во время родов из-за растяжения шейки они лопаются, провоцируя ее разрывы и оставляя после себя язвочки на слизистой, которые могут нагнаиваться.
Убирают эти образования у женщин, которые хотят установить внутриматочную спираль или пользоваться шеечными колпачками. В этом случае слизистая должна быть здоровой.
В остальных случаях кисты можно не трогать, а просто понаблюдать за ними, периодически проводя кольпоскопию.
| Стоимость | Цена, руб. |
| Гистероскопия диагностическая с наркозом, биопсией эндоцервикса и эндометрия и гистологическим исследованием | 18200 |
| Гистероскопия лечебная с наркозом (гистерорезектоскопия, полипэктомия, гистологическое исследование эндоцервикса и эндометрия) | 18200 |
| Удаление внутриматочной спирали с наркозом при отсутствии проводных нитей под контролем гистероскопии | 12000 |
| ">Удаление кист влагалища, включая анестезию или наркоз | " data-sheets-numberformat="">18500 |
| Вакуум при замершей беременности (до 12 недель) с наркозом и гистологическим исследованием | 12000 |
| Раздельное диагностическое выскабливание с наркозом гистологическим исследованием под контролем гистероскопа | 12000 |
Лечение наботовых кист шейки матки
Лечение этой патологии оперативное. Спринцевания, мази и прочие местные средства не только не избавят от болезни, но и могут ухудшить состояние шейки.
Перед процедурой женщины проходят обследования:
- На половые инфекции, которые могут вызывать гнойные поражения после процедуры удаления. Оптимальным вариантом является диагностика Фемофлор, обнаруживающая различные инфекции, в том числе протекающие скрыто.
- Свертываемость крови – анализ нужен для предотвращения кровотечения во время удаления.
- Мазок на цитологию по Папаниколау. Хотя сами кисты в рак не перерождаются, на воспаленной или эрозированной слизистой могут обнаружиться раковые и предраковые клетки.
При подозрении на затруднение оттока менструальной крови, вызванное перекрытием цервикального канала, назначается УЗИ малого таза.
Опираясь на полученные результаты диагностик, больным назначается лечение, снижающие риск инфицирования и других осложнений удаления. Обследование также позволит выбрать оптимальный метод удаления кистозных очагов.
Во время процедуры наросты протыкают, давая содержимому вытечь, а затем это место обрабатывают с помощью радионожа или лазера. Во время лечения удаляют эрозии (эктопии) – эктропион (выворот слизистой), очаги предраковых изменений слизистой – дисплазию.
Поскольку на шейке матки отсутствуют нервные окончания, вмешательство практически не вызывает боли. Иногда может возникнуть незначительный дискомфорт, который устраняется с помощью местных обезболивающих средств.
Лазерная и радиоволновая методики позволяют наименее травматично избавиться от болезни и предупредить ее рецидивы. Шейка заживает без образования грубых рубцов и деформаций. Поэтому лечение лазером и радионожом рекомендуется для всех женщин, в том числе нерожавших.
После удаления кисты до полного заживления тканей нужно соблюдать определенные ограничения. Нельзя жить половой жизнью, поднимать тяжести, принимать ванну, загорать на пляже, перегреваться, посещать сауну и баню. Запрещается вводить в половые пути препараты, не разрешенные врачом, а также спринцеваться.
Эти меры позволят избежать нагноений, кровотечений, рубцовых изменений и других осложнений. В период заживления нужно показаться врачу, который проконтролирует процесс регенерации слизистой.
Однако намного проще и легче не допустить развития заболевания, вовремя устраняя воспалительные и другие патологические процессы на шейке. Поможет избежать болезни обращение к гинекологу при любых симптомах, указывающих на наличие половых инфекций и других гинекологических патологий.
Киста влагалища — это патология женских половых органов, которая представляет собой новообразование на стенках вагины или её преддверия. Заболевание требует наблюдения со стороны специалиста, но не опасно. Его диагностика и лечение находится в компетенции гинеколога. Избавиться от кисты можно только хирургическим методом. Однако не всегда это действительно нужно. Всё решает размер новообразования, симптоматика и желание пациентки избавиться от любых патологий в её организме.
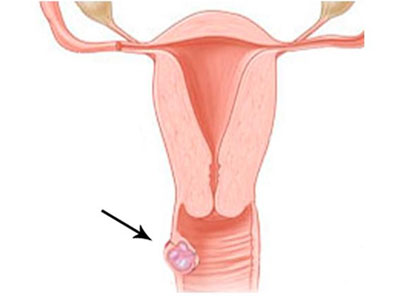
Врачам-гинекологам Seline довольно редко приходится сталкиваться с кистами влагалища. Однако такая патология имеет место. Главное, что наши специалисты умеют дифференцировать заболевание с другими гинекологическими патологиями. Для этого у них есть все условия: уютный кабинет со специальным креслом для женщин, одноразовый инструментарий для осмотра, возможность подтвердить диагноз с помощью УЗИ, возможность провести операцию при необходимости, в том числе с использованием эндоскопических методов.
Описание патологии
Киста влагалища является доброкачественным образованием и располагается, как правило поверхностно. Редко проникает глубоко в ткани, достигая клетчатки около вагины. Размеры кисты могут варьироваться от нескольких миллиметров до десятка сантиметров в диаметре. Внутри опухоли находится серозная жидкость. Она может быть прозрачной, желтоватого или коричневого цвета. По консистенции влагалищная киста является мягко- или тугоэластичной. Форма новообразования может круглой или овоидной. Стенки влагалищной кисты являются соединительной тканью с элементами мышечной.
Новообразование может быть одиночным, но встречается и такое явление, как полипоз. Поражается чаще передняя влагалищная стенка.
Патология встречается лишь у 2 % представительниц прекрасного пола. Возрастных ограничений для неё нет. Она диагностируется как у новорождённых, так и женщин в постменопаузальном периоде.
Разновидности влагалищных кист
По механизму возникновения образования классифицируют на:
- врождённые (формируются из эмбриональных тканей в период закладки органов и тканей);
- приобретённые (как следствие травматического повреждения стенки влагалища в родах, при аборте, воспаления);
- ретенционные (являются результатом закупорки бартолиновой железы, расположенной в области больших половых губ у входа в вагину).
Место локализации — ещё один классификационный признак. Основываясь на том, где формируются новообразования, выделяют:
- кисты преддверия влагалища (долго не даёт о себе знать, пока не достигнет значительных размеров);
- кисты передней стенки (чаще всего являются врождёнными патологиями и определяются только на УЗИ);
- кисты задней вагинальной стенки (проявляются болезненностью во время полового акта, являются реакцией организма на травматизацию).

Бывают также эндометриозные новообразования. Так проявляется такое заболевание, как эндометриоз, для которого характерна миграция клеток внутренней оболочки матки. Возникает такая патология на фоне гормонального дисбаланса. Очаги эндометриоза ведут себя так же, как и целый орган — отторгают разросшийся слой с выделением менструальной крови. В итоге у женщины появляются выделения тёмно-коричневого цвета. Такие кисты самопроизвольно разрываются, а на их месте образуются рубцы, которые снижают эластичность влагалищной стенки.
Причины появления новообразований
Некоторые кисты появляются вследствие нарушений внутриутробного развития, другие формируются из остатков плодного яйца при выскабливании, аборте (имплантационные). Приобретённые образования во влагалище нередко являются следствием травм, полученных во время секса, родов, операции, а также на фоне заболеваний инфекционного и воспалительного характера.
Провоцирующими факторами являются:
- несоблюдение правил интимной гигиены;
- беспорядочные половые связи;
- нелеченные ЗППП;
- хронические воспалительные заболевания органов мочеполовой системы;
- дисплазия;
- травмы паховой зоны.
Причиной образования кист может стать целый комплекс негативных факторов.
Симптоматика заболевания
Женщина может иметь кисту влагалища и даже не узнать об этом никогда. Симптомы заболевания проявляются редко, не ярко выражены. Исключение составляют крупные образования (2-10 см в диаметре), которые могут влиять на качество секса и прохождение плода по родовым путям в случае беременности. При наличии таких кист пациентки иногда жалуются на нарушение мочеиспускания.
Присоединение инфекции вызывает воспаление и приводит к абсцессу. А для этих состояний характерны следующие признаки:
- боль при ходьбе, половом акте, гинекологическом осмотре;
- тошнота, рвота, головокружение, слабость;
- повышение температуры тела.
При эндометриоидных кистах может сильно болеть живот, особенно во время менструации. Также болезненные ощущения возможны при посещении туалета. В срочном лечении таких кист нуждаются женщины, жалующиеся на значительное повышение температуры тела, резкое похудение, отсутствие желания поесть, маточные боли, самостоятельно прощупывающиеся через брюшную полость уплотнения, появление патологических выделений, запаха, быструю утомляемость.
В большинстве же случаев влагалищные кисты выявляются случайно в процессе профилактического осмотра либо при обращении женщины к гинекологу, УЗ-диагносту по другому поводу.
Диагностика вагинальных новообразований
Обнаружить проблему можно при стандартном гинекологическом осмотре на кресле. Использование зеркала Куско позволяет рассмотреть все стенки влагалища. Крупные новообразования прощупываются и при бимануальном обследовании.
Для подтверждения своих опасений доктор назначает один или несколько из нижеперечисленных методов диагностики:
- кольпоскопия;
- анализ мазка из влагалища на наличие патогенной микрофлоры;
- лабораторное общеклиническое исследование крови и мочи;
- трансвагинальное УЗИ органов малого таза.
При наличии проблем с мочеиспусканием и стулом гинеколог рекомендует посетить уролога и/или проктолога.
Лечение кисты влагалища
Консервативная монотерапия не может решить проблему кардинально. Противовоспалительные средства, антибиотики, заживляющие препараты, иммуностимуляторы и пр. способны лишь облегчить симптоматику, перевести заболевание в стадию ремиссии. При этом сама киста никуда не девается. Эффективность такого лечения очень низкая.
Операция — единственный способ избавиться от кисты влагалища. В зависимости от вида, размеров новообразования, экстренности ситуации врач может выбрать вид хирургического вмешательства. Удаление влагалищной кисты возможно следующим путём:
- Аспирация содержимого новообразования через его прокол. Метод является наиболее быстрым и щадящим в плане травматизации тканей, но наименее эффективным, ведь в сама киста при этом никуда не исчезает и может в любой момент заполнится жидкостью снова.
- Откачивание содержимого образования с последующим подшиванием его оболочки к слизистой органа. Такую операцию в медицине называют марсупиализацией. Она считается малоинвазивной и высокоэффективной.
- Удаление жидкости из новообразования с последующим иссечением его капсулы и наложением швов на внутреннюю оболочку вагинальной стенки. Является наиболее радикальным методом хирургического лечения кисты влагалища.
Рационально применение лекарств и физиотерапии в послеоперационном периоде.
Подготовка к операции
Хирургическое вмешательство планового порядка обязывает врача и его пациента к проведению подготовительных мероприятий. Благодаря им, снижается риск возникновения осложнений во время операции и после неё, выявляются сопутствующие заболевания и состояния.
Перед тем, как выбрать дату посещения клиники для удаления кисты влагалища, обязательно нужно пройти следующие виды обследования:
- ОАК, ОАМ;
- коагулограмма;
- мазок на флору;
- ПЦР-тест на ВИЧ, сифилис, гепатит В и С;
- ФГ, ЭКГ, УЗИ.
Дополнительно могут назначить МРТ органов малого таза, тест на переносимость анестезии, консультацию уролога, проктолога. Обязательным является посещение врача-анестезиолога для выбора метода обезболивания.
Перед операцией рекомендуется:
- воздержаться от половых связей за 5-7 дней;
- отказаться от приёма пищи минимум за 8 часов до назначенного времени;
- накануне очистить кишечник при помощи клизмы или слабительных средств;
- избавиться от волос в интимной области.

Все рекомендации по подготовке к удалению кисты влагалища даются пациентке заранее.
Период реабилитации
Женщина должна находиться под наблюдением медицинских работников в течение 1-2 суток в режиме стационара. Особенно, если операция проводилась под общим наркозом. Далее возможно амбулаторное наблюдение.
Восстановление проходит довольно быстро. На 2-3 день женщине разрешается двигаться, перемещаться. Резкие движения и наклоны запрещено делать. Тяжести поднимать тоже нельзя. Рекомендуется носить поддерживающее бельё в период реабилитации.
При наличии внутренних швов их следует обрабатывать ежедневно. Снятию они не подлежат, так как выполняются при помощи саморассасывающихся нитей.
В нашей клинике есть все условия быстро и безболезненно восстановиться после удаления кисты влагалища, а также других операций, подразумевающих формирование культи шейки матки, избавление яичников от новообразований и т. д. Для этого мы приобрели множество новейших аппаратов физиотерапии, подготовили палаты высочайшего уровня комфорта и технического оснащения, используем авторские методики лечения.

С различными видами кист яичников сталкиваются до 50% женщин детородного возраста. В некоторых случаях это относительно безопасные для женского организма образования, а в некоторых — прямая угроза здоровью и жизни женщины. Но стоит ли паниковать, если во время УЗИ или планового осмотра врач обнаружил кисту?
Паниковать определенно не стоит, потому что современная медицина позволяет справляться с любыми видами кист и возвращать женщине половое здоровье. Но отнестись к сложившейся ситуации нужно со всей серьезностью. Без гинеколога тут не обойтись. На протяжении всего лечения гинеколог должен наблюдать пациентку, оценивая динамику развития болезни и корректируя лечение.
Типы кист яичника и виды лечения
Существуют функциональные и органические кисты яичников. Первые поддаются медикаментозному лечению, вторые удаляются исключительно хирургическим путем.
Функциональные кисты:
- Фолликулярная киста. Это доброкачественное однокамерное новообразование, заполненное жидкостью, которое может достигать от 2 до 10 см в диаметре.
- Лютеиновая киста (киста желтого тела). Аналогична фолликулярной кисте по внешнему виду и размеру.
Причины развития: гормональные нарушения, серьезные стрессы, чрезмерные физические нагрузки, воспалительные процессы в органах малого таза
Опасность: разрыв кисты, перекрут ножки кисты
Тип лечения: наблюдение в течение менструальных циклов, консервативное лечение препаратами дидрогестерона и оральными контрацептивами. Функциональные кисты полностью исчезают в течение 2–3 месяцев при соблюдении рекомендаций гинеколога. Если кисты не уменьшаются за 60–90 дней, их удаляют хирургически.
Органические кисты:
Эндометриоидная киста. Однокамерное новообразование, заполненное менструальной кровью. В размерах может достигать от 5 до 20 см. Часто вырастают с двух сторон и увеличиваются от одной менструации к другой.
Причины развития: эндометриоз яичников
Опасность: развитие бесплодия, спаечный процесс в органах малого таза, риск озлокачествления
Дермоидная киста. Новообразование размером до 15 см, наполненное слизью, жиром и другими тканями.
Причины развития: сбои в регуляции эмбриональных клеток
Опасность: воспаление кисты, следствием которого может стать перитонит
Параовариальная киста. Однокамерная опухоль с тонкими стенками большого размера — 13–30 см. Вырастает не в яичнике, а рядом с ним из связок между яичниками и маткой.
Причины развития: сбои в работе щитовидной железы, сильный перегрев, частые аборты, частые воспалительные процессы в органах малого таза, некорректный прием гормональных препаратов
Опасность: нагноение и разрыв капсулы кисты
Муцинозная киста. Одно- или многокамерное образование, содержимое которого представлено густой слизью. Может достигать очень больших размеров — от 20 см и более.
Причины развития: хроническое воспаление яичников, дисфункция яичников, генетическая предрасположенность, серьезные гормональные сбои в период менопаузы
Опасность: перекрут ножки кисты и, как следствие, некроз тканей
Цистаденома (серозная цистаденома, истинная киста). Доброкачественное 1-,2- или 3- камерное образование диаметром до 15 см, наполненное желтой жидкостью.
Причины развития: ЗППП, патологическое изменения гормонального фона, наследственность, раннее половое созревание
Опасность: разрыв яичника, нарушение работы ближайших органов, рецидивы, озлокачествление
Органические кисты нельзя вылечить гормональными препаратами, они удаляются эндоскопически или лапароскопически. И чем быстрее будет проведена операция, тем меньший ущерб здоровью женщины нанесет киста. Очень часто именно они являются причиной бесплодия у женщин.
Симптомы кисты яичника
- Частые боли внизу живота. Ноющие и тянущие боли, которые усиливаются при физической активности или после полового акта.
- Увеличение объема живота в нижней части.
- Ощущение инородного тела в области яичников.
- Нарушение цикла — задержки менструаций, аменорея
- Болезненные менструации.
- Маточные (не менструальные) кровотечения.
- Тошнота, слабость, головокружение.
- Проблемы со стулом.
- Последствия для женского организма
Невылеченная киста яичника может привести к тяжелым последствиям, таким как бесплодие и озлокачествление опухоли. Гормональные сбои в организме женщины провоцируют гинекологические заболевания, которые поддаются только длительному и тщательно спланированному врачом лечению.
В некоторых случаях разросшаяся киста нарушает работу внутренних органов — мочевого пузыря и кишечника, вызывая их заболевания.
Особую опасность представляет перекрут ножки кисты и ее разрыв, вследствие чего женщине требуется экстренная операция. Когда киста разрывается, ее содержимое попадает в брюшную полость и может вызвать перитонит, а в случае перекрута ножки кисты развивается некроз тканей, а это требует удаления вместе с кистой самого яичника.
Профилактика
Самой лучшей профилактикой развития кист яичников являются периодические осмотры у гинеколога и прохождение трансвагинального УЗИ для оценки состояния всех органов женской половой системы. Раз в полгода каждой женщине необходимо посещать гинеколога, чтобы избежать развития не только кист, но и других заболеваний, в том числе и онкологических.
Своевременное обращение к врачу помогает выявить заболевание на самых ранних стадиях и сразу же начать лечение.
Кроме этого женщине стоит избегать чрезмерных стрессовых и спортивных нагрузок, которые выводят из строя гормональную систему и могут запустить процесс развития кист яичников. Берегите свое здоровье, и в случае появления неприятных симптомов, доверьтесь специалисту.
Читайте также:
- Нужна ли виза в сша гражданам германии
- Возможно ли обращение взыскания третьих лиц на предмет лизинга по обязательствам лизингополучателя
- Когда в личном кабинете росреестра появляются новые данные об объектах
- Сколько дней в январе 2022 года для расчета выходного пособия
- Как переоформить инвалидность ребенку в связи с 18 летием

