Передается ли храп по наследству
Обновлено: 30.06.2024
-Почему одни люди храпят, а другие нет?
Причинами храпа во сне могут стать: анатомические особенности -узкие дыхательные ходы или искривленная носовая перегородка, смещенная нижняя челюсть, полипы, аденоиды в носу и другая лор – патология, снижение тонуса мышц глотки, лишний вес, сильная усталость, злоупотребление алкоголем и даже гормональный сбой.Чтобы выявить настоящую причину храпа, нужно обратиться к отоларингологу, который назначит углубленное обследование , выявит особенности строения носоглотки, направит на консультацию к эндокринологу, терапевту и назначит специальное исследование сна .Если человек не страдает какими-либо заболеваниями, и у него нет анатомических отклонений, храпеть он не должен.
-Чем опасен храп, почему его так боятся?
Потому, что он вызывает гипоксию в клетках мозга и иприводит к серьезной патологии. Мозг во время храпа не отдыхает, потому что спящий не погрузился в фазу глубокого сна. Человек может целый день ходить в сонливом состоянии, его работоспособность резко снижается.Храп отрицательно влияет на работу всего организма, и может стать причиной снижения потенции у мужчины, заболевания сердца и сосудов, гипертонии, инсульта , инфаркта, атеросклероза, нарушений памяти и депрессии.
Более того, безобидный на первый взгляд храп может перейти в синдром апноэ. При таком состоянии происходит остановка дыхания на 10-25 секунд. Это явление иногда сопровождается судорожными вдохами и вызывает проблемы в работе центральной и сердечнососудистой систем. Опасность храпа настолько велика, что он может стать причиной внезапной смерти спящего человека. Чем дольше происходит задержка дыхания во время храпа, тем сильнее мозг страдает от недостатка кислорода.
-Говорят, что в ОКДЦ внедряются новые методы лечения храпа?
- Ронхопатию нужно лечить с помощью устранения причин заболевания. У каждого человека терапия носит индивидуальный характер. В некоторых случаях после отказа от вредных привычек храп проходит сам собой. Если пациент страдает ожирением, необходимо снизить вес.
Для больных с врожденными или приобретенными аномалиями носоглотки понадобится хирургическое вмешательство. Операция проводится с помощью лазера, она безболезненна и эффективна. Если храпит ребенок, понадобится консультация детского ЛОР-врача. Часто причиной ронхопатии у детей являются аденоиды, которые сегодня безболезненно удаляются или лечатся.
- Существуют ли меры профилактики храпа?
Конечно, прежде всего, надо своевременно лечить простудные и вирусные заболевания. Храп может быть признаком аллергии. Поэтому необходимо ежедневно проветривать спальню, делать влажную уборку и получить консультацию грамотного аллерголога.
Перед сном следует прочищать нос, делать ингаляции, использовать специальные капли. Необходимо бороться с избыточным весом, вести здоровый образ жизни. Перед сном нельзя переедать.
Лучше спать на боку и приподнимать на ночь изголовье.В целях профилактики рекомендую посещать отоларинголога 1-2 раза в год. Чем раньше больной обратится к врачу, тем больше шансов избежать печальных последствий для здоровья. Лечение поможет улучшить сон, повысить активность, наладить отношения с окружающими.
Оториноларингологическое отделение располагает самым современным лазерным и эндоскопическим оборудованием, хирургическими микроскопами, позволяющими выполнять малотравматичные эндо- и микрохирургические отоларингологические операции при заболеваниях носа, околоносовых пазух, носоглотки, глотки, гортани и уха.
В структуре ЛОР-отделения — уникальный операционный блок, состоящий из двух операционных, оборудованных эндоскопическими стойками, стерео микроскопами OPMI SenSera и лазерными хирургическими установками (СО2 лазер Sharplan 40C и диодный полупроводниковый лазер Dornier), позволяющими использовать новейшие технологии диагностики и микроэндоскопической хирургической коррекции заболеваний ЛОР органов.
Большинство операций в полости носа проводится под контролем эндоскопов и операционного микроскопа, для удаления полипов полости носа и околоносовых пазух используется шейвер. Внедрены микроэндоларингеальные операции с использованием СО2 лазера, совмещенного с операционным микроскопом, под общей высокочастотной анестезией через трахеопункцию.
Применение хирургического лазера в отоларингологии показано в тех случаях, когда оперативные традиционные вмешательства невозможны (противопоказаны) или более травматичны для пациента. Используемая методика лазерного воздействия минимизирует кровотечение во время операции и в послеоперационном периоде, позволяет воздействовать на слизистую оболочку максимально щадяще, что сохраняет ценнейшие функции эпителия и лимфоидной ткани, предотвращает грубое рубцевание.
Специалисты ЛОР-отделения прошли обучение в ведущих центрах микроэндоскопической отоларингологии России, Европы и США , по лазерным технологиям в институтах Москвы.
Операции проходят преимущественно под общим обезболиванием.
Мастерство наших оториноларингологов оценили в Италии
В конце ноября завершен очередной курс усовершенствования и обучения ведущих оториноларингологов из разных стран мира, проходивший на базе старейшего медицинского университета севера Италии в городе Варесе, региона Ломбардия. Руководителем курса был профессор Паоло Кастелнуово, легендарный хирург, известный в медицинских и научных кругах как разработчик уникальных методик хирургического вмешательства при тяжелой лор патологии. В Италию были приглашены и российские врачи, в числе которых была и ростовчанка Ольга Лодочкина, врач – оториноларинголог ОКДЦ.
В рамках обучения были обсуждены последние тенденции в диагностике патологии околоносовых пазух. Много времени уделялось особенностям технического оснащения операционных и безопасному инструментарию.
- Первая половина обучающего дня проходила в просмотре онлайн операций, живой дискуссии и разборе клинических случаев , а вторая половина была посвящена отработке практических хирургических навыков, - рассказала Ольга Лодочкина. Под руководством наставников и после видео демонстрации техники мы приступали к самостоятельной отработке навыков, начиная с самого простого доступа и заканчивая отработкой самых сложных техник эндоскопической синусохирургии.
Данный курс очень популярен в Европе, проходит он при поддержке компании Карл Шторц. Количество участников всегда ограничено - всего 20 человек. На курсе собрались представители разных стран мира- Италии, Сербии, Польши, Бельгии, России и США. Обучение проводилось на английском языке.
Приятно было отметить и убедиться в том, что лор отделение ОКДЦ работает на мировом уровне, что все необходимые технические условия и навыки хирургов соответствуют современным тенденциям, что компьютерная томография околоносовых пазух в ОКДЦ проводится на высочайшем уровне, а это большое подспорье хирургу перед операцией. Ольга Евгеньевна рассказала о том, что в ближайшее время в ОКДЦ планируется внедрить операцию по закрытию перфорацией перегородки носа по методики профессора Кастелнуово. Эта методика позволяет получить большой процент положительного исхода.
-Проблема перфораций перегородки носа до сих пор остается нерешенным вопросом, - считает Ольга Евгентевна,- патология нарушает качество жизни пациентов, и мы ставим перед собой цель достигнуть успешного результата и улучшить качество жизни своих пациентов. В оториноларингологическом отделении ОКДЦ ежегодно проводится более 1000 операций. Большая часть которых направлена на лечение заболеваний носа и околоносовых пазух.
Искривление носовой перегородки — очень распространенная проблема. Она встречается (по разным данным) примерно у 60-90% населения. К чему может привести легкомысленное отношение к этому дефекту? Можно ли вылечиться без операции? И какие страхи излишни?

1. По каким причинам происходит искривление перегородки?
— Выделяют три основных причины:
1. Физиологическая причина — самая частая.
2. Посттравматическая — более редкая причина.
Это деформация из-за внешнего воздействия, то есть из-за полученной травмы.
3. Компенсаторная. Когда перегородка искривляется из-за наличия в носу инородного тела, полипов и вследствие определенных заболеваний.
2. Искривленную перегородку можно определить визуально?
— Это зависит от того, в каком отделе носа проблема. Если говорить об искривлении в переднем отделе — да, дефект будет виден невооруженным взглядом как минимум из-за того, что деформируется и кончик носа. Опытный врач это легко заметит.

В случае искривления в заднем отделе визуальной оценки мало. Нос может быть идеально ровным, хотя дефект присутствует. Просто он спрятан от глаз.
3. Проблема может передаваться по наследству?
— Безусловно. Ведь форма носа сама по себе часто передается последующим поколениям. Поэтому, если у родителей, дедушек и бабушек есть проблемы с дыханием, вполне возможно, что они появятся и у младшеньких. Но прямой зависимости нет. Это лотерея.
4. Искривление перегородки чаще встречается у мужчин или у женщин?
— У мужчин. Во-первых, из-за того, что травмы носа, по статистике, у них все же бывают чаще. Во-вторых, крупная форма носа у представителей сильного пола более распространена, а с этим связаны и проблемы с перегородкой.

5. Какие симптомы говорят о том, что у человека искривлена перегородка?
— Наиболее частые признаки — это:
- затруднение носового дыхания с одной или с обеих сторон;
- выделения из носа;
- носовые кровотечения (при значительном искривлении);
- образование корки на слизистой носа (особенно в отопительный сезон и в сухом климате);
- головные боли;
- храп.
6. Если решить проблему с искривленной перегородкой, храп исчезнет?
— Вообще храп — это часть здорового сна. Далеко не всегда стоит его бояться. Даже абсолютно здоровые люди после тяжелого дня могут первые 5-10 минут сна храпеть. Но в фазе глубокого сна все проходит. Тот же сценарий может проиграться и за 5-10 минут до пробуждения.

Конечно, скорее всего, если выровнять перегородку, исчезнет и храп. Но только в том случае, если причина крылась именно в искривлении перегородки. Ведь причин у храпа много. Например, если носовые раковины во время сна отекают и перекрывают доступ воздуха к носоглотке (место, где нос сообщается с горлом). И так далее.
7. Можно ли жить с искривленной перегородкой и не ощущать никакого дискомфорта?
— Да, конечно. Иногда для людей эта проблема становится неожиданностью. Например, во время медицинского обследования.
Отсутствие дискомфорта может наблюдаться даже при выраженной деформации. И если человек чувствует себя хорошо, то и операция ему не требуется.
8. Можно ли эту проблему вылечить без операции?
— Необходимо детальное обследование. Помимо осмотра ЛОРа, пациенту нужно сделать компьютерную томографию либо 3D-исследование околоносовых пазух.
В некоторых случаях врач действительно сперва назначает консервативное лечение и специальные препараты, физиопроцедуры, изменение режима дня и так далее.

Операция необходима в тех случаях, когда, например, кроме искривления перегородки, наблюдаются изменения в пазухах носа, вторичный синусит, признаки изменений слизистой оболочки носа и при других сопутствующих проблемах. Тем не менее, решение остается за пациентом, так как операция не входит в число неотложных.
9. А если не лечиться, какими могут быть последствия?
— В таком случае возможно развитие вторичных заболеваний полости носа. Прежде всего — это хронический синусит и хронический гнойный синусит, а также образование кист и полипов. Причем если пациент отказывается вовремя делать операцию даже при настоятельном совете врача, то запоздалое оперативное вмешательство впоследствии, скорее всего, не поможет ему убрать симптомы хронического синусита. В общем, самое главное — не допустить хроники.
10. Операция по исправлению носовой перегородки — это сложная операция?
— Да, операция, которая называется септопластика, действительно относится к категории сложных. Она представляет собой удаление части хрящевой и/или костной перегородки носа под слизистой оболочкой.
Многие пациенты опасаются именно того, что им будут что-то ломать. На самом деле задача врачей — очень нежно и аккуратно с помощью специальных инструментов поднять слизистую оболочку носа (не повредив ее) и далее, проведя манипуляции над костным, хрящевым отделами, аккуратно ее назад уложить.

Вместе с септопластикой обычно выполняется операция на нижних носовых раковинах (подслизистая вазотомия). Эти действия взаимосвязаны и, как правило, необходимы.

Одновременно могут происходить и другие вмешательства, все зависит от конкретного человека и его индивидуальных проблем.
— Сегодня стало возможным выполнение эндоскопической септопластики, когда операция выполняется под контролем эндоскопа (специального аппарата с камерой). Такой подход позволяет сделать разрез в конкретном месте проблемы, намного уменьшая травматизацию и не затрагивая всю слизистую носа, как в классической операции. Однако подобная операция выполняется строго по показаниям. Провести ее возможно лишь в 30% случаев.
11. Есть ли противопоказания к операции?
— Да, это, например, заболевания крови, заболевания, связанные с нарушением свертываемости крови, гипертония, сахарный диабет. Также мы редко выполняем данные операции пациентам старше 60 лет, ведь при операции возможно сильное кровотечение. Но все эти противопоказания относительные. Каждый случай необходимо разбирать индивидуально.
12. Можно ли операцию делать детям?
— Довольно сложный вопрос. Рост и изменения носовой перегородки продолжаются (по разным данным) до 15-20 лет. Несвоевременное вмешательство может повлечь за собой последствия в виде вторичной деформации перегородки из-за того, что организм продолжает свое физиологическое развитие. Все же лучше делать операцию после 18 лет.

Тем не менее, если есть серьезные проблемы, допустим, нос не дышит вообще либо выявлены вторичные нарушения околоносовых структур, то, конечно, операция показана в любом возрасте. Но стоит помнить, что пациенту необходимо продолжать наблюдаться у ЛОРа. Важно отслеживать дальнейшее состояние перегородки и носа в принципе.
13. Какие есть варианты анестезии?
— Операция может быть выполнена как под местной анестезией, так и под общим наркозом.
Я считаю, что местная анестезия предпочтительнее, так как пациент находится в сознании. Операция похожа на процесс лечения зубов. Человек не чувствует боли, может лишь слышать определенные звуки. Все происходит быстро — около 20-30 минут. И прийти в себя после такой анестезии значительно легче, чем после общего наркоза.
Минусы общего наркоза также в том, что некоторое время человек не сможет дышать сам. Его необходимо подключать к специальному аппарату, который будет дышать за него. Многие пациенты этого боятся, да и сложность операции, конечно, возрастает.
14. Как проходит реабилитация?
— Пациенту рекомендуется минимум сутки находиться в условиях стационара под наблюдением врачей.

Период реабилитации длится примерно 7-10 дней. Первые сутки-двое нос будет закрыт тампонами. Стоит быть готовым к тому, что это время придется дышать ртом. Человека могут беспокоить периодические головные боли, незначительная температура (37,2-37,5 градуса). Возможны также общая слабость и болевой синдром, но последний купируется обезболивающими средствами.
— Кстати, некоторое время после операции ни в коем случае нельзя совершать полеты на самолете из-за резких перепадов давления. Противопоказано также посещение бассейнов, бань и саун. Уточните у врача, в течение какого срока лично вам нужно беречь себя и находиться в покое.
В любом случае, бояться операции не стоит. Организм после нее восстанавливается довольно быстро. Если ваша работа не подразумевает физической активности, вы можете выходить с больничного уже через несколько дней.
15. Эффект от операции сохраняется навсегда?
— Если операция выполнена качественно и нет хронических сопутствующих заболеваний, то, как правило, эффект сохраняется на всю жизнь.

Как я уже говорил, проблемы могут возникнуть, если операция выполнена в подростковом возрасте или если имели место послеоперационные осложнения. Но чаще всего при соблюдении пациентом всех рекомендаций врача и ответственном отношении к собственному здоровью никаких негативных последствий не появляется.
31 декабря 2021 года – рабочий день по графику воскресенья, (сокращенный на 1 час рабочий день), с 09:00 до 14:00
31 декабря 2021 года – рабочий день по графику воскресенья, (сокращенный на 1 час рабочий день), с 09:00 до 14:00




Клиника является первым частным медицинским учреждением России и единственным в Москве и области, успешно прошедшим процедуру сертификации Росздравнадзора (Сертификат №0023/01КБМД от 10.10.2019 г.).

Врач оториноларинголог высшей категории, кандидат медицинских наук, член Европейского ринологического общества (European Rhinologic Sociaty)
Храпом называют характерный низкий звук, который издает человек во время сна. Физиологически храп обычно вызывается чрезмерным расслаблением мышц неба, языка, гортани. Это расстройство приносит дискомфорт домочадцам, хотя сам спящий обычно не слышит издаваемые звуки. Но, что более важно, оно может перетекать и быть симптомом серьезных заболеваний дыхательного аппарата.
Симптомы и признаки
Единственный симптом храпа – это характерный низкочастотный звук, сопровождающийся ощутимой вибрацией в области носа и губ. Если положить палец на подносовой желобок храпящего человека, можно почувствовать сильное дрожание тканей.
Характерный звук можно отличить от обычного сопения по особому дребезжанию. Во время насморка или сезонной аллергии здоровый человек во сне может посапывать. Этот процесс сопровождается глухим, однородным звуком. Храп не таков – он как бы дребезжит. Храпящий издает звонкие звуки во время дыхания. Еще один маркер – затрудненное дыхание.
Громкость храпа может достигать 112 децибел. Такие звуки слышно в каждом углу даже просторной квартиры. Но сопение всегда тихое, его можно различить, лишь находясь в одной комнате со спящим.
Причины появления
Суть храпа – это нарушения циркуляции воздуха в носовой, ротовой и гортанной полости. Струя воздуха, втягиваемая носом или ртом пациента, не проходит напрямую в легкие. Вместо этого она закручивается, вызывая вибрацию и характерный низкочастотный звук. Свободному проникновению воздуха мешает какое-либо препятствие – будь то нарушения стенок или инородный предмет в ноздре. Громкость храпа при этом зависит от силы втягивания воздуха, а частота – от физиологических особенностей храпящего и причин, вызвавших это расстройство.
У маленьких детей храп легко перепутать с сопением. Не забывайте, что первый – это звонкий дребезжащий звук, в то время как второй – глухой, однородный. Храп у малышей может возникать из-за тяжелых заболеваний дыхательного аппарата, ЛОР-болезней:
- осложненный ринит;
- отек слизистой;
- аденоидные разрастания;
- воспаление гланд;
- механическое повреждение носовой полости;
- инородные предметы в носу.
Эти же причины могут вызывать храпение и у взрослого человека. Впрочем, у пациентов старше 20 лет проблема обычно обнаруживается из-за:
- постоянного курения;
- наличия полипов в носу;
- искривленная носовой перегородки.
Есть и ряд других, менее распространенных расстройств, которые могут вызывать ночное храпение. Среди них особую роль играют врожденные и приобретенные патологии, изменяющие строение неба, носа и гортани, например, удлиненный небный язычок, узкий просвет глотки, асимметрия челюстей из-за травмы, увеличенный язык при синдроме Дауна, гипертрофия гортани или голосовых связок.
Факторы риска

Сильный храп чаще всего наблюдается у мужчин от 30 лет. У женщин храпение встречается лишь в 20% случаев. Наибольшему риску подвергаются люди с хроническими заболеваниями носоглотки, гайморитом, а также курильщики. Отмечено, что у пациентов, бросивших курить во время лечебного курса, храп исчезал значительно быстрее, а лечение оказывалось в разы эффективнее.
В зоне риска оказываются люди, регулярно употребляющие алкоголь. Это связано с тем, что опьянение расслабляет мышцы гортани и неба, что и вызывает неправильную циркуляцию воздуха и характерные звуки.
Пожилые пациенты чаще страдают от храпа, чем молодые. С возрастом вылечить храп все сложнее, поэтому не стоит откладывать посещение врача.
Прием миорелаксантов – еще один фактор риска. Миорелаксанты – это препараты, снижающие напряжение в мышцах, расслабляющие их. Эти лекарства часто назначают после травм (переломов, растяжений, разрывов связок), чтобы избежать осложнений. Если у вас проявился храп во время приема миорелаксантов, дождитесь окончания курса лечения. Скорее всего, ночное дыхание само собой придет в норму.
Осложнения
Сам по себе храп не является болезнью, это скорее просто бытовое неудобство. Вибрация мягких тканей никак не мешает здоровью спящего. С проблемами обычно сталкивается сосед храпящего – у него наблюдаются нарушения сна, хронический недосып, утомляемость, разбитость даже после девятичасового сна.
Иногда и спящий тоже пробуждается от собственного храпа. Но, как правило, происходит это не от громкого звука, а от вибраций или ощущения щекотки в области носа и губ. Такие микропробуждения плохо сказываются на общем самочувствии. Прежних 7-8 часов сна становится недостаточно, и человека клонит в сон днем. Проблемы со сном делают пациента уязвимым к сердечно-сосудистым заболеваниям, приводят к избыточному весу и синдрому хронической усталости.
Храп становится особенно опасен, когда перерастает в синдром обструктивного апноэ сна. Апноэ – это внезапная остановка дыхания во сне. Такие перерывы в дыхании обычно длятся 20-30 секунд, но могут достигать и 2-3 минут. В особо тяжелых случаях апноэ занимает около 60% времени сна. Чем это грозит?
Недостаток кислорода во сне приводит к тому, что организм не может нормально отдохнуть. Из-за этого днем пациент чувствует разбитость, сонливость, усталость. У людей с синдромом обструктивного апноэ наблюдается снижение концентрации и работоспособности. Они находятся в зоне риска таких сердечно-сосудистых заболеваний, как артериальная гипертензия, ишемическая болезнь сердца, диабет, инсульт.
Фактически храп не приводит к апноэ, а является его симптомом. Поэтому нельзя сказать, что каждый храпящий человек обязательно будет страдать от апноэ. Верно и обратное – не каждый человек с синдромом обструктивного апноэ сна храпит.
Когда нужно обратиться к отоларингологу
Храп лечит врач-ЛОР. К нему стоит обратиться, если домочадцы жалуются на ваш регулярный храп. Никогда нельзя заранее сказать, сопровождает ли храп синдром обструктивного апноэ или появляется сам по себе. Но даже если он не является симптомом хронической болезни, он все равно доставляет неудобства вам и вашим соседям, поэтому от него стоит избавиться.
Храпение довольно сложно вылечить, поэтому вам стоит обратиться к опытному и надежному отоларингологу. Отоларинголог оценит возможные причины проблемы и подскажет, как избавиться от храпа во сне. Ему может потребоваться помощь других специалистов: аллерголога, онколога, травматолога. В нашей клинике все специалисты работают большой сплоченной командой, поэтому совместная установка диагноза и лечение будут наиболее эффективными.
Подготовка к визиту
Лучше всего обратиться к отоларингологу в период, когда вы не принимаете никаких препаратов, влияющих на тонус мышц. Если вы проходите курс миорелаксантов или миостимуляторов, дождитесь его окончания, и затем направляйтесь к ЛОР-врачу.
Диагностика
Для диагностики храпа и его причин обычно применяют полисомнографическое исследование. Пациента помещают в стационар и просят погрузиться в сон, будучи подключенным к диагностическим приборам. Приборы измеряют уровень кислорода в крови, фиксируют артериальное давление, частоту сердечных сокращений. Чтобы оценить структуру сна, выполняют ЭЭГ головного мозга.
Убедившись в наличии храпа и зафиксировав сопутствующие симптомы, врачи приступают к поиску причины расстройства. Обычно обследование начинается с отоларинголога. Врач осматривает носовые полости, гортань, полость рта. Проводят процедуры:
- риноскопию;
- ларингоскопию;
- компьютерную томографию;
- функциональные пробы.
Если со стороны ЛОР-органов не находят никаких аномалий, проводят обследование у эндокринолога. Нередко причиной храпа оказывается патологически избыточный вес, вызванный нарушением функциональности щитовидной железы.
Если храп наблюдается в течение длительного времени, рекомендуется осмотр кардиолога. У храпящих пациентов очень высок риск развития сердечно-сосудистых заболеваний, поэтому лучше заранее проверить состояние органов, подвергающихся опасности.
Лечение
У мужчин и женщин храп лечится одинаково – устранением обструкции, нарушающей циркуляцию воздуха. Примерно в 80% случаев пациент храпит, лежа на спине. Существуют специальные методики, позволяющие выработать новую привычку и приучиться спать на боку.
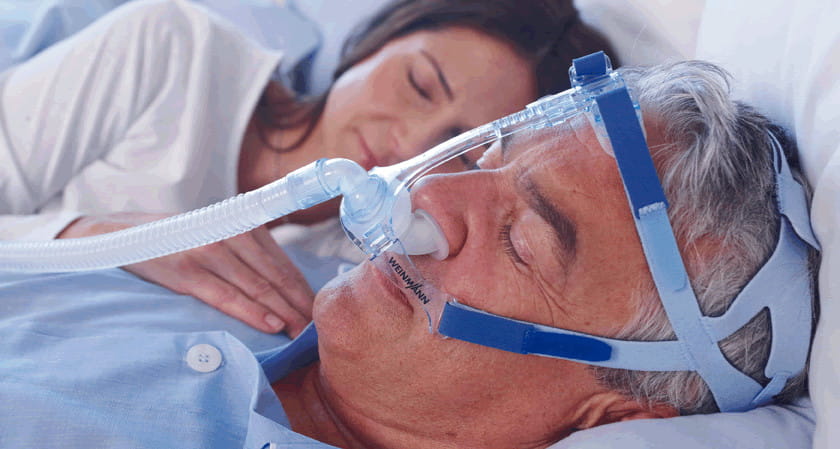
В некоторых случаях врач назначает хирургическое лечение. Операция необходима, когда расстройство вызвано или сопровождается такими патологиями, как:
- полипы в носу;
- изменение формы носовой перегородки;
- аденоиды;
- увеличенные миндалины.
Медикаментозных лекарств от храпа нет, такое лечение не приносит должного эффекта. Но иногда врач назначает растительные препараты и БАДы, которые способствуют свободному дыханию во сне.
Апноэ лечат СИПАП-терапией. Специальный аппарат подключается к дыхательным путям больного с помощью маски и подает свежий воздух. Из-за постоянного давления воздуха стенки глотки не могут опасть, и дыхание нормализуется. Установлено, что месячный курс СИПАП-терапии устраняет апноэ у подавляющего большинства пациентов.
Домашнее лечение
Самостоятельно избавиться от храпа можно с помощью специальных приспособлений, например, внутриротовых кап. Их задача сводится к расширению дыхательных путей и носовых ходов. Тем самым они облегчают циркуляцию воздуха, снижают вибрацию и останавливают храп.
Опасные заблуждения
Вопреки распространенному мнению, храпят не только люди с избыточным весом. Многие пациенты, обращающиеся к ЛОРу с жалобами на храп, обладают нормальной или даже худощавой комплекцией. Нельзя отрицать, что избыточный вес может быть одной из причин возникновения этого расстройства. Но жировые отложения – не единственная патология, вызывающая нарушения ночного дыхания.
Некоторые люди убеждены, что храп – это признак нормального взрослого человека, который может похвастаться крепким сном и богатырским здоровьем. На самом деле храп – это нарушение дыхания во сне, и ничего здорового в нем нет. Хронические проблемы с дыханием выльются в риск развития сердечно-сосудистых заболеваний, тревожность, утомляемость, стресс, синдром хронической усталости и многие другие недуги.
Есть также мнение, что лечение с помощью масок, капы и других приспособлений бессмысленно, потому что оно будет длиться всю жизнь. Это не так. Большинству пациентов хватает 1-4 месяцев, чтобы полностью избавиться от храпа и апноэ. В особо тяжелых случаях маску во сне носят в течение года, но не более.
Профилактика
Вот несколько советов, которые помогут вам избежать ночных проблем с дыханием.
Не допускайте появления лишнего веса. Помимо проблем с другими органами, избыточный вес вызывает храпение и чувство удушья по ночам.
Откажитесь от курения и алкоголя. Да, избавиться от пагубных привычек сложно, но это того стоит. Вы избавитесь не только от храпа, но и от многих других хронических расстройств, значительно снижающих качество жизни. К вам вернется нормальное обоняние, исчезнет одышка и улучшится выносливость.
Как записаться к отоларингологу
Храп, как оказывается, далеко не безобиден. Чтобы избавиться от него, запишитесь на прием к опытному отоларингологу.


г. Томск, ул. Тверская, д. 70
634061, Томская область
8 (3822) 43-03-24
Пн-Пт 8:00-20:00, Сб 9:00-17:00

01 Мар 2021
Этот вопрос интересует многих родителей. Аденоиды, или аденоидные вегетации – это патологическое увеличение глоточной миндалины. Глоточная миндалина представляет собой скопление лимфоидной ткани в носоглотке и вместе с другими миндалинами (двумя небными, двумя трубными и язычной) создает единое лимфоидное глоточное кольцо, которое еще носит название кольцо Пирогова-Вальдейера. И одна из основных функций этих миндалин лимфоаденоидного глоточного кольца — это защитная. Они предотвращают попадание патогенных микроорганизмов более глубоко в организм.
Каковы первые симптомы того, что в носоглотке что-то не так?
При аденоидах практически всегда происходит нарушение носового дыхания. У ребенка отмечается постоянный затяжной насморк, постоянное слизистое отделяемое из носа. Среди основных симптомов также выделяют: постоянное или периодическое дыхание через рот, храп во сне, нарушение тембра голоса – гнусавость, стекание слизи по задней стенке глотки, что может сопровождаться длительным кашлем. Как только у ребенка обнаруживаются вышеперечисленные симптомы, следует обратиться к врачу.
Чем опасны аденоиды? Есть ли менее и более опасные степени аденоидного разрастания?
Из-за постоянно заложенного носа нарушается сон: становится беспокойным, сопровождается сопением или храпом. Сильное разрастание миндалины вызывает застойные явления в носоглотке, которые, помимо стекания слизи из носа по задней стенке, провоцируют развитие частых ОРЗ, ринитов, риносинуситов, средних отитов, в том числе и экссудативного среднего отита. При этом отите аденоидной тканью перекрываются отверстия слуховых труб в носоглотке, что приводит к нарушению вентиляции среднего уха и снижению слуха. Вследствие неполноценного носового дыхания развивается хроническое кислородное голодание, что сказывается на работе головного мозга — может отмечаться сонливость, быстрая утомляемость, нарушение внимания и памяти, что приводит в свою очередь к снижению успеваемости у школьников.
Существует три степени аденоидных вегетаций. Разрастаясь при патологии, глоточная миндалина закрывает определенные анатомические образования – сошник и хоаны. Классификация аденоидов основана на степени увеличения и степени перекрытия указанных анатомических образований. Первая степень – миндалина закрывает верхнюю 1/3 указанных образований, вторая степень – 2/3, третья степень – закрывает полностью.
В чем причина аденоидных разрастаний? Может ли аденоидное разрастание быть аллергической реакцией на что-то?
Определенную роль в развитии аденоидов играет также аллергия. В роли аллергизирующих факторов выступают все те же микроорганизмы, а также пищевые и бытовые аллергены.
Другие причины развития заболевания — особенности строения носоглотки, болезни лимфатической или эндокринной системы, травма ребенка при родах; заболевания женщины во время беременности, особенно в первом триместре, травмы верхних дыхательных путей, проживание в регионах с неблагоприятными климатическими условиями.
Как это лечится?
Существует безоперационное (консервативное) и хирургическое лечение аденоидов. Способ лечения зависит от степени увеличения глоточной миндалины, наличия патологий со стороны других ЛОР-органов (среднее ухо, околоносовые пазухи) и сопутствующих заболеваний.
При аденоидах первой и второй степени применяют консервативную терапию, которая включает в себя: промывания носовой полости, витаминотерапию, дыхательные упражнения, физиопроцедуры, лимфатический массаж, закаливание. Витамины A и C укрепляют иммунную систему, что необходимо при борьбе с инфекцией. Также необходима коррекция питания ребенка. Из рациона следует исключить сладости и газированные напитки, так как они являются питательной средой для патогенных микроорганизмов и тормозят лечение заболевания. В меню ребенка включают продукты, богатые витаминами и минералами. При сопутствующей аллергической патологии назначают интраназальные топические кортикостероидные препараты.
Показаниями к операции служат: аденоиды 3 степени, повторяющиеся отиты и снижение слуха, нарушения речи и физического развития у ребенка, храп с ночными апноэ, изменение прикуса и лицевого скелета.
Нет, операция не гарантирует полного отсутствия рецидивов. Возможно повторное разрастание аденоидной ткани, происходит это не всегда и зависит от нескольких факторов – возраста ребенка, аллергического фона организма, способа удаления аденоидов.
Операция — это больно? Что делать, если ребенку страшно?
Операция может выполняться несколькими способами.
Сегодня аденоиды во всем мире принято удалять под наркозом и эндоскопическим путем (под контролем зрения). Благодаря этому практически исключается риск рецидива. И пациенту не наносится психологическая травма. Изменилась и техника операции. Существуют разновидности эндоскопического удаления аденоидов — шейверная, радиоволновая, коблационная, лазерная.
В нашей ЛОР клинике мы применяем один из самых современных и эффективных вариантов эндоскопической аденотомии — шейверную аденотомию. Этот метод является наиболее безопасным и наименее травматичным. Аденоиды иссекаются специальным прибором — шейвером (микродибридером) и с помощью электроотсоса выводятся из носоглотки. Времени это занимает от 20 до 30 минут.
Предлагают операцию под наркозом — какие риски она несет?
При проведении операции под наркозом возможны колебания температуры тела, что требует контроля врача. Выход из наркоза занимает время. К тому же к общей анестезии существует список противопоказаний.
Анестезиолог выбирает препараты для наркоза индивидуально, большинство современных средств безопасны и малотоксичны.
Главным достоинством наркоза считается физическое и моральное спокойствие ребенка во время операции. В момент удаления аденоидов малыш уже находится без сознания, а значит, не может ни видеть, ни слышать происходящего. Следующий плюс общей анестезии — это спокойствие врача во время проведения аденотомии — ему не придется отвлекаться на реакцию ребенка, которую предугадать практически невозможно.
Могут ли быть аденоиды у взрослого?
К факторам риска относят: аденоиды в детском возрасте, гайморит, синусит, ринит в анамнезе, гормональные нарушения, нарушения деятельности щитовидной железы, лишний вес и эндокринные нарушения.
Существуют ли методы профилактики?
Да, существуют, и они практически не отличаются от всем известных методов профилактики простудных заболеваний.
Профилактика включает: рациональное питание, стимулирование иммунных сил организма – прием поливитаминов, физические нагрузки, прогулки на свежем воздухе, закаливание.
Читайте также:

