Как обеспечить свободный доступ к грудной клетке
Обновлено: 30.06.2024
Сегодня Национальный медицинский исследовательский центр детской травматологии и ортопедии им. Г.И. Турнера активно ведёт свою научную и клиническую деятельность не только в сторону развития хирургических методов лечения, но и уделяет большое внимание консервативным технологиям.
Консервативные методы лечения деформации грудной клетки у детей и подростков
Консервативное лечение при деформациях грудной клетки может включать в себя функциональную терапию или ортезирование. Тактику лечения врач определяет на основании ряда факторов, в числе которых: и степень деформации, и тип, и форма, и возраст пациента, и эластичность грудной клетки, и фактор формирования деформации, и наличие-отсутствие кардиореспираторного синдрома, и т. д.
При назначении функциональной терапии или ортезирования, стационарный режим не нужен. Пациент проходит лечение амбулаторно, ведя обычный образ жизни, с этапными консультациями в очном или дистанционном варианте (это также решает врач).
Укрепление тонуса мышц грудной клетки затормаживает развитие деформации. Такой эффект даёт, например, плавание. Данный вид спорта развивает и укрепляет опорно-двигательный аппарат и мышечную массу. После длительной терапии могут наблюдаться заметные улучшения: выпрямление спины, укрепление иммунитета, психологическая стабильность.
В некоторых случаях врач понимает, что оптимальный вариант лечения данного ребёнка – хирургический, но возраст и состояние работы внутренних органов позволяют выждать время, прооперировать позже, снизить риск рецидива или изменения деформации. В таких случаях даются иные рекомендации консервативного ведения.
Консервативные методы лечения и их длительность определяет врач. Самостоятельное назначение лечения запрещено.
Хирургическое лечение деформации грудной клетки
На данный момент в медицине существует более 100 хирургических методов лечения врождённых деформаций грудной клетки. Традиционно практически все формы деформации грудной клетки оперировали, используя радикальные (с широким операционным доступом) методики хирургического вмешательства. Они имели большое количество как ранних, среднесрочных осложнений и поздних осложнений и последствий.

Рыжиков Дмитрий ВладимировичРыжиков Дмитрий Владимирович (руководитель отделения общей костной патологии ФГБУ «НМИЦ детской травматологии и ортопедии им. Г.И. Турнера, кандидат медицинских наук, врач высшей квалификационной категории, врач-травматолог-ортопед)
Уникальные методы хирургического лечения в НМИЦ им. Г. И. Турнера
Благодаря новым технологиям и собственным разработкам, мы в НМИЦ детской травматологии и ортопедии им. Г. И. Турнера стали применять малоинвазивные процедуры, которые подразумевают меньшую травматичность мягких тканей и неизмеримо лучший косметический эффект, чем применяемые для той же цели открытые операции. Благодаря такому методу удаётся сократить время лечения и пребывания в стационаре для пациентов. Лечение занимает в среднем неделю. Бытовые ограничения действуют не более двух месяцев, профессиональный спорт с экстремальными нагрузками требует большего срока реабилитации.
Ещё два не до конца решённых направления в торакопластиках – вопрос адаптации лёгких в изменённых по размеру плевральных полостях и обезболивание в раннем послеоперационном периоде. В НМИЦ идёт работа по совершенствованию в том числе и этих двух задач.
Особое значение имеет внедрение в нашем центре новых трансплевральных торакопластик, которые позволяют снизить количество осложнений в сравнении с традиционными операциями (Например, в сравнении с операцией Г. Абрамсон при килевидной деформации, которая имеет широкое распространение).
Абсолютное большинство наших операций при тяжёлых степенях воронкообразной, килевидной, комбинированной деформации делаются из операционных доступов до 35-40 мм длиной, имеют высокую степень стабильности установленных конструкций, высокий корригирующий момент при исправлении тяжёлых степеней деформаций.
Как проходит операция?
С применением техники минимального разреза мы имплантируем пациентам титановую пластину, которая держит форму грудной клетки.
Малоинвазивные технологии имеют высокий корригирующий (исправляющий) момент, оставляют минимальные послеоперационные рубцы, надежно фиксируют грудинно реберный комплекс в правильном положении, снимают психологический дискомфорт и функциональные трудности таких деформаций. Этот метод оценило уже большое количество мам и детей, и десятки пациентов ждут своей очереди.
Мы будем рады помочь Вам и готовы работать с детьми из любых уголков России.
Восстановление после операции, послеоперационный период
Малоинвазивные операции, применяемые в нашем национальном медицинском исследовательском центре им. Г. И. Турнера, позволяют сократить постельный режим – пациент сидит уже в первые сутки, а поднимается на ноги на вторые сутки. Максимально быстрое восстановление физиологических оправлений, сна, аппетита и бытовых нагрузок. Именно эти факторы выводят наши технологии на лидирующие позиции в России и в мировой практике.
Есть ли противопоказания к таким операциям?
В некоторых случаях операция откладывается при выявлении острых заболеваний или обострении хронических сопутствующих заболеваний. В этом случае сначала пациент восстанавливает здоровье, а потом проводится ортопедическое лечение. Речь идет о плановой хирургии, то есть мы располагаем временем для операции в условиях полного здоровья.
Цены – сколько стоит операция? Где сделать бесплатно операцию по устранению деформации грудной клетки у ребенка?
Выполнение данных операций для граждан РФ любых регионов возможно за счёт средств государственного финансирования в рамках общей очереди, либо в рамках платных услуг.
Цены на подобные операции для иностранных граждан можно найти в Официальном Прейскуранте НМИЦ.
Доступы к органам грудной полости разделяют на две
группы:
А. Вне плевральные доступы.
Б.Чрез плевральные доступы
1. По направлению
•Продольные
•Поперечные
•Комбинированные
2. От поверхности
•Переднебоковые
•Боковые
•Заднебоковые
3. По рассекаемым элементам грудной клетки
•По межреберьям (односторонние, двусторонние)
•С пересечением или резекцией ребер
•С рассечением грудины (продольная, поперечная,
комбинированная стернотомия)
•Сочетанные
Переднебоковой доступ
(Lezius, 1951)
Плюсы:
•технически простой и наименее травматичный.
•проста обработка легкого
•благоприятные условия для работы сердца и
противоположного легкого
Минусы:
•неудобен для полноценной ревизии и удаления
клетчатки и лимфатических узлов
Доступ к
легким,
органам средостения (преимущественно
переднего- сердцу),
диафрагме,
нижне грудному отделу пищевода.
Положение больного на спине. Под грудью
продольно подкладывают валик
Разрез начинают на уровне III ребра, несколько
отступя кнаружи от парастернальной линии и,
загибая по дуге, проводят сразу же ниже соска и
далее до задней подмышечной линии.
Послойно рассекают
•кожу,
•подкожную клетчатку,
•собственную фасцию,
•грудинные и реберные порции большой
грудной мышцы,
•в задней части разреза отсекают прикрепления
передней зубчатой мышцы и далее тупо
расслаивают кзади ее пучки,
•выстоящий край широкой мышцы спины
отслаивают и оттягивают кнаружи
•межреберные мышцы
•вскрывают париетальную плевру между
сосковой и передней подмышечной линиями
Боковая торакотомия(Sweet 1950).
Доступ
передние и задние отделы легкого,
сердце,
перикард,
средостение
диафрагма .
Положение на здоровом боку с отведенной к верху и
несколько кпереди рукой противоположной стороны. На
уровне сосков под грудь подкладывают валик.
Разрез кожи начинают, отступ я 2-3 см кнаружи от
среднеключичной линии в пятом или шестом межреберье и
продолжают до лопаточной линии .
Послойно рассекают
•кожу,
•подкожную клетчатку,
•собственную фасцию,
•переднюю зубчатую мышцу
•широчайшую мышцы спины
•оттягиваем лопатку тупым крючком
•плевру по пятому межреберью, а для
вмешательства на нижних отделах
легкого и на диафрагме — по шестому или
седьмому межреберью.
Рассекают
•кожу,
•подкожную клетчатку,
•собственную фасцию,
•мышцы спины отделяют от ребер по их
длинной оси и тупым крючком отводят к
позвоночнику в вертикальной части нижние
волокна трапециевидной мышцы и под ней
нижние волокна большой ромбовидной мышцы;
•в горизонтальной части рассекают широкую
мышцу спины и частично зубчатую мышцы.
•Плевральную полость вскрывают по
межреберью или через ложе ранее
резецированного ребра
После основного вмешательства плевральную полость
освобождают от остатков крови и скопившейся жидкости
влажными салфетками или электрическим отсасывающим
аппаратом
Нервы выше- и нижележащего межреберий подвергают
алкоголизации (2 мл 96° спирта и 8 мл 0,25% раствора
новокаина).
Дренирование – вставляют толстую дренажную трубку в
восьмое, реже — в девятое межреберье грудной стенки по
задней подмышечной линии. Трубку с боковыми
отверстиями укладывают по задней поверхности легкого и
прикрепляют к коже шелковым швом, который завязывают
на трубке.
Перед зашиванием грудной стенки нужно убрать валик изпод больного, тогда межреберья сблизятся.
Рану ушивают в несколько слоев.
Первый ряд швов обеспечивает максимальное сближение
ребер выше и ниже рассеченного межреберья.
Захватывают ближайшие ребра, внутригрудную фасцию,
париетальный листок плевры и пересеченные межреберные
мышцы.
Второй ряд швов — ушивают мышцы грудной стенки. В
зависимости от вида торакотомии отдельными узловыми или 8образными кетгутовыми швами послойно ушивают
рассеченные края мышц вместе с их фасциями.
Третий ряд швов — накладывают отдельные узловые швы на
кожу и подкожную основу. Толстый слой подкожной основы
ушивают узловыми кетгутовыми швами отдельно.
Кожу часто ушивают внутрикожным косметическим швом
Холстеда.
Продольная (срединная) стернотомия.
Положение больного на спине. Срединный разрез
кожи по ходу грудины начинают на 2-3 см выше ее
рукоятки, продолжают на 3-4 см ниже мечевидного
отростка (рис. 8).
Рассекают фасцию и надкостницу грудины, которую
отделяют распатором по ходу раны. В нижнем отделе
раны на протяжении нескольких сантиметров рассекают
белую линию живота. Тупым инструментом или
указательным пальцем формируют туннель между задней
поверхностью грудины и стернальной частью диафрагмы
и проникают в клетчаточное пространство средостения.
Грудину поднимают крючком, вводят в рану стернотом и
производят стернотомию на всем протяжении кости. С
этой же целью может быть использована пила Джигли.
После рассечения грудины необходим тщательный
гемостаз. Кровотечение из костных краев останавливают
втиранием стерильного воска.
После окончания операции и дренирования средостения
сопоставляют края грудины, скрепляя их пятью-шестью
прочными лавсановыми или танталовыми швами.
Продольная
стернотомия
открывает широкий
доступ к органам
переднего
средостения.
В
ряде
случаев
продольная
стернотомия,
проводимая не на
всем
протяжении
грудины может быть
дополнена
ее
поперечным
рассечением пилой
Джигли (рис. 9).
Чрездвухплевральный поперечный доступ.
Разрез кожи проводят по IV межреберью справа, начиная от
средней подмышечной линии, и провожают через грудину по
соответствующему межреберью противоположной стороны
(рис. 10). Перевязывают с обеих сторон внутренние грудные
сосуды и пересекают между лигатурами.
Рассекают надкостницу грудины и по этой линии ее
пересекают
поперечно
стернотомом
или
костными
ножницами. Кровотечение из краев грудины останавливают
втиранием стерильного воска. Ранорасширителем разводят
концы пересеченной грудины вместе с ребрами, обнажая,
таким образом, сердце и корни легких.
Грудную стенку после окончания основного этапа операции
ушивают послойно с помощью перикостальных и узловых
синтетических швов. Грудину сшивают двумя-тремя
танталовыми швами.
Рис. 10. Торакотомия из поперечного чрездвухплеврального доступа.
Чрездвухплевральный доступ дает возможность подойти к сердцу и
перикарду, крупным сосудам, корню легкого, легочной паренхиме.
Тораколапаротомия.
Этот
сочетанный оперативный доступ, наряду с
широким полем деятельности, представляет достаточно
большие хирургические возможности. Он применяется
при операциях на пищеводе и кардии, используется для
удаления пораженных опухолью почек, надпочечников,
увеличенной селезенки. Доступ удобен в хирургии
диафрагмы и торакоабдоминальном отделе аорты.
Больного укладывают на правый бок с наклоном кзади
на 45° и закрепляют в таком положении. Левую
конечность закрепляют на дуге операционного стола.
Кожный разрез выполняют в VII межреберье и
продолжают его на животе вниз по белой линии (рис.
11).
Ошибки и осложнения.
•Ранение межреберных сосудов. Чтобы предупредить
его, разрез лучше проводить по верхнему краю нижележащего
ребра. Поврежденный сосуд захватывают зажимом и вместе с
тканями прошивают и перевязывают.
•Ранение внутренней грудной артерии. Бывает при проведении
переднебокового разреза. Это не произойдет, если рассекать
межреберье в переднем отделе не далее чем на 2—3 см кпереди
от угла, образованного реберным хрящом (в 2—2,5 см от края
грудины).
•Переломы ребер. Возникают, когда ребра раздвигают до
рассечения тканей в переднем и заднем отделах межреберий. В
области хрящей нет наружных, а кзади от угла лопатки —
внутренних межреберных мышц. Поэтому в этих отделах мышцы
следует не рассекать, а разводить, надавливая на них пальцем
или тупфером.
•Вывих реберного хряща в грудино-реберном сочленении или
в сочленении между хрящом и костной частью ребра. Иссекать
хрящ не рекомендуется, так как возможно развитие хондрита,
а вывих никакими опасностями не грозит.
•Развитие подкожной эмфиземы после негерметичного
ушивания раны.
•Неправильно поставлена дренажная трубка.
В Национальном медицинском исследовательском центре имени Г.И. Турнера в отделении костной патологии успешно применяются инновационные методы лечения врожденных и приобретенных деформаций грудной клетки. Для коррекции воронкообразной грудной клетки в Центре проводятся малоинвазивные торакопластики, включая модифицированную операцию Дональда Насса (Nuss procedure).
Что такое операция по Д. Нассу?
Операция Насса — это хирургическое вмешательство с использованием малоинвазивной методики, предназначенное для устранения воронкообразной деформации грудной клетки. Технология коррекции деформации включает три этапа: установка пластины, период ее ношения и удаление пластины.
Преимущества
Любое хирургическое вмешательство, выполненное при помощи малоинвазивной методики, намного предпочтительнее традиционной операции. Обусловлено это наличием ряда существенных плюсов — минимальная травматичность проведения операции, минимальный объем кровопотери, небольшой период послеоперационного лечения, короткий срок реабилитации и многие другие.
К преимуществам малоинвазивной торакопластики относятся:
- отличный косметический результат из-за отсутствия больших рубцов по передней поверхности грудной клетки;
- минимальная травматичность мягких тканей во время операции в сравнении с радикальными методами;
- подходит детям любого возраста с воронкообразными деформациями;
- длительность операции в 1,5-2 раза меньше в сравнении с радикальными методами.
Для выполнения малоинвазивных торакопластик мы используем пластины из титана, этот материал биоинертен к окружающим тканям пациента (аллергия к данному металлу практически исключена), обладает определенной эластичностью, что является немаловажной деталью в достижении и сохранении коррекции грудинно-реберного комплекса.
Как проводится операция Насса?
Операция делается под наркозом, с мониторингом дыхания и сердечной деятельности. Небольшие операционные доступы делаются по боковым поверхностям грудной клетки в строго рассчитанных точках индивидуально для каждого пациента.
Врачи делают индивидуальную конфигурацию пластины с учётом:
- размеров и формы грудной клетки;
- типа и степени деформации грудной клетки.

Коррекция деформации грудной клетки происходит при установке пластины в грудной клетке за счёт её нагрузки на зону деформации. Деформация может быть любая:
- килевидная;
- комбинированная;
- воронкообразная.
Далее к лёгким подводят мягкие силиконовые дренажи для удаления воздуха, раны ушивают косметическим швом. Больной переводится в отделение реанимации для обезболивания и наблюдения за работой органов и систем в течение суток.
В НМИЦ детской травматологии и ортопедии им. Г. И. Турнера операции Насса проводятся с использованием инструментов по индивидуальным чертежам.
Сколько длится операция по Нассу?
Операция Насса длится в с среднем 40-60 минут, в зависимости от степени деформации. Длительность операции зависит от числа устанавливаемых пластин и от индивидуальных особенностей больного.
Сколько времени в среднем проводит пациент в стационаре?
Пациент находится в стационаре около 7 дней, в зависимости от возраста и степени деформации грудной клетки. В послеоперационном периоде больным назначается симптоматическая терапия и дыхательная гимнастика.
После операции
Малоинвазивная торакопластика позволяет практически сразу после операции увидеть эффект коррекции деформации.
Если оперируется ребенок, то в процессе роста наблюдаются временные изменения конфигурации грудной клетки. Но имплантированная пластина поможет грудной клетке даже в условиях несинхронного роста реберных хрящей избежать грубых деформаций.
Минимальный срок имплантации мы рекомендуем – год. У детей это время увеличивается иногда в несколько раз. Каждый пациент получает свои рекомендации.
Как в НМИЦ им. Г.И. Турнера наблюдают пациентов после операции?

Рыжиков Дмитрий ВладимировичРуководитель первого отделения костной патологии Рыжиков Дмитрий Владимирович (кандидат медицинских наук, врач высшей квалификационной категории, врач-травматолог-ортопед): Каждого пациента юного возраста мы берём на контроль, понимая, что в процессе роста деформация может прогрессировать. Если речь идет о подростке 16-17 лет, то после проведения операции и послеоперационного восстановления, он считается выздоровевшим, так как нет потенциала роста скелета и нет потенциала увеличения деформации грудины, ребер.
Пациентов, которые ещё находятся в стадии активного роста, мы наблюдаем до завершения роста, когда с уверенностью сможем сказать, что деформация исправлена, а полученный результат стабилен.
Прооперированным пациентам даются рекомендации, которые они должны выполнять в первые 2-6 месяцев после операции, по:
• физическим нагрузкам;
• дыхательной гимнастике;
• нежелательным явлениям (травмы или травмоопасный спорт).В первые два месяца идет адаптация органов грудной клетки к новому положению, новому объёму плевральных полостей, идет регенерация тканей.
Спустя несколько месяцев после операции абсолютное большинство пациентов отмечают начало увеличения физической активности. Также, наблюдаются изменения в психологическом поведении. Ребенок становится более уравновешенным и сосредоточенным, улучшается социализация с другими детьми.
Наши специалисты проводят уникальные операции по лечению патологий грудной клетки у детей всех возрастов. Мы постоянно разрабатываем и внедряем новые технологии, также используем и методы консервативного лечения.
Все наши врачи — квалифицированные специалисты с большим опытом работы в детской хирургии и ортопедии. Мы сопровождаем пациентов на всех стадиях лечения: от диагностики до реабилитационного периода.
КТ органов грудной клетки - усовершенствованный способ рентгенографической визуализации, который использует излучение для создания детальных изображений грудины, грудино-ключичных суставов, ребер, прилежащих мягких тканей и органов (в первую очередь, легких).
Исследование проводят, если после выполненной обычной рентгенографии причина жалоб осталась неясной или есть подозрение на патологический процесс в данной области. Компьютерная томография органов грудной клетки может быть выполнена в качестве альтернативы МРТ, если у пациента есть противопоказания к проведению магнитно-резонансного сканирования. Для лучшей визуализации возможно введение контрастного вещества. Основным преимуществом КТ является его способность одновременно демонстрировать кости, мягкие ткани (при контрастировании) и кровеносные сосуды.
Что показывает КТ грудной клетки
Мультиспиральная КТ грудной клетки, 3D-реконструкция
Специалисты выделяют в средостении три области: центральное (сосудистое пространство с перикардом и его содержимым, сосудами и лимфатическими узлами), переднее (жировая клетчатка, вилочковая железа, внутренние грудные артерии и лимфоидные ткани) и заднее (трахея, пищевод, нисходящая часть грудной аорты, лимфоузлы и паравертебральные пространства грудной клетки). Соответственно, все патологические процессы, которые протекают в данных зонах, могут быть видны.
Грудина, ребра и их сочленения - основные структуры передней стенки грудной клетки - подвержены различным анатомическим аномалиям и патологическим процессам, которые в некоторых случаях требуют лечения. Врач обосновано направит на диагностическую процедуру, если у пациента имеет место необъяснимый длительный кашель, загрудинные боли, кровохарканье, увеличение регионарных лимфоузлов, ограничение в движении плеча, скованность в области грудного отдела позвоночника и др. КТ органов грудной клетки и средостения может показать следующие изменения:
Остеоартроз (остеоартрит) - распространенная патология, затрагивающая чаще грудино-ключичные суставы. На компьютерной томограмме, в отличие от рентгенограммы, можно увидеть субхондральный склероз, кисты, сужение суставной щели и изменения в волокнистой хрящевой ткани диска. Серонегативные артриты, подагра и некоторые иные заболевания также могут затрагивать соединения отделов грудины между собой и с окружающими костными структурами, что убедительно видно на КТ.
Ранняя диагностика септического артрита грудино-ключичного сустава важна для своевременного начала лечения, так как существует высокий риск осложнений - целлюлита, остеомиелита, медиастинита, септического шока. В запущенных случаях можно увидеть абсцесс и формирование свищевого хода. Изменения, которые видны при КТ органов грудной клетки, включают воспалительные процессы в твердых структурах (разрушение суставных поверхностей, расширение суставной щели), в органах и тканях (диффузная инфильтрация, скопление жидкости, газа, размытость границ, реактивное увеличение лимфоузлов). Осложнившуюся пневмонию, плеврит, абсцесс легкого и мягких тканей грудной клетки можно диагностировать с помощью КТ. Исследование также показывает изменения со стороны сердца и клапанного аппарата.
Острые и травматические состояния.
В результате сильного физического воздействия (чаще - вследствие ДТП) возникают один или несколько переломов грудины. Компьютерная томография позволяет диагностировать сочетанные травмы (повреждения ребер, грудного отдела позвоночника, легких и сердца) и осложнения (легочные ателектазы, гемо- и пневмоторакс, гемоперикард). Спонтанные переломы грудины возникают при наличии новообразования (множественная миелома, метастазирование), остеопороза и могут имитировать острые коронарные заболевания. С помощью КТ грудной клетки возможна диагностика врожденных аномалий сосудов или приобретенных патологий: тромбоэмболии легочной артерии, диссекции аорты и пр. По данным КТ ОГК выявляют причины ишемии, дисфункцию сердечных клапанов.
После выполнения стернотомии (операция обеспечивает лучший доступ к сердцу) есть вероятность осложнений: расхождения краев раны, вторичный остеомиелит грудины или ребер, медиастинит и медиастинальная гематома, плевральный выпот. После хирургических вмешательств на сердце и сосудах могут развиться неблагоприятные последствия (инфицирование электродов кардиостимулятора, инфекционно-воспалительные осложнения и пр.). Эти состояния с помощью КТ дифференцируют с нормальными послеоперационными изменениями. У таких пациентов выполняют компьютерное сканирование в динамике. Осложнения могут присутствовать и после вмешательств на легких и прочих структурах. В экстренных ситуациях преимущество КТ - быстрота получения результатов.
Новообразования и метастазирование.
Большинство неопластических процессов грудины носит метастатический характер, что объясняется прямым проникновением из соседних органов или гематогенным путем. Рак молочной и щитовидной желез, легкого, почки, толстой кишки и лимфомы - самые распространенные источники метастазов грудины. КТ грудной клетки с контрастом - золотой стандарт в диагностике рака легких, позволяет увидеть изменения на начальной стадии, при которой возможно радикальное лечение. Компьютерное сканирование показывает также новообразования средостения, которые многообразны по морфологии и генезу. Наиболее часто встречаются тимомы, кисты, нейрогенные опухоли, злокачественные лимфомы. С помощью сканирования при дисфагии можно предположить рак пищевода, но во всех случаях окнчательный диагноз подтверждает морфологическое исследование.
Нередко пациенты задают вопрос: “Что сделать - КТ или МРТ органов грудной клетки?” К каждому исследованию есть свои показания и противопоказания, но способы часто являются взаимодополняющими. Специалисты диагностического центра могут подсказать, что предпочтительнее в каждом конкретном случае, но лучше, если на руках будет направление от лечащего врача.
Как делают КТ органов грудной клетки
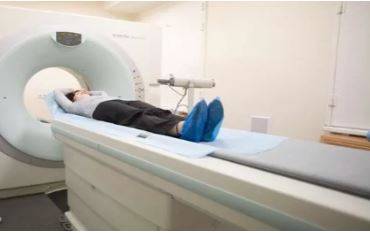
Положение пациента во время КТ грудной клетки
На диагностическую процедуру необходимо предварительно записаться, но возможно выполнение в день обращения, по жизненным показаниям. Современные КТ-сканеры могут исследовать большие участки тела всего за несколько секунд, что особенно подходит для пациентов, испытывающих трудности с длительной неподвижностью и маленьких детей. Рентген-техник размещает пациента на столе, для обеспечения неподвижности возможно использование фиксирующих ремней и подушек. Излишняя мобильность приводит к появлению размытости на изображениях. Наблюдение за ходом процедуры ведется из смежного кабинета, через стекло. Для экстренных случаев есть кнопка связи с персоналом. Стол с пациентом скользит вглубь томографа, вокруг тела начинает вращаться множество рентгеновских датчиков, передавая изображения поперечного сечения грудной клетки на экран монитора. Снимки с помощью специальной компьютерной программы могут быть переформатированы в другие плоскости. Полученные в результате диагностики данные легко перенести на любой носитель или распечатать. Неприятных ощущений во время КТ органов грудной клетки и средостения нет, технический шум, который производит работающее оборудование, можно нивелировать, если воспользоваться наушниками. Сканирование длится менее минуты, вся процедура с подготовкой и укладкой занимает не более получаса.
Для улучшения визуализации в некоторых случаях (преимущественно, в диагностике злокачественных новообразований и для оценки динамики после проведения химиолучевой терапии) выполняют КТ органов грудной клетки с контрастом. Препарат вводят внутривенно, перед этим обязательно оценивают уровень креатинина в крови. Усиленная радиофармпрепаратом компьютерная томография помогает уточнить диагноз при туберкулезе (количество очагов, их расположение, состояние лимфоузлов), но окончательная верификация происходит после оценки результатов комплексного обследования (пробы Манту, диаскинтеста, и, при необходимости, биопсии). Воспаление и повреждение паренхимы легких обычно хорошо видны на КТ без контрастного усиления. Если есть опасения по поводу осложнений, радиофармпрепарат может помочь дополнительно определить степень выраженности патологического процесса.
КТ органов грудной клетки детям проводят исключительно по жизненным показаниям в специальных диагностических центрах при педиатрических клиниках.
Подготовка к исследованию
Перед прохождением диагностики убедитесь в отсутствии противопоказаний
Каких-либо длительных мероприятий подготовка к КТ грудины не подразумевает, для нативного исследования достаточно выбрать удобную одежду без металла, снять украшения. Если предстоит введение контрастного вещества, за 40-50 минут до начала процедуры необходимо неплотно перекусить, что поможет предотвратить или уменьшить вегетативные реакции (легкую тошноту, слюнотечение, головокружение). Пациенты, страдающие сахарным диабетом и принимающие Метформин, по согласованию с эндокринологом должны отказаться от препарата за 48 часов до процедуры. Во время лактации рекомендуют сделать запас молока на два кормления.
Показания и противопоказания к КТ грудины
КТ грудины входит в компьютерное сканирование грудной клетки. Диагностика не является рутинным методом обследования и выполняется, если причина заболевания остается неясной или изменения на рентгенограммах требуют уточнения.
Перечислим основные показания к КТ грудины и грудной клетки:
подозрение на патологический процесс в легких, плевре, сердце, грудине, суставах, средостении;
пред- и послеоперационное обследование;
определение зоны для лучевого воздействия при злокачественных новообразованиях соответствующей области;
отслеживание динамики после проведенного лечения.
Противопоказания к КТ грудины и грудной полости
Современная аппаратура позволяет минимизировать лучевую нагрузку по сравнению с обычной рентгенографией в 1,5-2 раза: КТ ОГК безопасна для большинства людей. Исключение - беременные женщины и дети в возрасте до 14 лет. По техническим причинам диагностическая процедура невыполнима у пациентов с выраженным ожирением (выше 150 кг).
Противопоказания к выполнению контрастирования:
хроническая почечная недостаточность с повышением уровня креатинина;
Введение индикаторного препарата недопустимо, если во время или после предыдущего контрастирования развилась серьезная реакция гиперчувствительности по типу отека Квинке или анафилаксии. Небольшая тошнота, металлический привкус, головокружение, приливы жара рассматриваются как вариант нормы и не являются противопоказаниями к КТ с усилением.
Фото томографии грудной клетки
Расшифровка снимков происходит в тот же день. Полученные изображения анализирует врач-рентгенолог, который и выдает заключение. Определить верный диагноз непросто, ведь среди нескольких десятков оттенков черного, серого и белого необходимо вычленить несоответствующий норме и интерпретировать результат. Представим Вашему вниманию несколько фото томографии грудной клетки:
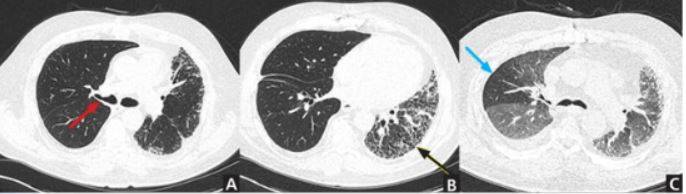
КТ без контраста у пациента с интерстициальным заболеванием легких в анамнезе и трансплантацией правого легкого показывает суженный участок анастомоза правого бронха (красная стрелка). Собственное левое легкое уменьшено в размерах, с признаками бронхоэктазов, бронхиолоэктазов (черная стрелка). Сужение центрального дыхательного пути на выдохе у трансплантированного легкого (синяя стрелка).
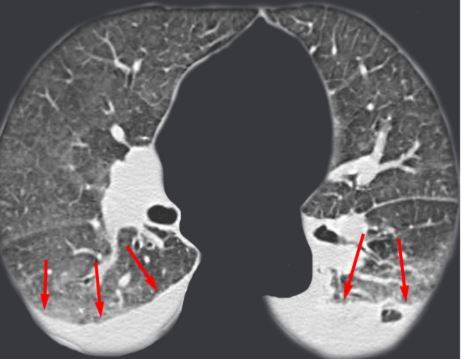
Выпот (красные стрелки) в обеих плевральных полостях.
Читайте также: