Если живот при беременности смотрит в право
Обновлено: 02.06.2024
Расхождение прямых мышц живота, или диастаз — это распространенная проблема, с которой сталкиваются преимущественно женщины. По статистике, у 70-100 % женщин в третьем триместре беременности развивается такая патология. В норме после родов структуры должны вернуться в изначальное положение, но примерно в 30 % случаев этого не происходит. Между мышечными тканями остается промежуток, который становится причиной выпуклого дряблого живота и провоцирует более серьезные последствия. Именно поэтому важно знать, как определить диастаз мышц живота дома, какой врач сможет оказать помощь и какие методы лечения предлагает современная медицина.
Что такое диастаз
Чтобы разобраться в этом понятии, необходимо немного обозначить особенности строения брюшных мышц. В центре живота находится прямая мышца. Начинается она в нижней части брюшной полости и протягивается до лобковой кости. Состоит из двух секций, которые соединяются в центре рыхлой тканью. Эта соединительная ткань называется белой линией.
В результате длительного и сильного напряжения мышечных структур повышается внутрибрюшное давление. Слабые ткани белой линии не выдерживают нагрузку и начинают расходиться. При этом расстояние между секциями прямой мышцы увеличивается, они расходятся в стороны и на несколько сантиметров отдаляются друг от друга. Формируется своеобразная борозда, а при напряжении живот неестественно выпячивается. Патологическое расхождение может формироваться под пупком, над ним, либо иметь смешанную форму.
Патологию не стоит путать с грыжей белой линии или с пупочным выпячиванием. Оно не грозит ущемлением внутренних органов. Но при этом даже на ранней стадии представляет собой эстетическую проблему, так как диастаз прямой мышцы живота гораздо чаще определяют у женщин, чем у мужчин.
В зависимости от степени расхождения и размера сформировавшегося расстояния диастаз разделают на три степени:
- первая — расстояние между секциями составляет от 2,5 до 5 см;
- вторая — расхождение достигает промежутка в размере 5-8 см;
- третья — размер борозды между секциями превышает 8 см.
Такая классификация позволяет понять, как определить степень диастаза мышц даже в домашних условиях.
Патология также может затрагивать и другие мышечные структуры передней брюшной стенки. В зависимости от того, какие окружающие ткани вовлечены в процесс, выделяют четыре типа диастаза:
- А — классическая форма, при которой расходится исключительно прямая мышца;
- В — потеря тонуса нижнебоковыми мышечными отделами;
- С — появление расширения в области мечевидного отростка, ребер;
- D — искривление линии талии.

Услуга
Ушивание диастаза
Диастаз – состояние, при котором увеличивается расстояние между прямыми мышцами живота. Существует две методики проведения операции – натяжная и ненатяжная. Реабилитационный период сравнительно легкий. В первое время присутствуют отеки, гематомы, болевой синдром. Первые постепенно проходят самостоятельно, а боль купируется назначенным врачом препаратом.
Причины появления диастаза мышц живота
Главная причина расхождения — это чрезмерно высокое давление, которое возникает в брюшной полости. При этом предпосылки повышенного внутрибрюшного имеют разную природу. К ним относят:
- Потерю эластичности мышц в результате быстрого похудения.
- Чрезмерные физические нагрузки.
- Дисплазию — неправильное развитие тканей и органов. Помимо диастаза сопровождается многими дополнительными проявлениями: грыжей, варикозом, геморроем и др.
- Беременность. В результате смены гормонального фона сокращается выработка коллагена, ткани теряют упругость, становятся рыхлыми. Одновременно с этим увеличенная в размерах матка существенно повышает давление на ослабленные мышечные структуры и белую линию.
В 60 % случаев диастаз у женщин связан с беременностью. Патология начинает развиваться в середине второго триместра. Именно в этом время мышцы растягиваются под действием нарастающего брюшного давления. В норме после родов матка восстанавливает прежний размер, а ширина белой линии возвращается в нормальное значение до 2 см.
Однако во многих случаях процесс восстановления осложняется сопутствующими факторами, которые мешают тканям вернуться в прежнее положение. К таким факторам относят:
- зрелый возраст роженицы;
- лишний вес до и во время беременности;
- слишком крупный плод;
- количество предыдущих беременностей и родов;
- тип беременности (один плод или несколько);
- осложнения во время вынашивания плода;
- слишком быстрый возврат к активным физическим нагрузкам после родов.
Диастаз может возникать и у детей, особенно у недоношенных. Ключевая предпосылка к развитию патологии — несостоятельность мускулатуры, сухожилий ребенка. При этом чаще всего дефект устраняется самостоятельно в течение первого года жизни малыша. В этот период времени мышцы обретают тонус, связки становятся крепкими. Риск сохранения расхождения есть только у детей с синдромом Дауна.
Всего лишь в 1,5 % случаев диастаз диагностируют у мужчин. Основные предпосылки такие же, как у женщин: ожирение, дисплазия, резкая потеря веса. Также мужчины чаще чрезмерно увлекаются силовыми нагрузками, которые вызывают не только грыжи и варикоз, но и провоцируют формирование диастаза.
Признаки диастаза мышц живота
Длительное время патология имеет бессимптомное течение. Проявления нарастают по мере развития расхождения и появления осложнений. И если у женщин признаки диастаза прямых мышц живота максимально проявляются после беременности и родов, то у мужчин — только тогда, когда патология уже находится в запущенном состоянии.
Главным и самым заметным проявлением патологии является округлое выпячивание по вертикали живота. Если намеренно напрячь мышцы пресса, становится виден желобок между правой и левой половинами корпуса. При этом у мужчин даже при интенсивных силовых тренировках пресс не прорабатывается в достаточной мере и не приобретает желаемый рельеф.
Если болезнь прогрессирует, патологическое строение мышечной ткани и нарушения в работе мышц становятся причиной и других, более опасных характерных проявлений. Возникают:
- болевые ощущения в позвоночнике, пояснице;
- нарушения осанки;
- повышенная утомляемость;
- дисфункция желудочно-кишечного тракта, которая сопровождается изжогой, отрыжкой, болями, запорами, метеоризмом.
На третьей стадии патологии возможны опасные осложнения, которые проявляются в виде:
- птоза, опущения внутренних органов;
- кишечной непроходимости;
- недержания мочи;
- почечных колик;
- чувства тяжести в ногах во время ходьбы;
- атрофии мускулатуры в области живота.
Как врач определяет наличие диастаза прямой мышцы живота
При появлении любых из перечисленных симптомов, а также если есть предрасполагающие факторы в виде недавней беременности и родов либо повышенных физических нагрузок, необходимо обратиться к врачу для осмотра. Затягивать с визитом нельзя, лучше обратиться к специалисту для профилактики, чем ждать, пока появятся опасные осложнения.
Многие не знают, какой врач определяет наличие диастаза прямых мышц живота. Обращаться нужно к хирургу. Опытный специалист в большинстве случаев сможет определить патологию с помощью только пальпаторного исследования.
Для диагностики пациент ложится на спину, слегка сгибает ноги в коленях и опирается стопами о поверхность. После этого хирург просит напрячь мышцы пресса. Одновременно с этим нужно приподнять лопатки и голову. Врач ощупывает живот, измеряет ширину расхождения, определяет наличие и стадию патологии. При этом выраженный диастаз третьей степени заметен даже в положении стоя.
В некоторых случаях исследование ширины белой линии усложняется лишней массой тела. Таких пациентов доктор направляет на ультразвуковое исследование. Эта процедура также назначается при наличии подозрения на развитие осложнений: грыжевых выпячиваний, смещения внутренних органов. В редких случаях необходима рентгенография или компьютерная томография.
Как определить наличие диастаза мышц живота самостоятельно
Определение диастаза можно провести и в домашних условиях. Сделать это поможет простой тест, в ходе которого нужно измерить расстояние между краями прямой мышцы.
Для этого нужно лечь на спину на твердую поверхность, согнуть ноги в коленях. Одну руку положить под голову, а вторую разместить на белой линии, чуть выше пупка. После следует расслабиться и поднять грудную клетку. При этом кончиками пальцев нужно нащупать расхождение между мышцами. Провал максимально выражен между пупком и мечевидным отростком. Если расхождение больше, чем ширина двух пальцев, это должно насторожить и стать поводом обращения к специалисту.
Такая методика максимально схожа с тем подходом, который использует для диагностики хирург. Это самый простой способ определения диастаза дома без помощи врача и инструментальных обследований.
Как убрать диастаз
Схема лечения патологии зависит от стадии ее развития и степени проявления. На первой стадии достаточно соблюдать рекомендации врача, которые помогут укрепить мышцы брюшной стенки и уменьшить их расхождение:
- снизить вес до показателей нормы;
- соблюдать сбалансированный рацион с ограниченным употреблением жирного, сладкого;
- придерживаться суточной нормы приема жидкости;
- носить бандаж, который поддерживает живот;
- проходить массаж и другие физиопроцедуры;
- заниматься плаванием, йогой, пилатесом или лечебной физкультурой.
Лечебная физкультура должна проходить под контролем специалиста. Он составляет программу с корректным уровнем нагрузки. Особое внимание уделяется глубокой поперечной и косым мышцам пресса, которые при соответствующем уровне тонуса уменьшают степень растяжения белой линии.
Комплекс лечебных упражнений полезен даже беременным. С его помощью можно предотвратить развитие патологии и ускорить процесс послеродового восстановления организма.
Такие тренировки проходят без напряжения мышц пресса. Не рекомендуется также делать упражнения в упоре, в том числе на колени или локти. Подобные нагрузки допустимы только после восстановления нормальной ширины просвета.
На более поздних стадиях расхождение уже нельзя устранить с помощью физических упражнений или массажа. Необходимо хирургическое вмешательство, которое вернет на место мышечный корсет, избавит от осложнений и симптоматики. Это может быть:
- Натяжная пластика с использованием тканей пациента. Хирург удаляет избыточные соединительные ткани и сшивает края мышц между собой. Такой метод наименее предпочтителен, так как довольно часто после него возникают рецидивы.
- Натяжная пластика с использованием протеза. Предусматривает все то же удаление излишков тканей и ушивание мышечных слоев, но при этом сопровождается дополнительным укреплением с помощью сетчатого полипропиленового протеза.
- Ненатяжная пластика с установкой протеза. Под область растяжения вводится эндопротез, который служит барьером и замещает ослабленные структуры.
- Комбинированный подход. Подразумевает комбинацию натяжной и ненатяжной пластики.
Хирургический метод специалист подбирает с учетом особенностей и степени развития патологии, а также индивидуальных факторов и состояния здоровья пациента. Полное восстановление после вмешательства проходит в срок от 1 до 3 месяцев. В это время необходимо избегать избыточного напряжения, придерживаться диеты и носить специальный бандаж, который снимает нагрузку с прооперированных мышечных структур.
Профилактика диастаза
Чтобы снизить риск развития патологии, крайне важно систематически выполнять профилактические рекомендации. Для этого необходимо:
- придерживаться правильного сбалансированного питания;
- вести активный образ жизни, больше ходить пешком;
- укреплять все группы мышц, особенно мышечные структуры живота и поясничного отдела;
- исключить чрезмерные физические нагрузки;
- не поднимать тяжести, особенно женщинам;
- укреплять диафрагму;
- следить за весом, не допускать ожирения.
Во время беременности нужно пользоваться специальными маслами, кремами, мазями, которые повышают эластичность и упругость тканей. После родов необходимо особо внимательно контролировать состояние пресса, чтобы своевременно обнаружить патологию и при необходимости обратиться за помощью к врачу до начала развития осложнений. Лечение начальных стадий расхождения проходит успешно и не требует чрезмерных усилий от пациента.
Лицензии

Практически каждая беременная сталкивается с некими "ясновидящими", которые сразу же определяют, кто родится — мальчик или девочка? Существуют приметы, по их словам, которые указывают на пол будущего малыша. "Ясновидящие" определяют пол будущего ребенка по форме живота, по внешнему виду женщины. И наличию лысины у папы. Насколько они правдивы?
На что обратить внимание?
Все врачи скажут — лучшим средством определения пола на сегодняшний момент является УЗИ на определенном сроке беременности. Именно благодаря этому методу исследования можно практически со 100% гарантией узнать пол будущего малыша. Но кроме этого существуют и приметы, которые существуют со времен наших бабушек. И часто с успехом использовались.
Какой формы живот?
Из набора наиболее распространенных мифов можно выделить приметы по форме или внешнему виду животика будущей мамочки. Сюда же идут ее вкусовые предпочтения и внешний вид папы. Да-да, папочка также участвует в мифотворчестве.
Если живот беременной явно выпирает вправо — будет мальчик, если влево — девочка. Форма живота полностью зависит от положения ребенка в утробе матери, и никак не зависит от пола будущего малыша. Этот миф не состоятелен! Акушеры-гинекологи заметили, что наиболее часто живот мамочки сильно выпирает, когда малыш занимает поперечное внутриутробное положение. Тогда кроха "растягивает" живот мамы по горизонтали головкой и ножками. И сложно определить, в какую именно сторону выпирает живот.
Если у папочки есть лысина — родится сын
Найдутся свидетели правдивости мифа, найдутся и его противники. Но на самом деле у мужчин лысеющих, или уже обладающих красивой лысиной, в организме большое количество адрогенов — мужских половых гормонов. Именно это обстоятельство напрямую влияет на качество семенной жидкости, в которой становятся более активными мужские спермии. Но этот факт никак не говорит о том, что от таких мужчин не может родиться девочка. Просто вероятность несколько меньше.
Если токсикоз очень сильный, то родится мальчик
По данным статистики токсикозом страдает каждая вторая женщина. Чаще всего токсикоз возникает в первом триместре беременности, но после 3 месяца беременности обычно он прекращается. Существует теория, что токсикоз при беременности является наследственной предрасположенностью, которая зависит от работы гормонов. У беременных с приступами токсикоза повышается концентрация ХГЧ в крови. Кроме того, токсикоз можно назвать защитной реакцией организма матери, ведь тошнота и рвота развивается на те продукты и напитки, которые так или иначе могут нанести вред малышу.
Из вышесказанного следует, что токсикоз не зависит от пола будущего малыша, и нет ни какой связи между полом ребенка и выраженностью токсикоза. При соблюдении некоторых простых правил и использовании мероприятий по облегчению состояния, можно просто забыть о столь неприятном состоянии беременности.
Обычно мальчики сильнее толкают мамочку в правом боку, а в левом — девочки
Впервые женщина ощущает толчки ребенка при первой беременности на 18 — 20 неделе. И если беременность вторая, то толчки ощущаются немного раньше. Обычно это знаменательная дата и родители, весьма рады данному событию. В первое время толчки несущественны, и мамочка просто не обращает внимания с какой они стороны. И так ли это важно? На самом деле нет, с какой стороны будут толчки, зависит от расположения ребенка в утробе матери. Единственное в чем могут помочь локализация толчков, так это в определении положения ребенка в утробе. Такой тип диагностики может пригодиться исключительно мамочке для собственного успокоения, так как он весьма не точен.
Стоит помнить, что точно определить положение ребенка можно при помощи УЗИ, и ребенок может поменять положение тела перед самими родами.
Отказ от ответственности: этот контент, включая советы, предоставляет только общую информацию. Это никоим образом не заменяет квалифицированное медицинское заключение. Для получения дополнительной информации всегда консультируйтесь со специалистом или вашим лечащим врачом.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пульсация в животе: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
В норме пульсация в животе может ощущаться после длительного нахождения в неудобной позе, занятий спортом или при воздействии раздражающих нервную систему факторов. Нет повода для беспокойства, если пульсация самостоятельно проходит после непродолжительного отдыха на спине.
Однако ощущение пульса в животе может быть симптомом различных заболеваний органов и систем брюшной полости. Брюшная полость - вместилище многих органов, таких как желудок, печень, желчный пузырь, кишечник; здесь расположены важные кровеносные (брюшной отдел аорты) и лимфатические сосуды, нервные пучки.
Разновидности пульсации в животе
Пульсация в животе может различаться по локализации: над пупком, в районе солнечного сплетения, справа или слева от центра живота.
Возможные причины пульсации в животе
- Расстройства пищеварения.
- Беременность.
- Особенности менструального цикла.
- Патология брюшного отдела аорты.
- Опухоли органов брюшной полости.
В клиническую картину гастрита вписываются тяжесть в животе, пульсация в области эпигастрия (пространства, располагающегося непосредственно под мечевидным отростком и являющегося проекцией желудка на переднюю брюшную стенку), изжога, тошнота, в некоторых случаях рвота, снижение аппетита.
При переедании из-за перерастяжения стенок желудка также возможно появление пульсирующих ощущений в животе.
Колиты проявляются воспалением, запорами, поносами (или их чередованием), появлением в стуле крови или слизи, дискомфортом и неприятными ощущениями в животе, слабостью, отсутствием аппетита. Провоцирующими факторами колитов могут стать некачественная пища и вода, а также ношение тесной неудобной одежды, которая оказывает давление на кишечник. Пульсация в животе может появляться при таких заболеваниях, как болезнь Крона (хроническое воспалительное заболевание органов желудочно-кишечного тракта, характеризующееся поражением эпителия кишечной трубки и нарушением переваривания и всасывания питательных веществ) и опухоли кишечника. При опухолях кишечника возможны следующие неспецифические симптомы: расстройство стула, похудание, уменьшение аппетита вплоть до отвращения к пище, значительное увеличение объема живота.
Клиническая картина кишечной непроходимости такова: нарушение отхождения кала и газов, боль и пульсация в животе, в некоторых случаях возникает ощущение усиленной перистальтики, тошнота, рвота. Появление этих симптомов в комплексе или разрозненно требует немедленного обращения за медицинской помощью. Отсутствие должного лечения при развитии кишечной непроходимости может стать причиной тяжелых осложнений и даже летального исхода.
Во время беременности по мере развития и роста ребенка увеличивается матка. Этот процесс сопровождается давлением на окружающие органы – кишечник, мочевой пузырь, что проявляется учащенным мочеиспусканием, пульсацией в животе, изжогой (на поздних сроках беременности, что связано с нарастающим внутрибрюшным давлением).
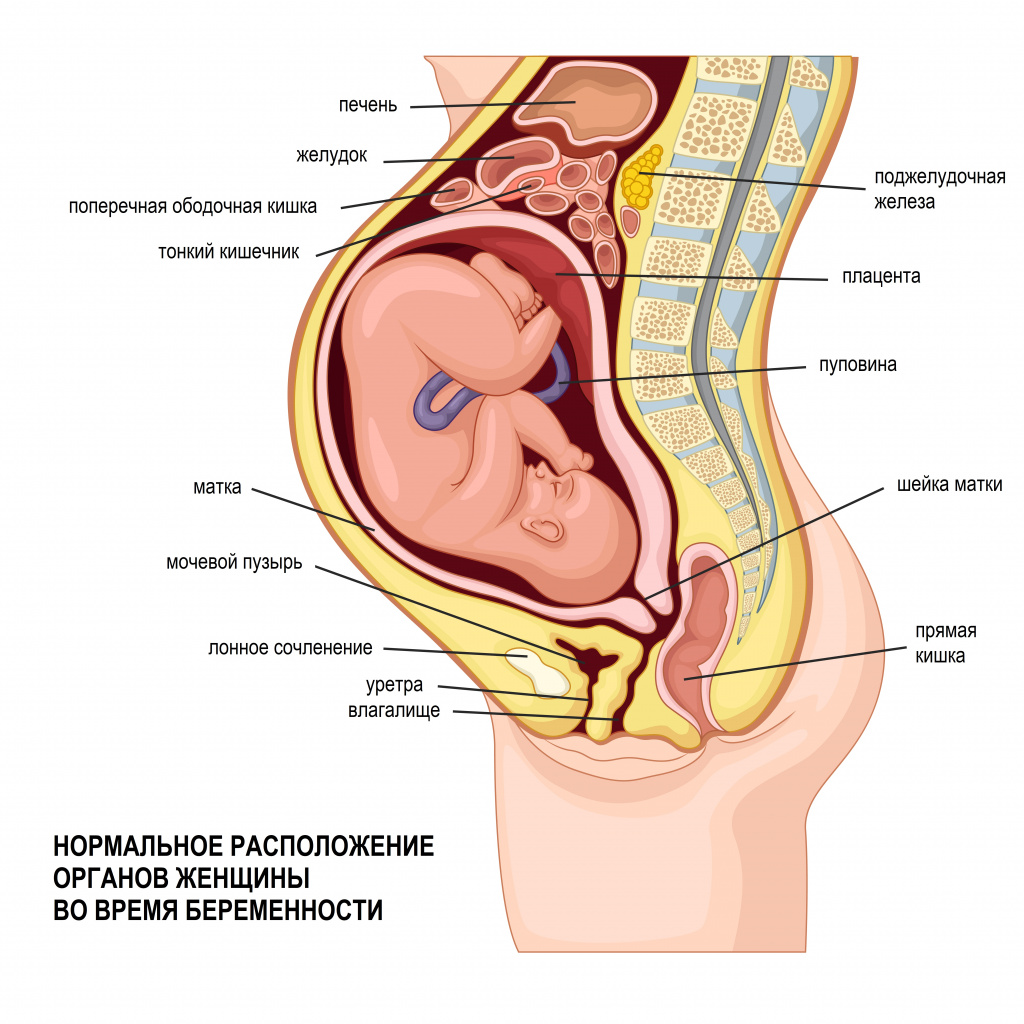
Иногда за пульсацию в животе женщина ошибочно принимает шевеление плода. В предродовой период на поздних сроках возможно появление пульсирующих ощущений в животе из-за икоты плода. Это состояние не является патологическим, если не носит постоянный характер.
Во время менструации происходит обновление эндометрия – клеток, выстилающих изнутри полость матки. В этот период матка волнообразно сокращается, что у некоторых женщин сопровождается болью, а у некоторых - ощущением пульсации в животе. Это состояние является физиологическим и не требует специфического лечения. В случаях, когда в дни менструации женщина остро испытывает вышеперечисленные симптомы, что нарушает привычный ритм ее жизни, целесообразно обратиться к врачу для подбора оптимальной терапии.
Аорта является самым большим непарным сосудом в организме человека. Она входит в большой круг кровообращения, основная функция которого – обеспечение всех органов и тканей богатой кислородом кровью. Аорту принято делить на три отдела: восходящая аорты, дуга аорты и нисходящий отдел аорты (делится на грудную и брюшную).
Брюшной отдел аорты осуществляет кровоснабжение желудка, кишечника, почек, селезенки, а также яичек у мужчин и яичников у женщин.
Аневризмой называется патология стенки сосуда, при которой на нем образуется своеобразное выпячивание, похожее на мешок. Наличие аневризмы брюшной аорты может проявляться пульсирующими ощущениями в животе. Боли в животе часто отсутствуют или терпимые, но возможны и приступы, похожие на радикулит или обострение воспаления поджелудочной железы. Чаще болеют мужчины после 60 лет, причем большинство из них курильщики с большим стажем. При поздней постановке диагноза стенка аорты истончается, что может привести к разрыву аневризмы при физическом напряжении или даже в покое.
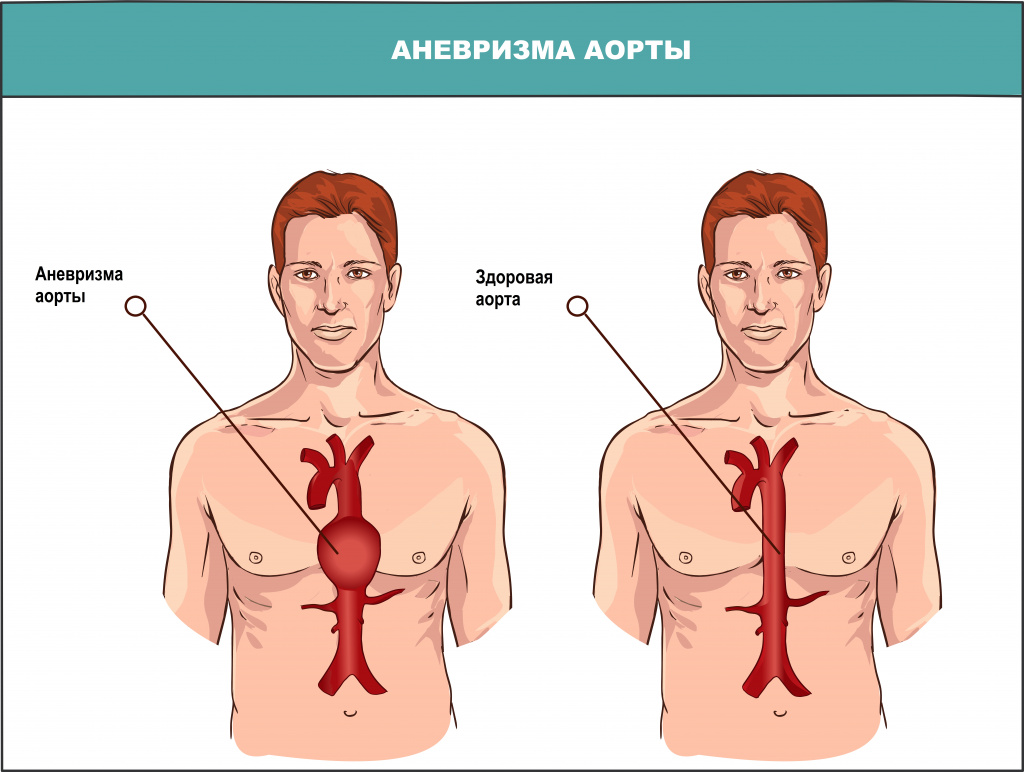
К причинам развития аневризм аорты врачи относят врожденную патологию соединительной ткани, заболевания воспалительной природы (например, аортит), неинфекционное (специфическое) воспаление (например, болезнь Такаясу), проникающее ранение или тупую травму живота, гиперхолистеринемию и атеросклероз (характеризуется отложением холестериновых бляшек в сосудах, что делает их стенки менее устойчивыми к воздействиям кровяного давления).
К каким врачам обращаться при появлении пульсации в животе
При возникновении расстройства пищеварения нужно обратиться к терапевту или гастроэнтерологу . В случаях, когда расстройство носит инфекционную природу, помощь окажет инфекционист.
При расстройствах пищеварения, сопровождающихся обильной рвотой, многократным жидким стулом, развивается сильное обезвоживание - такое состояние может потребовать госпитализации.
Терапией аневризмы брюшной аорты занимается, как правило, хирург.
В период беременности женщины наблюдаются у акушера-гинеколога .
Диагностика и обследования при пульсации в животе
Для диагностики гастрита или колита широко применяется гастро-или колоноскопия (в некоторых случаях исследования проводятся с седацией) и УЗИ органов брюшной полости для выявления опухолей в животе. При проведении эндоскопических обследований возможен забор материала для определения клеточных характеристик образования, что определяет тактику дальнейшего лечения.
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологических образований.
Темпы роста живота зависят от того, насколько быстро увеличивается матка. Это связано с количеством плодов и околоплодных вод, весом ребенка и плаценты. В норме объем вод составляет от 500 до концу беременности достигает 500-600 г. Каждый новый грамм малыша растягивает матку, заставляя увеличиваться и ее, и животик.
Так, на 16-й неделе масса младенца около 100 г, в 28 недель - чуть больше килограмма. Средний вес новорожденного - от 2700 до 4000 г.
Выше нормы
Встречаются и настоящие богатыри - более 5 кг. В августе этого года во Владивостоке с помощью кесарева сечения на свет появился мальчик весом 6700 г. Очевидно, что размер живота мамы такого крепыша превышал установленные нормы. Но и у беременных с маленьким аккуратным животиком часто рождаются абсолютно здоровые, доношенные малыши, не превышающие 2,5 кг. Немалую роль играет генетический фактор. У худощавых, небольшого роста родителей обычно бывают некрупные дети.
Динамика роста
Время обновок
Начиная со второй половины срока врачи рекомендуют носить бандаж, чтобы снизить нагрузку на спину. Привычные брюки - тесные, а блузка не сходится на талии. Понадобятся специальные брючки на резинке и колготки, которые не будут стягивать живот.
Не исключено, что возникнут проблемы со сном. Все труднее найти удобное положение, и уставшая за день поясница не расслабляется. Можно подкладывать дополнительные подушки под живот и спину или воспользоваться специальной - для беременных.
Максимального размера живот достигнет в 38 недель, когда дно матки подберется к мечевидному отростку и реберным дугам. Когда малыш примет исходное положение для родов - головкой вниз, живот снова опустится. Дышать станет гораздо легче.
Тонкие моменты
Следует учитывать и то, каково предлежание плода. Если оно головное, живот овальный. Если поперечное, форма неправильная или шарообразная. Распространено мнение, что со второй беременностью живот заметен раньше. Но с медицинской точки зрения никаких различий в темпах роста матки у первородящих и повторнородящих нет. Вполне вероятно, что мышцы, не успевшие восстановиться после первой беременности, быстрее обвисают и растягиваются под напором матки. Играет роль и телосложение будущей мамы. Если до зачатия она была склонна к полноте, то длительное время изменения фигуры не видны не только окружающим, даже ей самой. Раньше всего явным становится животик у женщин нормальной комплекции.
Сзади или спереди
Единицы измерения
Чаще всего тревоги будущей мамы по поводу темпов роста живота безосновательны: сравнения с другими беременными или с собственным отражением в зеркале недельной давности субъективны. Тем не менее критерии, которым живот должен отвечать, существуют. И определяет их гинеколог. На каждом приеме он фиксирует высоту стояния дна матки. Она выходит за границу тазовой области с 16-й недели. С этого момента ее можно прощупать через брюшную стенку.
Высота стояния дна матки (ВСДМ) - это расстояние между верхней точкой лонного сочленения(иначе говоря, лобком] и самой высокой точкой матки. Она измеряется обычной сантиметровой лентой в положении лежа на спине, ноги - выпрямлены. Мочевой пузырь должен быть пустым. Все показатели врач каждый раз заносит в обменную карту, чтобы иметь возможность сравнивать их и отслеживать.
Важные сантиметры
Главное, личная динамика роста ВСДМ.К родам окружность живота достигает почти 100 см. Но этот параметр тоже индивидуален.
ВСДМ не всегда соответствует сроку беременности или не меняется по сравнению с предыдущими измерениями. Это свидетельствует о маловодии, низких темпах развития плода, поперечном или косом его расположении. Возможно, ошибочно высчитан срок. Чтобы исключить синдром задержки развития, надо провести УЗИ, где врач смотрит соотношение размеров плода и срока беременности. После 20-й недели параллельно с УЗИ проводят допплерометрию. Вдруг причина в плохом питании из-за нарушения кровотока?
После 30-й недели обязательна кардиотокография для выявления сбоев сердечной деятельности.
На недостаточный рост матки нередко влияет маловодие, когда количество околоплодных вод составляет менее 0,5 л. В отличие от многоводия оно обычно сопровождает беременность с самого начала.
Завышенные показатели ВСДМ и окружности живота говорят о многоводии или очень крупном плоде. Последнее бывает связано с диабетом. Если будущая мамы тяжело усваивает глюкозу или у нее нарушен обмен веществ, в кровь малыша глюкозы попадает сверх меры, и он растет быстрее.
Если гинекологи подозревают, что большой живот - следствие банального переедания, они советуют диету. Нельзя отметать и наследственность: у крупных родителей часто рождаются дети от 4 кг и больше.
Матка увеличивается и при многоводии. Оно возникает при сахарном диабете, резус-конфликтной беременности, острой или хронической инфекции, аномалиях развития плода. Может препятствовать нормальному течению беременности, привести к патологии плода или преждевременным родам. Как только УЗИ выявит подобное отклонение, будущая мама должна находиться под пристальным медицинским наблюдением. И все же не стоит сразу бить тревогу, если ВСДМ и окружность живота не соответствуют сроку беременности. Погрешности измерений в данном случае достаточно велики, и прояснят ситуацию только дополнительные обследования и УЗИ, которые назначит Вам лечащий врач акушер-гинеколог.
Читайте также:

