Экзостоз берут ли в армию
Обновлено: 04.07.2024
Опухоли определяются как новообразования, которые состоят из бесконтрольно делящихся клеток, и эти опухоли можно обнаружить также в костях. Постоянная боль в костях, считается наиболее важным симптомом определения костных опухолей. Специалист Медицинского Центра Анадолу (Anadolu Medical Center) в области ортопедии и травматологии профессор Каан Эрлер (Kaan Erler), говорит, что «в большинстве случаев опухолей костей, причина не известна, и иногда имеет генетическую природу. Здоровые ткани заменяются аномальными тканями.
Каковы наиболее распространенные опухоли кости?
Наиболее распространенные опухоли кости первичного происхождения следующие:
- Множественная миелома: Это наиболее распространенный вид первичной опухоли кости. Это злокачественная опухоль костного мозга. Каждый год ее выявляют у 20 человек на миллион. Наиболее часто встречается в возрасте от 50-70 лет и может поражать любую кость.
- Остеосаркома: Это второй вид наиболее распространенной первичной опухоли костного происхождения. Часто встречающаяся у подростков и расположенная в области колена, она приводит к смертельному исходу в 2-3 случаях на миллион каждый год. Реже эта опухоль локализуется в области бедра и плечевой зоне.
- Саркома Юинга: В основном, встречается в возрасте между 5-20 годами. Она характеризуется обширным новообразованием в мягких тканях и разрушает кость. Чаще всего локализуется в области верхних и нижних конечностей, тазовой кости и груди.
- Хондросаркома: Чаще всего встречается в возрасте между 40-70 годами. Она провоцирует новообразования в области бедра, тазовой кости и плеча.
Какие симптомы бывают при опухолях на костях?
Что нужно сделать в случае такого рода болезненной ситуации?
Если человек думает, что у него может быть опухоль кости, ему необходимо сразу обратиться к врачу.
Какие меры предпринимаются на этапе постановки диагноза?
Доктор берет подробную историю пациента для того, чтобы узнать анамнез пациента. Анамнез включает в себя все детали — от используемых препаратов до всех предыдущих заболеваний.
Исследуется размер и подвижность опухоли, ее связь с суставами и является ли она проросшей, и проводится обследование других систем, если это необходимо. В первую очередь пациенту делают рентген. Различные опухоли кости дают разные изображения на рентгене. Некоторые показывают избыток кальцификации, некоторые показывают резорбцию кости. Иногда мы видим их сочетание.
Достаточно ли рентгена для определения опухоли, или необходим еще какой-нибудь метод? Некоторые опухоли можно увидеть на рентгене, но для того, чтобы определить тип опухоли, мы используем подробные методы визуализации, такие как томография, МРТ, сцинтиграфия, ПЭТ и томография легких. Мы используем томографию, чтобы увидеть детали кости, и МРТ, чтобы увидеть рост опухоли в кости или чтобы увидеть распространение опухоли в другие удалённые места. Сцинтиграфия кости дает информацию о биологической активации опухоли и о том, есть ли метастазы.
Какие анализы используются для диагностики онкологии костей?
Общий анализ крови или мочи. Биопсия, которая используется для получения образца ткани, еще один вид анализа, и она должна проводиться в центре, где хирургическое вмешательство будет выполняться специалистом в области ортопедической онкологии. Исследование может проводиться в виде биопсии иглой или открытой биопсии. Опыт патолога важен не менее чем выбор метода исследования.
Как проходит лечение рака кости?
Лечение опухолей кости – всегда результат командной работы. Основные члены этой команды — это ортопед-онколог, онколог, радиолог, радиоонколог, патолог. Цель лечения заключается в преодолении рака и защите пораженных конечностей.
Есть ли улучшения в лечении костных опухолей по мере развития медицины? Есть ли изменения в хирургических методах?
Раньше, для того, чтобы удалить опухоль из организма, существовал, в основном, метод ампутации конечностей. Но теперь доступен хирургический подход, который позволяет и удалить опухоль, и защитить конечности. Хирургическое лечение может быть проведено путем удаления центра опухоли или ее удаления вместе с небольшим участком здоровой кожи.
Цель лечения заключается в обеспечении функционирования конечности после онкотерапии. Этому способствует, в частности, развитие реконструктивной хирургии. Также часто применяются протезы, костные трансплантаты, которые являются частью кости, взятой из других частей скелета, используемые для заживления пораженного участка и методы биологической реконструкции.
Каковы другие методы опухолей на кости?
Некоторые опухоли костей чувствительны к лучевой терапии. Лучевая терапия может использоваться как самостоятельно лечение или совместно с другими методами лечения. Химиотерапия может быть использована для лечения в зависимости от биологического поведения заболевания. Она может быть применена до или после операции.
Есть ли разница между полами в отношении риска появления этой болезни?
Мы можем привести информацию по этому вопросу в США. Злокачественные опухоли костей определяются в 2500 случаях в год, доброкачественные — в 200 000-300 000. Метастазы в кости встречаются у 250 000 – 300 000 случаев в год. Разницы между полами с точки зрения риска заболевания опухолями кости не выявлено.
Что бы вы хотели сказать о последующем наблюдении пациентов после лечения?
Последующее наблюдение пациента делается сначала через короткие промежутки времени, и само наблюдение будет проводиться в течение многих лет. С помощью этого метода, рецидив заболевания или его распространение на другие органы обнаруживается на ранней стадии, и составляется план лечения. На этом этапе пациенту нужна психологическая поддержка и возврат к полноценной общественной жизни. Рак легких, молочной железы, щитовидной железы и предстательной железы являются основными причинами метастаз, не считая первичной злокачественной опухоли кости. Кроме того, необходимо тщательно исследовать причины боли в костях, которые возникают в пожилом возрасте.
Что такое ампутация?
Что вы можете сказать о доброкачественных опухолях костей и их лечении?
Наиболее распространенные доброкачественные опухоли костей — это не остеогенная фиброма, простая киста кости, остеохондрома, опухоль гигантских клеток, хрящевая опухоль и фиброзная дисплазия. Так как лечение доброкачественных опухолей костей зависит от типа опухоли и возраста пациента, в большинстве случаев достаточно наблюдения за пациентом. В некоторых случаях медикаментозное лечение успокаивает боль. В некоторых случаях, особенно у пациентов-детей, опухоли могут со временем спонтанно исчезнуть. Некоторые доброкачественные опухоли могут переродиться в злокачественные опухоли и тогда могут начать развиваться метастазы. Иногда врач рекомендует удаление опухоли. Такой подход предотвращает возможные патологические переломы. Некоторые опухоли могут возникать снова, хотя они были вырезаны. Опухоль гигантских клеток является наиболее встречаемой доброкачественной опухолью, которая может иметь агрессивный ход развития. В некоторых случаях остеохондрома, которая локализуется в нескольких областях, может переродиться в рак.
БУДЬТЕ ВНИМАТЕЛЬНЫ К ДАННЫМ СИМПТОМАМ!
Экзостоз десны в стоматологии — это костные наросты в форме шипов, бугров, выступов, гребней, образованные в теле челюсти либо на альвеолярном отростке. Они не создают дискомфорта.
Согласно МКБ 10, это доброкачественные образования хрящей и костных тканей. В большей части случаев нарост на десне обнаруживают во время осмотра у стоматолога. Данную патологию диагностируют, собирая жалобы, проводя обследования и рентгенографию. Лечение заключается в удалении выступов, выравнивании поверхности, создании оптимальных условий для закрепления протезов.
Содержание
Цены на удаление экзостоза десны
Коррекция объема и формы альвеолярного отростка при костных экзостозах
Специалисты по удалению экзостозов

Пастьян Андрей Альбертович
Опыт работы — 21 год

Белов Сергей Валерьевич
Опыт работы — 4 года
Причины и особенности экзостозов
Есть две причины, по которым появляются экзостозы:
- последствия удаления сложного зуба, смещение ткани кости, которая не смогла правильно срастись;
- индивидуальная особенность строения зубов и челюсти.
Опасность наростов на десне обуславливается их сильным давлением на соседствующие зубы либо на саму кость. Патология не дает возможности установить имплантаты и безболезненно носить их.
Часто экзостоз десны (МКБ 10) – проблема, выявляемая в процессе установки протезов в стоматологии. Устраняется проблема исключительно посредством хирургического вмешательства. Если не удалить костный нарост, то данная аномалия может перерасти в опухоль. В свою очередь, экзостозы нисколько не усложняют функционирование челюсти, зубов, не влияют на здоровье ротовой полости.
Видео про экзостоз
Диагностика и лечение костных образований
Мелкие наросты на десне сложно увидеть невооруженным глазом, однако пациент иногда чувствует экзостозы в форме маленькой шишки в полости рта. Избавиться от данной патологии можно посредством хирургического вмешательства.
Как правило, удаление наростов на десне включает в себя ряд этапов:
- обезболивание участка вокруг костного образования;
- надрез ткани десны;
- спиливание нароста, сглаживание с применением специальных инструментов;
- наложение швов на слизистую.
Продолжительность операции – в среднем 2 часа. От размера образования, места его расположения, сложности патологии зависит длительность процедуры. После экстипарации накладываются швы, в некоторых случаях – давящая повязка. Цена процедуры зависит от ряда показателей, особенностей ее проведения.
Заявка отправлена
, спасибо за проявленный интерес. В течение 15 минут наш менеджер перезвонит вам.
Противопоказания
Как и любое хирургическое вмешательство или медицинская процедура, удаление экзостоза имеет некоторые противопоказания. По стандарту, это:
- низкая свертываемость крови;
- сахарный диабет;
- болезни эндокринной системы.
Фото с примерами экзостозов
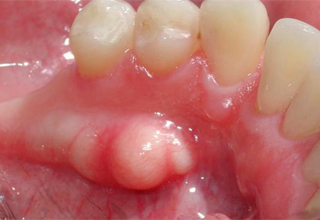
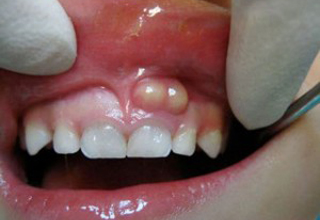
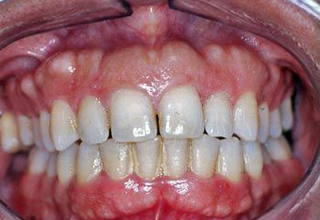
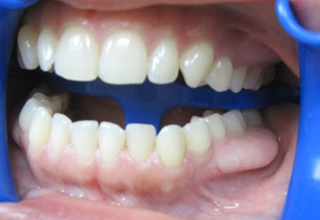
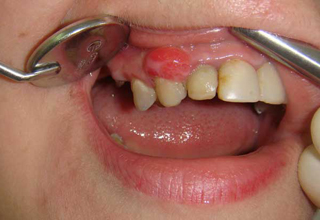
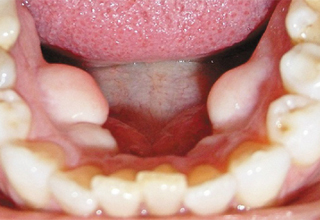
Последствия операции
В большинстве случаев экзостоз легко подвергается хирургическому вмешательству и не имеет последствий. Бывает, что после процедуры отекает десна, идет небольшая воспалительная реакция, болевые ощущения в области надреза. Избавиться от дискомфорта можно при помощи анестетиков и заживляющих препаратов.
Послеоперационный период
После лечения, операции, пациент проходит реабилитационный период. Приблизительно он длится 7 дней. Однако при ослабленной иммунной системе, наличии в полости рта патогенных микроорганизмов, данный период растягивается на месяц. Главное условие в послеоперационный период – осторожность. Нельзя допускать расхождения швов, поэтому есть нужно только теплую и мягкую пищу; нужно поддерживать температурный режим при употреблении напитков, отказаться от вредных привычек.
Артроз часто развивается после травм. Это особенно актуально для голеностопа. Среди молодых людей в возрасте от 20 лет иногда встречается коварное и неприятное заболевание – таранно-ладьевидный артроз. Вылечить его полностью невозможно, и оставить без внимания не удастся: симптомы будут усугубляться. Как действовать в таких случаях?

Основная группа риска по артрозу таранно-ладьевидного сустава – молодые люди от 20 лет
В чем причина
Причин артроза голеностопа и артроза таранно-ладьевидного сустава несколько:
- травмы стопы – сильные ушибы, подвывихи, растяжения, переломы;
- воспалительные процессы в организме, например ревматоидный артрит;
- дисплазия суставов (из-за врожденного неправильного расположения сустава возникают проблемы со связками – хрящевая ткань быстрее изнашивается);
- плоскостопие;
- избыточная масса тела (усугубляет течение болезни).
Основные симптомы артроза таранно-ладьевидного сустава
Назовем самые яркие признаки, которые появляются на 2 стадии болезни:
- отечность стопы и лодыжки;
- боль при ходьбе, при сгибании и разгибании стопы;
- боль усиливается в холодную и сырую погоду, при чрезмерных нагрузках;
- воспаление суставов и прилегающих к ним мышечных тканей;
- скованность в движениях нижних конечностей;
- на поздних стадиях – деформация сустава и хромота.

Особенно остро боль ощущается при ходьбе по неровной поверхности
Как диагностируют заболевание
Для постановки диагноза осмотра и опроса пациента недостаточно. Необходимы специальные исследования:
- Рентгенография. На снимке можно увидеть сужение суставной щели, субхондральный склероз и субхондральные кисты, остеофиты и деформацию стопы на поздних стадиях. . Позволяет максимально точно диагностировать дефекты суставного хряща, выпот в полости сустава, синовит, повреждения связок, теносиновиты и разрывы сухожилий, а также реактивные изменения костного мозга и другие патологии.
- КТ. Показана, если есть необходимость в трехмерном изображении сустава, особенно на этапе предоперационного планирования. Помогает оценить состояние смежных суставов, характер сращивания кости. Более информативна, чем рентгенограмма.
- УЗИ. Этот диагностический метод рекомендуют для определения воспалительных процессов внутри сустава и контроля выпота. Он показывает патологические изменения мягких тканей вокруг сустава.
- Костная сцинтиграфия. Назначается при наличии специальных показаний.

Чаще все артроз таранно-ладьевидного сустава диагностируют с помощью МРТ
Что входит в схему лечения
Если схема лечения остеоартроза составлена правильно, удается полностью восстановить подвижность сустава. В консервативное лечение включают такие методы и мероприятия:
- Корректировка физической активности. В период терапии важно ограничить высокоинтенсивные нагрузки, особенно скручивание и сгибание.
- Смена обуви. Пациенту рекомендуют носить высокие ботинки для поддержки голеностопа или обувь с закругленной подошвой, разгружающую средний отдел стопы.
- Ортопедические стельки или ортезы. Снижают нагрузку и боль.
- Трость. Разгружает поврежденный сегмент конечности.
- Коррекция веса. Лишние килограммы усугубляют течение болезни.
- Нестероидные противовоспалительные препараты. Купируют воспаление.
- Анальгетики. Снимают боль.
- Миорелаксанты. Расслабляют мышцы, борются со спазмами.
- Хондропротекторы. Помогают обновляться хрящевым тканям. . Укрепляет мышцы вокруг сустава, растягивает мышцы голени, снижает нагрузку на пораженный сустав.
- Физические упражнения. ЛФК восстанавливает объем движений, укрепляет связочный аппарат и снижает нагрузку на больной сустав.

При выраженной тугоподвижности физиотерапия может навредить
Инъекционная терапия
При деформациях хрящевой ткани в суставе всегда наблюдается дефицит синовиальной жидкости. В ее составе есть гиалуроновая кислота, выполняющая функцию смазки и амортизацию во время движений. Если жидкости не хватает, хрящевые поверхности истираются с удвоенной силой и быстрее повреждаются.
Поэтому при артрозе пациентам в первую очередь рекомендуют инъекции протеза синовиальной жидкости. Препарат вводят с анестезией под контролем УЗИ. Он раздвигает трущиеся поверхности и возвращает суставу подвижность.
Уколы в сустав при артрозе избавляют от боли на несколько месяцев, после чего их нужно повторять. Почему так происходит – комментарий эксперта:
Когда нужна операция
Если помимо таранно-ладьевидного, повреждены и другие близлежащие суставы (подтаранный и пяточно-кубовидный), выполняют артродез их всех.

Методик эндопротезирования таранно-ладьевидного сустава не существует
Стоит ли лечить таранно-ладьевидный артроз
Заболевание достаточно коварное. Оно может прогрессировать годами, а потом привести к серьезным осложнениям. Сустав никогда не станет таким, каким был раньше. Боль существенно повлияет на качество жизни и трудоспособность, она будет усиливаться сначала в ночное время, а затем и в состоянии покоя. Со временем стопа деформируется и помешает вести привычный образ жизни. Дегенеративные процессы перейдут и на соседние суставы.
Если вы заметили у себя малейшие проявления боли и дискомфорта в стопе, не списывайте их на усталость. Посетите ортопеда и убедитесь, что артроз колена или голеностопа вам не угрожает.
Хондрома — опухоль детского и юношеского возраста. Вовлекаются чаще короткие трубчатые кости кисти и стопы. К хондромам следует относиться как к потенциально злокачественным опухолям. Хондромы разделяют на энхондромы и экхондромы • Энхондрома — опухоль, располагающаяся внутри кости. В центре вздутого одиночного очага — гомогенное просветление неправильной округлой или овальной формы с чёткими контурами. На его однородном фоне обнаруживают единичные тени очагов обызвествления хряща •
Экхондрома — опухоль, исходящая из кости и растущая в сторону мягких тканей. На фоне уплотнения мягких тканей выявляют участки обызвествления различных размеров и интенсивности. Границы опухоли и её основание обнаруживают с трудом • Клиническая картина. Чаще поражаются фаланги пальцев кисти и стопы, плюсневые, предплюсневые и пястные кости, реже — бедренные и плечевые кости. Характерны постепенно развивающаяся припухлость, при близком расположении к суставу — артралгии, явления синовита. Энхондрома может трансформироваться в хондросаркому: при этом ускоряется рост опухоли, появляются боли, возникают участки обызвествления опухоли и накопление изотопа при сцинтиграфии. Для уточнения диагноза показана биопсия опухоли • Лечение хондром только хирургическое — экскохлеация опухоли, резекция кости с костной пластикой. При подозрении на малигнизацию — сегментарная резекция поражённой кости.
Хондробластома — редкая опухоль, составляет 1–1,8% первичных опухолей кости (10% всех опухолей скелета). Возникает преимущественно в детском и юношеском возрасте. Излюбленная локализация — длинные трубчатые кости. Поражает эпифизы и метафизы (проксимальный и дистальный отделы бедренной кости, проксимальные отделы большеберцовой и плечевой костей), реже — кости таза и лопатки • Клиническая картина. Превалирует боль, отмечается небольшая припухлость, иногда ограничение движений в суставе и гипотрофия мышц • Диагностика. Рентгенологически определяют неоднородный очаг деструкции округлой или овальной формы. Дифференциальную диагностику хондробластомы проводят с солитарной энхондромой и литической формой остеобластокластомы • Лечение хондробластомы хирургическое (кюретаж), однако, учитывая возможность малигнизации, рекомендуют резекцию кости.
Хондромиксоидная фиброма — безболезненная доброкачественная опухоль. Её метафизарное эксцентрическое расположение в длинной трубчатой кости с истончением и вздутием кортикального слоя напоминает хондробластому. Чаще возникает в возрасте до 30 лет • Клинические проявления минимальны; длительное время протекает бессимптомно; выявляют случайно на рентгенограммах в виде очага деструкции, иногда окружённого склеротическим ободком. На фоне очага деструкции видны трабекулярный рисунок и петрификаты • Лечение — оперативное (экскохлеация опухоли с последующим замещением дефекта кости трансплантатом).
Остеохондрома — встречается часто • Локализация: преимущественно в длинных трубчатых костях (медиальная поверхность проксимального метафиза плечевой, дистальный метафиз бедренной, проксимальный метафиз большеберцовой костей) • Рентгенологическое исследование. Опухоль представлена в виде дополнительной тени, соединённой с костью ножкой, реже широким основанием. Контуры бугристые, неровные. При больших размерах опухоли обнаруживают выраженную деформацию соседних костей • Дифференциальная диагностика — с одиночными и множественными костно-хрящевыми экзостозами. Остеохондрома может малигнизироваться • Лечение — хирургическое.
Остеобластокластома (гигантоклеточная опухоль) возникает в молодом возрасте (у лиц моложе 30 лет), поражает как эпифиз, так и метафиз длинных трубчатых костей • Патоморфология: наряду с одноядерными овальными клетками типа остеобластов обнаруживают многоядерные крупные гигантские клетки типа остеокластов • Формы: литическая, активно-кистозная и пассивно-кистозная • Клиническая картина: боль в области поражения, иногда — гиперемия кожи, деформация кости, возможны патологические переломы • Рентгенологическое исследование. Опухоль имеет вид овального очага просветления. Важным рентгенологическим признаком всех форм остеобластокластомы, отличающим её от туберкулёзных поражений кости, служит отсутствие остеопороза • Дифференциальная диагностика: исследует исключить дисплазии (хондрома, хондробластома, фиброзная дисплазия и др.) • Лечение остеобластокластом хирургическое. Щадящая резекция кости с удалением опухоли и одномоментной костной пластикой (ауто-, гомотрансплантаты либо замещение метилметакрилом) — метод выбора. При поражении опухолью позвоночника применяют лучевую терапию.
Остеоид-остеома. Одни авторы рассматривают остеоид-остеому как хронический очагово-некротический негнойный остеомиелит, другие относят остеоид-остеому к опухолям • Частота. Остеоид-остеому выявляют у лиц молодого возраста (11–20 лет), мужчины болеют в 2 раза чаще. Обычно остеоид-остеома — солитарная опухоль, локализующаяся в любом отделе скелета (чаще в длинных трубчатых костях). На первом месте по частоте поражения стоит бедренная кость, затем большеберцовая и плечевая кости • Клиническая картина. Боли, особенно по ночам, локализованные, усиливающиеся при надавливании на очаг. Кожные покровы без изменений. При локализации опухоли на нижних конечностях — хромота. Рентгенографически выявляют очаг деструкции костной ткани овальной формы с чёткими контурами. Вокруг очага — зона остеосклероза за счёт периостальных и в меньшей степени эндостальных изменений. Для уточнения характера поражения и более чёткого выявления очага показана КТ. Дифференциальную диагностику при остеоид-остеоме проводят с костным абсцессом Броди • Лечение хирургическое. После радикального удаления, как правило, остеоид-остеома не рецидивирует.
Остеома — одна из наиболее морфологически зрелых доброкачественных опухолей скелета, происходящая из остеобластов. Диагностируют чаще в детском возрасте, иногда бывает случайной рентгенологической находкой • Виды: компактная и губчатая. Губчатая остеома чаще локализуется в трубчатых костях. Компактная остеома может локализоваться в костях свода черепа, придаточных пазухах. Рентгенодиагностика остеом не представляет трудностей. Компактная остеома даёт однородную бесструктурную интенсивную тень. Губчатая остеома трубчатой кости по мере роста смещается в сторону от сустава; на всём протяжении прослеживается истончённый кортикальный слой. Опухоль имеет трабекулярную структуру. Рост опухоли экзофитный • Лечение — удаление опухоли с участком здоровой костной ткани и надкостницей.
Гемангиома — врождённая аномалия, при которой пролиферация клеток эндотелия приводит к образованию скоплений, напоминающих опухоль; из костей наиболее часто поражается позвоночник: в теле 1–2 позвонков выявляют разрастание капилляров или кавернозных полостей с частичной деструкцией • Клиническая картина: незначительные боли, усиливающиеся при надавливании на остистый отросток, движении, длительном сидении или хождении • Рентгенологическое исследование: исчерченность костной ткани, в поздних стадиях — склероз тела позвонка и компрессия • Лечение — разгрузка позвоночника: ношение жёсткого корсета, лучевая терапия, при компрессии спинного мозга — ламинэктомия.
МКБ-10 • D16 Доброкачественное новообразование костей и суставных хрящей
Код вставки на сайт
Хондрома — опухоль детского и юношеского возраста. Вовлекаются чаще короткие трубчатые кости кисти и стопы. К хондромам следует относиться как к потенциально злокачественным опухолям. Хондромы разделяют на энхондромы и экхондромы • Энхондрома — опухоль, располагающаяся внутри кости. В центре вздутого одиночного очага — гомогенное просветление неправильной округлой или овальной формы с чёткими контурами. На его однородном фоне обнаруживают единичные тени очагов обызвествления хряща •
Экхондрома — опухоль, исходящая из кости и растущая в сторону мягких тканей. На фоне уплотнения мягких тканей выявляют участки обызвествления различных размеров и интенсивности. Границы опухоли и её основание обнаруживают с трудом • Клиническая картина. Чаще поражаются фаланги пальцев кисти и стопы, плюсневые, предплюсневые и пястные кости, реже — бедренные и плечевые кости. Характерны постепенно развивающаяся припухлость, при близком расположении к суставу — артралгии, явления синовита. Энхондрома может трансформироваться в хондросаркому: при этом ускоряется рост опухоли, появляются боли, возникают участки обызвествления опухоли и накопление изотопа при сцинтиграфии. Для уточнения диагноза показана биопсия опухоли • Лечение хондром только хирургическое — экскохлеация опухоли, резекция кости с костной пластикой. При подозрении на малигнизацию — сегментарная резекция поражённой кости.
Хондробластома — редкая опухоль, составляет 1–1,8% первичных опухолей кости (10% всех опухолей скелета). Возникает преимущественно в детском и юношеском возрасте. Излюбленная локализация — длинные трубчатые кости. Поражает эпифизы и метафизы (проксимальный и дистальный отделы бедренной кости, проксимальные отделы большеберцовой и плечевой костей), реже — кости таза и лопатки • Клиническая картина. Превалирует боль, отмечается небольшая припухлость, иногда ограничение движений в суставе и гипотрофия мышц • Диагностика. Рентгенологически определяют неоднородный очаг деструкции округлой или овальной формы. Дифференциальную диагностику хондробластомы проводят с солитарной энхондромой и литической формой остеобластокластомы • Лечение хондробластомы хирургическое (кюретаж), однако, учитывая возможность малигнизации, рекомендуют резекцию кости.
Хондромиксоидная фиброма — безболезненная доброкачественная опухоль. Её метафизарное эксцентрическое расположение в длинной трубчатой кости с истончением и вздутием кортикального слоя напоминает хондробластому. Чаще возникает в возрасте до 30 лет • Клинические проявления минимальны; длительное время протекает бессимптомно; выявляют случайно на рентгенограммах в виде очага деструкции, иногда окружённого склеротическим ободком. На фоне очага деструкции видны трабекулярный рисунок и петрификаты • Лечение — оперативное (экскохлеация опухоли с последующим замещением дефекта кости трансплантатом).
Остеохондрома — встречается часто • Локализация: преимущественно в длинных трубчатых костях (медиальная поверхность проксимального метафиза плечевой, дистальный метафиз бедренной, проксимальный метафиз большеберцовой костей) • Рентгенологическое исследование. Опухоль представлена в виде дополнительной тени, соединённой с костью ножкой, реже широким основанием. Контуры бугристые, неровные. При больших размерах опухоли обнаруживают выраженную деформацию соседних костей • Дифференциальная диагностика — с одиночными и множественными костно-хрящевыми экзостозами. Остеохондрома может малигнизироваться • Лечение — хирургическое.
Остеобластокластома (гигантоклеточная опухоль) возникает в молодом возрасте (у лиц моложе 30 лет), поражает как эпифиз, так и метафиз длинных трубчатых костей • Патоморфология: наряду с одноядерными овальными клетками типа остеобластов обнаруживают многоядерные крупные гигантские клетки типа остеокластов • Формы: литическая, активно-кистозная и пассивно-кистозная • Клиническая картина: боль в области поражения, иногда — гиперемия кожи, деформация кости, возможны патологические переломы • Рентгенологическое исследование. Опухоль имеет вид овального очага просветления. Важным рентгенологическим признаком всех форм остеобластокластомы, отличающим её от туберкулёзных поражений кости, служит отсутствие остеопороза • Дифференциальная диагностика: исследует исключить дисплазии (хондрома, хондробластома, фиброзная дисплазия и др.) • Лечение остеобластокластом хирургическое. Щадящая резекция кости с удалением опухоли и одномоментной костной пластикой (ауто-, гомотрансплантаты либо замещение метилметакрилом) — метод выбора. При поражении опухолью позвоночника применяют лучевую терапию.
Остеоид-остеома. Одни авторы рассматривают остеоид-остеому как хронический очагово-некротический негнойный остеомиелит, другие относят остеоид-остеому к опухолям • Частота. Остеоид-остеому выявляют у лиц молодого возраста (11–20 лет), мужчины болеют в 2 раза чаще. Обычно остеоид-остеома — солитарная опухоль, локализующаяся в любом отделе скелета (чаще в длинных трубчатых костях). На первом месте по частоте поражения стоит бедренная кость, затем большеберцовая и плечевая кости • Клиническая картина. Боли, особенно по ночам, локализованные, усиливающиеся при надавливании на очаг. Кожные покровы без изменений. При локализации опухоли на нижних конечностях — хромота. Рентгенографически выявляют очаг деструкции костной ткани овальной формы с чёткими контурами. Вокруг очага — зона остеосклероза за счёт периостальных и в меньшей степени эндостальных изменений. Для уточнения характера поражения и более чёткого выявления очага показана КТ. Дифференциальную диагностику при остеоид-остеоме проводят с костным абсцессом Броди • Лечение хирургическое. После радикального удаления, как правило, остеоид-остеома не рецидивирует.
Остеома — одна из наиболее морфологически зрелых доброкачественных опухолей скелета, происходящая из остеобластов. Диагностируют чаще в детском возрасте, иногда бывает случайной рентгенологической находкой • Виды: компактная и губчатая. Губчатая остеома чаще локализуется в трубчатых костях. Компактная остеома может локализоваться в костях свода черепа, придаточных пазухах. Рентгенодиагностика остеом не представляет трудностей. Компактная остеома даёт однородную бесструктурную интенсивную тень. Губчатая остеома трубчатой кости по мере роста смещается в сторону от сустава; на всём протяжении прослеживается истончённый кортикальный слой. Опухоль имеет трабекулярную структуру. Рост опухоли экзофитный • Лечение — удаление опухоли с участком здоровой костной ткани и надкостницей.
Гемангиома — врождённая аномалия, при которой пролиферация клеток эндотелия приводит к образованию скоплений, напоминающих опухоль; из костей наиболее часто поражается позвоночник: в теле 1–2 позвонков выявляют разрастание капилляров или кавернозных полостей с частичной деструкцией • Клиническая картина: незначительные боли, усиливающиеся при надавливании на остистый отросток, движении, длительном сидении или хождении • Рентгенологическое исследование: исчерченность костной ткани, в поздних стадиях — склероз тела позвонка и компрессия • Лечение — разгрузка позвоночника: ношение жёсткого корсета, лучевая терапия, при компрессии спинного мозга — ламинэктомия.
МКБ-10 • D16 Доброкачественное новообразование костей и суставных хрящей
Остеома — это вид доброкачественной опухоли, образующейся на костях. Она имеет благоприятное течение, растёт медленно, не становится злокачественной, не поражает соседние ткани. Появляется обычно в возрасте 5-20 лет.
Акции

Запись на консультацию со скидкой 10%.



Консультация врача-хирурга по поводу операции бесплатно!
- Врачи
- Цены
- Остеома
- Что такое остеома?
- Причины развития опухоли
- Симптомы заболевания
- Виды остеом
- Диагностика
- Лечение
- Возможные осложнения
- Профилактика
- Популярные вопросы
Причины возникновения
Существует две теории возникновения остеом: из остатков эмбрионального хряща или из периоста зрелой кости. В ряде случаев возникновение остеом связывают с перенесенными воспалительным процессом или травмой Источник:
Торопова И.А. Особенности клинического течения остеомы носа и околоносовых пазух / И.А. Торопова // Вестник РУДН. - Серия Медицина. - 2005. - № 1(29). - С. 95-97. .
Считается, что развитию остеом также способствуют:
- травмы;
- переохлаждение;
- воспаление и перенесенные инфекции;
- некоторые заболевания (ревматизм, подагра, сифилис);
- генетическая предрасположенность.
Симптомы
Симптоматика опухоли зависит от того, в каком месте она расположена. Но выделяется ряд клинических признаков:
- находится на плоских, трубчатых костях, позвонках, в стенках придаточных пазух носа, на поверхности черепа;
- неподвижность;
- плотность;
- с гладкой поверхностью;
- с чёткими границами;
- не болит при надавливании.
Остеома может долго не давать о себе знать и не мешать, но если она вырастает слишком большой, то начинает давить на соседние ткани и кости, от чего появляется соответствующая симптоматика:
- болевые ощущения;
- если опухоль находится в носовых придаточных пазухах, опущение века (птоз), ухудшение зрения и т.д.
- проблемы с памятью, эпилепсия (при расположении на внутренней поверхности черепа);
- хромота (при локализации на костях ног);
- кровотечения из носа, трудности с дыханием (если опухоль находится в районе гайморовой пазухи).
Таблица симптоматики, в зависимости от расположения опухоли
Расположение опухоли
Описание симптомов
Задняя стенка лобной пазухи
Непреходящие головные боли, повышенное внутричерепное давление
Нижняя стенка лобной пазухи
Заметное невооруженным глазом выпячивание глазного яблока
Затрудненное дыхание через нос, отсутствие обоняния, двоение в глазах, опущение века, выпячивание глазного яблока, ухудшение зрения
Ухудшение зрения, боль
Головные боли, ухудшение памяти, повышение внутричерепного давления, судороги
Частые головные боли, эпилептические припадки
Бедренная, таранная, большеберцовая кости
Непривычная походка, опухлость ног, боли в мышцах во время ходьбы
Височная и теменная кости
Только эстетический дефект, неприятных симптомов нет
Опухоль мешает нормально ходить
Боль за грудиной
Разновидности остеом
В зависимости от происхождения остеомы бывают:
- Гетеропластические – формируются из соединительной ткани. Сюда относятся остеофиты. Обнаруживаются не только на костях, но в мягких тканях и органах – в диафрагме, местах крепления сухожилий, оболочках сердца и др.
- Гиперпластические – формируются из костной ткани. В эту группу входят остеоидные остеомы и остеомы.
Рассмотрим подвиды, которые относятся к двум основным группам.
1) Внутренние и наружные остеофиты.
- Внутренние называются "эностозы", они вырастают в канал костного мозга. Обычно одиночные, кроме остеопойкилоза. Не дают симптомов и обычно случайно обнаруживаются, когда человеку делают рентгенографию.
- Наружные называются "экзостозы". Они вырастают на поверхности костей, могут появляться без причины или из-за определенных патологических процессов. Беспричинные экзостозы обычно появляются на костях черепа, лицевых и тазовых костях. Могут не давать симптоматики и быть только эстетическим дефектом либо давить на соседние органы. В некоторых случаях случается перелом ножки экзостоза и происходит деформация костей.
2) Остеома – не отличается по структуре от костной ткани, обнаруживается обычно на лицевых и черепных костях, включая придаточные пазухи носа. Костная остеома в два раза чаще диагностируется у мужчин, в зоне лицевых костей – в три раза чаще. Почти всегда это одиночные опухоли, однако при болезни Гарднера могут вырастать множественные образования на длинных трубчатых костях. Безболезненны, не дают симптомов, но при сдавливании соседних структур появляется различная симптоматика. Отдельно выделяют множественные врожденные остеомы черепных костей, которые сочетаются с другими пороками развития.
3) Остеоидная остеома – высокодифференцированная костная опухоль. Однако имеет другую структуру – состоит из богатых сосудами элементов остеогенной ткани, зон разрушения костной ткани, костных балочек. Обычно бывает не боли 1 см в диаметре. Это частое заболевание, составляющее примерно 12% от всех доброкачественных костных опухолей.
Диагностика опухоли

Чтобы установить, что опухоль действительно является остеомой, проводятся следующие процедуры:
- рентген;
- компьютерная томография;
- магнитно-резонансная томография;
- риноскопия носа;
- гистологическое исследование части ткани опухоли.
Врач во время диагностики должен определить:
- степень функциональности пораженной конечности или ткани;
- болезненность опухоли при надавливании;
- скорость роста новообразования путем соотношения его размеров и длительности присутствия патологии у пациента;
- месторасположение остеомы.
Основной способ диагностики – рентгенография. На снимке это будет выглядеть как однородная по структуре округлая опухоль с четкими границами. Остеоидная остеома на снимке представляет собой нечеткий дефект – очаг деструкции.
- Рентгенография позволяет узнать: месторасположение остеомы в кости, строение опухоли, степень деструкции кости, на которой находится новообразование, – а также определить, единичная опухоль или это множественное разрастание.
- Доброкачественность опухоли подтверждается медленным ростом, правильной структурой и геометрией, четким контуром, минимальным обызвествлением.
- Также назначается анализ крови, потому что формула крови имеет большое значение.
- При очень маленьких остеомах рентгенография не информативна, поэтому проводится компьютерная томография, позволяющая визуализировать малейшие детали структуры опухоли и замерить размеры деструкции.
- В обязательном порядке проводится диффдиагностика с хроническим абсцессом Броди, рассекающим остеохондрозом, остеопериоститом, склерозирующим остеомиелитом, остеогенной саркомой. Это касается остеоидных остеом.
Лечение остеом
Если опухоль не причиняет больному неудобств, то специалисты медицинского центра "СМ-Клиника" рекомендуют наблюдательную тактику. Если небольшая остеома останавливается в росте, то ее не нужно лечить и удалять.
Лечение остеомы проводится только хирургическим путём. Показания к удалению следующие:
- слишком большой размер;
- боли, вызванные остеомой;
- косметический дефект.
Удаление проводится, если остеома сдавливает соседние органы, причиняя боль и дискомфорт, является эстетическим дефектом, меняет форму костей, вызывает сколиоз, ограничивает подвижность человека, провоцирует болевой синдром. Чаще всего специалисты центра "СМ-Клиника" удалению подлежат опухоли на пазухах носа, челюстях, в слуховых проходах, на бедренных и коленных суставах.
Подготовка к операции стандартная. Это анализы крови и мочи, ЭКГ, флюорография, консультации с терапевтом и анестезиологом. Вмешательство проводится под общим наркозом, в стационаре нужно провести от 1 до 3 дней, в зависимости от объема проведенной операции.
В ходе операции рассекаются мягкие ткани, доступ может быть наружным и внутренним – через слизистые оболочки рта и носа. Удаляется опухоль и часть мягких и костных окружающих ее тканей, чтобы избежать рецидива.
Основные способы удаления:
- кюретаж – наружный доступ, удаление опухоли, выскабливание очага новообразования;
- полное удаление – показано при остеомах в клиновидной пазухе;
- эндоскопическое удаление – проводится при малых размерах опухолей и сложностях доступа к ним, обязательно применяется КТ для контроля над ходом вмешательства, длительность операции – около двух часов.
Если удаление было проведено не полностью, то в 10% случаев возникает рецидив. Поэтому важно обращаться в надежную клинику и к опытному хирургу.
Еще один метод удаления остеом – выпаривание лазером. На опухоль направляется лазерный луч, который фактически выжигает ее. Обычно эта методика применяется при небольших новообразованиях.
Возможные риски, связанные с остеомами
Обычно опухоли не мешают больным, и они никогда не становятся злокачественными. Осложнения бывают, когда остеома давит на соседний орган или мягкие ткани. Тогда появляется ярко выраженная симптоматика, и появляется необходимость оперировать пациента. Самое серьезное осложнение остеомы – это абсцесс мозга.
Восстановление
После проведения операции по удалению опухоли, больному необходим период реабилитации в стационаре под наблюдением врачей для предотвращения возможных осложнений в виде инфекций. Также пациенту показана специальная диета с повышенным содержанием кальция для ускорения процесса регенерации тканей.
Профилактика
Специальных профилактических мер по предотвращению появления остеомы не существует. Врачи рекомендуют ежегодно делать рентген, чтобы своевременно выявить опухоль и при необходимости удалить.
Специалисты хирургического отделения медицинского центра "СМ-Клиника" успешно проводят операции по удалению различных видов остеом. Если вы заметили уплотнение на какой-либо кости, обратитесь к специалисту, который поставит диагноз и оперативно назначит лечение.
Специальной профилактики этой болезни нет. Основной причиной возникновения остеом считается генетическая предрасположенность.
- избегать травм;
- своевременно вылечивать болезни опорно-двигательного аппарата;
- проходить обследование при выявлении любых новообразований неясного происхождения.
Популярные вопросы
Нет. Остеома – доброкачественная опухоль. Она может вызывать неблагоприятные для здоровья последствия для здоровья, если прорастает в полость черепа. Но вероятность перерождения в рак близка к нулю.
Причины появления опухоли неизвестны. Установлена роль наследственной предрасположенности. Если у ваших родственников диагностирована остеома, у вас она появится с большей вероятностью, чем в среднем в популяции. Пусковым фактором роста остеомы может быть травма кости или острый воспалительный процесс. Существует также теория пороков внутриутробного развития. Поводом для её возникновения стал тот факт, что остеома чаще всего развивается на стыке лобной и решётчатой кости, где развиваются мембранные и хрящевые ткани во время эмбриогенеза.
Опухоль растёт очень медленно. В большинстве случаев она не опасна. Удаляют только клинически значимые остеомы, которые могут прорасти в орбиту или кости черепа. Операция также может проводиться по эстетическим показаниям.
- Кудайбергенова С.Ф. Остеома носовой полости / С.Ф. Кудайбергенова [и др.] // Вестник КАЗНМУ. - 2012. - № 2. - С. 92-93.
- Торопова И.А. Особенности клинического течения остеомы носа и околоносовых пазух / И.А. Торопова // Вестник РУДН. - Серия Медицина. - 2005. - № 1(29). - С. 95-97.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также:
- В чем на ваш взгляд состояла политическая привлекательность декретов
- Для какой категории населения ссср были введены паспорта в начале 1930 х гг
- Домашний арест как мера пресечения в уголовном процессе рб
- Какую льготу из перечисленных правительство установило для крестьян переселенцев
- Как посмотреть электронную медицинскую карту на госуслугах

