Что нужно сделать если при ознакомлении со свойствами гидроксидов на кожу руки попал кусочек едкого
Обновлено: 02.07.2024
Негнущиеся искривленные пальцы, ладонь неестественной формы, сильная боль – все это симптомы артроза кистей рук в запущенной стадии. В таком состоянии повседневные операции – прием пищи, завязывание шнурков, простое письмо – становятся непосильным трудом. К счастью, предупредить такое развитие событий вполне возможно, если быть внимательным к собственному здоровью и не упустить первых признаков недуга.
Кто в группе риска
Артроз кистей, или межфаланговых суставов пальцев, развивается в пожилом возрасте. Женщины подвержены ему в десять раз больше, чем мужчины. Особенно внимательным стоит быть тем:
- у кого в анамнезе родственников уже были случаи артроза, независимо от пораженного сустава (заболевание часто имеет наследственный характер);
- чей род деятельности связан с нагрузкой на кисти рук, например представителям сельского хозяйства, операторам компьютерного набора, швеям;
- у кого есть врожденные дефекты строения связочного аппарата кистей или межфаланговых суставов;
- кто перенес травмы;
- кто страдает ожирением;
- кому уже поставили диагноз ревматоидный артрит, псориаз или сахарный диабет.
У женщин в период менопаузы снижается синтез эстрогенов, что приводит к ряду заболеваний, среди которых – остеопороз и артроз, в том числе суставов кистей.

Занимаетесь ручным трудом? Обращайте внимание на малейшие проблемы с пальцами
Артроз межфаланговых суставов проходит такие стадии развития:
Как и в случае с заболеваниями других суставов, деформации в межфаланговых – прогрессируют очень медленно, поэтому человек может долго не замечать проблемы. А ведь даже малейший дискомфорт в пальцах должен насторожить.
- На первой стадии распознать артроз кистей можно по характерному хрусту в пальцах при разгибании и сгибании. Боль незначительная, ноющая, тупая или распирающая, бывает периодически, например, после сильных нагрузок. Иногда на межфаланговых сочленениях появляется припухлость.

Уже на первой стадии артроза пальцы могут периодически опухать
- На второй стадии боль становится интенсивнее и продолжительнее, особенно в ночное время. В суставах появляются пульсация и жжение. На месте припухлостей, как правило, симметрично на обеих руках, заметны наросты из костной ткани – узелки Гебердена. Человеку становится дискомфортно двигать уже слегка деформированными пальцами.

Узелки Гебердена – характерный симптом второй стадии артроза кистей
- Третья стадии говорит о полном разрушении хрящевой ткани межфаланговых суставов. Костные разрастания увеличиваются в размерах, сливаются, что приводит к искривлениям пальцев и полному ограничению их подвижности. Человек испытывает постоянную ноющую боль. Часто появляются анкилозы – участки сросшихся костных поверхностей.
Главные принципы лечения артроза кистей рук
Выбор методов лечения в традиционной медицине зависит от стадии заболевания. Пока хрящ не разрушен, имеет смысл пробовать разные подходы:
- прием хондропротекторов для улучшения питания и восстановления обменных процессов в хрящевой ткани (курсы достаточно длительные и результат дают не сразу);
- прием нестероидных противовоспалительных средств;
- если на фоне артроза развился синовит или артрит, имеющий воспалительную природу, часто назначают кортикостероидные гормоны.
Медикаментозное лечение артроза и остеоартроза кистей направлено на то, чтобы избавить человека от боли и уменьшить симптоматику. Однако полностью излечить болезнь с их помощью или добиться стойкой ремиссии на период в год-два с их помощью достаточно сложно.


Медикаментозное лечение артроза кистей направлено на борьбу с симптомами, а не с причиной
Кисти рук состоят из самых хрупких, подверженных поражениям суставов. Улучшить в них кровообращение и поддержать хорошее физическое состояние помогают простые упражнения:
Какие еще методы практикуют
- Мануальное воздействие на межфаланговые суставы – перкуссионный массаж, вытяжение пальцев, разминание.
- Лечебная физкультура – сжимание и разжимание пальцев.
- Физиотерапия – парафиновые и озокеритовые аппликации, лазеро- и магнитотерапия.
Процедуры, о которых идет речь, выступают вспомогательными в комплексном лечении артроза, требуют много усилий и времени, при этом дают незначительный облегчающий эффект.

Гимнастика при артрозе кистей улучшает кровообращение
Как правильно питаться при артрозе кистей
Прием хондпропротекторов и других медпрепаратов не имеет смысла, если не обеспечить хрящевые ткани правильным питанием. Диетологи и медики рекомендуют при таком диагнозе употреблять красную рыбу лососевых пород, растительные масла и орехи. Эти продукты являются оптимальным источником полиненасыщенных жирных кислот.
Очень важно разнообразить рацион витаминами группы В и фолиевой кислотой, которые содержатся в хлебе грубого помола, пророщенных злаках, фасоли, белокочанной капусте, чечевице, бананах и кисломолочной продукции. Табу накладывается на алкоголь и высококалорийные блюда.
Внутрисуставные инъекции при артрозе кистей
При артрозе страдает не только хрящевая ткань: изменяется вязкость и количество синовиальной жидкости, что способствует трению суставов и их деформациям. Именно поэтому эффективно при таком диагнозе сосредоточиться на восстановлении суставной жидкости, поскольку это избавит от первопричины проблемы, а с ней и от симптомов.
Опасно ли это?
Многие люди с диагнозом артроз опасаются внутрисуставных инъекций. На самом деле введение синтетического эндопротеза под контролем медиков не несет в себе никакой опасности:
- молекулы препарата инертны и не взаимодействуют с тканями организма, поэтому средство не вызывает отторжения или аллергий;
- лекарство не имеет побочных действий, возможно незначительное жжение в суставах, которое купируется анальгетиками или проходит самостоятельно спустя 12-24 часа.
На фоне остальных способов лечения артроза внутрисуставные инъекции Noltrex имеют значительное преимущество: и медики, и пациенты отмечают их эффективность и безопасность, а главное – быстрый результат!
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.

В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.

Опухоль давит на мозг, влияя на его работу.
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга

На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга; покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга; , особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
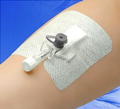
Вероятность инфильтрации и экстравазального введения значительно уменьшается, если медицинская сестра понимает причины этих явлений, правильно выбирает вену для пункции или катетеризации и оборудование, а также тщательно следит за пациентом.
В соответствии со стандартами сестринской практики, инфильтрацией называется непреднамеренное введение раствора лекарственного средства в ткани, окружающие вену. Такие лекарственные средства могу вызывать раздражение окружающих тканей, если они окажутся в подкожной клетчатке, если же они выливаются на кожу, может развиваться контактный дерматит. Экстравазация — это введение значительного количества раствора лекарства мимо вены, и в некоторых случаев она сопровождается даже тканевыми некрозами.
В связи с этим, надо помнить, что некоторые растворы лекарственных средств не предназначены для ведения в периферические вены. Инфильтрация и экстравазация возникают чаще всего тогда, когда катетер не полностью находится в просвете вены, или же в стенке вены есть разрыв, который способствует утечке раствора. Причины этого явления:
- Катетер введен в вену неправильно;
- Вена повреждена, вокруг имеется отек клетчатки, который препятствует правильному току крови, раствор задерживается и вытекает в окружающие ткани;
- Внутри вены или вокруг катетера формируется тромб, который задерживает раствор, он выходит в окружающие ткани. Также при этом развиваются флебит или тромбофлебит;
- Катетер прокалывает или развивает противоположную стенку вены, что также может сопровождаться флебитом или тромбофлебитом;
- Катетер вытягивается из просвета вены при движении пациента или вследствие ненадежной фиксации.
Хотя чаще всего инфильтраты и экстравазаты возникают при инфузии в периферическую вену, эти осложнения могут развиваться и при использовании центральных венозных катетеров и имплантируемых портов. В этом случае последствия могут быть катастрофическими вследствие большого объема используемого раствора, и еще потому, что эти устройства используются для введения концентрированных и вязких растворов.
В большинстве случаев инфильтраты не приводят к тяжелому поражению тканей, но для пациента они очень некомфортны. Также приходится удалять катетер из вены и устанавливать новый, что может уменьшить число потенциально доступных вен, отнимает время и увеличивает затраты.
Самые серьезные последствия наступают, когда вне просвета сосудов оказываются раздражающие растворы, например, содержащие кальций, калий или препараты для химиотерапии. Повреждение тканей может напрямую зависеть от рН раствора: сильно щелочные или кислые растворы вызывают самые настоящие химические ожоги. Значительно концентрированные лекарственные препараты могут даже вызывать некроз тканей.
Степень повреждения при инфильтрации или экстравазации может зависеть от того, как быстро будут предприняты все меры, так как даже небольшое количество жидкости создает компрессию и повреждение. При раннем выявлении и лечении инфильтратов и экстравазатов можно предупредить повреждение нервов и тканей, и предупредить хирургическое вмешательство. Неспособность своевременно распознать эти осложнения может привести к стойкой деформации, и потере функции, даже в том случае, если пациенту будет проведена реконструктивная операция. Часто такие ошибки заканчиваются судебным процессом.
Чтобы избежать проблем, нужно быть настороженным в отношении признаков и симптомов инфильтрации и экстравазации, которые включают в себя:
Дискомфорт и жжение при инфузии раздражающего или вязкого раствора может указывать на повреждение сосуда. Жалоба на боль в месте установки катетера или иглы в вену — это основной признак того, что нужно быстро вмешиваться. В этом случае необходимо принять следующие меры:
- Прекратить инфузию;
- Если нет противопоказаний, установить катетер в вену на другой руке;
- При инфильтрате — наложить компресс, если произошла экстравазация, особенно хлорида кальция — срочно приглашайте врача.
До введения вязкого, могущего вызвать сужение сосуда, или токсичного раствора лекарственного средства, необходимо знать, какие нейтрализующие вещества (антидоты) применяются при экстравазации и инфильтрации.
Для предотвращения инфильтрации, нужно выбирать подходящую вену. Выбирайте гладкую и упругую вену, которая не похожа на веревку с узлами. Избегайте сгибательных поверхностей суставов, так как здесь смещение катетера происходит особенно часто. Если такое место — единственное, куда можно установить катетер, используйте шину. Если пациент в сознании, инфузия долгая, а ему хочется двигаться, и например, читать книжку, то лучше избегать использования вен кисти.
Чаще всего оптимально катетеризировать вены предплечья, особенно внутренней его части. Кости — это естественная шина, вены достаточно хорошо фиксированы, поэтому вероятность смещения катетера значительно уменьшается.
Начинайте выбирать вену на предплечье так низко, насколько это вообще возможно (не стоит использовать место сделанной недавно венепункции), но не стоит ипользовать вены на внешней поверхности предплечья около запястья, так как там близко проходят нервы. Лучше не использовать вены внутренней части ниже локтя (антекубитальная ямка) — инфильтрацию в этой зоне очень легко просмотреть и она бывает немаленькой. При значительно инфильтрации в антекубитальной ямке жидкость сдавливает важные анатомические структуры и может привести к повреждению нервов и некрозу тканей.
Чтобы раствор лекарственного препарата максимально смешивался с кровью, выбирайте катетер минимально возможного диаметра, это позволит крови смешиваться с инфузатом, и обеспечить его адекватное разведение.
Всегда водите иглу срезом вверх, чтобы уменьшить риск сквозного прокола вены, тщательно фиксируйте катетер, чтобы он не смещался, особенно у детей и пожитых.
После того, как врач установит катетер в центральную вену, или медсестра — периферическую, место пункции проверяют каждые час-два, особенно если проводится длительная инфузия. Убедитесь, что место пункции вены хорошо видно (лучше применять прозрачные заклейки, а не марлевые салфетки).
Регулярно проверяйте, не появилось ли напряжения и отека в месте введения катетера. Спрашивайте пациента, нет ли боли, если говорить он не может, проверяйте место пункции чаще. Если вы заметите инфильтрацию или экстравазацию, сразу же прекращайте инфузию, и проверяйте, что произошло. Если инфильтрат большой, или раствор был раздражающий — немедленно зовите врача. Если катетер остался на месте, можно попробовать шприцом аспирировать часть попавшей в ткани жидкости, также через катетер можно вести антидот.
После удаления катетера больную руку надо держать в приподнятом положении (например, на подушке), и приложить холодный компресс, если это лекарства для химиотерапии — то теплый компресс. Если появляется некроз (обычно через может быть необходимой консультация хирурга.
Как документировать осложнения инфузионной терапии
Во-первых, нужно измерить участок измененных тканей, чтобы потом можно было оценить эффективность лечения. Обязательно нужно отслеживать состояние кожи и мягких тканей, чтобы избежать тяжелых осложнений, также это помогает оценить качество медицинской помощи.
Применение устройств для фиксации конечности, особенно в детской и гериатрической практике, может давать удивительные результаты: частота смещения катетеров может снизиться до нуля, и не будет тяжелых последствий. Соблюдение описанных выше несложных приемов может предотвратить осложнение. Ну а если оно все-таки возникло, то последствия можно сделать минимальными, если быстро и адекватно реагировать на случившееся.
Отдельно — о центральных венозных катетерах и имплантируемых портах
В соответствии с международными стандартами, раствор лекарственного средства, имеющий рН менее 5 и более 9, не должен вводиться через периферические вены. Например, это — ванкомицин (pH, ∼2.4) и фенитоин (pH, ∼12). То же самое касается и растворов, содержащих более 5% гидролизата белков, или 10% глюкозы.
Поскольку экстравазация такого раствора может иметь катастрофические последствия, то все их вводят через центральный венозный катетер или имплантируемый порт. Если приходится однократно вводить такой раствор в периферическую вену, то его вводят через толстый катетер, через боковой порт во время инфузии физиологического раствора, предпочтительнее иметь отдельный катетер для таких целей.
При введении вязкого или раздражающего раствора через центральный венозный катетер, всегда следует проверять обратный ток крови по катетеру, и часто делать это повторно во время инфузии. Если обратного тока крови нет, то это можно указывать на выход катетера из просвета вены, и утечке раствора в окружающие ткани. Также может быть тромбоз катетера — в этом случае срочно останавливайте инфузию и зовите врача во избежание тяжелых последствий.
Иногда врач проводит контрастное исследование под контролем рентгена, чтобы убедиться в проходимости катетера и может растворить тромб.
Если венозный доступ осуществляется через имплантируемый порт, важно выбирать иглу адекватной длины, чтобы она не выскочила из порта, и раствор не ушел бы в окружающую клетчатку. Если же игла окажется слишком длинной, то это может привести к повреждению мембраны порта, в результате чего экстравазация будет происходить уже через мембрану.
Когда инфузия лекарственного средства проводится через имплантируемый порт, нужно часто осматривать место установки порта, как и при работе с периферическим венозным катетером, чтобы своевременно выявить любую утечку или отек подкожной клетчатки рядом с портом. Если пациент жалуется на ЛЮБОЙ дискомфорт, немедленно прекращайте инфузию и посмотрите, что случилось. При подозрении на проблемы с портом — срочно зовите врача. Иногда порт может отсоединяться от катетера, и в этом случае пациенту нужна немедленная операция.
Шкала оценки инфильтравии в месте инфузии (Journal of Infusing Nursing, 2006)
0 баллов — нет никаких симптомов
1 балл — напряженная кожа, отек до 2.5 см в диаметре, холодная наощупь кожа, боль может быть, а может и не быть
2 балла — Кожа натянута, отек от 2 до 12 см в любом направлении, кожа холодная наощупь, боль может быть, а может и не быть
3 балла — кожа напряжена и просвечивает, большой отек — больше 15 см, в любом направлении, кожа холодная наощупь, боль средняя или умеренная, может быть онемение
4 балла — Кожа напряжена, просвечивает, плотная, может быть даже повреждена, обесцвечена, имеется выраженный отек, более 15 см, в любом направлении, отек глубокий, есть нарушения кровотка, боль от умеренной до выраженной, могут быть синяки
К последней, самой тяжелой степени инфильтрации, также относится утечка любого препарата крови, раздражающего или очень вязкого раствора.


Интоксикация организма
Интоксикация организма - признаки, симптомы | Фитомуцил Сорбент Форте
Интоксикация - это отравление организма токсичными веществами. Что делать при интоксикации организма, как срочно ее убрать, о симптомах и лечении - узнаем в статье. Фитомуцил Сорбент Форте.
Фитомуцил Сорбент Форте
Интоксикация организма— общее понятие, которое характеризует отравление психоактивными и другими веществами. Оно подразумевает целый комплекс симптомов, развивающихся на фоне отравления. Интоксикацию можно определить как по внешним проявлениям и симптомам, так и по данным лабораторных исследований в ряде случаев.
Существует множество токсических компонентов и видов интоксикаций, не связанных с приемом спиртных напитков. Поэтому была разработана классификация, определяющая путь попадания вредных веществ в организм и механизмы развития отравления.
Классификация интоксикаций
Выделяют две обширные группы интоксикаций. Экзогенная предполагает попадание токсинов в организм извне. Лечением таких состояний занимаются врачи-токсикологи, реже — инфекционисты в случаях, когда заболевание вызвано вырабатывающими экзотоксины возбудителями (например, столбняк). Симптомы интоксикации в этом случае специфические. Терапия подразумевает обязательное применение анатоксинов или антидотов. Экзогенная интоксикация, вызванная внешними факторами, развивается при попадании в организм природных или синтетических токсинов. К экзогенной интоксикации относят следующие виды:
- пищевая токсикоинфекция;
- алкогольное отравление;
- лекарственная интоксикация;
- отравление нитритами, тяжелыми металлами и пр.
При эндогенной интоксикации токсины вырабатываются непосредственно в организме больного. В этом случае синдромы различаются по степени тяжести. Интоксикация возникает в результате того, что в организме накапливаются токсичные вещества. Есть несколько видов таких субстанций:
- продукты нормального обмена веществ, которые скапливаются в чрезмерно высоких концентрациях: кетоновые тела, молочная кислота, мочевина и пр.;
- продукты нарушения обменных процессов: спирты, карбоновые кислоты, альдегиды и др.;
- вещества, образующиеся в результате клеточного распада из патологических очагов (фактор некроза опухолей) или из желудочно-кишечного тракта (липаза, катионные белки и пр.);
- биологически активные вещества: серотонин, интерфероны и т. д.
К причинам интоксикации собственными продуктами и веществами относятся нарушения механизмов адаптации организма: ослабление защитных сил, газообмена и др. В этом случае теряется баланс реакции тканей. Это сбивает обменные процессы и гомеостаз (постоянство внутренней среды). При этом вещества становятся эндотоксинами, не являясь таковыми в условиях нормального здоровья человека.
Интоксикации классифицируются по степени тяжести признаков, а также давности развития синдрома. Выделяют следующие виды:
Острая. Это состояние, которое возникает в результате однократного, кратковременного воздействия токсинов. Симптомы острой интоксикации выраженные, нарастают быстро. К экзогенной (внешней) интоксикации относятся: пищевое отравление, употребление большого количества алкоголя, лекарственных средств, попадание в организм растительных ядов и пр. Важно как можно быстрее получить медицинскую помощь. Несвоевременное лечение может повлечь фатальные последствия.
Хроническая. Это состояние обусловлено длительным воздействием токсинов в организм, обычно в малых дозах и с перерывами. Такая интоксикация может быть результатом поступления отравляющих веществ из внешней среды. Например, при курении, работе с ядохимикатами, а также во время приема медикаментов. Токсины часто вырабатываются в организме из-за болезни или нарушения метаболизма. Отравление может протекать со скрытыми симптомами или проявляться в выраженной форме.
Синдром интоксикации классифицируют по степени тяжести на легкий, средней тяжести, тяжелый и смертельный.
Симптомы и проявления
Признаки интоксикации организма очень разнообразны. Они зависят от конкретного токсина и пути его попадания в организм, длительности воздействия, исходного состояния здоровья человека и других факторов. Обычно острая интоксикация приводит к появлению следующих симптомов:
- тошнота, рвота;
- подъем температуры тела;
- ломота в мышцах;
- головная боль;
- расстройства пищеварения;
- нарушения функции нервной системы: сонливость, возбуждение, нарушения координации и пр.
У хронической интоксикации чаще встречаются общие признаки нарушения работы печени и почек, ЖКТ, нервной системы. Интенсивность их проявлений зависит от состояния выделительных систем организма. Как правило, развивается токсический гепатит, характеризующийся такими проявлениями:
- тяжесть и боль в правом боку;
- увеличение размеров печени;
- сниженный аппетит;
- тошнота и горечь во рту;
- повышенное газообразование;
- диарея, кожный зуд, высыпания;
- субфебрилитет (температура тела до 37–37,5 °С);
- повышенная утомляемость;
- непереносимость привычных нагрузок.

При хронической интоксикации любого происхождения симптомы чаще всего стертые. Но по мере накопления токсинов симптоматика становится более явной. Основными признаками выступают анемии, дерматиты, снижение сопротивляемости инфекциям, склонность к аллергии, нарушения функции пищеварительной системы.
Особенности терапии острой и хронической интоксикации
Важно правильно определить вид интоксикации, оценить степень тяжести отравления, выявить сопутствующие заболевания и общее состояние здоровья. Большинство хронических интоксикаций лечится на дому путем изменения режима питания и отказа от пагубных привычек. Работникам вредных производств стоит задуматься о смене места труда. Первый этап —очищение организма. Второй этап — восстановление нормального функционирования ЖКТ, который можно рассматривать как единую фабрику, отвечающую за наше здоровье. В качестве медикаментозной терапии назначают гепатопротекторы, чтобы усилить детоксикационную функцию печени и защитить ее от негативного воздействия; альгинаты для связывания и выведения химических элементов и токсических соединений, жидкий хлорофилл, сорбентыи другие средства для детоксикации.
Помощь при острой интоксикации:
- По возможности убрать отравляющие вещества. Основная задача — профилактика осложнений со стороны различных органов и систем, возникающих при длительном воздействии токсинов. Например, при реакции на медикаменты нужно обсудить с врачом перспективу временной отмены лекарственной терапии или возможность подбора другого средства.
- Выполнить промывание желудка. У этого метода есть строгие противопоказания: бессознательное состояние, подозрение на желудочное кровотечение.
- Употребить большой объем жидкости — щелочной минеральной воды без газа, чистой воды, отвара ромашки или шиповника. Для выведения токсинов необходимо пить не менее 35 мл воды на 1 кг веса. В жаркое время года доза должны быть выше — 40−45 мл.
- Принять энтеросорбенты. Лучше отдать предпочтение препаратам на основе натуральных компонентов, не повреждающих ЖКТ.
- При выраженных симптомах — провести инфузионную терапию для коррекции водно-электролитных нарушений. Выполняется в условиях стационара квалифицированными специалистами.
Важно понимать, что при любом недомогании, связанном с интоксикацией, нужно незамедлительно проконсультироваться с врачом.

Интоксикации у беременных женщин — довольно частое явление. Помощь при токсикозах и гестозах включает прием энтеросорбентов. Подбирать препарат, рассчитывать дозу и разъяснять правила приема должен врач.
Метод энтеросорбции широко применяется при интоксикациях различного типа. Энтеросорбенты помогают связать и вывести токсические продукты— эндотоксины и экзотоксины, при этом не меняя состава кишечной микрофлоры. Кроме того, эти препараты способны не только впитывать токсические вещества, образующиеся в кишечнике, но и связывать токсические продукты, которые в него поступают. Некоторые средства способны фиксировать на своей поверхности бактерии и вирусы, являющиеся причиной отравления.
Впитывание и выведение ядов и токсинов такими препаратами позволяет получить сразу несколько терапевтических эффектов:
снизить нагрузку на органы выделительной системы;
предупредить развитие нарушений;
восстановить целостность слизистых оболочек кишечника и улучшить его кровоснабжение;
ослабить аллергические реакции.
При выборе энтеросорбента лучше отдавать предпочтение препаратам, которые не повреждают слизистую ЖКТ. Угольные сорбенты и лекарства на основе волокон древесины действуют довольно жестко. Поэтому врачи редко назначают их при интоксикациях.
Среднетяжелое и тяжелое течение заболевания предусматривает госпитализацию. В этом случае проводится инфузионная терапия — ставятся капельницы по показаниям. Капельницы снижают концентрацию вредных веществ в крови и ускоряют естественную детоксикацию организма за счет усиления диуреза. Для инфузионного введения чаще всего используют физрастворы, растворы глюкозы и другие вещества.
В ряде случаев врач может назначить препараты с мощным антиоксидантным и антигипоксическим эффектом. Препараты янтарной кислоты обладают в том числе нейропротекторным, дезинтоксикационным, гепатопротекторным действием.
Иногда в медицинской практике применяются иммуномодуляторы. Такие средства стимулируют защитные механизмы и обладают цитопротекторным (противонекрозным) действием.
Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Наш организм может полноценно жить и развиваться лишь в том случае, если между ним и средой обитания постоянно происходит обмен веществ. Одной из важнейших форм связи организма с окружающей средой, не прерывающейся в течение всей жизни человека, является связь через дыхательную систему. Нос, являющийся начальным отделом дыхательного тракта, представляет собой мощный защитный барьер, информирующий центры о контакте с различными агентами внешней среды, осуществляющий кондиционирование вдыхаемого воздуха, задерживающий и обезвреживающий вещества, которые могут поступить в организм с воздухом [7].
Ведущая роль в защитной функции носа принадлежит слизистой оболочке, которая покрыта псевдомногослойным эпителием, состоящим из мерцательных, бокаловидных, а также коротких и длинных вставочных эпителиоцитов. Мерцательная клетка на своем свободном конце имеет многочисленные реснички.
.jpg) |
| Рис. Строение слизистой оболочки полости носа |
Реснитчатые клетки имеют по 250–300 ресничек длиной 7 и высотой 0,3 микрона. Каждая ресничка состоит из 9 пар микротрубочек, расположенных в виде кольца и окружающих две непарные центральные микротрубочки. Движение ресничек мерцательного эпителия слизистой оболочки носа осуществляется посредством скольжения микротрубочек. Движение ресничек строго направлено — от преддверия полости носа в сторону носоглотки. Мукоцилиарный клиренс обеспечивается назальным секретом. Источник секрета, покрывающего эпителий полости носа, — слизистые железы слизистой оболочки носа, бокаловидные клетки, транссудация из субэпителиальных капилляров, слезных желез, секрет специализированных Боумановых желез из ольфакторной зоны носа [7] (рис.).
Объем назальной секреции за 24 ч составляет от 100 мл до 1–2 л. Слизистая оболочка задних двух третей полости носа обновляется каждые 10–15 мин. Функция ресничек оптимальна при температуре 28–33 °C, достаточном количестве секрета с рН 5,5–6,5. Потеря влаги, понижение температуры до 7–10 °C, увеличение рН секрета более 6,5 вызывает прекращение колебания ресничек [8, 11].
Слизистая оболочка полости носа является первым барьером защиты дыхательных путей, поэтому на слизистой оболочке полости носа ежесекундно осаждаются тысячи микроорганизмов. Большинство из них являются представителями сапрофитной микрофлоры и не причиняют человеку никакого вреда, тогда как другие способны спровоцировать развитие инфекционного заболевания. При инфекционном рините размножение микробов на слизистой носа приводит к ее повреждению и отслаиванию верхней части эпителия. Этот процесс и объясняет все проявления насморка: чувство жжения в носу, истечение слизи (экссудата), заложенность носа, изменения голоса (гнусавость) и др. [9].
Ринит редко бывает самостоятельным заболеванием. Чаще всего насморк является симптомом какой-либо другой нозологической формы. Насморк наблюдается при различных ОРВИ или ОРЗ (грипп, парагрипп, аденовирусная инфекция, корь и др.). Острые респираторные заболевания являются наиболее распространенными в структуре инфекционных заболеваний. В России ежегодно регистрируется около 50 млн случаев инфекционных заболеваний, из них до 90% случаев приходится на острые респираторные вирусные инфекции. При патологии ЛОР-органов в первую очередь страдает слизистая оболочка с ее железистыми клетками.
Помимо инфекционных заболеваний, в индустриально развитых странах в настоящее время от 10% до 20% населения страдают острыми аллергическими заболеваниями. Кроме того, в патогенезе воспалительных заболеваний верхних дыхательных путей наряду с местным и общим воздействием возбудителя играют роль сенсибилизация организма и иммунологические сдвиги непосредственно в слизистой оболочке носа и околоносовых пазух [4].
Слизистая носа является той зоной, которая подвергается воздействию самых разнообразных инородных частиц. Молекулы аллергенов чрезвычайно быстро вызывают аллергическую реакцию, вследствие чего уже через минуту после проникновения аллергенов возникают чиханье, зуд в полости носа, ринорея [5, 6].
В качестве других этиологических факторов поражения слизистой оболочки могут быть неблагоприятная экология, профессиональные вредности, вредные привычки (табакокурение, наркомания). В городе, непосредственно у поверхности земли, обнаруживается наибольшая концентрация всех видов ксенобиотиков — свободно-радикальные соединения, канцерогены, соли тяжелых металлов, все виды аллергенов, ну и, конечно, патогенные микроорганизмы. Слизистая оболочка носа, полости рта и глотки находится в постоянном контакте с вдыхаемым воздухом и, таким образом, подвергается воздействию вредных факторов внешней среды, что приводит к ее отеку. В любом случае возникают условия, при которых слизистая носа легко инфицируется, реагируя появлением значительного отека [3].
Принимаемые при различных заболеваниях лекарственные препараты в качестве побочного действия часто дают субатрофию слизистой оболочки полости носа за счет системного действия, что особенно важно у представителей голосоречевых профессий в связи с наступающими изменениями в резонаторном тракте [1, 10].
При некоторых заболеваниях, например, при сахарном диабете, за счет нарушений в микроциркуляторном русле часто развиваются атрофические и субатрофические риниты. С учетом распространенности данного заболевания, в частности, в связи со снижением возраста впервые заболевших (трудоспособное население) проблемы увлажнения слизистой оболочки полости носа носят социальный характер.
Как показывают исследования, население планеты стареет, увеличивается средняя продолжительность жизни и соответственно возрастают требования к качеству жизни в данной группе населения. Известно, что со снижением уровня половых гормонов, обусловленных менопаузой у женщин и снижением функции половых желез у мужчин, вероятность развития субатрофических и атрофических процессов на коже и слизистых резко возрастает.
Таким образом, в нормализации функции слизистой оболочки полости носа ведущими направлениями терапии являются:
1) стимуляция кровообращения местного и общего, т. е. усиленное снабжение слизистой оболочки питательными веществами;
2) увлажнение слизистой оболочки носа и препятствование образованию корок;
3) борьба с местной патологической микрофлорой.
Таким принципам отвечают препараты топического действия, содержащие важнейшие микроэлементы, регулирующие реологические свойства слизи. Считается, что содержащиеся в изотоническом растворе микроэлементы, такие как Са, Fе, К, Мg, Сu, способствуют повышению двигательной активности ресничек, активизации репаративных процессов в клетках слизистой оболочки носа и нормализации функции ее желез [7]. Перечисленные микроэлементы содержатся в препаратах, которые готовят из морской воды, стерилизуя ее и доводя содержание солей до изотонической концентрации, и из воды минеральных источников, обладающей лечебными свойствами.
Известно, что морская вода очень полезна для человеческого организма, так как содержит много ценных микро- и макроэлементов. Морская вода активизирует все жизненные процессы организма, повышает его сопротивляемость к различным заболеваниям, она обладает местным антисептическим действием.
Целебные свойства морской воды:
- Промывание полости носа морской воды оказывает антибактериальное действие, смывая пыль, вирусы и бактерии.
- Полоскание горла теплой морской водой лечит заболевания горла и восстанавливает голосовые связки.
- Морские ванны и воздух стимулируют эндокриную систему.
- Морская вода ускоряет заживление ссадин и порезов благодаря содержанию большого количества солей и микроэлементов.
- Полоскание рта теплой морской водой укрепляет зубы и десны.
Одним из новых препаратов этой группы является Отривин Море [2], представляющий собой очищенный, деконтаминированный изотонический раствор океанической воды из Бретани, добываемой в экологически чистом районе Атлантического океана, богатой натуральными микроэлементами. Он содержит 18 минералов и микроэлементов.
Благодаря такому составу препарат Отривин Море идеально подходит для защиты слизистой оболочки носа от неблагоприятных условий города, а также для облегчения носового дыхания во время болезни. Отривин Море обеспечивает быструю элиминацию возбудителей и аллергенов, то есть многократно снижает их концентрацию и способствует механическому очищению поверхности слизистой оболочки носа. Помимо этого, Отривин Море стимулирует клетки мерцательного эпителия, способствует нормализации выработки слизи и ее разжижению, а также повышает местный иммунитет. Важным преимуществом препарата является отсутствие какого-либо системного действия на организм пациента, что крайне важно для людей, страдающих различными соматическими заболеваниями и опасающихся приема традиционных топических вазоконстрикторов из-за риска развития побочных эффектов. Кроме того, у пациента появляется возможность снизить дозировку других лекарственных средств, применяемых для комплексного лечения, и ускорить выздоровление.
Отривин Море можно использовать как в профилактических и лечебных целях, так и для ежедневной гигиены полости носа. Новинка не содержит консервантов и дополнительных химических ингредиентов. Основными показаниями для назначения препарата являются острый ринит (включая аллергический) и заложенность носа. При насморке и аллергии Отривин Море облегчает дыхание, деликатно очищая носовые ходы, а также оказывает антисептическое действие. Кроме того, средство можно использовать для гигиены полости носа перед применением других лекарственных препаратов. В целях профилактики возможно использование препарата Отривин Море в период эпидемий различных вирусных заболеваний, что препятствует развитию различных форм инфекционного процесса на слизистой носа. Препарат также может применяться с целью гигиены полости носа, эффективно очищая слизистую носа и бережно увлажняя ее. Натуральный состав Отривин Море не только обеспечит высокую безопасность проводимого лечения, но и позволяет применять препарат для промывания носа при аллергии.
Многие назальные спреи вызывают дискомфортные ощущения при их приеме, что связано с раздражением слизистой оболочки полости носа. Отривин Море в форме назального душа лишен данного побочного эффекта. Бережно промывая полость носа, препарат удаляет пыль, бактерии и секрет и предотвращает ее пересыхание, тем самым оберегая от раздражающего воздействия внешних факторов, что особенно важно людям, работающим в помещениях с чрезмерно сухим воздухом (например, там, где установлены кондиционеры или возле нагревательных приборов).
Большое значение имеет форма выпуска препарата. При использовании носовых капель большая часть введенного раствора стекает по дну полости носа в глотку. В этом случае не достигается необходимый лечебный эффект. В этом плане намного более выгодным выглядит назначение дозированных аэрозолей, так, особенностью препарата Отривин Море является выпуск в форме назального спрея.
Также Отривин Море можно использовать и для ежедневной гигиены полости носа. Эта процедура известна уже с древности и важна для нашего здоровья не менее, чем чистка зубов. В современном мире, в тесных и пыльных мегаполисах, ежедневное профилактическое промывание носа морской водой приобрело особую актуальность.
Для удобства пациентов Отривин Море выпускается во флакончиках оптимального объема — 50 и 100 мл, которые будут уместны и в домашней, и в дорожной аптечках. Кроме того, флакон Отривин Море снабжен универсальной насадкой, подходящей для всей семьи и может быть рекомендован детям с трехмесячного возраста. При этом распыляющий наконечник обеспечит аккуратное и равномерное увлажнение полости носа, а специальный клапан, защищающий лекарство от попадания в него микроорганизмов, гарантирует длительный срок использования после первого применения.
Таким образом, препарат Отривин Море является надежным средством, очищающим слизистую оболочку носа у взрослых и детей, восстанавливая ее физиологическую функцию, не вызывая при этом ее сухости и обладая стойким длительным эффектом, предотвращая тем самым развитие грозных осложнений и одновременно бережно воздействуя на ее структурные компоненты. Отривин Море может применяться как для лечения, так и для профилактики насморка, а также для защиты слизистой носа от раздражающего воздействия окружающей среды.
Литература
- Волошина И. А., Туровский А. Б. Ирригационная терапия атрофического ринита. С. 1906.
- Государственный реестр лекарственных средств. М.: МЗ РФ, 2008.
- Гуров А. А. Отек слизистой оболочки верхних дыхательных путей. Как с ним бороться? 1254 с.
- Карпова Е. П., Усеня Л. И. Топические деконгестанты для терапии воспалительных заболеваний полости носа и околоносовых пазух у детей. С. 18.
- Марков Г. И. Транспортная функция мерцательного эпителия слизистой оболочки полости носа при воспалительных заболеваниях // Вестник оториноларингологии. 1985. № 4. С. 36–37.
- Пальчун В. Т., Магомедов М. М., Лучихин Л. А. Оториноларингология. М.: Медицина. 2002. 576 с.
- Пискунов Г. З., Пискунов С. З. Клиническая ринология. М., 2002. 390 с.
- Плужников М. С., Шантуров А. Г., Лавренова Г. В., Носуля Е. В. Слизистая оболочка носа. Механизмы гомеостаза и гомокинеза. СПб. 1995. С. 5–18.
- Рязанцев С. В. Современные деконгестанты в комплексной терапии острых и хронических заболеваний ЛОР-органов // Российская оториноларингология. 2008, № 6 (19).
- Deitmer T., Scheffler R. The effect of different preparations of nasal decongestans in ciliary beat frequency in vitro // Rhinology. 1993; 31–151–3 (14).
- Satir P. How cillia move // Scientific American. 1974. Vol. 231. P. 45–46.
Н. Э. Бойкова, кандидат медицинских наук
Научно-клинический центр оториноларингологии Федерального медико-биологического агентства, Москва
Читайте также:
- Какие виды ответственности применяются за правонарушения в сфере финансовой деятельности
- Как получить отсрочку от прививки от коронавируса при планировании беременности
- Как в сбербанке копить деньги без права снять
- Для каких опасных производственных объектов обязательна разработка декларации промышленной безопасности
- Обязан ли я уважать

