Берут ли в армию с пузырно мочеточниковым рефлюксом
Обновлено: 28.06.2024
Под пузырно-мочеточниковым рефлюксом подразумевается ретроградный ток мочи из мочевого пузыря в мочеточник и почку. В 1898 году Young установил, что ПМР не возникает в нормальном мочевом пузыре. Работы Hutch и Hodgson 1957 выявили связь ПМР и инфекции мочевых путей и рубцевание почечной паренхимы на фоне обострений пиелонефрита и открыли современный этап в лечении рефлюкса.
Для понимания причин возникновения ПМР необходимо представить анатомические компоненты нормального пузырно-мочеточникового соустья (Рис.1), а также аномалии, наиболее часто играющие роль в генезе ПМР Sheldon (1997).
НВД –нейровезикальная дисфункция
ОВ0П- инфравезикальная обструкция
Б. короткий подслизистый туннель нет антирефлюкс-ного механизма.
Периодическое повышение внутрипузырного давления, например во время мочеиспускания, при физической нагрузке, в вертикальном положении, при кашле, немедленно вызывает сопротивление обратному току мочи. Этот эффект дополняется активным сокращением мышц в области мочепузырного треугольника (Льето) и перистальтикой мочеточника Stephens (1962), Ecksman (1966).
Короткий подслизистый туннель, воспалительные изменения слизистой мочевого пузыря, высокое внутрипузырное давление (нейрогенные расстройства мочевого пузыря), сужения уретры, фимоз и др.) способствуют возникновению рефлюкса. Появлению рефлюкса могут содействовать слабость детрузора (атония, пороки позвоночника - спинальный мочевой пузырь), анатомические дефекты мочевого пузыря (дивертикул, уретероцеле). Однако с возрастом подслизистый отдел мочеточника имеет тенденцию к удлинению и предрасположенность к рефлюксу может исчезнуть King (1974).
Принципиально важное значение имеет понятие интраренального рефлюкса (ИРР) – обратный заброс мочи в чашечках через канальцы в ткань почки. существование ИРР установлено как клинически Rolleston (1974) так и экспериментально Hodgson (1975) (Рис.3).
А.Обычное косое расположение устьев собирательных канальцев при их впадении в простые сосочки препятствует ИРР, в то время как конфигурация устьев, впадающих в сложные сосочки (Б) , способствует возникновению рефлюкса. Давлением критическим для возникновения ИРР, считается 35мм Нg в сложных сосочках Thomsen (1982).В эксперименте такое давление может вызывать образование рубцов даже при отсутствии инфекции Hodson CJ (1975), Heptinstall RH (1984). Если в мочевом пузыре давление поднимается до указанного уровня, то это несет в себе риск поражения почек. Для того же, чтобы вызвать интраренальный рефлюкс в простых сосочках, нужно более высокое давление.
Сочетание инфекции и ИРР обладает особенно разрушительным действием. Развитие форникального рубцевания объясняется различной чувствительностью ренальных сосочков к ИРР. Распределение сложных сосочков на полюсах почек четко соответствует преимущественному образованию рубцов в верхнем и нижнем полюсах С.A.Sheldon (1998).
Виды ПМР очень разнообразны, что обусловило многочисленные попытки создания классификаций. Выделялся рефлюкс низкого давления (пассивный) – возникающий во время наполнения мочевого пузыря при микционной цистоуретрографии и высокого давления (активный) – только во время мочеиспускания. Рефлюкс обусловленный врожденной недостаточностью пузырно-мочеточникового сегмента, считают первичным, а развивающийся на фоне обструкции (клапан задней уретры, меатостеноз, стеноз уретры) или нейрогенной дисфункции мочевого пузыря – вторичным. Кроме того принято разделять рефлюкс на простой и осложненный, при этом к осложненному относят рефлюксирующий мегауретер, рефлюксирующий мочеточник при дивертикуле или уретероцеле и редкие случаи сочетания рефлюксирующего мочеточника с ипсилатеральной (с той же стороны) обструкцией пиелоуретрального сегмента или пузырно-мочеточникового сегмента. Однако большинство наиболее распространенных классификаций основано на количественной оценке степени рефлюкса Levitt SB (1981), В настоящее время применяется международная классификация рефлюкса по степени, представленная (на Рис.4) Dwoskin JY (1973).
1ст. заброс мочи в нижнюю треть мочеточника
2ст. рефлюкс до лоханки
3ст. рефлюкс до лоханки с расширением ЧЛС
4ст. рефлюск с деформацией форниксов и изгибами мочеточника
5ст. рефлюкс с резким расширением мочеточника.ЧЛС и снижением функции почки
В этой классификации учитывается не только уровень обратного тока мочи и наличие расширения мочеточника и почечной лоханки, но также и возникающие в результате рефлюкса анатомические изменения свода чашечек.
При Iст. ПМР на цистограммах визуализируется нерасширенный мочеточник, в то время как при IIст. степени – не только мочеточник, но и нерасширенные почечная лоханка и чашечки. При рефлюксе IIIст. имеется легкое или умеренное расширение или изгибы мочеточника, а также легкое или средней степени расширение почечной лоханки и чашечек. Своды, однако, остаются заостренными или минимально закругленными. Как только углы сводов полностью закругляются, развивается IV степень рефлюкса, при этом сосочки в большинстве чашечек могут еще визуализироваться. Исчезновение сосочков вместе с увеличением расширения и изгибов расценивается как V степень рефлюкса.
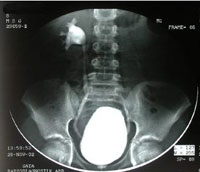
Диагностика ПМР проводится с помощью МЦУГ (микционной цистоуретрографии) с контрастным веществом или изотопом. Большую осторожность следует соблюдать, чтобы избежать возникновения или усиления рефлюкса в связи с техническими особенностями проведения обследования. Контрастное вещество, не слишком концентрированное, следует нагревать до температуры тела ребенка. Контраст вводят в мочевой пузырь через тонкий катетер под умеренным давлением, медленно, без анестезии. Объем вводимой жидкости зависит от возраста ребенка. Целесообразно ориентироваться на данные предварительно собранного ритма спонтанных мочеиспусканий. На протяжении трех дней ребенок без напоминаний, по собственному желанию мочится в горшок. Родители записывают число мочеиспусканий и объем каждой порции мочи. Именно средний объем мочи при мочеиспускании должен учитываться при введении количества контрастного вещества в мочевой пузырь. В классическом варианте цистоуретрография предусматривает выполнение двух снимков. Первый после введения контрастного вещества до ощущения позыва. Оценивая первый снимок рентгенологи исключают пассивный пузырно-мочеточниковый рефлюкс. Второй снимок выполняют при микции в повороте ребенка в три четверти, для лучшей визуализации мочеиспускательного канала. Заброс мочи в мочеточник или лоханку при микции свидетельствует о наличии активного ПМР.
При обследовании больных с подозрением на ПМР обращают пристальное внимание на состояние верхних отделов мочевой системы (почки и мочеточники). Ультразвуковое исследование с измерением размеров чашечек, лоханки, паренхимы и мочеточника с оценкой кровотока паренхимы почки с помощью цветового картирования позволяет получить общее представление о состоянии почек. Экскреторная урография при ПМР указывает на степень сохранности функции почек, размерах ЧЛС и форме мочеточников. Поздние снимки при опорожненном мочевом пузыре дают информацию о сократительной способности мочеточников и проходимости пиелоуретерального и уретеровезикального сегментов. Радиоизотопное исследование при ПМР, проводится в динамике, позволяет оценить по функции почек эффективность консервативного лечения. Прогрессирующий нефросклероз при ПМР наряду с инфекцией мочевых путей и сохраняющимся ПМР (либо увеличивающаяся степень ПМР), считается определяющим фактором для проведения хирургических вмешательств.
Отдельным пациентам целесообразно проведение цистоуретроскопии. Состояние устьев, их размер, форма, степень смыкания, длина подслизистого туннеля (Рис. 5)
В- в виде стадиона 28%
Д- латеральное 83%
Е - в виде лунки для гольфа 100%
Трабекулярность или признаки воспаления слизистой мочевого пузыря могут влиять на выбор тактики и метода лечения. Трабекулярность слизистой подтверждает наличие нейрогенных дисфункций мочевого пузыря или детрузорно-сфинктерную диссенергию, наряду с признаками цистита данные изменения требуют предварительной медикаментозной терапии и физиолечения. Дети с учащенным мочеиспусканием, императивными позывами, недержанием мочи должны пройти обязательное уродинамическое обследование включающее ритм спонтанных мочеиспусканий, цистометрию, урофлоуметрию.
Неоперативное лечение ПМР эффективно в большинстве случаев и состоит из четырех этапов: 1) диагностика, 2) профилактика инфекции, 3) лечение функциональных нарушений мочеиспускания и 4) наблюдение за больным. Диагностика была описана выше. Следует подчеркнуть, что при ПМР абсолютно необходимо исключить функциональные нарушения мочеиспускания и обструкцию выходного отдела мочевого пузыря, а при их выявлении проводить соответствующее лечение. Пациенты, у которых есть подозрения на непроизвольные сокращения детрузора, должны получать супрессивную терапию. С этой целью в большинстве случаев рекомендуется применять у детей оксибутинин (oxibutinin hydrochlorid) C.A.Sheldon (1997).Нейровезикальная дисфункция с задержками мочи может потребовать периодической катетеризации мочевого пузыря.
Применяются следующие виды оперативных вмешательств : субтригональная инъекция (эндоскопическое введение болюса коллагена, уродекса, вантриса или инертного вещества под устье в треугольнике Льето). (Рис.6) и открытые операции:
экстравезикальная детрузорорафия ( укладка мочеточника в подслизистый слой без рассечения просвета мочевого пузыря) Грегуар,Hutch; интрапузырное продвижение мочеточника (Cohen, Politano-Leadbetter)(Рис.7).
Рис.6. Эндоскопическое лечение рефлюкса пункционное введение объемобразующего вещества в подслизистый слой мочеточника (в результате устье смыкается)
Рис.7 Открытые операции по лечению ПМР
Уретероцисто-неоимплантация
с антирефлюксной защитой по Cohen
Выбор метода лечения зависит от множества факторов и проводится индивидуально в каждом конкретном случае. Эффективность лечения ПМР зависит от полноты обследования, выявления всех факторов способствующих возникновению ПМР и рационально подобранному консервативному лечению, либо оптимальному методу оперативной коррекции. Сегодня помимо открытых операций мы широко используем лапароскопическую реимплантацию мочеточника по экстравезикальной методике
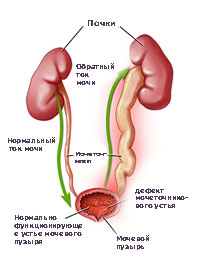
Пузырно-мочеточниковый рефлюкс (ПМР) представляет собой возвратный ток мочи из мочевого пузыря по мочеточнику в почку. В норме моча движется однонаправлено из почки по мочеточнику в мочевой пузырь, а возвратному току мочи препятствует клапан образованный пузырным отделом мочеточника. При наполнении мочевого пузыря давление в нем возрастает, что приводит к смыканию клапана. При рефлюксе клапан поврежден или ослаблен, и моча устремляется обратно к почке. Примерно у 22% детей с инфекцией мочевых путей при обследовании выявляется пузырно-мочеточниковый рефлюкс.
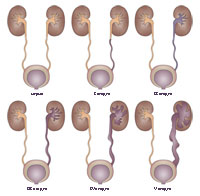
Когда у ребенка пузырно-мочеточниковый рефлюкс, механизм, предотвращающий обратный ток мочи не работает, позволяя моче течь в обоих направлениях. Ребенок, у которого диагностируется пузырно-мочеточниковый рефлюкс, подвергается риску инфицирования почек, которое со временем может привести к повреждению и образованию рубцов на почке.
Причины пузырно-мочеточникового рефлюкса
Существует много различных причин для развития пузырно-мочеточникового рефлюкса у детей. Наиболее часто встречаемые причины:
- пузырно-мочеточниковый рефлюкс обычно встречается у детей, чьи родители или братья имеют отклонения в мочеполовой системе
- у детей, которые рождаются с дефектами нервной трубки, например, спина бифида, возможно развитие пузырно-мочеточникового рефлюкса
- в младенчестве заболевание чаще встречается среди мальчиков, так как в их мочеполовых путях давление больше. В раннем детстве, это нарушение чаще встречается у девочек
- пузырно-мочеточниковый рефлюкс может сочетаться также с другими аномалиями мочеполового тракта, например, наличие аномальных задних клапанов уретры, уретероцеле, или двойные мочеточники
- частота пузырно-мочеточникового рефлюкса зависит также от континентальных широт, например, часто встречается у кавказских детей.
Симптомы пузырно-мочеточникового рефлюкса
Ниже приведены наиболее распространенные симптомы пузырно-мочеточникового рефлюкса. Однако, каждый ребенок может испытывать симптомы по-разному. Различают следующие симптомы:
- инфекции мочевыводящих путей (инфекции мочевыводящих путей встречаются редко у детей до 5 лет и почти не встречаются у мальчиков с диагнозом пузырно-мочеточниковый рпефлюкс)
- нарушение мочеиспускания: недержание, мочеиспускание вялой струей, подтекание мочи
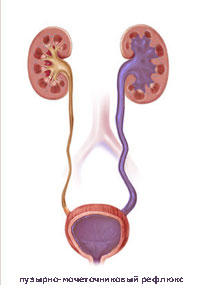
Симптомы пузырно-мочеточникового рефлюкса неспецифичны, встречаются и при других патологиях мочеполовой системы. Поэтому необходимо при наличии какого-либо симптома обратиться к вашему врачу для постановки диагноза..
Диагноз пузырно-мочеточникового рефлюкса
Пузырно-мочеточниковый рефлюкс, как правило, можно обнаружить при ультразвуковом исследовании плода еще в утробе матери. Если отягощен семейный анамнез (наличие у родственников пузырно-мочеточникового рефлюкса), но у вашего ребенка нет симптомов поражения мочеполовой системы, то ваш доктор может назначить ряд исследований с диагностической целью для выявления или исключения данной патологии. Различают следующие виды диагностических исследований:
- цистоуретрография -использование рентгеновских лучей для изучения анатомического и функционального состояния мочеполовых путей. Мочевой катетер (полая трубка) устанавливается в мочеиспускательный канал (уретра), мочевой пузырь заполняют водорастворимым контрастным веществом. Рентгеновские изображения выполняются при полном и опорожненном мочевом пузыре. На рентгеновских снимках отображается нарушение пассажа мочи (есть ли обратный ток мочи в мочеточник и почку) и наполнение мочевого пузыря
- радионуклидная цистография – радионуклидная цистография аналогично цистоуретрографии, выявляет нарушение тока мочи. При этом используются меченые радиоизтопным веществом белки. Также радионуклидная цистография определяет, где производится моча
- ультразвуковое исследование почек - неинвазивный метод диагностики, при котором звуковые волны сканируют орган и передают изображение на экран. Данный метод позволяет определить размер и форму почек, уровень обструкции или аномалию, а также выявить наличие камней, кист в почках
- анализ крови - для определения функционального состояния почек.
Лечение пузырно-мочеточникового рефлюкса
Пузырно-мочеточниковый рефлюкс может проявляться в различных степенях тяжести. При легкой степени тяжести отмечается обратный ток мочи на короткое расстояние в мочеточнике. При тяжелой степени тяжести пузырно-мочеточниковый рефлюкс ведет к инфицировании почек и постоянному повреждению почек. Выбор тактики лечения пузырно-мочеточникового рефлюкса определяет ваш лечащий доктор, основываясь на:
- возрасте вашего ребенка, общее состояния здоровья и медицинскую историю
- степень тяжести заболевания
- толерантность вашего ребенка на препараты, процедуры, или терапию
- ожидании условий проведения лечения
- ваше мнение или предпочтения
Существует также оценка тяжести состояния по стадиям (от 1 до 5) для выявления степени рефлюкса у вашего ребенка. Чем выше стадия, тем тяжелее степень пузырно-мочеточникового рефлюкса.
Большинство детям с пузырно-мочеточниковым рефлюксом 1-3 стадии, то есть, легкой или средней степени тяжести, не требуется интенсивная терапия. Возможно саморазрешение заболевания с течением времени, обычно в течение 5 лет. Детям, у которых развиваются частые лихорадки или подвергаются частым инфекциям, необходимо назначить антибактериальную терапию с целью предотвращения осложнений, а также необходим периодический контроль анализов мочи. Детям с пузырно-мочеточниковым рефлюксом 4 или 5 стадии (тяжелой степени) показано хирургическое вмешательство. Во время операции, доктор создает клапанный аппарат мочеточника, который позволяет предотвратить обратный ток мочи в мочеточники и почки. В более тяжелых случаях, зарубцеванную почку и мочеточник, возможно, потребуется удалить хирургическим путем.
Насколько срочно нужно лечить ПМР?
Абсолютно показано оперативное лечение рефлюкса эндоскопическим или хирургическим методом, независимо от степени и возраста пациента, при рецидивирующем остром пиелонефрите. Рефлюкс 3-5 степени без обострений пиелонефрита так же, как правило, лечат оперативными методами. Стерильный рефлюкс 1-3 степени без воспалительных изменений в анализах мочи может быть оставлен под наблюдением.
Каков принцип хирургического лечения ПМР?
До настоящего времени в большинстве урологических отделений проводится хирургическое лечение пузырно-мочеточникового рефлюкса. Операции выполняются на открытом мочевом пузыре. Задачей антирефлюксных операций является создание туннеля под слизистой оболочкой мочевого пузыря, в который помещается участок мочеточника. При этом моча, заполняющая мочевой пузырь, прижимает эластичную верхнюю стенку мочеточника к нижней, препятствуя проникновению мочи из мочевого пузыря в мочеточник.
Каковы недостатки хирургического лечения ПМР?
Различные хирургические методики в разных руках позволяют добиться положительных результатов в 75 - 98% случаев. Недостатки: травматичность, длительный наркоз, длительный послеоперационный период. При рецидиве рефлюкса повторные операции сложны и имеют более высокий риск неудач.
Лапароскопическое лечение пузырно-мочеточникового рефлюкса
Лапароскопия при пузырно-мочеточниковом рефлюксе изучается, как новая альтернатива обычным хирургическим вмешательствам открытым доступом. Первоначальные попытки лечения рефлюкса были успешными, но требовали достаточно много времени, чтобы осуществить операцию. Появление новых технологий способствует усовершенствованию медицины и в том числе малоинвазивная лапароскопическая операция, которая представляется более эффективным методом лечения. Хотя при этом сохраняется высокий процент успешных операций открытым доступом, и составляет около 98 %, с минимальным количеством осложнений. При одностороннем пузырно-мочеточниковом рефлюксе предпочтительным методом является лапароскопический доступ оперативного вмешательста с минимальным послеоперационным периодом и быстрым восстановлением. При лапароскопии существенным фактором является миниинвазивность (минимальный разрез, низкая травматичность тканей), в результате незначительные послеоперационные рубцы. Рубец при открытой хирургической операции остается внизу живота, который обычно прикрыт бельем. Продолжение технического усовершенствования метода, скорее всего, обеспечит хорошую альтернативу оперативным вмешательствам открытым доступом
Ретроградный, патологический заброс мочи во время сокращения детрузора мочевого пузыря (микции) так и во время фазы накопления, сопровождающийся повреждением почечной паренхимы почки (почек) называется пузырно-мочеточниковым рефлюксом.
Начало изучения пузырно-мочеточникового рефлюкса приходится на 1883 г. когда W.Semiblinon в эксперименте доказал существование пузырно-мочеточникового рефлюкса (далее в тексте – ПМР).
Причины возникновения пузырно-мочеточникового рефлюкса?
Мочеточник имеет два мышечных слоя, благодаря которому происходит его перистальтика и активный транспорт мочи из полости почки в мочевой пузырь. Это наружный циркулярный и внутренний продольный слой гладкой мускулатуры.
В области пузырно-мочеточникового соустья циркулярный слой у мочеточника отсутствует, а продольный расщепляясь, создает площадку треугольной формы. Так называемый глубокий и поверхностный треугольник мочевого пузыря. Притом волокна правого и левого мочеточника, переплетаются, их согласованное сокращение вызывает удлинение внутрипузырного отдела мочеточника, что приводит к замыканию внутреннего отверстия мочеточника и препятствует обратному току мочи.
В эксперименте Э.Танаго удалось доказать, что нарушения функции мочепузырного треугольника ведет к возникновению пузырно-мочеточникового рефлюкса. Для этого он пересекал мышечные волокна треугольника Льето, в итоге возникал ПМР. После регенерации структуры упомянутого треугольника рефлюкс прекращался.
Это важное открытие дало ключ к пониманию механизма возникновения пузырно-мочеточникового рефлюкса (ПМР) у детей и взрослых. Так, например, хронический воспалительный процесс слизистой мочевого пузыря (хронический цистит) приводит к отеку и гиперемии слизистой, что меняет ее физические свойства, а так же приводит к снижению сократительной способности мышц мочепузырного треугольника. Подобным образом, у беременных женщин, под действием высокого уровня прогестерона, сократительная способность глубокого и поверхностного треугольника мочевого пузыря так же снижается. Что приводит к возникновению ПМР и как следствие – гестационному пиелонефриту (пиелонефриту беременных).
Перерастяжение мочевого пузыря при вынужденной, длительной задержке мочеиспускания, а так же у пациентов с нарушением сократительной функции мочевого пузыря либо в случае инфравезикальной обструкции (аденома, стриктура уретры, рак простаты) так же приводит к возникновению пузырно-мочеточникового рефлюкса.
Вышеперечисленное создает приобретенные и функциональные предпосылки для возникновения ПМР. Но, существуют и врожденные причины для возникновения пузырно-мочеточникового рефлюкса. Прежде всего, это полное удвоение мочеточника (по статистике встречается у одного из 140 новорожденных), в этом случае мочеточник, по закону Вейрта-Майера, идущий от нижней половины удвоенной почки, имеет короткий интрамуральный отдел мочеточника с нарушенной замыкательной функцией и локализуется проксимальнее.
Поэтому рефлюкс, как правило, поражает нижнюю половину удвоенной почки. Эктопия устья мочеточника, уретероцеле, парауретеральный дивертикул являются так же распространенной врожденной причиной возникновения ПМР.
К приобретенным анатомическим причинам необходимо отнести ятрогенное повреждение области мочевого треугольника и устья мочеточника во время ТУР мочевого пузыря или рассечение устья мочеточника при экстракции камня. При удалении предстательной железы происходит травматизация мышечных структур треугольника Льето, что часто приводит к временному, или сохраняющемуся ПМР. Этот механизм объясняет возникновение острого пиелонефрита после радикальной простатэктомии.
Как часто у детей встречается Пузырно-мочеточниковый рефлюкс?
В детской практике, более 50% случаев возникновения пиелонефрита, связано с наличием функционального интермитирующего или врожденного пузырно-мочеточникового рефлюкса.
Какое влияние на почку оказывает пузырно-мочеточниковый рефлюкс у детей?
В норме, давление в лоханке почки равно нулю мм.вод.ст. Мышечный слой лоханки и мочеточника по сути является единым органом, имеет два слоя, и не обладает большой силой. Мочевой пузырь, напротив, способен сокращаться с достаточной мощностью. Так, например, давление в наполненном мочевом пузыре составляет от 20 до 30 мм.вод.ст. И при мочеиспускании это давление многократно усиливается.
Теперь представьте, что мочеточник, не имеющий замыкательного аппарата в области мочевого пузыря (рефлюксирующий), передает это давление в неподготовленные для этого лоханки и чашечки почки. Моча попадает ретроградно под давлением в тубулярный аппарат и форниксы чашечек, повреждает их, попадая в интерстиций почки, вызывая асептическое воспаление. А при наличии бактерий воспаление становиться септическим.
Бывает ли пузырно-мочеточниковый рефлюкс у взрослых?
У взрослых пациентов, на долю острого и хронического пиелонефрита приходится 8% пузырно-мочеточникового рефлюкса. Как правило, это приобретенные (рак мочевого пузыря, рак шейки матки, рак простаты, доброкачественная гиперплазия простаты) или ятрогенные причины возникновения.
Отдельная группа возникновения ПМР это пузырно-мочеточниковый рефлюкс после перенесенной уретероцистонеостомии (пересадка мочеточника), выполненной по причине обструктивного уретерогидронефроза, травмы мочеточника или во время пересадки донорской почки.
Диагностика Пузырно-мочеточникового рефлюкса у детей.
Специфической клинической картины ПМР у детей нет. Как правило, клинические проявления ПМР сопряжены с симптомами острого или хронического пиелонефрита. У небольшого количества пациентов отмечается боль в области живота или реберно-позвоночном углу во время мочеиспускания. Пальпация почек и мочевого пузыря в период ремиссии пиелонефрита безболезненные. Ректальный осмотр может выявить снижение тонуса анального сфинктера, что нередко при аномалии развития позвоночника в районе S2-S4 ( менингомиелоцеле, тетрапарез, рассеяный склероз).
Важное значение имеет лейкоцитурия и бактерийурия, особенно если изменения в ОАМ (общий анализ мочи) сопровождаются расширением верхних мочевых путей по типу пиелоэктазии обнаруживаемых по данным УЗИ. Необходимо отметить, что у мальчиков возможен стерильный пузырно-мочеточниковый рефлюкс. Наличие, которого, однако, не умаляет его разрушительной сути. Наличие пиелоэктазии, вместе с уровнем резидуальной мочи часто указывает на возможность обнаружения ПМР при проведении специальных методов обследования. За рубежом давно и активно используется ультразвуковой метод микционной цистографии с использованием ультразвуковых контрастов. Метод лишен лучевой нагрузки, а чувствительность метода превосходит таковую при традиционной рентгеновской цистографии.
По данным экскреторной урографии можно догадаться о наличии рефлюкса, в случае, если наблюдается расширенный дистальный участок мочеточника или же мочеточник контрастирован на всем протяжении. Если по данным экскреторной урографии обнаружена деформация ЧЛС (чашечно-лоханочная система), то это более чем в 85% случаев может оказаться следствием ПМР.
Традиционным методом диагностики пузырно-мочеточникового рефлюкса является рентгеновская микционная цистография.
Которая должна проводиться при строгом соблюдении правил антисептики. Желательно, чтобы проводил ее квалифицированный специалист. В нашей клинике это врачебная процедура. Суть ее выполнения заключается в физиологическом наполнении мочевого пузыря теплым, стерильным раствором рентген-контрастного препарата необходимой концентрации, после предварительного обезболивания мочеиспускательного канала одним из лидокаин содержащих препаратов (лидохлор, катаджель, инстиллягель). Я целенаправленно выделил в тексте слова: теплый, стерильный, необходимой концентрации, обезболивание.
Так как предварительное введение вышеуказанных препаратов (например, катаджель) в уретру, обеспечивает ее максимальную безболезненность и предотвращает инфицирование мочевых путей, а, следовательно, профилактирует обострение хронического пиелонефрита.
Введение же теплого раствора рентгенконтрастного препарата в физиологическом объеме, позволяет избежать ложных результатов. Так как холодный и концетрированный растовор рентгенконтрастного препарата введенный даже в физиологическом объеме, способен вызвать нарушение работы замыкательного аппарата устья мочеточника, что в свою очередь дает неверный результат и может привести к ненужному оперативному вмешательству.
Какие степени пузырно-мочеточникового рефлюкса бывают?
Предложено несколько классификаций и степеней пузырно-мочеточникового рефлюкса, основанных на степени распространения контрастного препарата в мочевых путях при выполнении микционной цистографии. А так же в зависимости от степени деформации верхних мочевых путей и толщины паренхимы, а так же ее структурных изменений выявляемых по данным УЗИ. Все эти попытки достаточно не объективны и далеко не всегда отображают степень поражения ткани почки.
Гораздо важнее, с практической точки зрения, определение активного или пассивного пузырно-мочеточникового рефлюкса (рефлюкс малого давления). Рефлюкс малого давления регистрируется при выполнении микционной цистографии вне акта мочеиспускания. Его наличие говорит о глубокой структурной аномалии и в большинстве случаев соответствует выраженной латеропозиции устья мочеточника, дисплазии замыкательного аппарата треугольника Льето. Во время цистоскопии, такое устье имеет форму подковы или лунки для гольфа. Обнаружение , пассивного пузырно-мочеточникового рефлюкса у детей, в подавляющем большинстве случаев, является показанием для оперативного лечения.
Наличие пузырно-мочеточникового рефлюкса высокого давления (активного) в ряде случаев позволяет урологу или детскому урологу прибегнуть к консервативному лечению. Прежде всего, задачей такой терапии является нормализация функции мочевого пузыря (устранение гиперактивности) или инфравезикальной обструкции. Так, например устранение КЗУ (клапана задней уретры) у мальчиков в подавляющем большинстве случаев устраняет и ПМР. Либо лечение, направленное на купирование и профилактику рецидивирования хронического цистита, нормализует состояние слизистой мочевого пузыря и функцию мышечного аппарата треугольника Льето, что в свою очередь так же приводит к купированию ПМР.
Какие существуют методы лечения Пузырно-мочеточникового рефлюкса у детей.
Выше я уже вкратце упомянул о методах лечения активного пузырно-мочеточникового рефлюкса у детей. Они сводятся к консервативному лечению воспалительного процесса слизистой мочевого пузыря и восстановлению эвакуаторной функции мочевого пузыря. Однако, в случае, если при контрольном исследовании, выполненном через 6 месяцев с начала лечения, ПМР продолжает регистрироваться. Это является показанием для оперативного лечения.
В подавляющем большинстве случаев избавиться от ПМР можно при помощи эндоскопической коррекции объем образующим препаратом. Мы в своей практике лечения ПМР использовали все известные препараты, за исключением, разве что тефлоновой пасты.
Когда выполняются открытые оперативные вмешательства при наличии ПМР?
Эндоскопическая коррекция пузырно-мочеточникового рефлюкса имеет неоспоримые преимущества в тех случаях, когда выполнение данного вида оперативного вмешательства абсолютно показаны. Этот вид оперативного вмешательства малотравматичен, спустя несколько часов после операции под общим наркозом ребенок не ощущает дискомфорт. Продолжительность операции составляет две-три минуты. Продолжительность наркоза не многим больше. Таким образом, эндоскопическое пособие является абсолютно показанным в подавляющем большинстве случаев. Эффективность, если операция выполнена по четким показаниям и правильной технике выполнения, составляет от 95 до 98%.
В каких же случаях показана традиционная антирефлюксная защита мочеточника? Абсолютным показанием для антирефлюксной уретероцистонеостомии является дистопия устья при удвоении мочеточника или без такового. Уретероцеле и парауретеральный дивертикул, так же вынуждает оперирующего детского уролога прибегнуть к антирефлюксной пересадке мочеточника (уретероцистонеостомия). Неэффективность либо обструкция вызванная использованием стабильного объем-образующего препарата для коррекции ПМР - это прямое показание для выполнения уретероцистонеостомии. Выраженная латеропозиция устья мочеточника или его большой диаметр в виде лунки для гольфа, так же является показанием для уретероцистонеостомии. При выраженной дилатации (расширении) мочеточника, в ряде случаев выполняется его модуляция до необходимого диаметра.
Индивидуальный подход к лечению конкретного пациента с ПМР выбирает оптимальный вид оперативного лечения. В отдельных случаях мы выполняем операцию Личь Грегуар без отсечения мочеточника. Прекрасные результаты дает лапароскопический вариант данной операции. Суть этой операции заключается в том, что мочеточник укладывается как бы в ложбину между предварительно рассеченными мышцами детрузора боковой стенки мочевого пузыря и нетронутой слизистой. Мышечный слой сшивается над мочеточником, таким образом, формируется тоннель, который обеспечивает антирефлюксную защиту.
В иных случаях (эктопия устья мочеточника, выраженная дилатация мочеточника) мы выполняем внепузырный вариант уретероцистонеостомии. Эта операция выполняется аналогично предыдущему варианту и дополняется лишь предварительным отсечением мочеточника от стенки мочевого пузыря, в ряде случаев сопровождается модуляцией дистального отдела мочеточника до приемлемого диаметра. Мы любим данную модификацию в связи с малой травматичностью. Так как для создания антирефлюксного механизма мы выполняем тоннелинг в детрузоре без его рассечения, то есть, не повреждая его иннервацию как это происходит в предыдущем варианте.
Классической является чрезпузырная уретероцистонеостомия (антирефлюксная неоимплантация мочеточника) по Коэну или Политано. Мы выполняем и этот вид оперативного пособия, но, как правило, только при уретероцеле большого диаметра либо наличии парауретерального дивертикула.
Длительность госпитализации после оперативного лечения пузырно-мочеточникового рефлюкса?
Длительность госпитализации после эндоскопической коррекции - один день. Госпитализация после того или иного метода уретероцистонеостомии может быть от четырех до десяти суток. Зависит от продолжительности гематурии.
Методы лечения пузырно-мочеточникового рефлюкса при нейрогенной дисфункции мочевого пузыря.
Пациенты со спинальным мочевым пузырем, осложненным пузырно-мочеточниковым рефлюксом, это отдельная большая и сложная группа. Это, как правило, пациенты, перенесшие спинальную травму либо имеющие врожденное менингомиелоцеле. Детский церебральный паралич (ДЦП) так же в той или иной степени приводит к нарушению замыкательной функции дистального отдела мочеточника и развитию ПМР тяжелой степени. Выполнение простой антирефлюксной операции в данном случае не является выходом. Подробнее о методах оперативного лечения спинального мочевого пузыря осложненного пузырно-мочеточниковым рефлюксом мы рассказываем в отдельной статье нашего сайта.
Реабилитация и исходы лечения Пузырно-мочеточникового рефлюкса
Реабилитация пациента в послеоперационном периоде заключается в профилактике обострения хронического пиелонефрита. С этой целью мы используем притивомикробную терапию, препараты, улучшающие микроциркуляцию в почке и иммунокоррегирующее лечение.
Антибактериальный препарат подбирается с учетом предварительного бактериологического исследования. Притом, забор мочи на посев, производится только по уретральному катетеру. Как правило, это происходит во время выполнения микционной цистографии. С целью улучшения фильтрационной функции почки, а так же в качестве иммуномодулятора, мы активно используем фитотерапию. Отсутствие побочных явлений, мягкое и комплексное действие фитопрепаратов позволяет нам назначать их на длительный срок.
Амбулаторное наблюдение, за пациентами, перенесшими ту или иную операцию по поводу пузырно-мочеточникового рефлюкса, мы так же оставляем за собой. В течение года, пациенты контролируют ОАМ ежемесячно. Затем, в последующие годы, только лишь при возникновении каких либо острых респираторных заболеваниях. УЗИ контроль в динамике, проводится дважды в год, желательно у одного и того же специалиста ультразвуковой диагностики.
Возможна ли дистанционная консультация по поводу пузырно-мочеточникового рефлюкса?
Дистанционное, заочное консультирование пациентов с пузырно-мочеточниковым рефлюксом мы считаем целесообразным и весьма эффективным методом. Для проведения качественной консультации нам необходимы данные рентгеновского исследования (микционная цистография, экскреторная урография), ультразвуковое исследование почек (желательно в динамике), данные лабораторного исследования (ОАМ, ОАК, биохимический анализ крови, результат посева мочи на стерильность).
Возможно, не все из этого списка обследований у вас имеется, возможно, для постановки диагноза и рекомендаций по тактике лечения, что то и вовсе не понадобиться. Все это можно легко скорректировать дистанционно по мере поступления вопросов и информации от вас.
Оперирующий в Тюмени уролог, детский уролог-андролог. Кандидат Медицинских Наук, врач высшей категории.
Государственное бюджетное учреждение здравоохранения Тюменской области "Областная клиническая больница №1"

Пиелонефрит - неспецифический инфекционно-воспалительный процесс, характеризующийся одновременным или последовательным поражением чашечно-лоханочной системы и паренхимы (основной ткани) почки. Пиелонефрит бывает, как односторонним (поражена одна почка) и двусторонним (поражены обе почки).
Заболевание может протекать в острой или хронической форме с периодическими обострениями.
Выделяют первичный пиелонефрит, связанный с проникновением и размножением микроорганизмов, и вторичный, вызванный нарушением оттока мочи.
Первичный острый пиелонефрит может манифестировать у практически здоровых людей после переохлаждения или стрессовых ситуаций. Острый обструктивный пиелонефрит обычно обусловлен нарушением оттока мочи, а острый необструктивный – восходящей инфекцией мочевых путей. Хронический пиелонефрит может быть исходом острого пиелонефрита, однако чаще возникает как относительно спокойно протекающий процесс.
Каждое очередное обострение пиелонефрита сопровождается вовлечением в воспалительный очаговый процесс все новых участков функционирующей почечной паренхимы. В результате вторичного воспаления поверхность почки становится неровной, формируются крупные глубокие сегментарные рубцы, расширяется мочеточник. Чаще процесс локализуется в верхнем сегменте почки.
Классификация пиелонефрита![]()
Стадии острого пиелонефрита:
- серозное воспаление
- гнойное воспаление
- апостематозный пиелонефрит
- карбункул почки
- абсцесс почки
Фазы хронического пиелонефрита:
- активное воспаление
- латентное воспаление
- ремиссия или клиническое выздоровление
Армия и хронический пиелонефрит - призовут ли на службу в армию
Так как пиелонефрит воспалительное заболевание почек, при котором происходит поражение почечных лоханок под воздействием микробов (стафилококка, кишечной палочки или энтерококка). Первичный случай протекает в острой форме. У человека поднимается высокая температура: до 40 градусов, начинается озноб и ломота в мышцах, появляются боли в области поясницы, головная боль. Может сопровождаться тошнотой и рвотой.
Острая фаза пиелонефрита при недостаточном или неполном лечении заболевания переходит в хроническую форму. Появляются фазы ремиссии и обострения. В течение длительного периода времени заболевание может не проявляться, но во время обострения болезни симптомы возвращаются. Больному требуется лечение в стационаре.
Заберут ли с пиелонефритом на службу в армию, зависит от особенностей проявления заболевания. В Расписании болезней категории годности к военной службе призывников с диагнозом пиелонефрит рассматриваются в двух разделах: как самостоятельный диагноз и как сопутствующее заболевание. Во втором случае взаимосвязь армии и пиелонефрита будет определяться по основной болезни, вызвавшей почечную патологию.
Если пиелонефрит выступает в качестве самостоятельного заболевания, то освидетельствование призывника проходит по статье 72 Расписания болезней. С хроническим пиелонефритом берут на службу в армию, если патология протекает без нарушения выделительной функции почек.
Как получить военный билет при пиелонефрите?![]()
Наши клиенты с хроническим пиелонефритом не служат в армии на законных основаниях.
Как освободиться от службы в армии с пиелонефритом

Условия списания в запас перечислены в 71 статье Расписания болезней. Эта статья рассматривает хронические болезни почек, сопровождающиеся нарушением функций. Это полностью не призывная статья.
Категория годности призывника: Д - не годен к военной службе или В - ограниченно годен к военной службе зависит от степени поражения органа.
Диагноз "хронический пиелонефрит" устанавливается при наличии лейкоцитурии и бактериурии, выявляемых количественными методами, при условии исключения воспалительных заболеваний мочевыводящих путей и половых органов после обследования с участием врача-дерматовенеролога и врача-уролога (для женщин, кроме того, врача акушера-гинеколога) и обязательного рентгенурологического исследования. При необходимости проводить ультразвуковое и радиоизотопное исследование почек.
Призывная комиссия признает призывника не годным, если патология сопровождается почечной недостаточностью.
Хронические заболевания почек, сопровождающиеся хронической почечной недостаточностью (с уровнем креатинина в крови более 176 мкмоль/л и клиренсом креатинина менее 60 мл/мин. (формула Кокрофта-Гаулта)
Хронические заболевания почек с нефротическим синдромом при сохранении его в течение 3 и более месяцев или непрерывно-рецидивирующем его течении вне зависимости от наличия нарушения выделительной функции и концентрационной способности почек
Хронические заболевания почек, сопровождающиеся нарушениями выделительной функции (с уровнем креатинина в крови, превышающим нормальные показатели, но не больше 176 мкмоль/л, клиренс креатинина 89 - 59 мл/мин. (формула Кокрофта-Гаулта)
Другие необструктивные хронические заболевания почек при сохраненной выделительной функции и концентрационной способности почек (с нормальным уровнем креатинина в крови и клиренсом креатинина 90 мл/мин. и более)
Военный комиссариат присваивает не призывную категорию только после дополнительного медицинского обследования призывника. Диагноз устанавливается при наличии в моче лейкоцитов (лейкоцитурии) и бактерий (бактериурии). Для подтверждения факта болезни придется пройти ультразвуковое исследование почек, рентгенографию и выполнить общий анализ крови и мочи. После постановки категории годности и получения военного билета проходить повторное освидетельствование в военном комиссариате не требуется.
Незаконно призывают в армию
Наши клиенты с непризывными диагнозами не служат в армии на законных основаниях.
Читайте также:



