Берут ли в армию с фоновая ретинопатия и ретинальные сосудистые изменения
Обновлено: 30.06.2024
Сахарный диабет – тяжелое заболевание, которое все чаще встречается среди населения. В Нижегородской области число пациентов с сахарным диабетом составляет более 135 тысяч человек, и эта цифра, к сожалению, неуклонно увеличивается. В 1922 году был открыт инсулин и диабет перестал быть фатальным заболеванием. Оно больше не приводило к быстрой смерти молодых людей. Увеличение продолжительности жизни больных диабетом привело к появлению ряда сосудистых осложнений заболевания, которых история медицины до этого не знала. Такими поздними осложнениями сахарного диабета являются поражение сетчатки глаз (диабетическая ретинопатия), почек (нефропатия) и периферических нервов (полинейропатия), ишемическая болезнь сердца и гангрена нижних конечностей.
Диабетическая ретинопатия (ДР) - это специфическое поражение сосудов сетчатки, которое характерно как для СД (сахарного диабета) 1 типа, так и для СД 2 типа. Более подробно про это заболевание можно прочесть в этой статье (сделать переход на статью про сахарный диабет).
Это осложнение протекает по стадиям. Различают непролиферативную, препролиферативную и пролиферативную формы диабетической ретинопатии, а также диабетический макулярный отек.
-
Непролиферативная (фоновая) ДР - первая стадия диабетической ретинопатии, которая характеризуется закупоркой, повышенными ломкостью и проницаемостью мелких сосудов сетчатки. Фоновая ретинопатия не опасна для зрения, ей свойственно многолетнее течение при полном отсутствии ка-ких бы то ни было нарушений зрения.
Данный процесс в организме обычно выполняет полезную защитную функцию. При травме он способствует ускорению заживления раны, после хирургической пересадки органов и тканей - их хорошему приживлению. При опухолях, некоторых поражениях суставов и диабетической ретинопатии новообразованные сосуды оказывают неблагоприятное действие. Такие сосуды отличаются повышенной хрупкостью, минимальная физическая нагрузка или повышение артериального давления могут спровоцировать кровоизлияния с резкой потерей зрения. Также в полости глаза может происходить разрастание соединительной ткани, приводящее к отслойке сетчатки.
Диабетический макулярный отек - поражение центральных отделов сетчатки (макула). Данное осложнение не приводит к слепоте, но может быть причиной потери способности читать или различать мелкие предметы. Макулярный отек чаще всего бывает при пролиферативной форме диабетической ретинопатии, но встречается и при минимальных проявлениях непролиферативной ДР. В начальных стадиях развития макулярного отека нарушения зрения также могут отсутствовать.
Обследование больных сахарным диабетом в кабинете офтальмолога областного диабетологического центра проводится в соответствии со стандартами Всемирной Организации Здравоохранения с использованием современного оборудования. Каждый пациент осматривается в соответствии с мировыми стандартами. Обязательными составляющими осмотра каждого пациента с сахарным диабетом являются следующие:
- Сбор анамнеза.
- Определение остроты зрения с коррекцией.
- Измерение внутриглазного давления.
- Мидриаз (расширение зрачка) – для получения полной картины состояния глазного дна.
- Бинокулярный осмотр переднего отрезка глаза на щелевой лампе (для оценки состояния роговицы, угла передней камеры, хрусталика).
- Осмотр глазного дна при помощи асферической линзы.
При необходимости по показаниям проводится дополнительное обследование:
- Фотоконтроль (чтобы отследить динамику процесса).
- Флюоресцентная ангиография (позволяет точно определить наличие новообразованных сосудов).
- ОСТ (оптическая когерентная томография, важна для точной диагностики макулярного отека и атрофии зрительного нерва).
- Периметрия (поля зрения).
- Гониоскопия (осмотр угла передней камеры глаза с линзой Гольдмана).
- Электрофизиологические методы исследования.
С каждым пациентом проводится индивидуальная беседа, даются рекомендации по режиму и поведению. При необходимости – направляется на консультацию к другим специалистам (диабетолог, нефролог), а также принимается решение о дальнейшей тактике его ведения. В тяжелых случаях показано проведение хирургического лечения. Пациентам с диабетическим макулярным отеком в полость глаза вводятся препараты, которые способствуют уменьшению отека и восстановлению зрительных функций.
Лечение глазных осложнений диабета:
Важно помнить о том, что даже не имея признаков диабетической ретинопатии, необходимо посещать офтальмолога и проходить КАЧЕСТВЕННОЕ! обследование не реже 1 раза в год, а при необходимости чаще. К сожалению, даже имея хорошее зрение, у пациента могут быть тяжелейшие изменения на сетчатке, требующие НЕМЕДЛЕННОГО вмешательства.
В Областной клинической больнице им.Н.А.Семашко представлен полный спектр современного оборудования для диагностики и качественного лечения диабетической ретинопатии и диабетического макулярного отека. Вовремя поставленный диагноз, правильно подобранное и проведенное лечение являются залогом сохранения зрения у пациентов с сахарным диабетом.
МКБ-10
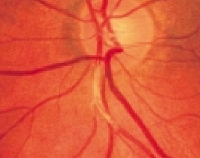
Общие сведения
Гипертоническая ретинопатия – широко распространенная патология, встречающаяся повсеместно. Впервые заболевание было описано английским офтальмологом Маркусом Гунном в 1898 году. Микроскопические признаки поражения сосудов сетчатки выявляются у лиц в возрасте 40 лет и старше даже при отсутствии артериальной гипертензии в анамнезе. III и IV стадии заболевания диагностируются у 2-15% больных, страдающих от гипертонии. Специфические изменения при офтальмоскопии у детей с артериальной гипертензией прослеживаются в 3-5% случаев. Мужчины и женщины болеют с одинаковой частотой.

Причины гипертонической ретинопатии
Причинами развития патологии являются эссенциальная и симптоматическая артериальная гипертензия. К основным триггерным факторам относятся избыточный вес, чрезмерное потребление соли, курение, стрессы, низкий уровень физической активности, злоупотребление спиртными напитками. Прослеживается генетическая предрасположенность к возникновению болезни. В группу риска входят лица с декомпенсированной формой гипертензии, заболеваниями сердца, атеросклерозом, сахарным диабетом. Учеными было доказано, что симптоматика гипертонической ретинопатии часто обнаруживается у пациентов, страдающих от сенильной деменции, однако пусковые факторы развития патологии при старческом слабоумии установить не удалось.
Патогенез
Особенности ретинальной гемоциркуляции во многом зависят от показателей системного АД. В патогенезе начальной (вазоконстрикторной) стадии важная роль отводится вазоспазму, который сочетается с повышением тонуса артериол сетчатой оболочки глаза. В основе артериоспазма лежит запуск местных ауторегуляторных реакций. Морфологически определяется фокальное сужение артериол, которое со временем преобразуется в генерализованное. Продолжительное повышение давления становится причиной утолщения внутреннего слоя (интимы) и гиперплазии среднего слоя (медии). Патологические изменения в комплексе интима-медиа очень быстро прогрессируют.
В патогенезе склеротической стадии на первый план выходит дегенерация гиалиновых волокон. Сужение артериол и расширение вен на отдельных участках приводит к формированию артериовенозного перекреста (симптом Салюса-Гуна). При I степени данного симптома вена вдавлена в месте ее пересечения артерией, II степени – перед перекрестом вена образует дугу и резко истончается под артерией, III степени – в центре дугообразного изгиба вена становится невидимой. Вследствие структурных нарушений в артериолярных и венулярных соединениях световой рефлекс расширяется.
Классификация
В настоящее время существует большое количество подходов к систематизации изменений на глазном дне при гипертонической ретинопатии. Наиболее точно корреляция между артериальной гипертензией и поражением сетчатки отображена в классификации Кейта Вагенера Баркера (KWB), разработанной еще в 1939 году. С учетом клинических признаков выделяют следующие этапы заболевания:
Симптомы гипертонической ретинопатии
Осложнения
Заболевание очень часто осложняется субретинальным кровоизлиянием, которое в последующем может привести к отслойке сетчатки. Прогрессирует хориопатия и нейропатия зрительного нерва. При острой ишемической нейропатии возникает выраженный отек ДЗН. При тяжелом течении болезни прослеживаются признаки субатрофии оптического нерва. В случае выраженной экссудации патологический процесс поражает стекловидное тело, что провоцирует его помутнение. Пациенты с гипертонической ретинопатией в анамнезе подвержены риску развития глазной мигрени и офтальмогипертензии.
Диагностика
В большинстве случаев гипертоническая ретинопатия является случайной диагностической находкой у лиц с отягощенным анамнезом. Выраженные клинические симптомы выявляются только у пациентов, продолжительное время страдающих от артериальной гипертензии или сенильного слабоумия. При физикальном обследовании изменений со стороны глаз не наблюдается. Основными методами диагностики являются:
- Офтальмоскопия. При осмотре глазного дна в центральной оптической зоне визуализируется локальное сужение сосудов в области ДЗН. Размер области поражения равен половине диаметра диска. Определяются положительные симптомы Гвиста и Салюс I-III.
- Измерение внутриглазного давления (ВГД). Показатели тонометрии незначительно превышают референтные значения. Важно сопоставлять данные системного артериального давления с внутриглазным. Дополнительно показано изучение суточных колебаний ВГД.
- Визометрия. При I-II стадии заболевания ухудшение зрительных функций отсутствует. У пациентов с III-IV стадией острота зрения может снижаться, однако это явление вызвано органическим поражением сетчатки и развитием вторичных осложнений.
- Осмотр переднего сегмента глаза. При биомикроскопии глазного яблока определяются расширенные сосуды конъюнктивы. Стойкое повышение артериального давления и частые гипертензивные кризы ведут к образованию субконъюнктивальных кровоизлияний.
Лечение гипертонической ретинопатии
Этиотропная терапия сводится к назначению системных гипотензивных средств, прием которых способствует нормализации артериального давления. При повышении уровня липопротеидов низкой плотности и холестерина крови показан прием гиполипидемических средств с периодическим контролем показателей липидограммы. В комплекс лечения могут быть включены ангиопротекторы, которые улучшают ретинальную гемодинамику, предупреждают развитие ишемии. С целью ускорения процесса регенерации нейронов сетчатки назначают ретробульбарные инъекции ретинопротекторов. Дополнительно рекомендованы витамины группы А, С и В, которые также обладают ретинопротекторными свойствами.
Прогноз и профилактика
Исход заболевания зависит от стадии процесса. При своевременном назначении адекватного лечения симптоматика болезни постепенно регрессирует в течение 1 года. На этапе склеротических изменений повлиять на ретинальный кровоток практически невозможно. Специфические превентивные меры не разработаны. Неспецифическая профилактика включает контроль и нормализацию системного артериального и внутриглазного давления, липидов крови. При наличии провоцирующих факторов рекомендовано 4 раза в год проходить осмотр у офтальмолога с обязательным выполнением офтальмоскопии, визометрии и измерением ВГД.
1. Глаз — зеркало сердечно-сосудистой патологии. Эволюция представлений о гипертонической ретинопатии/ Задионченко В.С., Адашева Т.В., Шамшинова А.М. Аракелян М.А// Рациональная Фармакотерапия в Кардиологии. – 2010 - №6 (6).
2. Электроретинографические и психофизические симптомы ретинопатии при артериальной гипертонии и факторы риска нарушения зрительных функций: Автореферат диссертации/ Аракелян М.А. – 2005.
3. Диабетическая ретинопатия и гипертоническая болезнь: клинико-патофизиологические аспекты коморбидности и рациональной медикаментозной Сибирский научный медицинский журнал. – 2004.
Ретинопатия недоношенных – это тяжелая витреоретинальная патология глаза, развивающаяся только у недоношенных младенцев, под воздействием ряда факторов, нарушающих нормальное созревание сосудов сетчатки [1].
Код(ы) МКБ-10:
| МКБ-10 | |
| H 35.0 | Фоновая ретинопатия и ретинальные сосудистые изменения |
| H 35.2 | Другая пролиферативная ретинопатия |
Дата разработки/пересмотра протокола: 2013 год (пересмотр 2017 г.).
Сокращения, используемые в протоколе:
Задняя агрессивная ретинопатия недоношенных
Налобный бинокулярный офтальмоскоп
Центральная нервная система
Первичное персистирующее гиперпластическое стекловидное тело
Диск зрительного нерва
Ультразвуковая допплерография глаза
Пользователи протокола: офтальмологи, неонатологи, педиатры
Категория пациентов: дети
Шкала уровня доказательности:
| Уровень доказательности | Тип доказательности |
| I | Доказательства получены в результате мета-анализа большого числа хорошо спланированных рандомизированных исследований. Рандомизированные исследования с низким уровнем ложнопозитивных и ложнонегативных ошибок. |
| II | Доказательства основаны на результатах не менее одного хорошо спланированного рандомизированного исследования. Рандомизированные исследования с высоким уровнем ложнопозитивных и ложнонегативных ошибок |
| III | Доказательства основаны на результатах хорошо спланированных нерандомизированных исследований. Контролируемые исследования с одной группой больных, исследования с группой исторического контроля и т.д |
| IV | Доказательства получены в результате нерандомизированных исследований. Непрямые сравнительные, описательно корелляционные исследования и исследования клинических случаев |
| V | Доказательства основаны на клинических случаях и примерах |
| Степень | Градация |
| А | Доказательство I уровня или устойчивые многочисленные данные II, III или IV уровня доказательности |
| B | Доказательства II, III или IV уровня, считающиеся в целом устойчивыми данными |
| C | Доказательства II, III, IV уровня, но данные в целом неустойчивые |
| D | Слабые или несистематические эмпирические доказательства. |

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Международная классификация 3:
По течению РН выделяют 3 фазы
: активную, регресса и рубцовую.
Активная РН классифицируется по локализации, стадиям и протяженности патологического процесса.
Локализация патологического процесса в активной фазе РН характеризуется в 3 зонах, располагающихся концентрично ДЗН. Границы каждой зоны характеризуется по отношению к диску зрительного нерва (рисунок 1).
· зона I – представляет собой окружность, радиус которой равен удвоенному расстоянию от центра ДЗН до центра макулы.
· зона II – от края первой зоны до зубчатой линии с назальной области (на 3-х часах в правом глазу и на 9-ти часах в левом).
· зона III – оставшаяся серповидная область сетчатки, расположенная с темпоральной стороны периферичнее Зоны II.
Условно Зоны II и III рассматриваются как взаимно исключающие, так как анатомические ориентиры в некоторых случаях сложны для распознавания. Если васкуляризация сетчатки достигает зубчатой линии с носовой стороны, имеющиеся изменения с височной стороны определяются как в зоне III. Если в этом нельзя быть до конца уверенным, то предполагается, как зона II.

Рисунок 1 – Изображение локализации и протяженности ретинопатии недоношенных.
Стадии активной РН
Стадия 1: демаркационная линия – появление тонкой белесоватой демаркационной линии, которая отделяет аваскулярную зону сетчатки от васкулярной. Линия характеризует собой скопление веретенообразных клеток. Сосуды в области демаркационной линии расширены и извиты.
Стадия 3: гребень с экстраретинальной фиброваскулярной пролиферацией - экстраретинальная фиброваскулярная пролиферация или неоваскуляризация от гребня в стекловидное тело, пролиферативные изменения заднего края гребня, вызывают его истрепанность. По тяжести стадия 3 подразделяется на слабую (3а), среднюю (3b) и сильную (3с), в зависимости от распространения экстраретинальной фиброваскулярной ткани, инфильтрирующей стекловидное тело.
Стадия 4: частичная отслойка сетчатки. Стадия 4а - частичная отслойка сетчатки без захвата макулярной зоны (экстрафовеальная), 4b - частичная отслойка сетчатки захватывает область макулы и носит экссудативно-тракционный характер.
Стадия 5: тотальная отслойка сетчатки - как правило, имеет воронкообразную форму. Различают открытую, полузакрытую и закрытую формы воронкообразной отслойки.
Протяженность РН - распространенность ретинопатии недоношенных оценивается по часовым меридианам с 1-го по 12-й, при этом 12-ти часовой сектор распространяется от 12 часов до 1 часа (рисунок 1).
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ (принципы организации неонатального скрининга, мониторинга и диагностики РН)
Диагностические критерии скрининга РН
Обязательному офтальмологическому скринингу подлежат:
· все недоношенные новорожденные, рожденные с массой тела до 2000 грамм и гестационным возрастом до 34 недель,
· новорожденные, рожденные с массой тела более 2000 грамм, с отягощенным пери- и неонатальным анамнезом, тяжелым соматическим состоянием и имеющие признаки высокого риска развития ретинопатии недоношенных (наличие одного из выше перечисленных критериев достаточно для отбора ребенка в группу скрининга).
Сроки проведения первого скринингового осмотра РН
Первые признаки заболевания проявляются в возрасте 31 недель постконцептуального возраста.
Рекомендуемые сроки проведения первого скринингового осмотра детей в группе риска развития угрожающей зрению форм РН по отношению к гестационному возрасту по данным Великобританского руководства по диагностике и лечению РН приведены в следующей таблице 1.
Таблица 1. Сроки первого скринингового осмотра в зависимости от гестационного возраста
| Время первого осмотра | ||
| Гестационный возраст (нед.) | Постнатальный возраст (нед.) | Постконцептуальный возраст (нед.) |
| 22 | 8 | 30 |
| 23 | 7 | 30 |
| 24 | 6 | 30 |
| 25 | 5 | 30 |
| 26 | 4 | 30 |
| 27 | 4 | 31 |
| 28 | 4 | 32 |
| 29 | 4 | 33 |
| 30 | 4 | 34 |
| 31 | 4 | 35 |
Первый офтальмологический скрининг РН осуществляется недоношенным детям в группе риска на 31 неделе постконцептуального возраста у детей, рожденных на ≤ 28 нед. гестации или на 4 неделе жизни у детей, рожденных > 28 нед. гестации.
Таблица – 2. Мониторинг РН в зависимости от типа течения
| Частота обследований | Тип РН (зона локализации, стадия) |
| 2 раза в неделю | Тип 1 РН - Зона I: любая стадия РН с плюс-болезнью - Зона I: стадия 3 без плюс-болезни -Зона II: стадия 2 и 3 с плюс-болезнью |
| 1 раз в неделю | Тип II РН: - Зона I: стадия 1 или 2 без плюс-болезни - Зона II: стадия 3 без плюс-болезни |
Завершение мониторинга:
Мониторинг может быть завершен, если ребенок больше не входит в группу риска развития угрожающей зрению форм РН.
Мониторинг при РН можно завершить при наличии любых нижеперечисленных признаков регресса заболевания как минимум во время двух последовательных осмотров:
· заболевание не прогрессирует;
· частичное убывание прогрессирования в сторону полного регресса;
· изменение цвета вала от лососево-розового до белого;
· прорастание сосудов через демаркационную линию;
· начало процесса замещения проявлений активной РН рубцовой тканью.
Жалобы и анамнез: нет.
Лабораторные исследования: нет.
Инструментальные исследования (с использованием мидриатических препаратов):
· комбинация препаратов в виде глазных капель 2,5% фенилэфрин и 1% циклопентолат (2-кратные инстилляции с интервалом 5 – 10 мин.)*.
Непрямая бинокулярная офтальмоскопия:
· появление демаркационной линии на границе сосудистой и бессосудистой сетчатки;
· формирование вала (или гребня) на месте демаркационной линии. Сетчатка в этой зоне утолщается, проминирует в стекловидное тело, формируя вал сероватого или белого цвета;
· проявление экстраретинальной фиброваскулярной пролиферации в области вала. Усиление сосудистой активности в заднем полюсе глаза, увеличение экссудации в стекловидное тело, наличие мощных артериовенозных шунтов на периферии, формируя протяженные аркады и сплетения.
Цифровое фотографирование глазного дна – наличие вышеперечисленных признаков.
* применение препарата после регистрации в РК
Показания для консультации специалистов:
· консультации кардиолога, педиатра, невропатолога – с целью планирования проведения лазерного хирургического лечения.
Диагностический алгоритм: (приложение 1).
Дифференциальный диагноз
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Ретинобластома (экзофитный рост) | Лейкокория, экзофтальм, выворот пигментной каймы, опухолевые узелки в радужке, расширение зрачка, псевдогипипион при распаде опухоли. Наследственная предрасположенность, двух сторонне поражение характерно только в 19,2 % случаях, при этом, обычно существует интервал между поражением глаз, который может достигать нескольких лет. Признаки на компьютерной томографии ретинобластомы - включают наличие очагов обызвествления в опухоли, расширение и затемнение глазницы, а также увеличение зрительного отверстия при прорастании опухоли в полость черепа. | Биомикроскопия, офтальмоскопия, УЗИ органа зрения; УЗДГ органа зрения; Компьютерная томография | В анамнезе указание на недоношенность; Всегда двухсторонне поражение. Отсутствие наследственной предрасположенности. При РН компьютерная томография не дает результатов |
| Ретинит Коатса | Поражает большей частью мальчиков (3:1), в 98% случаев заболевает один глаз. Доминирующим симптомом болезни Коатса, кроме характерных сосудистых проявлений (телеангиэктазии, расширенные артериолы, капилляры и венулы, микро и макроаневризмы), являются проминирующие отложения твердого экссудата ярко-желтого цвета в слоях сетчатки и субретинальном пространстве, локализующиеся преимущественно в заднем полюсе. | Биомикроскопия, офтальмоскопия, УЗИ органа зрения | В анамнезе указание на недоношенность; Всегда двухсторонне поражение. |
| Дисплазия сетчатки, болезнь Норри, синдром Вагнера | наследственная предрасположенность (по рецессивному типу), поражение лиц мужского пола, выраженные последствия увеита, быстроразвивающаяся катаракта. Заболевание, как правило, всегда заканчивается атрофией глазных яблок. Для большинства детей характерна умственная отсталость (60%) и глухота (30%). | Биомикроскопия, офтльмоскопия, ДНК- диагностика (определение специфических мутаций в гене - NDP). | В анамнезе указание на недоношенность; Всегда двухсторонне поражение. Отсутствие генетической предрасположенности. |
| Кровоизлияния в стекловидное тело | Кровоизлияния на глазном дне, как правило, появляются у доношенных, с большим весом, новорожденных, сразу после рождения и являются результатом тяжелой родовой травмы. Изменения со стороны ДЗН в отрыве от характерных периферических проявлений, могут быть ошибочно расценены как проявления внутричерепной гипертензии и различных патологических состояний ЦНС с развитием застойного ДЗН | Офтальмоскопия, УЗИ органа зрения | В анамнезе указание на недоношенность; Всегда двухсторонне поражение. |
| Метастатический эндофтальмит | Хориоретинальный очаг в заднем отрезке, с четкими границами, при воспалении могут быть стушеваны, с перифрокальным воспалением и экссудацией в стекловидном теле. | офтальмоскопия | В анамнезе указание на недоношенность; Всегда двухсторонне поражение. |
| Первичное персистирующее гиперпластическое стекловидное тело (ППСТ) | Микрофтальм, мелкая передняя камера, удлиненные цилиарные отростки, катаракта. Наиболее надежными дифференциальными признаками считаются доношенность и одностороннее поражение. Патологические проявления при ППСТ выглядят как плотная, трубчатая масса, простирающаяся от хрусталика к сетчатке по направлению гиалоидного канала. Кровоизлияния при ППСТ преретинальные или субретинальные, часто с характерным уровнем крови. | Биомикроскопия, Офтальмоскопия, УЗИ органа зрения | В анамнезе указание на недоношенность; Всегда двухсторонне поражение. |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Дексаметазон (Dexamethasone) |
| Левофлоксацин (Levofloxacin) |
| Моксифлоксацин (Moxifloxacin) |
| Офлоксацин (Ofloxacin) |
| Тропикамид (Tropikamid) |
| Фенилэфрин (Phenylephrine) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ: нет.
Немедикаментозное лечение (режим, диета и пр. лучевое)
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ:
Единственным общепризнанным способом лечения активной прогрессирующей РН и профилактики развития тяжелых форм заболевания является хиругическое вмешательство. Механизм воздействия коагуляции объясняется деструкцией ишемических зон аваскулярной сетчатки – источника ишемических стимулов. В результате коагуляции происходит перерождение сетчатки в тонкую глиальную ткань с атрофией пигментного эпителия, обнажением мембраны Бруха и атрофией подлежащих сосудов хориоидеи, капилляров (образование хориоретинального рубца). Для эффекта воздействия необходимо заблокировать не менее 75 % аваскулярных зон. Лазеркоагуляция аваскулярных зон сетчатки – единственный метод лечения пороговой (предпороговая I Типа) и задней агрессивной ретинопатии недоношенных.
Название оперативного вмешательства:
· транспупиллярная лазеркоагуляция аваскулярной сетчатки.
Противопоказания:
· частичная отслойка сетчатки
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы): нет.
Немедикаментозное лечение:
· режим – мать и дитя;
· диета – СГМ или грудное вскармливание.
Медикаментозное лечение**: проводится во время хирургического вмешательства транспупиллярной лазеркоагуляции аваскулярной сетчатки – мидриатические препараты, протекторы слезной пленки. В послеоперационном периоде для предупреждения наслоений вторичной инфекции – антибиотики местного применения; с противовоспалительной целью – глюкокортикостероиды;
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
| Лекарственная группа | Международное непатентованное наименование ЛС | Способ введения | Разовая доза и кратность применения | Уровень доказательности |
| М –холинолитики пролонгирован-ного действия, мидриатики | Комбинация фенилэфрин/тропикамид | Инстилляции в конъюнктивальную полость | по 1 капле в каждый, трехкратно с интервалом 5-10 минут за 40 мин до осмотра | В [19] |
| Глюкокортико-стероиды | дексаметазон глазные капли | Инстилляции в конъюнктивальную полость | 1 капли 6 раз в сутки после операции и далее по убывающей схеме 2 раза | В [19] |
| Противомикробный препарат | левофлоксацин глазные капли | Инстилляции в конъюнктивальную полость | 2 капли 3-4 раза в сутки после операции | В [19] |
| офлоксацин глазные капли | ||||
| моксифлоксацин глазные капли |
* применение препарата после регистрации в РК;
** лекарственные препараты применяются после внесения изменений в инструкции по применению в РК.
Перечень дополнительных лекарственных средств: нет.
Дальнейшее ведение:
· послеоперационное наблюдение преследует две цели: определение потребности в повторном вмешательстве и мониторинг регресса заболевания;
· первый осмотр после лазерной коагуляции сетчатки при РН проводится на 5-7 сутки после операции. Еженедельные осмотры, по меньшей мере, продолжаются до выявления признаков снижения активности заболевания или ее регресса;
· повторное вмешательство требуется, если нет признаков регрессии активной РН;
· повторное вмешательство обычно проводится через 10-14 дней после лечения, при отсутствии регресса РН.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ:
Показания для экстренной госпитализации:
· задняя агрессивная ретинопатия недоношенных.
Информация
Источники и литература
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Указание на отсутствие конфликта интересов: нет.
Указание условий пересмотра протокола: пересмотр протокола через 5 лет после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Приложение 1
Диагностический алгоритм

Диабетическая ретинопатия — неспецифическое сосудистое осложнение сахарного диабета, поражающее сетчатку глаза.
Сахарный диабет

По расчетам специалистов, количество людей с сахарным диабетом к 2025 году может достигнуть 300 миллионов человек, а это около 5% населения земного шара
В норме клетки поджелудочной железы (бета-клетки) вырабатывают инсулин — гормон, регулирующий уровень глюкозы в крови. При сахарном диабете из-за недостаточной выработки инсулина уровень глюкозы повышается и нарушается обмен веществ
Недостаток инсулина приводит к увеличению невостребованного сахара в крови. В свою очередь, излишний сахар ведет к нарушению обмена жиров и накоплению в крови холестерина, образованию бляшек на стенках сосудов. Просвет сосудов постепенно сужается, это нарушает кровоснабжение прилежащих тканей. >
Диабетическая ретинопатия обычно развивается через 5-10 лет после заболевания сахарным диабетом. При сахарном диабете I типа (инсулинозависимом) диабетическая ретинопатия протекает бурно, достаточно быстро возникает пролиферативная диабетическая ретинопатия. При II типе сахарного диабета (инсулинозависимом) изменения в основном происходят в центральной зоне сетчатки. Возникает диабетическая макулопатия, часто кистозная, что приводит к снижению остроты центрального зрения.
Причины возникновения сахарного диабета:
- Наследственная предрасположенность;
- Избыточный вес;
- Некоторые болезни, в результате которых поражаются бета-клетки, вырабатывающие инсулин. Это болезни поджелудочной железы — панкреатит, рак поджелудочной железы, заболевания других желез внутренней секреции;
- Вирусные инфекции (краснуха, ветряная оспа, эпидемический гепатит и некоторые другие заболевания, включая грипп). Эти инфекции играют роль спускового механизма для людей группы риска;
- Нервный стресс. Людям группы риска следует избегать нервного и эмоционального перенапряжения;
- Возраст. С увеличением возраста на каждые десять лет вероятность заболевания диабетом повышается в два раза.
Помимо постоянного ощущения слабости и усталости, быстрой утомляемости, головокружения и других симптомов, при диабете значительно повышается риск развития катаракты и глаукомы, а также поражение сетчатки. Одним из таких проявлений сахарного диабета и является диабетическая ретинопатия.
Почти в половине случаев диабетическая ретинопатия не диагностируется и обнаруживается только после развившихся осложнений. На сегодняшний день, согласно данным Всероссийской Организации Здравоохранения (ВОЗ), среди пациентов, страдающих сахарным диабетом I типа (срок заболевания 15-20 лет), диабетическая ретинопатия есть у 80-99% пациентов.
Основные симптомы диабетической ретинопатии
Формы диабетической ретинопатии
Фоновая ретинопатия сетчатки
Препролиферативная ретинопатия
При этой степени развития заболевания вены сетчатки расширены, извиты и проницаемы. Кровоизлияний в глазном дне возникает больше, они становятся более обширными. Имеется большое количество различных экссудатов, жидкостей, которые выделяются в тканях из мелких кровеносных сосудов.
Пролиферативная ретинопатия
Пролиферативная форма диабетической ретинопатии развивается из фоновой ретинопатии из-за дефицита кислорода в сетчатке. Эта форма заболевания характеризуется образованием новых сосудов, которые прорастают из сетчатки в стекловидное тело и провоцируют в нем кровоизлияния.
Переход из одной формы ретинопатии в другую может произойти в течение нескольких месяцев. Развитие заболевания приводит к последующему отслоению сетчатки. В нашей стране эта форма диабетической ретинопатии является наиболее частой причиной слепоты у трудоспособного населения.
Чем диабетическая ретинопатия опасна для глаз?
Диабетическая ретинопатия находится на втором месте по распространенности среди самых частых причин слепоты.
При сахарном диабете зрение начинать ухудшаться только спустя несколько лет, когда диабетическая ретинопатия переходит из фоновой формы в препролиферативную или пролиферативную.
Причины ухудшения зрении при диабетической ретинопатии:
- кровоизлияния в сетчатку или стекловидное тело;
- макулярный отек или ишемия макулы;
- отслойка сетчатки.
Причины диабетической ретинопатии
- повышенное артериальное давление;
- затяжная гипергликемия;
- злоупотребление алкоголем, курение;
- заболевания почек и печени;
- атеросклероз;
- ожирение;
- беременность.
Также среди основных причин высокие показатели сахара в крови и артериальная гипертензия. Если контролировать эти факторы, можно значительно снизить риск развития заболевания.
Мнение эксперта
Гудков Юрий Алексеевич
Врач-офтальмолог высшей категории
Часто при наличии первой и второй стадий заболевания человек не замечает проявлений болезни. Признаки патологии начинают доставлять дискомфорт уже на третьей (пролиферативной) стадии ретинопатии. Это сопровождается ухудшением сумеречного зрения, размытостью контуров, искажением очертаний предметов. Пациентам с диабетом I Или II типов минимум раз в полгода необходимо проходить диагностику у офтальмолога.
Диагностика диабетической ретинопатии
- исследование полей зрения (периметрия) для того, чтобы оценить состояние сетчатки на ее периферии;
- электрофизиологическое исследование определение жизнеспособности нервных клеток сетчатки и зрительного нерва;
- ультразвуковое исследование внутренних структур глаза — А-сканирование, В-сканирование;
- измерение внутриглазного давления (тонометрия);
- исследование глазного дна (офтальмоскопия).
Важно помнить, что люди, у которых диагностирован сахарный диабет, должны как минимум раз в полгода посещать врача-офтальмолога и проходить диагностику зрения. Это необходимо для того, чтобы врач мог вовремя диагностировать развитие глазных осложнений и начать лечение, как можно скорее!
Лечение диабетической ретинопатия
При диабетической ретинопатии выбор метода лечения во многом зависит от стадии заболевания. В настоящее время наиболее эффективным и надежным методом предупреждения прогрессирования диабетической ретинопатии является лазерокоагуляция сетчатки.
Хирургическое вмешательство
При запущенной диабетической ретинопатии (в пролиферативной стадии) может быть применена витрэктомия, частичное или полное удаление стекловидного тела. В ходе операции его заменяют специальной газовой смесью, благодаря которой создается давление на сетчатку и появляется возможность держать ее в нормальном положении, плотно прилегающей к сосудистой оболочке глаза, – проводится так называемая тампонада. Удаленное стекловидное тело также могут заменить силиконовым маслом или водой с фтором. После этого офтальмохирург проводит лазерную коагуляцию сетчатки.
Медикаментозное лечение
На начальной стадии развития заболевания пациенту могут быть назначены ангиопротекторы — препараты, укрепляющие стенки сосудов. Помимо них в терапию входят витамины B, Р, Е, А, а также прием аскорбиновой кислоты и антиоксидантов.
В процессе лечения пациенту необходимо регулярно измерять уровень сахара в крови, чтобы не допустить длительной гипергликемии.
Интравитреальное введение ингибитора ангиогенеза для лечения возрастной макулярной дегенерации (1 инъекция) ? Инъекционная терапия препаратами "Луцентис", "Эйлеа"
Интравитреальное введение лекарственного имплантата для лечения макулярного отека (1 инъекция) ? Инъекционная терапия препаратом "Озурдекс"
Интравитреальное введение лекарственного имплантата для лечения макулярного отека (1 инъекция) ? Инъекционная терапия препаратом "Визкью"
Профилактическая периферическая лазеркоагуляция (ППЛК) ? Укрепление сетчатки при помощи лазерного воздействия по периферии, применяется для лечения дистрофии сетчатки и профилактики отслойки сетчатки.
Профилактическая периферическая лазеркоагуляция (ППЛК), для лиц, не являющихся гражданами СНГ ? Укрепление сетчатки при помощи лазерного воздействия по периферии, применяется для лечения дистрофии сетчатки и профилактики отслойки сетчатки.
Лазеркоагуляция при сахарном диабете, тромбозе ЦВС (один сеанс) ? Укрепление сетчатки лазером при диабетических изменениях сетчатки и сосудистой оболочки глаза.
ИАГ-лазерная дисцизия вторичной катаракты , фрагментация стекловидного тела (один глаз), через 6 месяцев после операции ? Удаление с помощью лазера помутнения задней капсулы глаза из оптической зоны.
ИАГ-лазерная гониопунктура, удаление кисты из интерфейса (один глаз), через 6 месяцев после операции ? Улучшение оттока внутриглазной жидкости после антиглаукомотозной операции при недостаточной фильтрации, удаление кисты из интерфейса – врастания эпителия под клапан роговицы.
Ограничительная лазеркоагуляция сетчатки (ОЛКС), I-IV категории ? Ограничительная лазеркоагуляция сетчатки при локальной дистрофии (категория определяется в зависимости от области дистрофического поражения сетчатки).
Читайте также:
- Как юристу помочь человеку прийти к пониманию конкретного правового закона
- Производим согласование счетов со стоа что значит
- Кому досталось наследство говарда хьюза
- Как правильно заполнить уведомление о подтверждении проживания иностранного гражданина в рф по внж
- Что характерно для создания общественных организаций создаются для реализации интереса граждан

