Берут ли в армию с фолликулитом
Обновлено: 02.07.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Демодекоз – паразитарное кожное заболевание, которое вызывает клещ-железница (Demodex). Клещ размножается в волосяных фолликулах, сальных железах кожи и мейбомиевых железах (видоизмененных сальных железах, располагающихся по краю века) и поражает в основном кожу лица и наружных ушных раковин, хотя в редких случаях может мигрировать на кожу груди и спины. Питательной средой, необходимой для размножения клеща, служит кожное сало (себум).
Носителями клеща могут быть многие люди, но заболевание проявляется остро только при нарушении микробного биоценоза кожи и снижении иммунитета.
В таких случаях клещ начинает активно размножаться, в результате чего на коже формируются асимметричные шелушащиеся розовые пятна, телеангиэктазии, розовая или красная сыпь, на месте которой затем возникают пустулы (пузырьки с гноем) или везикулы (пузырьки с прозрачной жидкостью). Кожа в этих местах воспаляется, утолщается и покрывается мокнущими корочками. При отсутствии лечения поражение кожи может усиливаться, захватывая более глубокие слои.
Причины появления демодекоза
Клещ-железница относится к условно-патогенным организмам и у 90% людей входит в состав нормального микробного биоценоза кожи лица, при этом никак себя не проявляя. Активное размножение клеща становится возможным, если биоценоз нарушается, а местный иммунитет снижается. Чаще всего изменение микробной среды происходит вследствие различных кожных заболеваний (воспалительных, бактериальных), использования иммуносупрессантов (препаратов, снижающих иммунную защиту), например, местных стероидных мазей. Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.
Немаловажным фактором развития заболевания служит повышенное образование кожного сала и изменение его состава. Увеличение поверхностных липидов в составе себума приводит к усиленному размножению патогенной флоры, которая, в свою очередь, инициирует активность клеща. Гиперпродукция кожного сала возникает у женщин в период гормональной перестройки, а также в результате эндокринных заболеваний и генетической предрасположенности. Существенную роль в активизации клеща играет уровень инсоляции, влияющий на усиление продукции себума.
В жаркое время года регистрируется всплеск заболеваемости демодекозом, что связано с повышенной выработкой провоспалительных веществ из-за чрезмерного воздействия ультрафиолетовых лучей.
При наличии сопутствующих поражений кожи (акне, розацеа, перорального дерматита и т.д.), системных заболеваний (лейкоза, ВИЧ и др.) диагностируют вторичный демодекоз. Чаще всего он возникает у пациентов со значительно ослабленным иммунитетом. Иногда к вторичному демодекозу приводят терапия ингибиторами рецепторов эпидермального фактора роста, хроническая почечная недостаточность и УФ-воздействие. Заболевание может манифестировать в любом возрасте и характеризоваться значительной площадью поражения и выраженностью симптомов. Поражение век приводит к демодекозному блефароконъюнктивиту (воспалению век и их слизистой оболочки, прилежащей к глазу), который возникает как изолированно, так и параллельно с демодекозом кожи лица.
В зависимости от характера проявлений на коже различают:
- Акнеформный демодекоз. На коже присутствуют папулы и пустулы, напоминающие высыпания при угревой сыпи.
- Розацеаподобный демодекоз. Папулы появляются на фоне разлитой эритемы (покраснения кожи).
- Себорейный демодекоз. Сыпь на коже сопровождается пластинчатым шелушением.
- Офтальмологический демодекоз. Кожа век воспалена, присутствует чувство инородного тела в глазах.
На коже человека паразитируют два вида клеща Demodex folliculorum (длинный клещ) и Demodex brevis (короткий клещ).
В зависимости от вида клеща преобладают те или иные элементы поражения кожи. Развитие Demodex folliculorum чаще приводит к эритеме и слущиванию эпителия кожи. Demodex brevis вызывает формирование конусовидных папул, покрытых серыми чешуйками. Иногда отмечаются симметричные папулопустулезные элементы (пузырьки с прозрачной жидкостью или гноем), окруженные воспалительным инфильтратом.
Иногда размножение клещей приводит к присоединению вторичной гнойной инфекции, в ходе которой развиваются крупные гнойные пустулы и даже абсцессы.
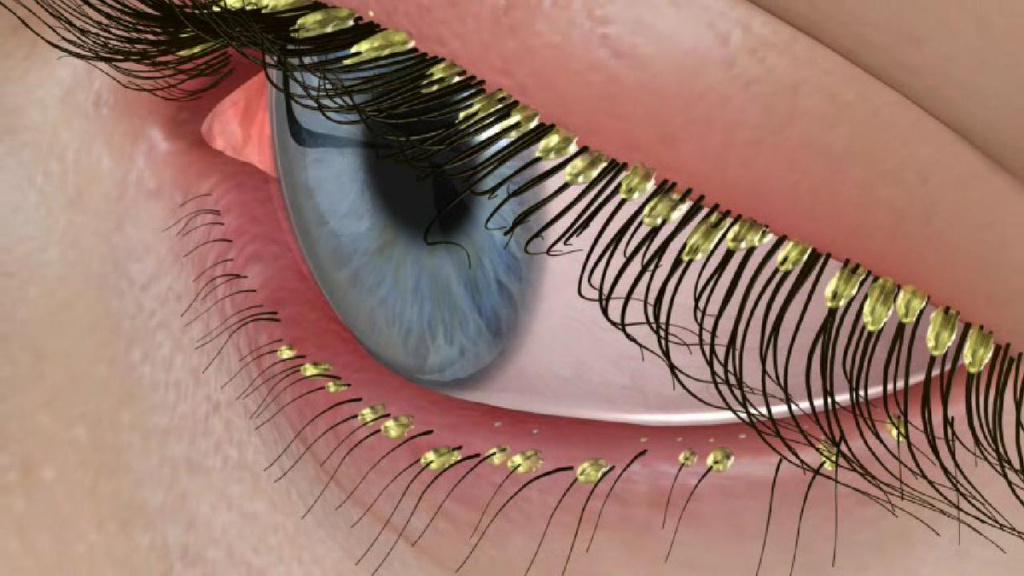
Длительное течение заболевания может привести к потере ресниц и замещению волосяных фолликулов рубцовой соединительной тканью.
Такие разнообразные проявления демодекоза делают обязательной лабораторную диагностику для выделения клещей из очагов поражения.
Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул.
Микроскопическое исследование на наличие клеща демодекс проводят для диагностики хронических дерматозов, характеризующихся неспецифическим покраснением, шелушением и зудом кожи лица и век, а также поражением кожи, напоминающим угревую сыпь.


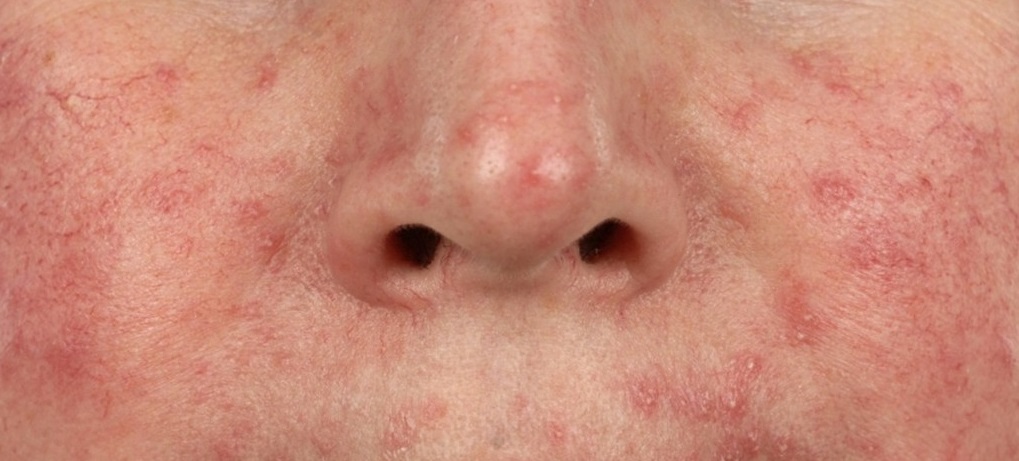
Фолликулит — разновидность гнойничкового заболевания кожи, при которой поражаются волосяные фолликулы 1 на голове, лице, руках, ногах и теле. Причиной заболевания может являться золотистый или белый стафилококк 3 .
*Приведенное изображение представлено для ознакомления, носит исключительно художественный характер и может отличаться от реального
Как протекает заболевание?
Клинически фолликулит может развиваться двумя путями 3 :
В первом случае инфекция распространяется из небольших гнойничков, называемых пустулами, в глубину волосяного фолликула. За несколько дней пустула превращается в корочку и отпадает, а воспалительный процесс замедляется.
Во втором случае вокруг волосяного мешочка сначала появляется ярко-розовые болезненные узелки (папулы), в центре которых через 2-3 дня образуются пустулы. Последующее течение процесса аналогично описанному выше 3 .
Виды фолликулита:
Остиофолликулит или стафилококковое импетиго Бокхарта
Выглядит как небольшой гнойничок в виде конуса диаметром 1–2 мм. Центр гнойничка пронизан волоском, а по краям виден розовый ободок. Как правило, остиофолликулит имеет множественный характер, может возникать на голове, лице, руках, ногах и теле. Примерно через 3 дня после образования волдыри высыхают, покрываются корочкой и отпадают, не оставляя на коже следов 1 .
Поверхностный фолликулит
Отличается от остиофолликулита несколько большими размерами и глубиной поражения. Размер гнойничков доходит до 0,5-0,7 мм в диаметре. Пустула также имеет конусовидную форму и пронизана волосом — после вскрытия и выделения гноя болезненные ощущения пропадают 1 .
Глубокий фолликулит
При глубоком фолликулите кожа покрывается болезненными узелками красного цвета величиной от горошины до вишни, которые заканчиваются пустулой, пронизанной волосом 3 . Иногда гнойнички достигают 1-1,5 см в диаметре — большое количество высыпаний может стать причиной повышения температуры и изменения показателей крови 1 .
**Приведенные изображения представлены для ознакомления, носят исключительно художественный характер и могут отличаться от реальных.
Причины появления бактериального фолликулита
Как правило, причиной возникновения заболевания являются внешние факторы, среди которых:
Глубокий фолликулит может возникать у людей, больных сахарным диабетом, анемией, иммунодефицитными состояниями 3 .
Лечение фолликулита
Главный метод борьбы с фолликулитом заключается в устранении причин, провоцирующих развитие заболевания. При поверхностном фолликулите могут применяться 2% спиртовые растворы анилиновых красителей, а кожа вокруг высыпаний может обрабатываться 2% салициловым спиртом. Также для лечения поверхностного фолликулита могут быть рекомендованы УФО 1 и антибактериальные мази 3 . К антибактериальным мазям относится, например, Банеоцин®. Это комбинированный антибактериальный препарат для наружного применения. Он содержит два бактерицидных антибиотика: неомицин и бацитрацин, благодаря сочетанию которых достигается широкий спектр действия 5 .
Для лечения глубокого фолликулита могут использоваться антибиотики: эритромицин, диклоксациллин, цефалексин, иммунотерапия, витамины А, В, С и поляризованный свет. Иногда врач может назначить 20% ихтиоловую мазь, а при вскрытии пустул – дезинфицирующие и эпителизирующие противовоспалительные средства. Кроме того, необходимо соблюдать диету с ограничением углеводов и жиров, а также может потребоваться обработка окружающей здоровой кожи 2% салициловым спиртом 1 . Для определения подходящего лечения фолликулита необходимо проконсультироваться со специалистом.
1. Под ред. Иванова О. Л. Кожные и венерические заболевания. Учебная литература для студентов медицинских вузов, Шико, Москва, 2006 год, с. 42.
2. Козорез Е.С. Кожно-венерические заболевания, учебное пособие для студентов высших медицинских учебных заведений, Москва, издательство Владос-Пресс, 2005 год, с. 18.
3. Агеев А.Г, Драгунов В.В, Гимадеев Ю.Ф, Давхале Р.А. Фолликулит. Вестник современной клинической медицины. 2011;4(Приложение 1).
4. Петровский Б. В. Краткая медицинская энциклопедия: в 3 т. АМН СССР, 2 изд., М. Советская энциклопедия, Т 1. А, Кривошея, 1998, с. 175–624 с.
© 2021 Sandoz. Рег. номера: П N011271/02, P N011271/01
В статье на основании обзора литературы описаны редкие дерматозы — абсцедирующий подрывающий фолликулит, перифолликулит Гоффмана и синдром фолликулярной окклюзии. На основании современной литературы и собственных наблюдений представлена клиническая и гист
On the basis of literature review, the article describes rare dermotosis — abscessed disruptive folliculitis, Hoffman’s perifolliculitis and follicular occlusion syndrome. On the basis of modern literature and personal observations, clinical and histological picture was presented, as well as modern ideas of etiology and pathogenesis of these diseases, and treatment methods.
Абсцедирующий подрывающий фолликулит и перифолликулит Гоффмана — воспалительное рецидивирующее заболевание кожи волосистой части головы, характеризующееся образованием абсцессов, с последующей рубцовой атрофией. Заболевание возникает преимущественно у мужчин, характеризуется длительным течением [1].
Причина абсцедирующего подрывающего фолликулита и перифолликулита Гофманна до конца не известна. Патофизиологические изменения в коже при этом заболевании связывают с фолликулярной окклюзией, расширением и разрывом фолликулярного канала, что приводит к воспалительной реакции. Бактериальная инфекция на высыпаниях развивается вторично и не является причиной этого заболевания [2, 3].
Клиническая картина заболевания представлена множественными болезненными узлами с гнойным отделяемым, которые, сливаясь, образуют взаимосвязанные абсцессы и пазухи (синусы) [1]. Процесс имеет типичные места локализации с поражением волосистой части головы (чаще теменной и затылочной областей), задней поверхности шеи. Пусковой механизм в формировании воспалительных элементов связывают с окклюзией сальных желез, что и объясняет характерное место локализации [4–7]. Согласно топографической анатомии на коже волосистой части головы расположены самые крупные сальные железы, с количеством до 5 долек, глубоко залегающие, с длинными извитыми протоками [8].
После разрешения воспалительного процесса остаются гипертрофические или атрофические рубцы кожи волосистой части головы, что приводит к ограниченным очагам рубцовой алопеции, локализующейся на местах воспаления [7].
Некоторые авторы указывают на возможность развития осложнений, таких как плоскоклеточный рак и краевой кератит [2, 3, 7, 9].
Диагностика абсцедирующего подрывающего фолликулита и перифолликулита Гоффмана основана на клинической картине, трихологическом исследовании, при необходимости гистологии.
Гистологическая картина заболевания зависит от степени воспаления. На ранней стадии наблюдается фолликулярный гиперкератоз с закупоркой и дилатацией фолликула. Вследствие этого возникает апоптоз и фолликулярный эпителий разрушается. В дальнейшем образуются инфильтраты из нейтрофилов, лимфоцитов и гистиоцитов. Позднее наблюдается образование абсцесса, приводящее к разрушению волосяного фолликула. Абсцессы могут проникать в дерму и подкожно-жировую клетчатку. При развитии процесса в дерме и подкожно-жировой клетчатке формируется грануляционная ткань, содержащая лимфоплазматический инфильтрат и гистиоциты, а также многоядерные гигантские клетки вокруг кератина и волосяных стержней. Процесс заживления завершается обширным фиброзом. На поздних стадиях отмечается рубцевание, фиброз, подкожные синусы, хронические гранулемы, которые представлены лимфоцитами, макрофагами, гигантскими клетками инородных тел, клетками плазмы крови [2, 4, 9, 10].
Абсцедирующий подрывающий перифолликулит может быть одним из симптомов, входящих в синдром фолликулярной окклюзии, который включает сочетание заболеваний кожи, сходных по патофизиологическим проявлениям: конглобатные акне, инверсные акне, абсцедирующий подрывающий перифолликулит, пилонидальная киста. В настоящее время в литературе описаны двойной синдром фолликулярной окклюзии, триада фолликулярной окклюзии и тетрада фолликулярной окклюзии.
Двойной синдром фолликулярной окклюзии сочетает абсцедирующий подрывающий перифолликулит и конглобатные акне. Клинический пример представлен на рис. 3. У мужчины 25 лет на коже волосистой части головы имеются гипертрофические рубцы на месте бывших высыпаний в области волосистой части головы, рубцы постакне на коже в области лица, акне 2–3 степени (рис. 3).
.jpg)
Триада фолликулярной окклюзии встречается у больных, имеющих конглобатные акне, абсцедирующий подрывающий перифолликулит и инверсные акне (или гидраденит), а при наличии пилонидальной кисты диагностируется как тетрада фолликулярной окклюзии [2, 9]. Точный патогенез этой группы заболеваний неизвестен, но данные свидетельствуют о том, что они имеют одинаковый патологический процесс, инициируемый фолликулярной окклюзией. В недавних исследованиях было показано, что цитокератин 17 (обнаруживаемый в норме в протоке сальной железы) отсутствует в эпителии протока сальной железы пациентов с инверсными акне, что способствует хрупкости эпителия и приводит к разрыву стенки фолликулярного протока [12].
Синдром фолликулярной окклюзии возникает чаще на третьем-четвертом десятке жизни у лиц мужского пола. Однако этот синдром описан в подростковом возрасте, а также у женщин [2, 9, 13]. По данным литературы, в редких случаях синдром фолликулярной окклюзии может сочетаться со спондилоартритом, остеомиелитом, болезнью Крона, грудинно-ключичным гиперостозом, синдромом Рейда (редкое сочетание кератита, ихтиоза и глухоты) [2, 9, 14].
Инверсные акне могут быть как самостоятельным заболеванием, а могут являться симптомом синдрома фолликулярной окклюзии. Согласно определению европейских клинических рекомендаций, инверсные акне — хронический, воспалительный, рецидивирующий дерматоз, с первичным поражением волосяного фолликула, возникающий после полового созревания и характеризующийся болезненными, глубокими высыпаниями, локализующимися в частях тела, где находятся апокриновые железы (подмышечные, паховые, аногенитальные области).
В настоящее время определены диагностические критерии инверсных акне, в которых выделены основные и дополнительные.
- Рецидивирование высыпаний два и более раз в течение 6 месяцев.
- Высыпания локализуются в подмышечных, паховых, аногенитальных и ягодичных областях, под молочными железами (у женщин).
- Наличие узлов (воспалительных или невоспалительных), синусов (воспалительных или невоспалительных), абсцессов, рубцов (атрофических, гипертрофических или линейных).
2. Отсутствие патогенной флоры в мазке из отделяемого (только присутствие нормальной микробиоты) [7].
Выделяют несколько стадий инверсных акне:
- Стадия I: абсцессы, единичные или множественные, без синусов и рубцов.
- Стадия II: рецидивирующие абсцессы с рубцеванием, одиночные или множественные, с участками непораженной кожи.
- Стадия III: диффузное или почти диффузное поражение кожи волосистой части головы, множественные, связанные между собой полостями синусы и абсцессы по всей площади (Hurley, 1989) [17].
Тяжелые варианты течения синдрома фолликулярной окклюзии ассоциированы с метаболическим синдромом, ожирением, употреблением в пищу большого количества простых углеводов, курением, мужским полом [7].
.jpg)
_575.jpg)
Дифференциальная диагностика абсцедирующего подрывающего фолликулита и перифолликулита Гоффмана
Дифференциальную диагностику необходимо проводить, в первую очередь, с заболеваниями, локализующимися на волосистой части головы. Акне-келоид (син.: сосочковый дерматит головы, склерозирующий фолликулит затылка) также наблюдается у мужчин в области затылка и на задней поверхности шеи. Первоначально появляются группы мелких фолликулярных пустул, которые располагаются в виде тяжа. Кожа вокруг них значительно уплотнена, кожные борозды резко выражены, в связи с чем создается впечатление существования сосочковых опухолей, волосы растут пучками. При разрешении фолликулов остаются келоидные рубцы. Процесс протекает медленно, без образования абсцессов [1]. Отсутствие флуктуирующих узелков, крупных абсцедирующих образований, фистульных ходов является основным отличием акне-келоид от абсцедирующего подрывающего фолликулита и перифолликулита Гоффмана.
Часто случаи рубцовых алопеций, обусловленные предшествующими фолликулитами, обычно диагностируют как абсцедирующий и подрывающий перифолликулит Гоффмана. Декальвирующий (эпилирующий) фолликулит впервые был описан в 1888 г. Quinqaud. Декальвирующий фолликулит также встречается у взрослых и чаще у мужчин. Поражения при декальвирующем фолликулите обычно располагаются на волосистой части головы, однако иногда могут локализоваться на других частях тела, покрытых волосами: борода, подмышечная область, лобок. Процесс начинается с фолликулита, окруженного зоной эритемы. После разрешения воспаления образуются небольшие округлые или овальные очаги рубцовой атрофии. Сливаясь между собой, мелкие очаги становятся крупнее, обычно сохраняя округлые очертания. Старые участки, на которых воспалительный процесс завершился, представлены зонами рубцовой атрофии. Таким образом, клиническая картина представлена небольшими очагами рубцовой алопеции с пучками, состоящими из 5–10 волос, выходящих из расширенных фолликулярных отверстий.
Микотическое поражение волосистой части головы характеризуется отсутствием островоспалительных явлений и положительной грибковой культурой.
Другие состояния, которые могут имитировать абсцедирующий подрывающий фолликулит и перифолликулит Гоффмана, включают злокачественные пролиферирующие пилярные кисты, фолликулотропные грибовидные микозы с крупными клеточными трансформациями, эрозивно-пустулезный дерматоз кожи головы [4, 18, 19].
Лечение абсцедирующего подрывающего фолликулита и перифолликулита Гоффмана и синдрома фолликулярной окклюзии
Терапия синдрома фолликулярной окклюзии, как правило, начинается с лечения антибактериальными препаратами, назначаемыми внутрь (тетрациклин, клиндамицин, рифампицин) и наружно (клиндамицин). Некоторые авторы рекомендуют ципрофлоксацин 250–500 мг или клиндамицин и рифампицин по 300 мг [20].
Тем не менее антибактериальная терапия имеет кратковременный эффект. По мнению некоторых авторов более эффективно сочетать антибиотикотерапию с инъекциями кортикостероидов в очаги поражения [21]. Для лечения устойчивых к терапии случаев рекомендуется применять дапсон 50–150 мг в сутки [13].
Однако, по данным литературы, часто приходится прибегать к хирургическому вмешательству. Хирургическое лечение проводится на фоне антибактериальной терапии с полной резекцией пораженной кожи волосистой части головы в поэтапных процедурах с последующей реконструкцией кожи [22].
В настоящее время большинство публикаций, посвященных лечению фолликулярной окклюзии, утверждают о высокой эффективности изотретиноина в терапии данного дерматоза. Изотретиноин рекомендуется назначать в тех же дозировках, как и при вульгарных акне, — 0,5–1 мг/кг в течение 3–12 месяцев [20, 21].
Некоторые авторы рекомендуют сочетание антибиотиков внутрь и местное применение изотретиноина [20, 21].
В современной литературе имеются единичные публикации, демонстрирующие высокую эффективность генно-инженерных биологических препаратов, таких как адалимумаб, инфлексимаб, которые предлагаются в качестве третьей линии терапии [23, 24].
Под нашим наблюдением находился пациент 52 лет с триадой фолликулярной окклюзии (конглобатные акне, абсцедирующий подрывающий перифолликулит и инверсные акне), получавший лечение изотретиноином в дозе 30 мг в сутки в течение 6 месяцев. В результате терапии отмечалась длительная ремиссия в течение года. На фотографиях представлены результаты терапии через 2 месяца приема препарата (рис. 6). Процесс полностью разрешился, представлен поствоспалительными пятнами и гипертрофическими рубцами.
Таким образом, представленные клинические случаи демонстрируют различные варианты синдрома фолликулярной окклюзии, в результате которого на коже образуются узлы различного характера (воспалительные или невоспалительные), абсцессы и, как следствие воспалительного процесса, формирование различных рубцов. В настоящее время наиболее эффективным препаратом для лечения абсцедирующего подрывающего фолликулита и перифолликулита Гоффмана и синдрома фолликулярной окклюзии является изотретиноин в дозировках, рекомендуемых инструкцией.
Литература
- Беренбейн Б. А., Студницин А. А. Дифференциальная диагностика кожных болезней. М.: Медицина, 1989. 672 с.
- Scheinfeld N. Diseases associated with hidranitis suppurativa: part 2 ofaseriesonhidradenitis // Dermatol Online J. 2013, Jun 15; 19 (6): 18558.
- Badaoui A., Reygagne P., Cavelier-Balloy B., Pinquier L., Deschamps L., Crickx B. et al. Dissecting cellulitis of the scalp: a retrospective study of 51 patients and review of literature // Br J Dermatol. 2016, Feb. 174 (2): 421–423.
- Gaopande Vandana L., Maithili M. Kulkarni, Avinash R. Joshi, Ashish N. Dhande. Perifolliculitis Capitis Abscedens et Suffodiens in a 7 Years Male: A Case Report with Review of Literature Case Rep Surg. 2016: 21230 // Int J Trichology. 2015 Oct-Dec; 7 (4): 173–175.
- Mihic L. L., Tomas D., Situm M., Krolo I., Sebetic K., Sjerobabski-Masnec I., Barišic F. Perifolliculitiscapitisabscedens et suffodiens in a caucasian: diagnostic and therapeutic challenge // Acta Dermatovenerol Croat. 2011; 19 (2): 98–102.
- Karpouzis A., Giatromanolaki A., Sivridis E., Kouskoukis C. Perifolliculitiscapitisabscedensetsuffodiens successfully controlled with topical isotretinoin // Eur J Dermatol. 2003, Mar-Apr; 13 (2): 192–195.
- Zouboulis C. C., Desai N., Emtestam L., Hunger R. E., Ioannides D., Juhász I. et al. European S1 guideline for the treatment of hidradenitis suppurativa/acne inverse // J Eur Acad Dermatol Venereol. 2015. Apr. 29 (4): 619–644.
- Соболевская И. С. Некоторые морфометрические показатели липиднакапливающих и липидсинтезирующих структур кожи человека // Вестник ВГМУ. 2012, т. 11, № 2.
- Scheinfeld N. Review Dissecting cellulitis (Perifolliculitis Capitis Abscedenset Suffodiens): a comprehensive review focusing on new treatments and findings of the last decade with commentary comparing the therapies and causes of dissecting cellulitis to hidradenitissuppurativa // Dermatol Online J. 2014, May 16; 20 (5): 22692.
- Branisteanu D. E., Molodoi A., Ciobanu D. The importance of histopathologic aspects in the diagnosis of dissecting cellulitis of the scalp // Rom J Morphol Embryol. 2009; 50 (4): 719–724.
- Rakowska A., Slowinska M., Kowalska-Oledzka E., Warszawik O., Czuwara J., Olszewska M., Rudnicka L. Trichoscopy of cicatricial alopecia // J Drugs Dermatol. 2012, Jun; 11 (6): 753–758.
- Kurokawa I., Nishijima S., Kusumoto K. et al. Immunohistochemical study of cytokeratins in hidradenitissuppurativa (acne inversa) // J Int Med Res. 2002; 30: 131–136.
- Vani Vasanth,Byalakere Shivanna Chandrashekar. Follicular occlusion tetrad // Indian Dermatol Online J. 2014, Oct-Dec; 5 (4): 491–493.
- Kohorst J. J., Kimball A. B., Davis M. D. Systemic associations of hidradenitissuppurativa // J Am AcadDermatol. 2015, Nov; 73 (5 Suppl 1): S27–35.
- Brunsting H. A. Hidradenitissuppurativa: abscess of the apocrine sweat glands // Arch fur Dermatol und Syph (Berlin). 1939. 39: 108–120.
- Plewig G., Steger M. Acne inversa (alias acne triad, acne tetrad, or hydradenitissuppurativa). Marks R., Plewig G., eds. Acne and Related Disorders. London: Martin Dunitz Ltd; 1989. 343–357.
- Hurley H. Axillary hyperhidrosis, apocrine bromhidrosis, hidradenitissuppurativa, and familial benign pemphigus: surgical approach. In: Roenigh R. R. H., ed. Dermatologic surgery. New York: Marcel Dekker, 1989: 729–739.
- Von Laffert M., Stadie V., Wohlrab J. et al. Hidradenitissuppurativa/acne inversa: bilocated epithelial hyperplasia with very different sequelae // Br J Dermatol. 2011; 164: 367–371.
- Torok R. D., Bellet J. S. Tinea capitis mimicking dissecting ce llulitis // Pediatr Dermatol. 2013, Nov-Dec; 30 (6): 753–754.
- Khaled A., Zeglaoui F., Zoghlami A., Fazaa B., Kamoun M. R. Dissecting cellulitis of the scalp: response to isotretinoin // J Eur Acad Dermatol Venereol. 2007 Nov; 21 (10): 1430–1431.
- Koudoukpo C., Abdennader S., Cavelier-Balloy B., Gasnier C., Yédomon H. Dissecting cellulitis of the scalp: a retrospective study of 7 cases confirming the efficacy of oral isotretinoin // Ann Dermatol Venereol. 2014 Aug-Sep; 141 (8–9): 500–506.
- Hintze J. M., Howard B. E., Donald C. B., Hayden R. E. Surgical Management and Reconstruction of Hoffman’s Disease (Dissecting Cellulitis of the Scalp) // Case Rep Surg. 2016; 2123037. DOI: 10.1155/2016/2123037. Epub 2016 Feb 7.
- Martin-García R. F., Rullán J. M. Refractory dissecting Cellulitis of the Scalp Successfully controlled with Adalimumab // P R Health Sci J. 2015, Jun; 34 (2): 102–104.
- Sand F. L., Thomsen S. F. Off-label use of TNF-alpha inhibitors in a dermatological university department: retrospective evaluation of 118 patients // Dermatol Ther. 2015, May-Jun; 28 (3): 158–165.
А. А. Кубанов 1 , доктор медицинских наук, профессор, член-корреспондент РАН
Ю. А. Галлямова, доктор медицинских наук, профессор
Т. А. Сысоева, кандидат медицинских наук
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Два случая склеродермии у военнослужащих (возвращаясь к напечатанному)
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область





На основании данных литературы рассматриваются атипичные формы (течение) ограниченной склеродермии, особенности классификации и диагностики заболевания. Приводятся два собственных наблюдения склеродермии у военнослужащих, представляющие интерес в плане диагностики и принятия экспертного решения.
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Главный военный клинический госпиталь внутренних войск МВД России, Балашиха, Московская область
Увеличение числа больных склеродермией отмечают ряд авторов [1]. Мы не можем об этом судить из-за редкости патологии в воинском коллективе, о чем писали недавно [2]. Вместе с тем за последний год мы встретились с 2 случаями склеродермии со своеобразной клинической картиной, вызвавшей трудности в диагностике и принятии экспертного решения.
Локализованная (ограниченная) склеродермия (ОСД) — хроническое заболевание соединительной ткани, характеризующееся очаговыми воспалительно-склеротическими изменениями кожи и подлежащих тканей без вовлечения в патологический процесс внутренних органов [4].
Общепринятой классификации нет. В зависимости от клинических проявлений большинство авторов, в том числе военные дерматологи [5], различают несколько форм ОСД — бляшечную (пузырную и глубокую), линейную (полосовидную), пятнистую — поверхностную ограниченную (болезнь белых пятен, белый лихен Цумбуша, первичный склероатрофический лихен), идиопатическую атрофодермию Пазини—Пьерини, ОСД с гемиатрофией лица Ромберга. Различные формы ОСД существенно различаются как по ряду клинических и морфологических признаков, так и по течению [1, 4—8].
Идиопатическая атрофодермия Пазини—Пьерини многими авторами считается абортивным (первичным атрофическим) вариантом ОСД и клинически проявляется длительно существующими, незначительно западающими очагами коричневого или серо-коричневого цвета с фиолетово-сиреневым оттенком без признаков уплотнения кожи. Очаги располагаются чаще всего на туловище (спине) и верхних конечностях [4—8].
Некоторые авторы считают склероатрофический лихен Цумбуша и идиопатическую атрофию Пазии—Пьерини самостоятельными заболеваниями.
Алгоритм обследования больного склеродермией основывается в основном на анамнестических данных и физикальном обследовании. В начале развития ОСД, когда уплотнение еще не выражено и имеется только обесцвеченное пятно, процесс может напоминать витилиго или депигментированное пятно при недифференцированной лепре [8]. Обязательные и дополнительные лабораторные исследования указаны во всех современных руководствах [4].
Среди больных преобладают лица с группой крови 0(I), что косвенно подтверждает генетическую обусловленность склеродермии. Несомненна связь склеродермии с состоянием эндокринной системы. Наличие эндокринных расстройств у больных склеродермией является показанием к назначению препаратов гипофиза, щитовидной железы, околощитовидных желез, половых гормонов [9].
Типична эозинофилия. Реакция на антиядерные антитела обычно положительная у пациентов с генерализованным заболеванием. Исследование биопсийного материала позволяет выявить различную степень воспаления (типично для ранних очагов) и склероз дермы [10]. Приводим два собственные наблюдения.
Из анамнеза: со слов, в 12—14-летнем возрасте появилось темное пятно в области поясницы слева. Врачи в военкомате интересовались происхождением пятна, но поскольку жалоб больной не предъявлял, диагноз не выставлялся. Закончил ВВУЗ и служит на командной должности. В 2004 г. появилось коричневое пятно на левой половине туловища; в 2007 г. — два белых пятна на левой боковой поверхности туловища и спине. Пятно в области поясницы постепенно увеличивалось в размере, уплотнения на очагах никогда не замечал.
Результаты специальных исследований: клинический анализ крови и мочи без патологии; группа крови Аβ (II) резус-положительная; RW — отрицательная, антитела к ВИЧ, НВS антиген, anti HCY не обнаружены; ревматоидный фактор, С-реактивный белок, титр АСТЛ-О не обнаружены; антиядерные антитела (полуколичественный анализ) 0,5; антитела к двуспиральной ДНК — 6,5; антитела к односпиральной ДНК — 7,5 (количественное исследование). Биохимия крови без патологии, кроме увеличения уровня непрямого билирубина до 16,4 мкмоль/л; общего до — 17,9 мкмоль/л; АлАТ до 89,4 ед/л.
Рентгенография органов грудной клетки — без патологии. ЭФГДС: недостаточность кардии; очаговый поверхностный гастрит (антральный отдел желудка). Заключение УЗИ органов брюшной полости, почек и щитовидной железы: признаки диффузных изменений печени (жировой гепатоз?, реактивные изменения?). Рекомендован контроль УЗИ печени через 6 мес. Заключение специалистов: ЛОР, невропатолог, хирург — здоров. Окулист: сложный дальнозоркий астигматизм, амблиопия слабой степени левого глаза. Гастроэнтеролог: стеатогепатит низкой активности.

Биопсия с очага на грудной клетке (рис. 2.), Рисунок 2. Гистопатологическая картина ОСД у больного Г., 34 лет. Значительное истончение эпидермиса с атрофией сосочков; мономорфный коллагеноз дермы с очаговой лимфоидной инфильтрацией, редукция сальных и потовых придатков кожи. Окраска гематоксилином и эозином, ув. 50. заключение: фиброматоз подкожной клетчатки с умеренным хроническим воспалением.
Дерматологический диагноз: ограниченная склеродермия.
Лечение в течение 2 нед (ксантинола никотинат 15% 2 мл внутримышечно ежедневно; трентал 400 мг 2 раза в сутки; эссенциале форте по 1 капсуле 3 раза в сутки, солкосерил 5% мазь 2 раза в сутки на очаги; фонофорез с пелоидином (гель ПО-КУР) клинических изменений не вызвало. На военно-врачебную комиссию офицер не представлялся. Взят на диспансерное наблюдение.
Больной В., 20 лет, солдат, поступил в июне 2009 г. с жалобами на слегка зудящие высыпания на голенях и в области коленных суставов, появившиеся в марте и увеличившиеся в количестве.

Результаты специальных исследований: клинический анализ крови без патологии, кроме относительной эозинофилии 8—11%; анализ мочи без патологических изменений; группа крови 0 (I) резус-положительная; RW — отрицательная, антитела к ВИЧ, НВS антиген, anti HCY не обнаружены; ревматоидный фактор и С-реактивный белок не обнаружены, титр АСТЛ-О 200 МЕ/мл; антиядерные антитела 1,0; гормоны щитовидной железы: ТЗ свободный — 5,66 пмоль/л; Т4 свободный — 10,28 пмоль/л; ТТГ— 0,75 МЕ/мл; антитела к тирепероксидазе — менее 0,16 МЕ/мл. Инцизионная биопсия с очага на голени (рис. 4, а—в), Рисунок 4. Гистопатологическая картина ОСД у больного В., 20 лет. Истончение эпидермиса, редукция сосочков; поля гиалиноза коллагеновых волокон-пучков, с частичным замещением подкожной клетчатки и участки гомогенизации коллагена дермы; диффузно-очаговая лимфоцитарная инфильтрация (и вокруг сосудов); редукция сальных, потовых, волосяных придатков кожи. Окраска гематоксилином и эозином, ув.100 (а, б); ув. 200 (в). заключение: гистологическая картина не противоречит клиническому диагнозу. Рентгенография органов грудной клетки — без патологии; придаточных пазух носа: недоразвитие лобной пазухи. Снижение пневматизации клеток решетчатого лабиринта. При УЗИ органов брюшной полости и почек патологии не выявлено; паренхима щитовидной железы эхонеоднородна за счет анэхогенных множественных образований размерами до 5 мм. Объем щитовидной железы в пределах возрастной нормы. Заключение: ультразвуковые признаки множественных коллоидных кист щитовидной железы. Эндокринолог: коллоидный зоб, эутиреоз. Дерматологический диагноз: ОСД.
В результате проведенного лечения (за время обследования): курс пенициллина, антигистаминная терапия, эутирокс, физиотерапия — очаги остались прежних размеров, но исчезли границы в виде сиреневого валика, явления атрофии сохраняются (рис. 3, ж).
Решением военно-врачебной комиссии больной признан: В — ограниченно годен к военной службе. Заболевание получено в период военной службы.
У одного больного могут быть представлены различные формы ОСД и даже системной склеродермии, что подтверждает мнение о единстве этих форм заболевания. Очаги могут находиться в различной стадии развития [4—8].
Дифференциальный диагноз атрофодермии Пазини—Пьерини с бляшечной склеродермией представляет лишь академический интерес и основывается на отсутствии мраморно-белых, деревянистой плотности бляшек с сиреневым венчиком и склероза дермы, характерных для склеродермии [6].
Течение ОСД медленное, с прогрессированием склероза кожи. Несмотря на различную клиническую картину в обоих случаях первые проявления ОСД возникли в юношеские годы и в дальнейшем медленно прогрессировали в виде появления новых очагов. У офицера по сравнению с солдатом отмечается более длительный анамнез и по гистологической картине явления фиброза более выражены. Профилактика ОСД заключается в диспансерном наблюдении и лечении для предотвращения рецидивов и утяжеления заболевания.
Читайте также:

