Когда можно выходить на работу после полостной операции
Обновлено: 07.05.2024
Наш реабилитационный центр занимается возвращением к нормальной жизни пациентов после самых разных операций на кишечнике. Заболевания пищеварительного тракта требуют повышенного внимания к себе, так как неправильная работа этой системы сказывается на всем организме.
Реабилитация после операции кишечника – одно из направлений восстановительной терапии нашего центра. Неправильная работа пищеварительной системы влечет за собой негативные последствия для всего организма в целом, потому так важно уделять пристальное внимание любому сбою в работе желудочно-кишечного тракта. Длительность и успешность восстановления, возвращения к нормальной жизни зависят от особенностей хирургического вмешательства, состояния здоровья пациента до процедуры, соблюдения рекомендаций врачей и вида операции.
Типы операций
Хирургия какого-либо отдела кишечного тракта проводится, как правило, только в случае неэффективности терапевтических методов. Современные приемы диагностики чаще всего позволяют своевременно выявить болезнь и определить способ ее лечения щадящими методами. Вместе с тем, иногда оперативное вмешательство – единственный способ помочь человеку улучшить качество жизни, убрать боль, дискомфорт, остановить распространение болезни. Показаниями к операции могут быть язвы разного генезиса, некрозы, злокачественные опухоли, непроходимость кишечного тракта, различные травмы и прочее. Восстановление после операции на кишечнике во многом определяется типом хирургических вмешательств.
- резекция тонкой или толстой кишки – удаление небольшой части кишечника;
- иссечение толстого кишечника с образованием колостомы или тонкого – с илеостомой;
- извлечение толстой кишки с сохранением сфинктера;
- удаление тонкого кишечника – удаляется только какой-то один отдел; дванадцатиперстную кишку стараются сохранить по возможности, поскольку при иссечении ее большого сегмента сильно нарушается обмен веществ, а при извлечении более 75% длины пациенту будет нужно питаться через капельницу особыми смесями;
- операции без удаления части кишечного тракта (например, деторсия, висцеролиз);
- извлечение инородного тела (энтеромия).
Хирургическое вмешательство по методу проникновения может быть лапароскопическим или лапаротомным. В первом случае процедура проводится через несколько небольших надрезов и с помощью специальных манипуляторов. Реабилитация после такого типа хирургической процедуры проходит легче и быстрее. Во втором случае оперативное вмешательство проводят с помощью большого разреза, через который хирург производит необходимые манипуляции. Реабилитация после операции кишечника лапаротомной более трудная, восстановление длительное, довольно высок риск развития различных осложнений.
Возможные осложнения и лечение после операций
Восстановление работы кишечника после операции зависит от сложности заболевания, его стадии, от соблюдения назначений врачей в реабилитационный период. Любое оперативное вмешательство – стресс, даже для сильного, крепкого и быстро восстанавливающегося организма. Поэтому осложнения могут возникнуть даже при высоком профессионализме хирурга, соблюдении всех необходимых мер профилактики. Причиной тому являются микроорганизмы, которые населяют кишечник и могут быть причиной инфицирования. Наиболее часто встречающиеся осложнения:
- расстройства работы кишечного тракта;
- боль, дискомфорт;
- воспаление швов с гнойными процессами;
- кровотечение;
- воспаление брюшины (перитонит);
- сужение участка кишки (после анастомоза), спайки.
- боль в зоне проведения операции, тянущая, обычно возникает после более или менее интенсивных физических нагрузок;
- нарушения работы ЖКТ, в основном проявляющиеся в метеоризме, вздутии, запорах, может быть тошнота и рвота после приема пищи, боль при дефекации;
- интоксикация организма вследствие затрудненного прохождения каловых масс через спаечные участки (в таких случаях могут наблюдаться снижение веса, изменение цвета кожи, слабость, температура и другие признаки).
Если подобные симптомы появились после хирургического вмешательства либо травмы живота, важно сразу обратиться к врачу. Это позволит своевременно выявить спайки кишечника после операции, и лечение, восстановление будет эффективным без последствий. Не обнаруженный вовремя спаечный процесс может привести к некрозам и острой кишечной непроходимости.
Некоторые виды оперативного вмешательства требуют после определенного периода повторной хирургии для восстановления. Это стомирование кишечника – формирование искусственного наружного отверстия для отведения каловых масс. Может быть временным и постоянным. В первом случае через время требуется операция по восстановлению кишечника после стомы.
Риск осложнений и неприятных последствий после любого оперативного вмешательства можно свести к минимуму грамотным и правильным процессом восстановления.
Методы восстановления
Послеоперационные изменения зачастую не воспринимаются пациентом (особенно, после стомирования). Это осложняет процесс реабилитации. Если эмоциональное состояние негативное, скорость восстановления значительно снижаются. Лечение кишечника после операции – комплексная процедура из нескольких методов восстановления.
Медикаментозный метод. Назначение лекарственных препаратов обуславливается видом операции и особенностями организма пациента. Первая большая группа – обезболивающие медикаменты. В зависимости от типа хирургического вмешательства используются таблетированные формы, либо внутримышечные инъекции. Другая группа – специальные лекарства для предупреждения развития осложнений. Например, восстановление перистальтики кишечника после операции может быть простимулировано медикаментозно (ганглиоблокаторами, нейролептиками и др.).
Уход за швами. Важно следить, чтобы шов не кровоточил, не краснел, не припухал. Если пациент замечает какие-то отклонения в состоянии, следует сразу же сообщить врачу. В первое время перевязки и обработку ран делает медработник.
Лечебная физкультура. Важный метод для восстановления работы как кишечного тракта, так и всего организма в целом. Если состояние больного сложное, упражнения показаны легкие, без приложения чрезмерных усилий. Только врач подбирает грамотный комплекс физической нагрузки индивидуально для каждого пациента.
Дыхательная гимнастика. Позволяет бережно тонизировать организм, улучшать процесс кровообращения, повышать тонус мышц. Выполняется под контролем врача. Восстановление после полостной операции на кишечнике обязательно включает упражнения для дыхания во избежание развития осложнений. Такую гимнастику нужно осуществлять часто, особенно, если предписан длительный постельный режим.
Физиотерапия. Предписываются такие процедуры восстановления: электрофорез, магнитотерапия, импульсный физиотерапевтический метод (диадинамотерапия), лазерное облучение, воздействие метровых радиоволн (УВЧ-терапия). Методы физиолечения назначаются, добавляются либо исключаются врачом по наблюдению за самочувствием больного.
Диетотерапия. Сразу после оперативного вмешательства пациенту не дают пить и есть. Затем, соответственно диеты, назначенной врачом, больным выдается специальное питание небольшими порциями (6 или 8 раз в сутки).
Независимо от типа операции, наши специалисты грамотно проведут восстановление после хирургии кишечного тракта и помогут наладить правильное функционирование внутренних органов.

Продолжительность периода реабилитации после бариатрической операции зависит от типа процедуры.
Ниже приведены средние временные диапазоны:
- Период восстановления: 3 дня — 6 недель до полного восстановления
- Нахождение в стационаре: от возвращения домой в тот же день до 5 дней
- К работе: от 4 дней до 3 недель
- Болевой синдром: от легкого дискомфорта до управляемого с помощью лекарственных препаратов
- Режим питания: медленный переход от прозрачных жидкостей к твердым продуктам
- Активность: ходьба – без ограничений, физическая нагрузка – ограничение в течение 2-х месяцев
Обязательно лично проконсультируйтесь с хирургом перед операцией для того, чтобы принять окончательное решение и задать интересующие вас вопросы относительно диеты, физических упражнений и образа жизни.
Знакомство с больницей и учреждением, где будет проводиться операция, поможет вам лучше адаптироваться к условиям в период госпитализации.
- За сутки до операции пообедайте привычной для вас пищей и съешьте легкий ужин в 6 часов вечера.
- Далее необходимо будет соблюдать голод.
- Приём жидкостей необходимо прекратить в 10 часов вечера накануне операции и не пить вплоть до оперативного вмешательства.
День операции для вас – очень важный день, поэтому сделайте все возможное, чтобы избежать любого стресса, не спешить и не нервничать.
Поставьте будильник на более раннее время, чтобы дать себе достаточно времени для подготовки.
Ваша операция будет длиться от 1 до 4 часов в зависимости от типа процедуры:
- Установка ВЖБ от 30 минут до 1 часа
- Лапароскопическое регулируемое бандажирование желудка: менее 1 часа
- Лапароскопическая продольная резекция желудка: около 1-2 часа
- Лапароскопическое мини-гастрошунтирование: 1,5-2 часа
- Лапароскопическое желудочное шунтирование: около 2-3 часов
- Лапароскопическое билиопанкреатическое шунтирование – около 2,5-4 часов
Согласно современным стандартам, наши специалисты будут использовать следующие медикаменты перед операцией:
- Стандартизованная анестезия современными препаратами
- Подкожное введение местного анестетика перед выполнением разреза
- Избегать использования профилактической постановки назогастрального зонда
После процедуры наша команда специалистов будет:
- Внимательно следить за вашим состоянием и позаботится о вашем комфорте.
- Использовать стандартизованные препараты для купирования боли и тошноты
- Использовать стандартизированные методы профилактики тромбоза глубоких вен
От 2 до 24 часов после операции — купирование боли — начало активизации
В первый день после операции вы будете находиться под пристальным наблюдением медицинского персонала.
- Болевой синдром: введение обезболивающих по требованию
- Диета: голод, пара глотков воды через 2 часа после операции
- Движение: Вы можете ощущать слабость или усталость, которые начнут проходить, когда вы перейдете на новый режим питания и активности.
- Начинайте движение с принятия сидячего положения в постели
1 день после операции — прием прозрачных жидкостей и ходьба в пределах отделения
Вот чего можно ожидать на следующий день после операции по снижению массы тела:
- Умеренные боли в области послеоперационных ран и дискомфорт в мышцах от нахождения на операционном столе. Также часто наблюдается боль в шее или плечах.
- Постепенно болевой синдром пройдет. Вы сможете получать обезболивающее по мере необходимости.
- Рацион питания: в период нахождения в стационаре вы будете употреблять прозрачные жидкости маленькими глотками.
Лапароскопическое регулируемое бандажирование желудка: можно начать принимать прозрачные жидкости - Активизация: прогулки в пределах отделения как минимум 3 раза в день
- Дыхательные упражнения
- Через неделю после операции — начать принимать пюреобразную пищу
На второй неделе после операции вы перейдете к пюреобразной пище.
На 3-4 неделе после операции вы постепенно вернетесь к привычной еде, но ваш рацион питания и объем принимаемой пищи будет значительно отличаться от того, что вы ели до операции по снижению массы тела.
02. Временная шкала реабилитации

Большинство пациентов выписываются из больницы через 2-5 дней после операции, в зависимости от типа процедуры:
- Установка ВЖБ — в день процедуры
- Лапароскопическое регулируемое бандажирование желудка: 1 день
- Лапароскопическая продольная резекция желудка: от 2 до 3 дней
- Лапароскопическое мини-гастрошунтирование: от 2 до 3 дней
- Лапароскопическое желудочное шунтирование: от 2 до 4 дней
- Лапароскопическое билиопанкреатическое шунтирование: от 3 до 5 дней
03. Послеоперационные раны

- Следите за чистотой кожи в области послеоперационных швов: осторожно промывайте их мылом и водой, затем тщательно высушите полотенцем (не следует тереть зону послеоперационных швов!)
- Меняйте асептические наклейки по мере необходимости
Помните: Нормальный процесс заживления может сопровождаться умеренным отеком, небольшими кровоподтеками и выделением кровянистого отделяемого
Обратитесь к хирургу, если имеются следующие симптомы:
- Ярко-красная кожа вокруг разреза
- Чрезмерное выделение кровянистой жидкости
- Отделяемое поменяло цвет, стало мутным/гнойным
Жизнь сразу после выписки.
- Болевой синдром: принимайте обезболивающие по мере необходимости
- Рацион питания: продолжайте принимать жидкости и пюреобразную пищу в течение 2 недель после выписки
- Активность: продолжайте совершать прогулки, выполнять дыхательную гимнастику
- 5 день после выписки — телефонный звонок вашему хирургу
Жизнь через 1 неделю после операции.
- Послеоперационные раны: вам нужно будет прийти на снятие швов к вашему хирургу через 7 дней после операции.
Дата явки будет обозначена в вашей выписке - Болевой синдром: Продолжайте принимать обезболивающие препараты по мере необходимости
- Рацион питания: продолжайте принимать жидкости, начинайте употреблять пюреобразную пищу
- Активность: продолжайте совершать прогулки, выполнять дыхательную гимнастику
Жизнь через 2 недели после операции.
- После снятия швов вы сможете принять душ (избегать сауны и бани в течение месяца после операции)
- Болевой синдром: Продолжайте принимать обезболивающие препараты по мере необходимости
- Рацион питания: продолжайте принимать жидкости и пюреобразную пищу.
- Активность: продолжайте совершать прогулки, выполнять дыхательную гимнастику.
Жизнь через 3 недели после операции.
-
: теперь можно постепенно переходить к полутвердой пище.
- Тошнота и редкие приступы рвоты распространены в течение первых нескольких месяцев после операции.
У некоторых пациентов также наблюдаются запор, диарея или повышенное отхождение газов — соблюдение режима питания приводит к регрессу этих симптомов. - Активность: В первый месяц после операции мы рекомендуем поднимать вес не более 2 кг.
- Лапароскопическое регулируемое бандажирование желудка: 1-я встреча для регулировки бандажа
Тщательно пережевывайте пищу. Избегайте употребления крупных кусков,
а также грубой клетчатки и грубого мяса (говядина – нет, курица – да)
Жизнь через 1 месяц после операции.
- 2-й телефонный звонок оперирующему хирургу.
- Послеоперационные раны к этому времени практически перестанут вас беспокоить.
- Болевой синдром: чаще всего полностью регрессирует
- Режим питания: Продолжайте постепенно расширять рацион, но употребляя рекомендуемые продукты питания
- Активность: Легкая физическая нагрузка. Подъем веса не более 2 кг.
Жизнь через 2 месяца после операции.
- Рацион питания: Продолжайте постепенно расширять рацион, но употребляя рекомендуемые продукты питания
- Активность: Легкая физическая нагрузка. Подъем веса не более 5 к
- В течение 4-6 недель после операции вы постепенно адаптируетесь к своему новому режиму питания и образу жизни.
- Через 2 месяца после операции возможно постепенное включение дозированной физической нагрузки.
Уход за послеоперационными ранами после снятия швов: После того, как раны полностью зажили (обычно это занимает около 2 недель), используйте следующие советы, чтобы свести к минимуму рубцевание:
- Применяйте специальные лосьоны для минимизации рубцов
- Используйте солнцезащитный крем, если послеоперационные рубцы подвергаются воздействию солнца
04. Болевой синдром после операции

Принимайте обезболивающие препараты по мере необходимости (рекомендации хирурга будут отмечены в вашей выписке)
Как правило, полный регресс болевого синдрома наблюдается через 2 — 3 недели после операции.
ВНИМАНИЕ! При возникновении острых болей в животе, частой тошноты и рвоты, лихорадки немедленно обратитесь к своему лечащему врачу!
05. Режим питания
Помните: Конкретные рекомендации и режим питания зависят от типа выполненной бариатрической операции.
Ниже вы можете ознакомиться с рекомендациями нашего центра относительно режима питания и рациона в послеоперационном периоде.
06. Активность

- День 1 : Начните с того, что сядьте в кровати. С помощью медицинского персонала поднимитесь с кровати и походите по палате.
- День 2 : Начните ходить по отделению
- День 7: Легкая физическая активность (подъем веса не более 2 кг, начать принимать душ (избегать горячей ванны, сауны, бани, джакузи)
- День 7 : Можно садиться за руль автомобиля
- Месяц после операции: Разрешена сауна и баня
- 2 месяца после операции: Постепенное введение дозированных физических нагрузок (тренажерный зал, легкие веса)
Обратите внимание, что пациенты после лапароскопического регулируемого бандажирования желудка восстанавливаются быстрее, чем после лапароскопической продольной резекции желудка, лапароскопического желудочного шунтирования, лапароскопического мини-гастрошунтирования и лапароскопического билиопанкреатического шунтирования, потому что лапароскопическое регулируемое бандажирование желудка не изменяет анатомию пищеварительной системы.
07. Возможные проблемы в период восстановления

Вы можете столкнуться с подобными симптомами, но они проходят с течением времени.
Тошнота или редкая рвота особенно распространены в течение первых нескольких месяцев после операции по снижению массы тела. Это происходит вследствие изменения размеров желудка и адаптации вашего организма к новым условиям питания.
Очень важно, соблюдаете ли вы рекомендации по питанию, прекращаете ли прием пищи после того, как возникает тошнота.
Есть следует медленно, маленькими порциями, тщательно пережевывая пищу.
Вы также можете ощущать перемены настроения, которые обусловлены гормональными изменениями и адаптацией к новой жизни после операции по снижению массы тела.
Обратитесь к вашему лечащему врачу, который предложит ваш консультацию психолога и участие в встречах бариатрических пациентов.
Редко могут возникнуть следующие симптомы…
- Акне, сухость кожи. Соблюдение режима питания и прием поливитаминных добавок – лучшее средство от этих проблем. Также в продаже имеются крема и лосьоны, которые могут помочь. Свяжитесь с вашим лечащим врачом, который посоветует вам дерматолога, специализирующегося на данной проблеме.
- Выпадение волос — может быть тревожным симптомом быстрой потери массы тела, который со временем регрессирует. Наблюдается примерно у половины всех пациентов в течение года после операции. Соблюдение режима питания и прием поливитаминов позволит предотвратить данную симптоматику. Также возможно применение специальных шампуней и масел. Свяжитесь с вашим лечащим врачом, который посоветует вам дерматолога, специализирующегося на данной проблеме.
Помните: В среднем вам потребуется 4-6 недель, чтобы адаптироваться к новому образу жизни.
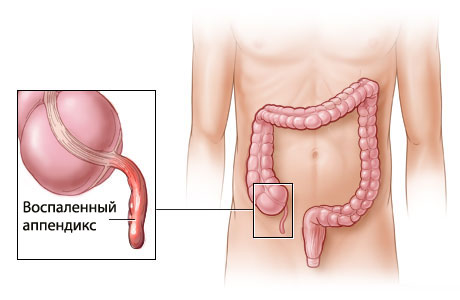
Аппендицит - достаточно распространенное заболевание. Выявленное вовремя оно быстро излечивается, однако устраняется исключительно хирургическим путем. Вместе с тем операция по удалению аппендицита оценивается хирургами как наибольшей легкости. Развитие аппендицита обосновано определенными факторами, на ровном месте не возникает.
 | Профилактика аппендицита занимает не последнее место в формировании здорового образа жизни. Когда же заболевания избежать не удалось, имеет смысл откорректировать свой рацион питания и режим дня. Реабилитация после аппендицита не требует множества ограничений, однако для отменного самочувствия необходимо прислушиваться к рекомендациям врача. |
Из-за чего происходит аппендицит?
Аппендицитом называется воспаление червеобразного отростка слепой кишки, аппендикса. Функция аппендикса в организме до конца не установлена. Это скорее рудиментарный орган. Предполагается, что в ходе эволюции человека он утратил свою основную пищеварительную функцию и на сегодняшний день играет второстепенную роль:
- содержит большое количество лимфоидных образований, а значит, отчасти обеспечивает иммунитет;
- продуцирует амилазу и липазу, а значит, выполняет секреторную функцию;
- продуцирует обеспечивающие перистальтику гормоны, а значит, сродни гормональным железам.
Причины возникновения аппендицита описывают несколько теорий:
- механическая утверждает, что поводом к развитию аппендицита оказывается обтурация просвета отростка каловыми камнями или лимфоидными фолликулами на фоне активации кишечной флоры; как следствие в просвете скапливается слизь, размножаются микроорганизмы, воспаляется слизистая оболочка аппендикса, затем происходит тромбоз сосудов и некроз непосредственно стенок отростка;
- инфекционная теория отталкивается от того, что к воспалению аппендикса ведет агрессивное воздействие на отросток инфекционных агентов, локализирующихся здесь; обычно это брюшной тиф, иерсиниоз, туберкулёз, паразитарные инфекции, амёбиаз, однако до сих пор не выявлено специфической флоры;
- сосудистая теория объясняет развитие аппендицита расстройством кровоснабжения этого участка пищеварительного тракта, что возможно, например, на фоне системных васкулитов;
- эндокринная в основу возникновения аппендицита кладет воздействие серотонина, гормона, вырабатывающегося множественными расположенными в аппендиксе клетками диффузной эндокринной системы и выступающего медиатором воспаления.
Аппендицит нередко развивается на фоне других нарушений в работе желудочно-кишечного тракта. Высоко риск аппендицита оценивается для тех лиц, которым диагностированы:
- хронические формы:
- колита,
- холецистита,
- энтерита,
- аднексита
Аппендицит чаще развивается в возрасте 20-40 лет; чаще болеют им женщины, нежели мужчины. Аппендицит занимает первое место среди хирургических заболеваний органов брюшной полости.
Профилактика аппендицита заключается в исключении негативных факторов, лечении хронических заболеваний органов брюшной полости, исключении запоров и в соблюдении здорового образа жизни. Рацион питания должен включать достаточное количество растительной клетчатки, поскольку именно она возбуждает перистальтику кишечника, оказывает слабительное действие и сокращает время пассажа кишечного содержимого.
Как не допустить осложнений после аппендицита?
Воспаление аппендикса вовремя не диагностированное и не устраненное способно обернуться серьезными патологиями. К числу последних относятся:
- аппендикулярный инфильтрат - развивающийся на 2-4 день после острого аппендицита конгломерат спаянных между собой воспаленных тканей аппендикса и прилегающих к нему органов (сальника, тонкой кишки, слепой кишки);
- абсцесс брюшной полости и периаппендикулярный абсцесс - могут развиваться и вокруг аппендикса, и в других местах брюшной полости вследствие оседания инфицированного выпота, внутрибрюшных гематом или некачественных швов культи аппендикса;
- перитонит (воспаление брюшины);
- флегмона забрюшинного пространства - острый процесс гнойно-воспалительного характера, развивающийся в ретроперитонеальной клетчатке, не отграничивающийся от здоровых тканей;
- тромбофлебит вен малого таза и пилефлебит (септический тромбофлебит воротной вены и ее ветвей, развивающийся обычно после аппендэктомии);
- сепсис (заражение крови).
Причина осложнений после аппендицита кроется в непрофессионально выполненном лечении либо слишком позднем обращении к врачу. Симптомы острого аппендицита ни в коем случае нельзя игнорировать и рассчитывать на то, что все само собой пройдет. Ощутимый дискомфорт в нижнем правом боку, сочетающийся с нарушениями стула, рвотой и температурой, должен быть поводом для незамедлительного обращения к профессиональному медику.
![аппендицит]()
Категорически воспрещается при развитии аппендицита принимать слабительное и обезболивающее, применять тепло на болезненную область. В догоспитальный период больному требуется покой и постельный режим, прикладывать к боку можно, наоборот, холод. Подтверждение подозрений на аппендицит является показанием для оперативного вмешательства, консервативные методики лечения не демонстрируют успеха.
Оперативное вмешательство, произведенное в первые сутки развития аппендицита, отличается простотой выполнения, осложнения маловероятны. Прогноз оценивается благоприятно. Обычно пациент уже на вторые сутки после операции может переворачиваться на койке, присаживаться, а вставать и ходить на 3-4-е сутки.
В последующие несколько недель пациент должен придерживаться щадящего режима, сниженных физических активностей, в противном случае возрастает риск неправильного зарастания шва после аппендицита, развития спаечной болезни, паховой грыжи. Вероятность таковых объясняется неравномерным срастанием мышечной ткани, когда сквозь не заращенные участки может выступать брыжейка или петли кишечника, а это будет препятствует окончательному сращению мышц. Это происходит обычно на фоне:
- неправильного питания больного в послеоперационный период;
- игнорирования необходимого ношения бандажа;
- слабости мышечного каркаса передней брюшной стенки;
- недопустимых физических нагрузок и поднятия тяжестей;
- воспалительных внутренних процессов.
Лечение аппендицита
На сегодняшний день медицина не предлагает никаких других методов лечения аппендицита, кроме как экстренное хирургическое вмешательство. Вопреки тому, что у многих пациентов сам факт операции может вызывать серьезную обеспокоенность, в такой стратегии лечения минимум опасностей. Если провести операцию качественно и незамедлительно, то уже на вторые сутки больной начинает прогрессивно восстанавливаться.
Доступ к аппендиксу осуществляется по методике Мак-Бурнея (или, как его называют в отечественной литературе, Волковича-Дьяконова), удаление аппендикса может быть типичным или ретроградным:
- типичный применяется, когда существует возможность вывести аппендикс в операционное рассечение, - брыжейка перевязывается, а затем отсекается, культя размещается в куполе слепой кишки;
- ретроградный уместен при невозможности провести отросток через операционную рану, например при наличии спаек или атипичном расположении аппендикса, - сначала отсекается отросток от купола слепой кишки, затем культя помещается в купол и лишь после этого проводится выделение отростка, перевязка брыжейки.
Вследствие произведения доступа к аппендиксу по методу Мак-Бурнея остается небольшой ровный шрам, для многих пациентов весьма нежелательный. Достижения современной медицины предлагают малоинвазивные операционные вмешательства для устранения аппендицита. Прежде всего, это лапароскопический метод - через небольшие проколы брюшной стенки (обычно три) специальными инструментами. Еще одним малоинвазивным прогрессивным методом удаления аппендикса является транслюминальный - гибкими инструментами, вводимыми в просвет полового органа и через разрез в стенке внутреннего органа (в стенке желудка или влагалища). Транслюминальное вмешательство характеризуется полным отсутствием визуально заметных дефектов и сокращением сроков постоперационной реабилитации.
Швы после аппендицита
При классическом варианте хирургического вмешательства в нижнем боку живота остается небольшой (в среднем трехсантиметровый) шов. Наложение и рассасывание швов после аппендицита требует профессионализма от врача и ответственности в выполнении его рекомендаций от пациента.
При отсутствии осложнений после аппендицита внешние швы снимаются на 10-12 день, а внутренние рассасываются в течение двух месяцев (выполняются кетгутовыми нитями). Таковы необходимые сроки для восстановления крепкого мышечного каркаса, кожные же покровы регенерируются еще быстрее. В среднем около 6 недель (не менее) пациенту будет рекомендован особый щадящий режим.
Что зависит от профессионализма врача?
Сотрудничество с квалифицированным медиком актуально еще на этапе диагностики аппендицита. В этом случае важно досконально изучить анамнез заболевания, оценить имеющеюся симптоматику и не проигнорировать, не оставить без внимания признаки, указывающие на остроту процесса.
Оперативное вмешательство при подтвержденном диагнозе проводится едва ли не в тот же день. Рецидивов аппендицит не дает, повторным он быть не может, но коварность его заключается в вероятности спаечной болезни. Она развивается при инфицировании брюшной полости, несоизмеримых физических нагрузках и чрезмерной подвижности в послеоперационный период, на фоне процессов брожения из-за несоблюдения диеты.
Вероятно и нагноение швов. Оно происходит из-за халатности медперсонала и недостаточной санитарной обработки инструментов. Еще одним поводом для нагноения швов оказывается неправильная обработка раневой поверхности и внутрибольничная инфекция. От безалаберности пациента зависит риск перенапряжения брюшной стенки, что нередко усугубляется еще и слабой иммунной защитой.
Распространенность последоперационных осложнений при аппендиците в последнее время имеет тенденцию к снижению в связи с тем, что больные обращаются к врачам на ранней стадии аппендицита, а современные достижения медицины делают возможными малоинвазивные вмешательства.
Какие мероприятия рекомендованы после аппендицита?
После аппендицита в течение 1-2 месяцев пациент должен придерживаться относительно простых и выполнимых ограничений. В выполнении они достаточно просты тем более, если учесть, что их игнорирование чревато достаточно неприятными и нежелательными последствиями.
Диета после аппендицита
После аппендицита самостоятельное потребление пищи разрешается с третьих суток от операции, но еда в этот период должна быть перетертой, кашеобразной. Разрешаются молоко и молочные кисели, жидкие каши (лучше на воде), куриный и овощной бульон, овощные пюре. Диетическое питание начинается с шестого дня. Некоторые особенности питания прописываются пациенту в первые 2-3 месяца после операции. Рацион питания влияет на состав микрофлоры кишечника и на активность его функций. Необходимо следовать таким принципам:
- дробное и частое питание, противопоказано одномоментное употребление крупных порций еды;
- пища не должна быть горячей или холодной, а лишь немного подогретой;
- полноценное питание, обеспечивающее организм всем спектром питательных веществ, витаминов и минералов, поскольку в восстановительном периоде требуется стимуляция и укрепление иммунитета;
- исключение продуктов, способствующих брожению и газообразованию в пищеварительном тракте; рацион питания не должен содержать бобовых, тяжелых животных жиров, любых сортов капусты, копченостей, маринадов и солений, не рекомендуется употребление алкогольных и газированных напитков.
При том что питание должно быть полноценным, с достаточным содержанием белков и исключением лишь тяжелых жиров, после аппендицита пациенту настоятельно рекомендуется следить за своим весом. Поскольку физическая активность в послеоперационный период существенно минимизируется, легко набрать лишний вес, что крайне нежелательно.
Для восстановления нормальной микрофлоры организму полезны молочные и кисломолочные продукты, обильный питьевой режим. Мясо и рыба в первые недели после аппендицита употребляться не должны, однако допустимы бульоны и перетерты мясные/рыбные фарши пюре. Если употребление клетчатки служит отличной профилактикой аппендицита, то в первую неделю после операции она наоборот нежелательна. Лучше отказаться от хлеба и хлебобулочных изделий, отличной их альтернативой могут быть хлебцы, где есть минимум клетчатки и углеводов. Благоприятно организмом воспринимаются овощи (морковь, свекла), бананы, от цитрусовых фруктов лучше отказаться. В тоже время для иммунизации организму необходим витамин С, который можно черпать из других продуктов питания или потреблять в таблетированном виде, равно как и другие витамины и витаминно-минеральные комплексы.
Окончание диеты после аппендицита не должно быть резким. Рекомендуется постепенно расширять рацион. Ни в коем случае не стоит резко срываться на ранее исключенные из рациона продукты. В целом послеоперационная диета не строга, а потому полезно будет следовать уже привычным за несколько месяцев правилам и в последующем. Это пойдет лишь на пользу организму.
Физическая активность после аппендицита
Минимальная физическая подвижность разрешается пациенту на следующий день после операции, но вставать с кровати рекомендуется лишь на третьи сутки.
В последующие 6 недель происходит сращение мышц, на фоне чего остается риск образования спаек и даже грыж. Категорически запрещается поднимание тяжестей и активные физические нагрузки. В то же время отмечается, что ежедневная ходьба небыстрым шагом по 2-3 километра в послеобеденное время способствует предотвращению спаек. Прописывается лечебная гимнастика. Примечательно, что наилучшее восстановление мышечной ткани происходит у тех лиц, кто до развития аппендицита вел активный образ жизни и поддерживал свое тело в тонусе.
Равно как и с диетой, наращивание физической активности после аппендицита не должны быть резким. Спустя несколько месяцев можно возвращаться к умеренным нагрузкам, постепенно дополняя лечебную гимнастику общими упражнениями.
Последствия удаления аппендикса для организма
Как уже отмечалось, аппендикс считается атавизмом. Для современного человека это рудиментарный орган, отсутствие которого существенным образом не отражается на функционировании организма и пищеварительной системы в частности. В то же время аппендиксом вырабатываются некоторые секреты и гормоны, здесь расположены лимфоидные образования.
Удаление аппендикса означает временное ослабление иммунитета и по причине устранения лимфоидных клеток, и по причине внешнего вмешательства, риска проникновения инфекции внутрь организма. Преодолеть данный риск можно посредством искусственной стимуляции иммунитета, полноценного питания, минимизации стрессов и активных физических нагрузок, создания в целом благоприятных условий для реабилитации.
Самые распространенные проблемы послеоперационного периода
![реабилитация после операции]()
Немаловажным является поддержание позитивного настроя больного и его желания жить дальше. Ведь очень часто пожилые люди, пережившие оперативное вмешательство, страдают от отсутствия должного внимания со стороны окружающих и одиночества. Так как не всегда домашние могут уделять им достаточно времени. Как результат – восстановление проходит намного медленней, развивается депрессия и апатия. Также послеоперационная реабилитация включает в себя массажи, специальную гимнастику, психологические тренинги.
Сколько длится реабилитация после операции
Длительность реабилитационного периода напрямую зависит от сложности самого вмешательства и общего состояния организма пациента. По всем канонам реабилитация должна начинаться с момента окончания операции и до полного исцеления больного, или пока не будет достигнут достойный результат. Если молодой человек может уже через несколько недель после хирургического вмешательства жить полноценной жизнью, то восстановление пожилого человека может занять месяцы, а то и годы.
Реабилитационный период делится на такие этапы:
- Иммобилизационный. Наступает с момента окончания хирургического вмешательства и длится до момента снятия швов или гипса. Обычно этот период занимает не больше двух недель. В это время пациенту необходимо заниматься профилактикой пневмонии, делать дыхательные упражнения, готовиться к физическим упражнениям. Подготовка заключается в простых действиях – сжатии и разжимании мышц.
- Постммобилизационный. Этап стартует после того, как швы или гипс снимаются. Длительность этого периода – от 2 до 3 месяцев. Упор делается на снятие болевого синдрома, увеличение подвижности, укрепление мышечных тканей. Пациент проходит физиотерапевтические процедуры, занимается лечебной физкультурой. Этот этап делиться на два под этапа:
- Стационарный, во время которого проводятся интенсивные восстановительные меры, занятия на тренажерах, в бассейне, массажи, электрофорез, ультразвуковое лечение, разные виды физиотерапии.
- Амбулаторный – направлен на закрепление результатов всех предыдущих усилий. Этот период длится от 2-3 месяцев до нескольких лет. Все зависит от сложности операции и ее последствий. Больной продолжает занятия в домашних условиях или в специальных оздоровительных пансионатах.
Если все эти этапы пройдены при поддержке квалифицированных медработников, то восстановление организма происходит намного быстрее.
Реабилитация после операции грыжи
Пожилые люди очень часто страдают от пупочной грыжи, устранить которую можно только оперативным методом. Послеоперационная реабилитация в этом случае предполагает восстановление организма после наркоза и дальнейшей стабилизации общего состояния организма. Обычно период реабилитации длится от одного месяца до полугода. После хирургического вмешательства пациент должен носить специальный бандаж, соблюдать строгую диету, проходить курс приема медикаментозных препаратов.
Рекомендации по реабилитации после операции по удалению грыжи:- Соблюдать постельный режим в течение первой недели. Регулярные перевязки и обработка раны.
- Соблюдение диеты, прием обезболивающих препаратов, инъекций. Применение физиотерапевтических процедур для обезболивания зоны операции и предотвращения инфекций.
Если реабилитация после операции не была проведена в полной мере, то у человека может возникнуть вторичная грыжа, разойтись швы. Игнорирование лечебной гимнастики не позволит мышцам обрести необходимый тонус, и болезнь рецидивирует. Несоблюдение диеты приведет к возникновению запоров, что повысит внутриутробное давление, и грыжа вернется вновь.
Читайте также: