Протокол лечения рака яичников 3 стадия
Обновлено: 30.04.2024
Для цитирования: Хохлова С.В. Новое в лечении high grade серозного рака яичников // Эффективная фармакотерапия. 2019. Т. 15. № 38. С. 24–29.
- Аннотация
- Статья
- Ссылки
- Английский вариант
В структуре смертности среди гинекологических злокачественных опухолей эпителиальный рак яичников остается на первом месте. У большинства пациенток опухоль диагностируется на поздней стадии, что во многом объясняет плохой прогноз таких больных. Мутации генов BRCA1 и BRCA2, которые кодируют белки, необходимые для репарации двухцепочечной ДНК в системе гомологичной репарации, могут привести к повышенной предрасположенности к раку яичников или молочной железы. Наследственные мутации BRCA присутствуют примерно в 26% эпителиального рака яичников. Описаны также соматические мутации в генах BRCA. В настоящее время алгоритм первичного лечения high grade cерозной аденокарциномы яичников предполагает циторедуктивную операцию с последующей стандартной комбинированной химиотерапией карбоплатином и паклитакселом. Рак яичников крайне чувствителен к химиотерапии, в частности препаратам платины. Эффективность первичного лечения достигает 75–80%, тем не менее у большинства пациенток развивается рецидив заболевания.
Таргетная терапия, включающая антиангиогенный агент бевацизумаб и ингибиторы поли(АДФ-рибоза)-полимеразы (PARP), недавно была одобрена для применения у больных раком яичников. Основанием послужили результаты рандомизированных клинических исследований, продемонстрировавших значительные преимущества в выживаемости без прогрессирования с приемлемой переносимостью и без значительного влияния на качество жизни пациенток. Олапариб, первый ингибитор PARP, получивший одобрение, сегодня применяется в качестве поддерживающей монотерапии у больных раком яичников с платиночувствительным рецидивом заболевания и мутацией BRCA, достигших полного или частичного ответа на фоне платиносодержащей химиотерапии. Анализ мутационного статуса BRCA стал решающим для выбора терапевтических опций. Такие достижения делают возможным персонализированное лечение больных раком яичников.
- КЛЮЧЕВЫЕ СЛОВА: BRCA, химиотерапия, рак яичников, олапариб, репарация ДНК
В структуре смертности среди гинекологических злокачественных опухолей эпителиальный рак яичников остается на первом месте. У большинства пациенток опухоль диагностируется на поздней стадии, что во многом объясняет плохой прогноз таких больных. Мутации генов BRCA1 и BRCA2, которые кодируют белки, необходимые для репарации двухцепочечной ДНК в системе гомологичной репарации, могут привести к повышенной предрасположенности к раку яичников или молочной железы. Наследственные мутации BRCA присутствуют примерно в 26% эпителиального рака яичников. Описаны также соматические мутации в генах BRCA. В настоящее время алгоритм первичного лечения high grade cерозной аденокарциномы яичников предполагает циторедуктивную операцию с последующей стандартной комбинированной химиотерапией карбоплатином и паклитакселом. Рак яичников крайне чувствителен к химиотерапии, в частности препаратам платины. Эффективность первичного лечения достигает 75–80%, тем не менее у большинства пациенток развивается рецидив заболевания.
Таргетная терапия, включающая антиангиогенный агент бевацизумаб и ингибиторы поли(АДФ-рибоза)-полимеразы (PARP), недавно была одобрена для применения у больных раком яичников. Основанием послужили результаты рандомизированных клинических исследований, продемонстрировавших значительные преимущества в выживаемости без прогрессирования с приемлемой переносимостью и без значительного влияния на качество жизни пациенток. Олапариб, первый ингибитор PARP, получивший одобрение, сегодня применяется в качестве поддерживающей монотерапии у больных раком яичников с платиночувствительным рецидивом заболевания и мутацией BRCA, достигших полного или частичного ответа на фоне платиносодержащей химиотерапии. Анализ мутационного статуса BRCA стал решающим для выбора терапевтических опций. Такие достижения делают возможным персонализированное лечение больных раком яичников.
В структуре смертности эпителиальный рак яичников занимает первое место среди онкогинекологических заболеваний [1]. У большинства пациенток рак яичников диагностируется уже на распространенных стадиях – IIB–IV, согласно классификации Международной федерации гинекологии и акушерства (FIGO), когда в опухолевый процесс вовлечены брюшная полость и другие органы [2]. Это во многом объясняет плохой прогноз данной патологии.
Эпителиальный рак яичников, на долю которого приходится 90% первичных опухолей яичников, относится к гетерогенным заболеваниям и имеет несколько гистологических подтипов: серозная, муцинозная, эндометриоидная, светлоклеточная, переходноклеточная аденокарцинома (опухоль Бреннера), смешанные и недифференцированные аденокарциномы [2].
Канцерогенез эпителиального рака яичника до конца не ясен. Согласно дуалистической модели канцерогенеза, рак яичников можно разделить на две категории – опухоли 1-го и 2-го типа [3]. Опухоли 1-го типа, к которым относятся высокодифференцированные серозные, муцинозные, эндометриоидные и светлоклеточные карциномы, а также опухоль Бреннера, имеют латентное течение и характеризуются мутациями генов, участвующих в сигнальных путях KRAS, BRAF, PTEN, PIK3CA, CTNNB1, ARID1A и PPP2R1A [3]. Опухоли 2-го типа (низкодифференцированные серозные, эндометриоидные и недифференцированные карциномы) считаются наиболее распространенными. Они агрессивны, генетически крайне нестабильны и обычно диагностируются на поздней стадии [3]. При опухолях 2-го типа редко выявляются мутации, характерные для опухолей 1-го типа, в то время как мутации р53 и BRCA встречаются достаточно часто [3, 4]. Согласно данным недавних популяционных исследований [5], мутации генов BRCA1 и BRCA2, свидетельствующие о повышенной предрасположенности к раку, регистрируются приблизительно в 26% случаев эпителиального рака яичников. BRCA1 и BRCA2 кодируют белки, которые играют важную роль в репарации двухцепочечной ДНК. При спорадическом раке яичников имеют место соматические мутации BRCA и различные эпигенетические инактивации этих генов [6, 7].
При эпителиальном раке яичников начальных стадий, ограниченном яичниками и органами малого таза (стадии I–IIA FIGO), проводится циторедуктивная операция [8]. В 70% случаев удается добиться продолжительной ремиссии, однако в 30% случаев в первые два года развивается рецидив заболевания [8].
Современное первичное лечение при распространенных стадиях (IIB–IV FIGO) эпителиального рака яичников предполагает проведение циторедуктивной операции с комбинированной химиотерапией карбоплатином и паклитакселом [8]. Хотя большинство пациенток достигает ремиссии в первой линии химиотерапии, у большинства (70–80%) развивается рецидив заболевания [2, 9].
Химиотерапия при рецидиве рака яичников предусматривает использование комбинированных схем на основе препаратов платины для пациенток с рецидивом заболевания более шести месяцев после завершения химиотерапии первой линии и последовательное применение цитотоксических препаратов в монорежиме для пациенток с рецидивом, который развился ранее чем через шесть месяцев после завершения химиотерапии первой линии [2].
Не так давно арсенал препаратов расширился за счет добавления таргетных препаратов, в частности бевацизумаба, гуманизированного моноклонального антитела против фактора роста эндотелия сосудов (VEGF), и пероральных ингибиторов поли(АДФ-рибоза)полимеразы (PARP). Что касается эпителиального рака яичников, бевацизумаб одобрен в комбинации:
- с карбоплатином/паклитакселом для первичного лечения рака яичников стадий IIIB, IIIC и IV;
- карбоплатином/гемцитабином для лечения первого рецидива, чувствительного к препаратам платины, ранее не леченного антиангиогенной терапией;
- паклитакселом, топотеканом или пегилированным липосомальным доксорубицином (PLD) для лечения платинорезистентных рецидивов после не более чем двух предыдущих режимов химиотерапии, ранее не леченных антиангиогенными препаратами [10].
Введение таргетных препаратов значительно расширило возможности лечения и способствовало разработке индивидуальных стратегий лечения рака яичников. Знание BRCA-мутационного анализа стало необходимым для выбора терапевтических опций.
Оперативное лечение
Циторедуктивная хирургия при раке яичников играет двоякую роль: используется не только для диагностики и постановки диагноза, но и в качестве терапевтического лечения [2]. Целью первичной операции является удаление всех видимых очагов заболевания. Объем остаточной опухоли служит независимым прогностическим фактором общей выживаемости. Отсутствие макроскопической остаточной опухоли значительно снижает риск рецидива [8]. Неоадъювантная химиотерапия с последующей интервальной циторедукцией не приносит такой пользы в отношении выживаемости, как первичная циторедукция [12].
Предварительные данные III фазы исследования позволяют предположить, что операция может быть повторена с преимуществом в выживаемости без прогрессирования (ВБП) у отобранных пациенток с рецидивом, чувствительным к препаратам платины. В исследовании AGO DESKTOP III/ENGOT ov20 повторные циторедуктивные операции ассоциировались с клинически значимым 5,6-месячным увеличением ВБП [13].
Доказательства роли гипертермической внутрибрюшинной химиотерапии (HIPEC) после интервальных циторедуктивных операций ограниченны. В исследование III фазы были включены 245 пациенток, у которых отмечалась по крайней мере стабилизация заболевания после трех циклов неоадъювантной химиотерапии с карбоплатином и паклитакселом с последующей циторедуктивной операцией с HIPEC и без нее. По сравнению с пациентками группы только циторедуктивной операции у пациенток с HIPEC наблюдалась более длительная ВБП (относительный риск (ОР) 0,66; 95%-ный доверительный интервал (ДИ) 0,50–0,87) и общая выживаемость (ОР 0,67; 95% ДИ 0,48–0,94) [14]. Частота тяжелых побочных эффектов была схожей в обеих группах. По этим показаниям рекомендуют выполнять HIPEC только в центрах, имеющих большой опыт использования данной методики, или в рамках клинических исследований.
Первая линия химиотерапии
Комбинация карбоплатина (AUC) 5–6 и паклитаксела (175 мг/м 2 ) остается стандартом первой линии химиотерапии, несмотря на неутешительные результаты при долгосрочном наблюдении в регистрационных исследованиях, продемонстрировавших высокую частоту рецидивов (70–80%) в течение первых двух лет [8].
За последние два десятилетия были скрупулезно изучены альтернативные пути лечения, но указанный химиотерапевтический режим убедительно зарекомендовал себя в качестве превосходной стандартной комбинации [8, 15–18]. Приемлемые альтернативы включают еженедельный паклитаксел с карбоплатином один раз в три недели, добавление бевацизумаба к трехнедельному карбоплатину/паклитакселу и внутрибрюшинную терапию [8, 16, 17].
Недавно были опубликованы результаты исследования SOLO1, на основании которых может быть определен новый стандарт лечения первой линии для женщин с мутациями BRCA 1/2. SOLO1 – первое двойное слепое рандомизированное проспективное исследование III фазы, в котором у пациенток с III–IV стадией заболевания и мутацией BRCA оценивали эффективность поддерживающей терапии олапарибом после первой линии химиотерапии [18]. В исследовании участвовала 391 пациентка с серозным или эндометриоидным раком яичников high grade с полным или частичным ответом после химиотерапии первой линии. Пациентки в соотношении 2:1 были рандомизированы в группы олапариба 300 мг/сут (n = 260) и плацебо (n = 131) в течение двух лет. Первичной конечной точкой оценки эффективности лечения служила ВБП от начала рандомизации, вторичными – ВБП2 (время от рандомизации до второго прогрессирования), общая выживаемость и качество жизни. Медиана наблюдения составила 41 месяц. ВБП2 была значительно лучше у пациенток, получавших олапариб (медиана ВБП2 составила 41,9 месяца для плацебо, медиана в группе олапариба не достигнута (ОР 0,50; 95% ДИ 0,35–0,72; p = 0,0002)). Клинически значимых изменений качества жизни между группами не установлено. Только 12% пациенток прекратили прием олапариба из-за токсичности [18].
Химиотерапия второй линии
Цель лечения второй линии терапии при возникновении рецидива – продлить выживаемость, отложить симптоматическое прогрессирование заболевания, а также улучшить качество жизни больных. Серозный гистотип, наличие мутаций BRCA, размер опухоли и количество метастазов служат независимыми прогностическими факторами ответа на химиотерапию второй линии. Важнейшая проблема при рецидивировании – время начала лечения второй линии. Установлено, что раннее начало второй линии, вызванное биохимическим рецидивом (то есть повышенным уровнем CA 125), не улучшает отдаленные результаты лечения [19].
В настоящее время доступны разные варианты лечения рецидивов рака яичников. По традиции выбор обусловлен чувствительностью к терапии на основе препаратов платины. Пациенткам, чувствительным или частично чувствительным к препаратам платины (чувствительность определяется соответственно интервалом без платины > 12 или 6–12 месяцев), рекомендуется комбинированная платиносодержащая химиотерапия [8]. Пациенткам, резистентным к препаратам платины, доступны несколько вариантов лечения неплатиновой терапией в монорежиме. Таргетная терапия способна улучшить результаты в этой трудной для лечения когорте больных.
Таргетная терапия. Антиангиогенные препараты
Эффективность и безопасность бевацизумаба в комбинации с химиотерапией при раке яичников оценивали в различных условиях – в первой линии (GOG-0218, исследования ICON7) [20, 21], при лечении рецидива у пациенток, чувствительных к препаратам платины (исследование OCEANS) [22, 23], а также при платинорезистентных рецидивах (исследование AURELIA) [24]. Показано, что в целом добавление бевацизумаба к химиотерапии увеличивает ВБП. При этом профиль переносимости приемлемый, качество жизни сохраняется.
1. Jemal A., Siegel R., Ward E. et al. Cancer statistics, 2009 // CA Cancer J. Clin. 2009. Vol. 59. № 4. P. 225–249.
Рак яичников является вторым по распространенности и имеет самую высокую смертность среди гинекологических опухолей. Это связано с поздней диагностикой – обнаруживается только на запущенной стадии и растет довольно агрессивно. Рак яичников коварен, т. к. практически не вызывает никаких симптомов на ранних стадиях или проявляется нехарактерными признаками. В момент диагностирования для лечения часто бывает уже слишком поздно. Лучевая терапия при раке яичников (ЛТ) используется преимущественно в качестве дополнительного метода лечения.
Рак яичников встречается преимущественно у женщин после наступления менопаузы, в возрасте от 50 до 70 лет. Тем не менее, существуют также типы образований, которые поражают молодых женщин и даже детей. Прогноз выживаемости зависит от стадии заболевания. Первая стадия сопровождается 5-летней выживаемостью в 85% до 95% случаев. На IV стадии это не более 20%. У большинства женщин с III или IV стадией имеется вероятность рецидива.
О лучевой терапии при раке яичничков
Когда назначается лучевая терапия при раке яичников
Современная радиотерапия характеризуется разными подходами. Облучение не может быть использовано в качестве самостоятельного метода лечения первичных больных даже с паллиативной целью (для улучшения жизни пациента). Лучевая терапия рекомендована в качестве дополнения к комбинированному лечению.
В основном используется в следующих случаях:
- до операции для уменьшения опухоли (неоадъювантная терапия);
- после операции для уничтожения оставшихся раковых клеток (адъювантная терапия).
Если рак яичников не поддается лечению, применяется паллиативная терапия, которая направлена на то, чтобы остановить распространение опухоли, облегчить дискомфорт и продлить срок жизни.


Виды лучевой терапии
Лучевая терапия используется для уничтожения раковых клеток. Применение современных технологий визуализации (МРТ, КТ и ПЭТ), позволяет наиболее точно определить дозы облучения.
Существует несколько различных методов радиотерапии рака яичников. Точные дозы радиации направляются на раковые клетки, которые более восприимчивы к радиации, чем здоровые. Подобно рентгену, лучевая терапия безболезненна.
Виды облучения при раке яичников:
- Внешняя ЛТ. Наиболее распространенная форма лучевого лечения. Используя аппарат, называемый линейным ускорителем, онкологи направляют высокоэнергетические пучки излучения конкретно в расположение опухоли, сохраняя при этом здоровые ткани.
- Интенсивная модулированная лучевая терапия (IMRT). Процедура включает в себя доставку излучения извне с помощью линейного ускорителя, который подает излучение в трехмерной геометрической прогрессии. Точные и высокие дозы облучения назначаются пациентам, которые не были полностью излечены более низкими дозами. Преимущество этого лечения заключается в том, что из-за прецизионной точности оно уменьшает воздействие радиации на здоровые клетки.
- Комбинированная ЛТ. Сочетание интенсивно-модулированной лучевой терапии (IMRT) и компьютерной томографии (КТ). Такой подход дает возможность направлять излучения к опухолям со сложными формами. Компьютерная томография подтверждает размер и положение опухоли, а томотерапия уменьшает воздействие на здоровые ткани и органы.
- Брахитерапия (внутреннее облучение). При раке яичников применяется в редких случаях. Радиоактивные семена или гранулы, помещается внутри опухолевого образования.
Радиационные онкологи, дозиметристы и физики предоставляют каждому пациенту индивидуальный план лечения, помогая вернуться к нормальной жизни. Доза радиации, которая приходится на неэкранированный участок, не должна быть более 25 Гр. При ежедневном воздействии курс радиотерапии длится на протяжении 5 недель. На область таза доза облучения достигает 40-50 Гр.

Процедура лучевой терапии при раке яичников
Любое лечение начинается с консультации, которая может занять 1-2 часа. Если назначается лучевая терапия, пациент встречается с радиационным онкологом, который подбирает вид радиотерапии и учитывает плюсы-минусы в конкретном случае. Пациенту объясняют все нюансы, как проводится процедура, и предоставляют информацию о том, как заботиться о себе во время и после лечения.
Поскольку лучевая терапия рака требует предельной точности, пациент проходит симуляцию в центре. Используя картографирование изображений в качестве ориентира, медицинская бригада позиционирует каждого клиента, насколько он готов к лечению. Проводятся измерения для построения целевого плана лечения и точного определения направления луча излучения для достижения наилучшего результата.
Основные моменты проведения процедуры:
- Пациент снимает одежду и занимает предназначенное положение на кушетке.
- Фиксация облучаемого участка осуществляется ремнями, гипсовыми пластинами или пластиковыми масками.
- Затем медицинский персонал адаптирует устройство к существующей маркировке, выходит из комнаты и снова проверяет настройки.
- Во время процедуры за пациентом наблюдают через стеклянную панель и/или монитор.
- Связь осуществляется через специальный встроенный микрофон.
Хотя путь каждого пациента индивидуален, большинство женщин с раком яичников получают лучевую терапию 5 дней в неделю, в течение нескольких недель. Все зависит от типа опухоли, ее локализации и технологии, которую будут использовать в каждом отдельном случае. После лечения нужно посещать врача еженедельно, чтобы следить за прогрессом и назначить симптоматическое лечение при возникновении побочных реакций.
Сочетание с другими видами лечения
Лучевая терапия использует высокоэнергетические рентгеновские лучи или частицы для уничтожения раковых клеток. Агрессивная химиотерапия обычно более эффективна при лечении рака яичников. Лучевая терапия редко используется в качестве основного метода воздействия на злокачественное новообразование.
Облучение проводится пациентам в строго контролируемых дозах для контроля роста раковых клеток, в основном используется при лечении метастазированного рака яичников. Его часто назначают до/после операций или в сочетании с химиотерапией. Основное преимущество радиотерапии заключается в том, что оно не только убивает злокачественные клетки, но и помогает уменьшить боль и другие симптомы рака.


Побочные реакции при раке яичников
Побочные эффекты при лучевой терапии возникают из-за повреждения здоровых клеток крови в организме. Когда облучение подается в больших дозах, оно может оказывать неблагоприятное воздействие на организм. Краткосрочные побочные эффекты исчезают через 1-2 недели после лечения, но иногда приходится иметь дело с долгосрочными нежелательными последствиями.
Некоторые распространенные побочные эффекты включают в себя:
- Изменения кожи. В обработанной области эпидермис выглядит раздраженным, могут появиться волдыри и шелушение.
- Усталость. Пациент испытывает недомогание и сонливость.
- Ухудшение и потеря веса. Может появиться тошнота и рвота, из-за которых больной не может полноценно принимать пищу. Также не исключена диарея.
- Ухудшение защитных функций организма. Развивается склонность к инфекциям из-за снижения количества лейкоцитов.
- Анемия. Снижается количество эритроцитов в крови.
- Кровотечение и кровоподтеки. Ухудшаются показатели свертываемости крови, что связано с низким количеством тромбоцитов.
У некоторых пациенток наблюдаются проблемы с мочевым пузырем. Возможно раздражение влагалища, иногда с выделениями.
Основные побочные эффекты после лучевой терапии, возникающие в долгосрочной перспективе:
- высокие дозы радиации убивают здоровые кровеносные сосуды и ухудшают показатели крови;
- лучевая терапия, направленная вблизи почек, может вызвать почечную недостаточность;
- высокие дозы облучения приводят к повышению артериального давления и нарушениям сердечного ритма;
- ЛТ иногда назначается вместе с химиотерапией пациентам, нуждающимся в более высоких дозах, что вызывает снижение тестостерона в организме и нарушает гормональный баланс в организме;
- женщины, перенесшие облучение при раке яичников, склонны к развитию других видов рака в зонах, подвергшихся облучению;
- облучение яичников и матки может привести к бесплодию и снижению либидо.
Противопоказания к проведению лучевой терапии
Список противопоказаний для проведения лучевой терапии при раке яичников не большой. Злокачественное образование – это серьезная угроза для жизни пациента. Поэтому риск от проведения лечения радиацией может быть в некоторой степени противопоставлен опасной опухоли.
Некоторые противопоказания являются относительными:
- возраст;
- беременность и период лактации;
- особенности физиологии у женщин (менструация);
- острая фаза туберкулеза;
- сложные новообразования или опухоли на стадии разложения;
- обострение инфекционных состояний.
К абсолютным противопоказаниям относятся:
- крайне тяжелое физическое состояние пациента;
- наличие отдаленных (особенно множественных) метастазов;
- прорастание опухоли в полые органы;
- заболевания системы кроветворения (тромбоцитопения, выраженная анемия, лейкопения);
- перенесенный инфаркт миокарда (менее года назад);
- декомпенсация функции печени и почек;
- психические нарушения (временная и пространственная дезориентация).
Передовые технологии клиники позволяют создавать лучшие индивидуальные планы лечения для борьбы с раком яичников и минимизировать побочные эффекты. Высококвалифицированные сотрудники имеют многолетний опыт работы и работают в команде.
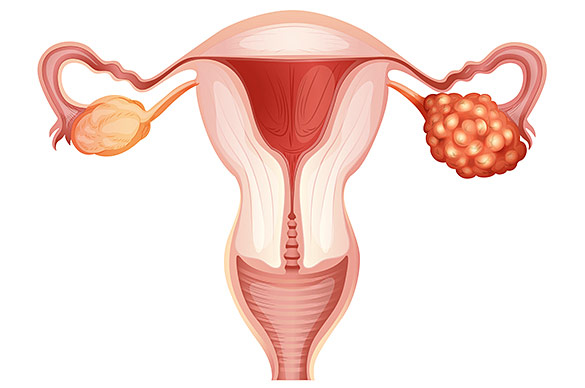
Рак яичников – злокачественное поражение женских половых желёз. Это серьёзное онкологическое заболевание, чаще всего, встречается среди женщин среднего и старшего возраста. У молодых пациенток недуг, обычно, имеет наследственную природу. Причины возникновения рака яичников до конца не изучены, однако считается, что провоцирующими факторами являются гормональные нарушения, отсутствие беременностей и родов, а также генетическая предрасположенность.
Классификация рака яичников
Самым распространённым типом заболевания считается эпителиальный рак яичников. Он возникает в 9 из 10 случаев, формируясь из клеток, расположенных на поверхности органа. Злокачественные клетки быстро распространяются по брюшине. Метастазирование возможно также в область пупка, мочевого пузыря или кишечника, лимфатические сосуды тазовых и паховых узлов. Очаги поражения могут появиться в печени, селезёнке, лимфоузлах в области шеи и под ключицами. У некоторых пациенток первичная опухоль наблюдается в молочной железе, кишечнике, матке (опухоль Крукенберга).
Существует несколько видов эпителиальной патологии:
Серозная аденокарцинома яичников. Это наиболее агрессивный вид рака, поражающий, чаще всего, оба яичника. Опухоль имеет многокамерную, кистозную структуру. Злокачественные клетки вырабатывают серозную жидкость.
Эндометриоидная аденокарцинома яичника. Образование напоминает карциному эндометрия. Опухоль имеет кистозное строение и ножку. Развивается медленно, характер роста неагрессивный. Имеет благоприятный прогноз.
Светлоклеточная аденокарцинома яичников. Редкий вид карциномы. Опухоль состоит из содержащих гликоген прозрачных клеток и клеток, напоминающих по форме гвозди. Новообразование имеет высокую способность к метастазированию.
Опухоль Бреннера – доброкачественная, фиброэпителиальная опухоль с возможным перерождением в злокачественное образование.
Муцинозная аденокарцинома яичника. Многокамерное опухолевидное новообразование, заполненное муцином – слизеподобной жидкостью, которую вырабатывают эпителиальные клетки кистомы.
Смешанные опухоли яичников состоят из злокачественных образований разного гистологического типа.
Неклассифицированные опухоли яичников
Клиническую картину течения болезни, согласно международной классификации, принято разбивать на стадии (Т – первичная опухоль, М – отдалённые метастазы):
Первая стадия (Т1, I) характеризуется развитием новообразования в одном или обоих яичниках
Вторая стадия (Т2, II) характеризуется распространением опухоли в матку, трубы или соседние органы малого таза
Третья стадия (Т3, III) характеризуется метастазированием в брюшину
Четвёртая стадия (М1) отличается от предыдущих наличием опухоли в отдалённых органах
Симптомы рака яичников
На начальном этапе заболевания пациентка длительное время не испытывает никаких дискомфортных ощущений. Они появляются в момент, когда злокачественное новообразование достигает значительных размеров, а также начинаются процессы его распространения в другие органы. Прогрессирование рака яичников, чаще всего, происходит очень быстро.
Первичные проявления недуга могут вызывать периодические боли в животе, чувство сдавленности и тяжести. По мере развития рака яичников происходит нарастание слабости и усталости, ухудшение аппетита, небольшое повышение температуры тела, нарушение функций ЖКТ. Появляются острые, внезапные боли, связанные с разрывом капсулы яичника и последующим воспалением вокруг него. Пациентку могут беспокоить увеличение размеров живота из-за скапливающейся в его полости жидкости (асцит), одышка, проявления сердечно-сосудистой недостаточности, отёки конечностей, нарушение мочеиспускания, изменение характера менструаций (скудные выделения).
Стоимость консультации при при раке яичников?
| Наименование услуги | Цена (руб.) |
| Прием врача-онколога первичный | 2000 руб. |
| Приём врача-онколога повторный | 1500 руб. |
| Прием врача-терапевта первичный | 2000 руб. |
| Прием врача-терапевта повторный | 1500 руб. |
| Назначение лечения (составление индивидуальной схемы лечения) | 1500 - 3000 руб. |
Диагностика и лечение рака яичников
Диагностика рака яичников происходит в ходе визуального осмотра, гинекологического, инструментального и лабораторного исследований. При пальпации брюшной полости специалист определяет наличие асцита – одного из симптомов болезни. При гинекологическом обследовании выявляется наличие образований, однако определить степень их доброкачественности можно только с помощью аппаратного исследования и анализов. Среди основных методов инструментальной диагностики – УЗИ трансвагинальное (внутреннее) и трансабдоминальное (через поверхность брюшины), УЗИ щитовидной железы, МРТ органов малого таза, маммография. Для контроля отдалённых метастазов, в случае необходимости, пациентке назначают рентген лёгких, колоноскопию (эндоскопическое исследование толстой кишки), цистоскопию (исследование мочевого пузыря).
В области малого таза имеется более 100 лимфоузлов, и каждый из них может быть поражён на микроскопическом уровне. Для подтверждения наличия патологии рекомендуется диагностическая лапароскопия – осмотр брюшной полости с помощью эндоскопа. Аппарат вводится через небольшой разрез в брюшной стенке. Нарушения функций кроветворной системы, печени и почек определяются по анализам крови.
Лечение рака яичников включает в себя оперативное вмешательство и химиотерапию. Лучевая терапия в данном случае малоэффективна. Программа медицинских манипуляций зависит от стадии недуга, возраста пациентки и её общего самочувствия.
При I стадии удаляют матку, яичники и сальник. Выявленные в ходе операции очаги, напоминающие метастазы, отправляются на срочную биопсию. Если молодая женщина настаивает на сохранении детородной функции, удаляют только поражённый яичник. Из второго берут материал на гистологическое исследование. Основное условие – ранняя стадия рака, отсутствие метастазов в брюшину и другие органы.
При II-IV стадиях рака яичников производится циторедуктивное вмешательство – удаление максимального количества поражённых тканей и сопутствующих им метастатических очагов. Для уменьшения опухоли перед хирургическими манипуляциями часто назначается химиотерапия.
При неоперабельных состояниях ограничиваются биопсией опухолевого материала и химиотерапией, которая в этом случае, является самостоятельным методом борьбы с заболеванием.
Пациенткам, перенесшим операцию по удалению яичников, проводится химиотерапия. Она включает несколько курсов, сроки и продолжительность которых зависят от показателей эффективности лечения. Обычно препараты вводят внутривенно. Их дозировка подбирается строго индивидуально. Медикаменты подавляют рост злокачественных клеток и снижают риск возникновения рецидивов, однако их применение сопровождается появлением тошноты, рвоты, изменениями в составе крови. Во время прохождения сеансов и в период реабилитации желательно придерживаться щадящей диеты. В состав ежедневного меню следует добавить больше овощей и фруктов, нежирное мясо, яйца, молочные продукты, орехи, овсяную и гречневую каши, мёд, соки и морсы. Необходимо отказаться от алкогольных напитков, консервированных и копчёных продуктов, острых приправ, а также ограничить потребление сахара и сдобной выпечки.
Профилактика рака яичников
После окончания лечебных мероприятий пациентка должна каждые 3 месяца в течение первых двух лет наблюдаться у гинеколога с контролем уровня онкомаркера СА-125. Это необходимо для выявления повторного развития заболевания – увеличенные показатели СА-125 в крови могут свидетельствовать о рецидивирующем онкологическом процессе. Если состояние больного стабильно, режим посещения специалиста может постепенно меняться.
Специфических мер профилактики рака яичников нет. Рекомендуется выполнять некоторые правила:
Женщины, имеющие повышенный риск развития рака яичников, должны раз в полгода делать УЗИ органов малого таза и сдавать анализ крови на онкомаркер СА-125. Это позволит диагностировать опухоль на ранней стадии, когда эффективность терапии достаточна высока.
Записаться на обследование при раке яичников
Где пройти обследование при при раке яичников в Москве?

Тимонина Екатерина Сергеевна
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗД (УЗИ)
Стаж работы более 10 лет

Заболевание чаще всего развивается у женщин после 40 лет, хотя встречается и в более молодом возрасте. Наибольший риск приходится на 65–69 лет и затем идет спад.
Актуальность раннего выявления онкологии
На ранних стадиях рак яичников не имеет явных проявлений: его сипмтомы либо схожи с другими заболеваниями, либо вообще отсутствуют.
Это основная причина того, что у 60% заболевших женщин опухоль выявляется уже на поздних стадиях (III–IV), когда развиваются метастазы.
Ранняя диагностика очень важна, так как дает возможность не только успешного лечения рака яичников, но и сохранения детородной функции.
Классификация
Выделяют четыре стадии развития заболевания.
1 стадия
Поражен только один яичник. Опухоль не распространяется за его пределы. Часто выявляется случайно, протекает бессимптомно или маскируется под нарушения работы желудочно-кишечного тракта или мочевыделительной системы.
Стоит обратить внимание на следующие признаки:
- вздутие живота;
- тошноту;
- снижение или полную потерю аппетита;
- частые позывы к мочеиспусканию;
- боли в нижней части живота;
- расстройства стула;
- метеоризм;
- резкое снижение веса при увеличении объема талии.
Наиболее эффективным методом лечения рака яичников 1 стадии считается хирургия. При этом возможно удаление только пораженного органа. Чтобы предупредить рецидив, назначают химиотерапию.
При грамотно проведенном лечении после первой стадии возможно полное выздоровление.
2 стадия
Опухоль одно- или двусторонняя и распространяется на область таза.
Для этого этапа заболевания характерны:
- обильные менструации или кровотечения между ними;
- кровянистые выделения из половых органов в климактерическом периоде;
- болевые ощущения после полового акта.
Также присоединяются симптомы общей интоксикации:
- хроническая немотивированная усталость;
- потеря веса;
- устойчивое повышение температуры.
На второй стадии проводится радикальное хирургическое вмешательство с целью удаления обоих яичников и матки. Затем назначается химиотерапия.
При своевременной диагностике и терапии рака яичников 2 стадии прогноз достаточно благоприятный. Выживаемость составляет пять и более лет.
3 стадия
Рак яичников 3 стадии характеризуется более обширной распространенностью, поражаются один или оба органа, появляются метастазы в брюшине и лимфатических узлах. Постоянные кровянистые выделения могут быть достаточно точным признаком наличия заболевания.
Лечение рака яичников 3 стадии заключается в проведении радикальной операции с удалением внутренних половых органов с последующей химиотерапией.
4 стадия
При 4 стадии рака яичников метастазы распространяются по всему организму.
На этой стадии опухоль может прощупываться при пальпации нижней части живота. Нередко наблюдается асцит — скопление жидкости в брюшной полости.
При раке яичников 4 стадии лечение комбинированное: хирургическое вмешательство для полного удаления опухоли, химиотерапия, внутренняя и наружная лучевая терапия.
Качественный уход может продлить жизнь и значительно облегчить состояние пациента.
Особенности лечения при наличии метастазов
Часто за медицинской помощью пациентки обращаются уже на поздней стадии, когда имеются метастазы. В большинстве случаев они концентрируются в печени и легких.
Основными методами лечения в данном случае являются хирургическое вмешательство и химиотерапия.
Операции, которые направлены на удаление максимально возможного объема опухоли, называются циторедуктивными. Продолжительность жизни после них увеличивается. Иногда такие операции приходится проводить повторно.
Лечение метастаз рака яичников после операции выполняется путем адъювантной (вспомогательной) химиотерапии. Цитотоксические препараты вводятся в вену или внутрибрюшинно.
Этапы и методы лечения рака яичников
Первым и основным методом лечения является хирургическое удаление опухоли.
При раке яичников лечение химиотерапией и лучевой терапией обычно проводится после удаления новообразования для предупреждения рецидивов и уничтожения метастазов. Исключением может являться 4 стадия рака и большой размер опухоли. В этом случае пациентке сначала проводят курс химиотерапии для уменьшения опухоли, а затем операцию.
Такое лечение дает возможность предотвратить метастазирование или рецидив опухоли и показано в 4 стадии заболевания, особенно в тех случаях, когда оперативное вмешательство невозможно.
При онкологии яичников у женщин применяется лечение синтетическими прогестинами и антиэстрогенами, которые совместно с химиотерапией значительно улучшают состояние пациенток с метастазирующими опухолями.
Использование передовых технологий и современного оборудования, многолетнее сотрудничество с медицинским центром им. Джонса Хопкинса в Балтиморе (США), врачи с мировым именем обеспечивают пациентам быструю и грамотную диагностику рака яичников у женщин и лечение при самых тяжелых состояниях.
Высокая квалификация персонала и многолетний опыт ухода позволяет оказывать высококачественную помощь даже больным с последними стадиями онкологической патологии.
Некоммерческий статус центра дает возможность сохранять цены на медицинские услуги и обследование на 20-30% ниже, чем в клиниках Израиля и Европы.
Максимальному эффекту лечения, предупреждению метастазирования и рецидивов способствует постоянный контроль состояния пациента и своевременная корректировка назначенных лекарств.
Отзывы пациентов
Узнайте об историях пациентов и их успешном опыте лечения онкологии из наших видео.

Обновлено: 02.11.2021

Средняя оценка: (Нет оценок)
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Статья проверена Заведующей отделением ЭКО, врачом-репродуктологом, гинекологом-эндокринологом Кураносовой И.Ю., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Специалисты Клинического госпиталя на Яузе осуществляют комплексную диагностику рака яичника и его лечение. Для раннего выявления мы применяем инструментальные (УЗИ, МРТ) и лабораторные методы (определение онкомаркеров крови — СА 125, НЕ 4, СА-19.9), BRCA1/2, а в комплексное лечение включаются хирургические операции, персонифицированная фармакотерапия и симптоматическое лечение для улучшения качества жизни.
- 80-90% точность ультразвуковой- и МРТ диагностики опухолей яичников
- 75% достигает чувствительность и 96% — специфичность лабораторной онкодиагностики функции яичников и генетической предрасположенности (СА 125, СА-19.9, НЕ-4, BRCA1, BRCA2 4)
- Более 90% составляет выживаемость при раке яичников 1 стадии (без неблагоприятных факторов), что позволяет делать хороший прогноз
Запишите на консультацию к гинекологу, чтобы исключить опасность или вовремя начать лечение!
Рак яичников — злокачественная опухоль из эпителиальной ткани, причина возникновения которой достоверно не установлена, но существует ряд факторов риска, повышающих частоту возникновения рака (наследственная предрасположенность, отсутствие родов, наличие других гинекологических заболеваний).
Стадии рака яичников
Существует множество стадийных классификаций рака яичника. Для общего понимания заболевание можно разделить на 4 стадии:
- Поражается только ткань яичника.
- В патологический процесс вовлекаются другие органы малого таза.
- Поражение брюшины, наличие метастазов в тазовых лимфоузлах, асцит (жидкость в брюшной полости).
- Наличие отдаленных метастатических очагов.
Как проявляется рак яичников
Злокачественное поражение I и II стадий всегда протекает бессимптомно, а в более запущенных случаях появляются боли внизу живота, нарушение менструального цикла, становится заметным увеличение живота. Именно из-за такого скрытого течения рака специалисты Клинического госпиталя на Яузе рекомендуют проходить комплексную диагностику рака не реже 1 раза в год, а при наличии отягощенного анамнеза — раз в полгода.
Диагностика рака яичников
Комплексная диагностика, проводимая специалистами Клинического госпиталя на Яузе, дает высокий процент выявления рака яичников на самых ранних стадиях. Обследование включает:
- Консультацию гинеколога. Сбор онкологического анамнеза, определение факторов риска и гинекологический осмотр.
- Исследования:
- проведение УЗИ диагностики с цветовой допплерографией при обнаружении объемных образований.
- КТ или МРТ органов малого таза, грудной и брюшной полости для выявления метастазов, онкопоиск МРТ (сканирование всего тела).
- пункция заднего свода влагалища, биопсия ткани яичников, гистологическое исследование биоптата.
- лабораторное исследование крови на высокочувствительные онкомаркеры — СА 125, СА-19.9,НЕ 4 и определение мутаций в генах BRCA1, BRCA2
Лечение рака яичников
В Клиническом госпитале на Яузе проводятся хирургическое (на ранних стадиях) и консервативное лечение рака яичников.
- Хирургическая операция — основной метод лечения при раке I и II стадии. При своевременном проведении даёт шанс на радикальное излечение. Проводится полное удаление матки с придатками, резекция большого сальника, ревизия органов брюшной полости.
В Клиническом госпитале на Яузе хирурги гинекологи-онкологи с большим опытом успешной работы проводят хирургическое лечение рака яичников на ранних стадиях. Главное — вовремя обратиться! - Химиотерапия — важный этап лечения с подбором индивидуальных лекарственных схем. На всех этапах химиотерапии наши врачи осуществляют полный контроль за вашим состоянием, проводят лабораторные обследования (биохимический и общий анализ крови) для корректировки терапии.
В нашем госпитале можно облегчить симптомы интоксикации при химиотерапии методами экстракорпоральной гемокоррекции. - Возможна высокоэффективная персонифицированная фармакотерапия — новейшее направление медикаментозного лечения, основанное на изучении молекулярных особенностей опухоли и определении чувствительности рака к терапии
- Лучевая терапия — при необходимости лучевой терапии пациентка направляется в специализированную клинику.
Важно! После Вы можете иметь детей
Современный уровень развития медицины даже в столь сложной ситуации сохраняет женщине возможность иметь генетически родного ребенка. Необходимое условие — до начала лечения наличие способных к оплодотворению яйцеклеток. Несколько из них забирают у женщины до старта лечебных мероприятий и сохраняют в криобанке. По завершении лечения и периода реабилитации, прибегнув к помощи ЭКО и суррогатного материнства, женщина может стать матерью родного ей малыша. Эти услуги также доступны в клиническом госпитале на Яузе.
Почему мы
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Читайте также:

