Протокол фкс что такое
Обновлено: 13.05.2024
Колоноскопия — эндоскопическое исследование, во время которого визуально, то есть под контролем зрения, оценивается состояние слизистой оболочки толстой кишки. Исследование выполняется гибкими эндоскопами. В качестве источника света служит осветитель, работающий на галогеновой или ксеноновой лампе, то есть используется так называемый «холодный « свет, что исключает ожог слизистой.
Врач должен знать, не принимаете ли вы антикоагулянты и инсулин.
Если Вы постоянно принимаете препараты железа, то их надо отменить за 4 дня до исследования. Остальные лекарства, как в таблетках, так и в ингаляторах можно принимать и использовать вплоть до исследования.
За три дня до исследования рекомендована бесшлаковая диета, полностью исключаются фрукты и овощи в любом виде: капуста, бобовые (бобы, горох, фасоль), картофель, помидоры, лук и пр., молоко, варенье, хлеб зерновой, ягоды, в том числе в составе йогуртов и выпечки, орехи. Окрашенные соки, алкоголь, газированные напитки. Колбасные изделия.
Можно есть: нежирное мясо, предпочтительнее отварное (в том числе мясо птицы), рыбу нежирных сортов (карпов, судак, речная форель), яйца не более 2-3-х в день, сыр, творог, соки без мякоти, чай (без молока), кефир, желе, сахар, мед.
За 24часа до процедуры вы должны употреблять только жидкости (бульон, чай, вода, сок без мякоти) ЕСТЬ НЕЛЬЗЯ!
Если ВЫ страдаете запорами (стул 1 раза в три дня и реже), то жидкостная диета должна составлять 48 часов до исследования.
Обязательно прочитайте памятку «подготовка к эндоскопическим исследованиям.
На сегодняшний день подготовка к ФКС проводится:
Препаратом Фортранс
В упаковке 4 пакета, каждый следует растворить в 1 литре кипяченной воды.
Раствор фортранса нужно принимать пр 1 стакану в течении 15 минут отдельными глотками. За 1 час нужно выпить 1 литр раствора.
Для полного очищения кишечника, рекомендуется принять 4 литра раствора фортранса по схеме: накануне вечером с 15 до 19 часов выпить 4 литра фортранса. Действие наступает с 16 до21 часов.
Препаратом Флит-фосфо-сода
день перед процедурой
В 7 ч утра вместо завтрака выпить не менее 1 стакана легкой жидкости (вода или освобожденные от твердых частиц супы, фруктовые соки без мякоти, чай и кофе, прозрачные газированные и негазированные безалкогольные напитки и т. п.).
Первую дозу препарата следует принять непосредственно после завтрака. В половине стакана (120мл) холодной воды следует растворить содержимое 1фл. (45мл). Готовый раствор випить и запить одним (или более) стаканом (240мл) холодной воды.
В 13ч вместо обеда следует выпить не менее 3 стаканов (720мл) легкой жидкости.
В 19ч вместо ужина выпить не менее 1 стакана легкой жидкости.
Вторую дозу препарата следует принять непосредственно после ужина. В половине стакана (120мл) холодной воды следует растворить содержимое второго флакона (45мл). Готовый раствор выпить и запить одним (или более) стаканом (240мл) холодной воды.
При желании можно выпить больший объем жидкости. Легкие жидкости можно пить вплоть до полуночи.
Препаратом Лавакол
Подготовка к колоноскопии Лаваколом осуществляется по следующей дозировке: 1 пакетик Лавакола (14 г.) развести в 200 мл (стакан) теплой, но не горячей воды. Этот раствор тщательно перемешивается, для вкуса можно добавить лимонный сироп или ложку любого сиропа (шиповник, боярышник). Это делается для улучшения вкуса, так как раствор не очень приятен самостоятельно.
Пить следует с 16.30-17.30 до 21.30-22.30 по стакану через полчаса. После 22.30 употреблять пищу запрещено. Для удобства можно запивать водой с лимонным соком и ложкой сахара. Готовить его следует так: лимон режется на небольшие кусочки и заливается кипятком (2 л), добавляется 3-6 чайных ложек сахарного песку или меда.
Стул начнется в течение 1-1,5 после приема первой порции Лавакола и закончится после последней дозы через 2-3 часа
Употреблять последнюю дозу Лавакола можно не позднее, чем за 4 часа до колоноскопии кишечника.
Препаратом Мовипреп
Если процедура назначена с 8.00 до 10.00 часов , то схема приема препарата одноэтапная (вечерняя),
если с 10.00 до 14.00 часов- двухэтапная схема приема препарата (в вечерние и утренние часы)
1 упаковка препарата рассчитана на 1 процедуру подготовки кишечника, вне зависимости от массы тела пациента.
При одноэтапной подготовке весь объём раствора (2 литра) нужно выпить вечером накануне процедуры. Принять дополнительно дробно 1 литр жидкости (вода, бульон, чай без молока, сок без мякоти).
Для приготовления первого литра содержимое одного пакетика А и одного пакетика Б разводят в 1 литре воды. Второй литр раствора приготавливают так же.
Пить раствор мовипрепа дробно по 1 стакану каждые 15 минут. Эффект наступает через 1 час от начала приема. Действие каждого выпитого литра- 2 часа. Окончить прием препарата необходимо за 3-4 часа до начала обследования.
При двухэтапной схеме приема 1 литр препарата принять накануне процедуры, дополнительно выпив 500 мл жидкости. Утром за 3-4 часа до процедуры выпить еще 1 литр раствора мовипрепа и 500 мл жидкости.
Отделение эндоскопии МИБС предлагает высокоточную видеоколоноскопию, максимально соответствующую диагностическим требованиям направляющего врача (различные режимы визуализации, возможность биопсии и удаления новообразований во время одной процедуры, остановки кровотечений) и самым высоким требованиям к комфорту и безопасности со стороны пациента (колоноскопия во сне, выполнение нескольких эндоскопических исследований во время одного визита).
Что такое колоноскопия?
Колоноскопия - метод визуальной оценки поверхности толстой кишки и небольшого участка прилегающей к ней тонкой кишки с помощью тонкого и гибкого эндоскопа.
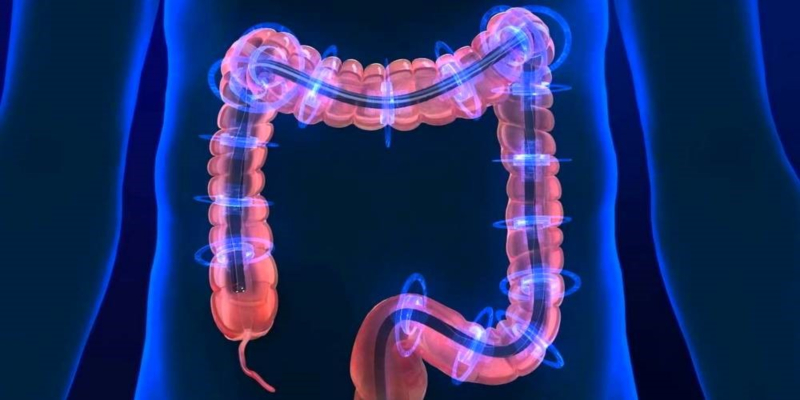
Эндоскоп снабжен цифровой камерой высокого разрешения с подсветкой (цифровая видеоколоноскопия) и внутренним каналом, через который можно выполнить диагностические манипуляции (например, биопсию подозрительных участков кишечника) и лечебные манипуляции (например, удаление полипов). Для улучшения качества диагностики, современные эндоскопы, применяемые в МИБС, снабжены оптическими фильтрами и системами увеличения. Изображение в различных режимах выводится на большой цветной экран, ведется запись видео для последующего наблюдения в динамике или получения “второго мнения” на консилиуме специалистов.
Для чего выполняется колоноскопия?
- диагностика кишечника при наличии симптомов, указывающих на его поражение;
- скрининговые обследования для раннего выявления и предупреждения рака кишечника (онкоскрининг) - это один из немногих, действительно эффективных методов профилактики колоректального рака;
- выполнение лечебных манипуляций.
Тем, у кого ближайшему родственнику был поставлен диагноз “рак толстой кишки” в возрасте моложе 60 лет, рекомендуется регулярно проходить колоноскопию за 15 лет до достижения этого возраста (при выявлении у родственника колоректального рака в возрасте 55 лет необходимо начинать регулярные обследования кишечника в 55-15=40 лет)
Что выявляет?
- изменения слизистой, которые приводят к раку толстой кишки - полипы и плоские образования (своевременное выявление и лечение этих патологий является эффективным средством предупреждения колоректального рака);
- ранние формы рака, которые могут быть безопасно вылечены эндоскопически, чаще всего в пределах того же обследования, во время которого были выявлены;
- воспалительные заболевания толстой кишки - болезнь Крона и язвенный колит (лечение этих патологий наиболее успешно при ранней диагностике и адекватном наблюдении).
- дивертикулы, ангиэктазии, паразитозы, различные виды колитов, свищи.
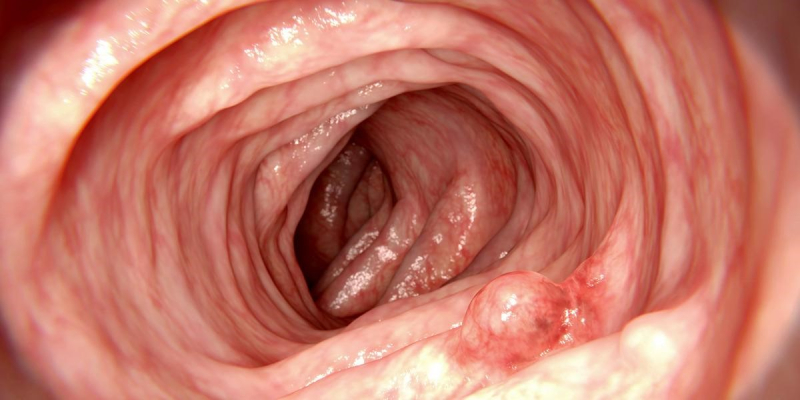
Так выглядит полип кишечника, выявленный во время колоноскопии в рамках онкоскрининга у пациента без каких-либо симптомов
Какие манипуляции?
С помощью этого метода врач может без открытого хирургического вмешательства удалить полипы и довольно большие плоские образования (предраки, доброкачественные аденомы, опухоли кишечника на ранней стадии), провести биопсию патологических образований (в т.ч. выявленных в процессе колоноскопии, без необходимости повторения процедуры), остановить кровотечение, устранить непроходимость кишечника.
Колоноскопия во сне
Колоноскопия - не совсем приятный и естественный процесс для организма. При прохождении колоноскопа происходит натяжение стенок кишки и брыжейки, которое может сопровождаться болевыми ощущениями разной степени интенсивности. Небольшое раздувание стенок кишки углекислым газом, выполняемое для расправления кишечника и натяжения с целью лучшей визуализации подозрительных участков, также неприятно. Чтобы избежать травмирующего опыта, лучше выполнить исследование во время медикаментозного сна (при тотальной внутривенной анестезии).
Преимущества колоноскопии под наркозом (во сне)
- во время сна вы абсолютно ничего не чувствуете и просыпаетесь в хорошем настроении после обследования;
- отсутствие реакции пациента на неприятные ощущения позволяет врачу не отвлекаться и полноценно осмотреть всю толстую кишку;
- если Вам рекомендовано полное эндоскопическое обследование желудочно-кишечного тракта (например, для поиска источника внутренних кровотечений при анемии), то можно пройти два исследования - гастроскопию и колоноскопию под одним наркозом. Это комфортнее, безопаснее, точнее и значительно дешевле.
Недостатки колоноскопии во сне
- в редких случаях и пациента могут иметься противопоказания к введению препаратов, применяемых для погружения в медикаментозный сон, их может определить только врач-анестезиолог в ходе предварительной консультации;
- медикаментозный сон по ощущениям похож на обычный сон, в том числе имеет привычное состояние пробуждения. Но надо помнить, что используемые препараты могут и после пробуждения влиять на наши скорость реакции и способность принимать решения. Поэтому, рекомендуется в день исследования не планировать ничего важного, не водить машину, попросить кого-нибудь проводить вас до дома или воспользоваться такси;
- стоимость колоноскопии во сне выше из-за стоимости препаратов и привлечения анестезиолога, но позволяет получить максимально качественную информацию о состоянии толстого кишечника (учитывайте это при сравнении предложений разных клиник); но ценовой фактор можно минимизировать выполняя сочетанное эндоскопическое обследование (чаще всего, гастроскопию и колоноскопию) под одним наркозом.
Показания к колоноскопии
Наиболее правильным является выполнение квалифицированной колоноскопии по назначению профильного врача (гастроэнтеролог, проктолог, хирург) Клиники МИБС в Санкт-Петербурге или любого другого медицинского учреждения.
К сожалению, некоторые врачи игнорируют современные возможности комплексной диагностики кишечника и желудочно-кишечного тракта в целом, довольствуясь вместо данных видеоколоноскопии менее полными и менее точными данными ирригоскопии (бариевая клизма, рентген кишечника), сигмоскопии или ректороманоскопии (осмотр небольшого участка кишечника), либо не проводят полной диагностики с сочетанием различных методов (например, колоноскопии и МРТ).
В таком случае настоятельно рекомендуем поинтересоваться у своего лечащего врача - не показана ли в Вашем случае колоноскопия в виду профильного предварительного диагноза, наличия симптомов, индивидуальных показаний к повышенной онконастороженности, факторов риска, таких как:
- выделение крови из заднего прохода, кровь в стуле, положительный тест на скрытую кровь;
- диарея (жидкий стул);
- запоры, изменение консистенции стула и формы каловых масс;
- анемия;
- боли, дискомфорт в животе, ощущение неполного опорожнения кишки, метеоризм;
- возраст свыше 45 лет, даже при отсутствии каких либо симптомов и факторов риска;
- при обнаружении у ближних родственников рака толстой кишки, особенно в возрасте до 60 лет.
- другие подозрения.
Кто назначает колоноскопию?
- проктолог или хирург;
- гастроэнтеролог;
- терапевт / семейный врач;
- врачи других специальностей при наличии у них обоснованных подозрений;
- самостоятельно - при наличии показаний или в рамках скрининга.
Какие части кишечника можно увидеть при колоноскопии?
Высококачественная колоноскопия в качестве обязательного условия включает осмотр всей толстой кишки, в т.ч. слепую кишку (участок кишки, содержащий аппендикс). В большинстве случаев врач осматривает также небольшой участок тонкого кишечника (подвздошной кишки). Полному осмотру могут препятствовать как объективные причины (сужение кишки, плохая подготовка), так и субъективные - например недостаточная квалификация врача, что исключено в Клинике МИБС.
Как проводится колоноскопия
Первый и самый важный этап - это подготовка к колоноскопии, которую пациент проводит дома. При этом, благодаря успехам фармакологии, качественной подготовки достичь совсем несложно, если точно следовать инструкции.
На втором этапе (в отделении эндоскопической диагностики), пациенту, предварительно погруженному в медикаментозный сон, вводится очень гибкий, управляемый тонкий зонд и осторожно проводится в правые отделы толстой кишки.
Для меньшего раздражения от расправлении кишки при прохождении эндоскопа в клинике МИБС вместо воздуха используется углекислый газ - он гораздо быстрее выводится из просвета. Для улучшения качества диагностики мы используем набор красителей, усилители контраста, отмывочные жидкости, оптические фильтры и увеличение. При выведении колоноскопа слизистая внимательно осматривается, как правило, в течение 15-20 минут.
На третьем этапе, пациент просыпается в удобной кровати, в специальной палате. После короткого периода восстановления и беседы с доктором по результатам исследования, можно следовать домой.
Подготовка к колоноскопии
Для достижения высокого качества подготовки к колоноскопии рекомендуются препараты Мовипреп и Симетикон. Действие препаратов индивидуально, продолжается в среднем в течение 2 часов после каждого принятого литра. Необходимо пройти исследование не позже, чем через 4 часа после окончания приема препаратов.
Рассчитывая временные рамки подготовки к колоноскопии, учитывайте время, необходимое на дорогу до клиники и сон
Если время Вашего исследования до 12:00 (двухэтапная схема)
За 2 дня до исследования: употребление только рекомендованных продуктов - не содержащих в себе клетчатку (исключить растительную пищу и грибы, можно любое мясо, молочные продукты, яйца и их производные, для вегетарианцев возможно употребление риса, тофу).
День накануне исследования:
- завтрак и легкий обед до 13:00 (рацион питания согласно списку рекомендованных продуктов);
- ужин: только рекомендованная прозрачная жидкость (если налить ее в стеклянный стакан, то без труда можно прочесть текст, расположенный за стаканом);
- 20:00–21:30: приготовить* и принять первый литр раствора препарата и затем дополнительно 500 мл разрешенной жидкости
В день исследования:
- За 4 часа до исследования: к этому времени приготовить* и допить второй литр раствора препарата с 500 мл дополнительной разрешенной жидкости с добавлением 10 мл раствора симетикона (аптечное название Эспумизан или Боботик или Сабсимплекс);
- за 2 часа до исследования прекратить прием любой жидкости.
Время Вашего исследования после 12:00 (одноэтапная утренняя схема)
День накануне исследования:
- завтрак, обед и легкий ужин до 18:00: рацион питания согласно списку рекомендованных продуктов.
- утро: только рекомендованные прозрачные жидкости;
- 06:00–07:00: приготовить* и принять первый литр раствора препарата и затем дополнительно 500 мл разрешенной жидкости;
- за 4 часа до исследования - к этому времени приготовить* и допить второй литр раствора препарата с 500 мл дополнительной разрешенной жидкости с добавлением 10 мл раствора симетикона (аптечное название Эспумизан или Боботик или Сабсимплекс);
- за 2 часа до исследования прекратить прием любой жидкости.
* Приготовление раствора препарата Мовипреп (стандартная упаковка содержит два пакета А и два пакета Б):
- содержимое одного пакетика (саше) А и одного пакетика Б развести в небольшом количестве питьевой воды до полного растворения;
- доливая воду, довести объем раствора до 1 литра;
- хорошо перемешать.
Преимущества колоноскопии в Клинике МИБС
- точность - высокое качество изображения, применение специальных средств повышения контрастности и визуализации различных типов тканей;
- безопасность - соблюдение жестких стандартов качества обработки оборудования и анестезии, адекватные условия для колоноскопии с удалением новообразований в любом из подразделений - Поликлинике МИБС (Санкт-Петербург, ул. 6-я Советская) или в условиях полноценного стационара Клиники МИБС (Санкт-Петербург, Курортный район, пос. Песочный);
- комфорт - большинство пациентов выбирают колоноскопию во сне, исключающую неприятные ощущения, а применение углекислого газа вместо воздуха для расправления кишки снижает вероятность метеоризма после окончания процедуры;
- экономия - техническая оснащенность и высокая квалификация специалистов отделения эндоскопии позволяет выполнять несколько видов эндоскопической диагностики во время одной анестезии.
Если во время исследования в поликлинике будут выявлены образования, которые затруднительно удалить в амбулаторных условиях или которые требуют большего объема терапии, мы можем вам предложить современное комплексное лечение в условиях хирургического стационара Клиники МИБС.
Как записаться на колоноскопию в Санкт-Петербурге
Нужна предварительная консультация проктолога или гастроэнтеролога?
Запишитесь на прием, обратившись по любому из телефонов на сайте или заполните форму обратного звонка.
Колоноскопия — метод диагностики, который применяется для оценки состояния слизистой оболочки толстой кишки. Исследование проводится с помощью специального инструмента — колоноскопа. Он представляет собой тонкую гибкую трубку с видеокамерой на конце. Колоноскоп вводят в кишечник через анальное отверстие.
Цели выполнения
С помощью колоноскопа врач может обнаружить язвы, полипы, очаги воспаления, опухоли, источники кишечных кровотечений. Кроме того, в ходе исследования можно получить образцы тканей из кишечника для гистологического и цитологического исследования, а также удалить полипы или другие образования.
Первую колоноскопию рекомендуют выполнить в 50 лет. Далее рекомендации даются индивидуально, в зависимости от результатов исследования. К сожалению, большинство опухолей толстой кишки выявляются на поздних стадиях. Причина здесь только одна — запоздалая диагностика опухоли. Единственная возможность выявить опухоль на ранней стадии —регулярное обследование толстой кишки, позволяющее выявить предопухолевую патологию и удалить ее, либо провести другое необходимое лечение, чтобы она не переродилась в рак. Ключом к излечению от рака кишки является его ранняя диагностика. Раннюю диагностику можно осуществить с помощью эндоскопии. [1]
Подготовка к колоноскопии
Как правило, подготовка к исследованию занимает 2–3 дня. Необходимо соблюдать диету, ограничить прием пищи накануне исследования, принимать слабительные препараты. Подробнее о правилах подготовки пациенту рассказывает врач, назначивший процедуру.
Внешний вид колоноскопа
Диета перед колоноскопией
Важной составляющей подготовки к колоноскопии является правильная диета в предшествующие дни и в день исследования. В общих чертах рекомендации выглядят следующим образом:
- За несколько дней до процедуры нужно перейти на рацион с низким содержанием клетчатки, сократить употребление свежих овощей и фруктов, сухофруктов, орехов, цельнозерновых продуктов.
- За 1–3 дня и в день процедуры нужно отказаться от твердой пищи. Разрешаются бульоны, прозрачные фруктовые соки (например, осветлённый сок из яблок, белого винограда), чай и кофе, желе. Накануне рекомендуется пить больше жидкости.
- За 2–4 часа до процедуры нельзя ничего есть и пить. Проводить процедуру в условиях медикаментозного сна можно только натощак.
Параллельно с диетой, накануне во второй половине дня проводится подготовка кишечника к процедуре с помощью слабительных средств. Рекомендации по поводу видов препаратов и схем их приема могут различаться у разных врачей. [2,3]
Показания и противопоказания
Показаниями к колоноскопии считаются:
- кровь и слизь в стуле;
- наличие родственников с онкологическими заболеваниями толстой кишки;
- предыдущие операции на толстой кишке;
- хронические боли в животе неясной этиологии;
- подозрения на онкологические заболевания, язвенный колит, болезнь Крона;
- повышенная температура в течение длительного периода времени, сопровождающаяся анемией и потерей веса.
Регулярное проведение колоноскопии также рекомендуется всем людям старше 50 лет для раннего выявления новообразований, полипов и других заболеваний толстой кишки.
Противопоказания к исследованию — активная стадия болезни Крона или язвенного колита.
Диагностическая колоноскопия
Диагностическую колоноскопию проводят, чтобы выявить те или иные патологические образования в кишечнике. Существуют две специальных разновидности этого исследования:
- Скрининговая колоноскопия рекомендуется всем людям старше 50 лет, даже если у них нет никаких симптомов. При некоторых заболеваниях кишечника начинать скрининг нужно в более молодом возрасте. Этот вид скрининга применяют для ранней диагностики полипов, способных переродиться в злокачественную опухоль, и рака кишечника.
- Контрольные колоноскопии периодически проводят у людей, имеющих в анамнезе полипы, рак толстой кишки, воспалительные заболевания кишечника. [1,4-6]
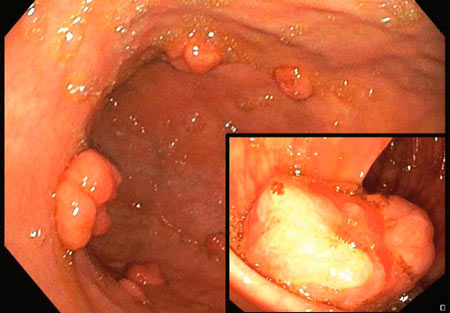
Кишечные полипы, обнаруженные во время колоноскопии
Обнаружив в кишке патологическое новообразование, врач удаляет его с помощью специального инструмента, вставленного через колоноскоп, и отправляет в лабораторию для гистологического, цитологического исследования. Эта процедура называется биопсией.
Лечебные манипуляции во время колоноскопии
Во время эндоскопического исследования толстой кишки врач может выполнить некоторые лечебные манипуляции:
- Удалить полип.
- Остановить кишечное кровотечение, например, с помощью электрокоагуляции или клипирования.
- Устранить стеноз (сужение просвета кишечника), вызванный злокачественной опухолью или другими причинами. В суженный участок вводят специальный баллон и раздувают его, чтобы расширить просвет, а затем устанавливают стент — трубочку с сетчатой стенкой из металла или пластика (эта процедура называется стентированием). [7,8]
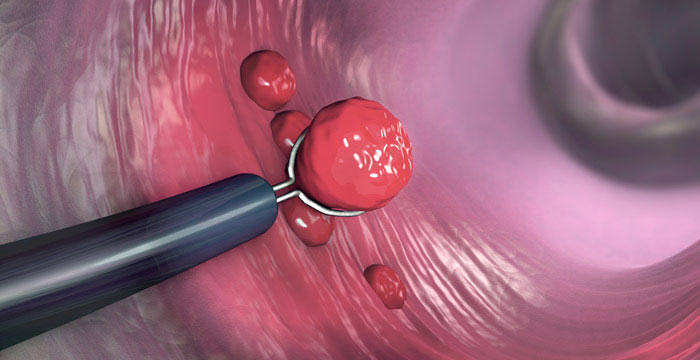
Удаление кишечного полипа во время колоноскопии
Нередко колоноскопию изначально проводят как диагностическую процедуру и при обнаружении патологических изменений она переходит в лечебную.
Колоноскопия в состоянии медикаментозного сна
Методика проведения
Диагностическая колоноскопия в среднем продолжается 30 минут. Если требуются лечебные манипуляции, время процедуры увеличивается.
Изображение с камеры колоноскопа транслируется на экран аппарата. Видео с ходом исследования записывают и сохраняют на компьютере.
После того, как кишечник осмотрен, врач аккуратно извлекает колоноскоп. Исследование завершено.
Запись процедуры на видео
Восстановление после колоноскопии
Госпитализация необязательна, эндоскопию толстой кишки можно выполнять в амбулаторных условиях. Пациент может уехать из клиники, как только отойдет после наркоза. Но самостоятельно садиться за руль в этот день не разрешается. Нужно взять в клинику кого-нибудь из родственников, чтобы вас проводили домой.
Замечания и рекомендации по поводу восстановительного периода после процедуры:
- Когда действие седации ослабнет, может появиться ощущение спазмов, наполненности кишечника. Вскоре оно пройдет. Чтобы газ быстрее покинул кишечник, рекомендуется походить.
- В течение 24 часов после процедуры нужно избегать приема алкоголя, вождения автотранспорта и работы, во время которой требуется концентрация внимания.
- Если врач не дал иных рекомендаций, сразу после завершения действия седации можно начинать питаться, как обычно. Специальную диету назначают после удаления полипов и других хирургических манипуляций.
- В течение одного дня после исследования рекомендуется отдохнуть, потом можно заниматься всеми привычными делами без ограничений, выйти на работу.
- Если во время исследования была проведена биопсия, в течение 1–2 дней после нее можно заметить небольшие примеси крови в стуле.
- Если вам нужно постоянно принимать препараты для профилактики тромбов или другие лекарственные средства, спросите врача, через какое время после колоноскопии можно возобновить их прием.
- Так как ваш кишечник был очищен, очередная дефекация может произойти через несколько дней. Это зависит от рациона питания. Если стула после процедуры нет очень долго, обратитесь к врачу.
Нужно немедленно обратиться за медицинской помощью, если появились такие симптомы, как высокая температура, кровотечение из заднего прохода, боли в животе.
Возможные осложнения
Колоноскопия — безопасное исследование. Риск осложнений при проведении диагностического осмотра толстой кишки минимальный. Риски при проведении оперативной эндоскопии толстой кишки составляют менее одного процента, что с уверенностью позволяет говорить о ее безопасности. Осложнения во время эндоскопического исследования толстой кишки встречаются очень редко, включая такие, как:
- Аллергические реакции на лекарственные препараты для седации.
- Кровотечение после биопсии, удаления полипа.
- Перфорация (разрыв стенки) кишечника.
Альтернативные методы диагностики
Для ранней диагностики злокачественных опухолей толстой кишки также могут использоваться другие исследования:
- Анализ кала на скрытую кровь (ежегодно). Точность исследования составляет 62–79%. Из 10 людей, страдающих раком толстой кишки, положительный результат анализа будет только у 6–8. Возможны ложноположительные результаты, если пациент недавно ел красное мясо, пищу, богатую витамином C, принимает препараты из группы нестероидных противовоспалительных средств. Если анализ показал положительный результат, требуется эндоскопия для уточнения диагноза.
- Гибкая сигмоидоскопия (раз в 5 лет) — эндоскопическое исследование прямой кишки и нижней трети толстой кишки. Проводится так же, как колоноскопия, но во время нее осматривают меньшую часть кишечника. Помогает выявить 70–80% полипов и злокачественных опухолей в прямой кишке и нижней части толстой кишки.
- Анализ фекальной ДНК в сочетании с анализом стула на скрытую кровь (раз в 3 года). Может выявить до 92% злокачественных опухолей и до 42% предраковых состояний.
- Виртуальная колоноскопия (КТ-колонография) (раз в 5 лет) — мультиспиральная компьютерная томография (МСКТ), во время которой толстую кишку заполняют воздухом. Частота выявления с помощью этого исследования опухолей размерами более 1 см — 94%, полипов размерами 6–9 мм — 65%. Полипы менее 6 мм не обнаруживаются. Если во время КТ-колонографии обнаружен полип, чтобы его удалить, всё равно придется проводить эндоскопию. [9,10]
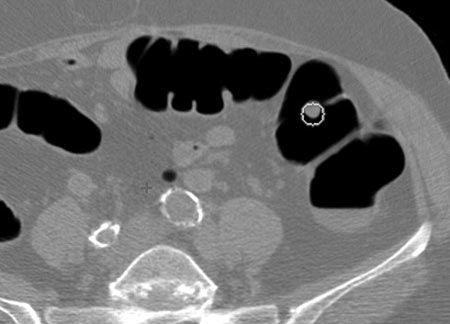
Снимок, выполненный во время КТ-колонографии
Таким образом, именно колоноскопия является самым точным и информативным методом скрининга рака толстой кишки, при этом она дает возможность сразу же провести биопсию инекоторые лечебные манипуляции.
Результаты колоноскопии
Дальнейшая тактика зависит от того, были ли обнаружены те или иные патологические новообразования.
Не обнаружено никаких патологических изменений
В таких случаях никаких дополнительных диагностических процедур не требуется. Врач порекомендует повторить процедуру через 5–10 лет. Если кишечник был подготовлен плохо, и в нем остаются каловые массы, которые помешали полноценно осмотреть слизистую оболочку, повторная эндоскопия будет рекомендована через год.
Если обнаружено 1–2 полипа размером менее 1 см с низким риском озлокачествления
Врач порекомендует повторить исследование через 5 лет.
Врач может порекомендовать пройти повторную колоноскопию ранее, чем через пять лет в следующих случаях:
- в толстой кишке обнаружено более двух полипов;
- размеры полипов более 1 см;
- обнаружены полипы, при этом в кишке имеются каловые массы, которые затрудняют ее полноценный осмотр;
- по результатам биопсии удаленные полипы относятся к гистологическим типам, которые обладают высокой склонностью к злокачественному перерождению;
- в полипе обнаружены раковые клетки.
Если выявлены полипы, которые не удалось удалить эндоскопически
Таким пациентам нужно проконсультироваться с врачом. Возможно, встанет вопрос о полостном хирургическом вмешательстве.
Если обнаружен рак
Назначают обследование, которое помогает оценить стадию и другие характеристики злокачественной опухоли. Пациента направляют в онкологическую клинику, начинают лечение в соответствии с протоколами.
Если врач не смог провести колоноскоп до конца толстой кишки
Может быть назначена рентгенография с бариевой клизмой или КТ-колонография.
Колоноскопия (видеоколоноскопия, ФКС) - это современное инструментальное исследование внутренней поверхности толстой кишки с помощью оптического прибора – колоноскопа. Колоноскопия является самым современным и точным методом диагностики, позволяющим выявить злокачественные и доброкачественные новообразования прямой и ободочной кишки, неспецифические воспалительные заболевания (язвенный колит, болезнь Крона), а также врождённые аномалии развития толстой кишки. Такое обследование даёт достаточно информации о тонусе кишечника и способности к сокращению. Данный метод диагностики позволяет не только оценить состояние слизистой оболочки кишечника, но и произвести прицельную биопсию из подозрительного участка, чтобы получить морфологическую верификацию процесса.

Метод является основой скрининга колоректального рака.
Ректороманоскопия — метод диагностики, при котором производится визуальный осмотр слизистой оболочки прямой кишки и в некоторых случаях дистальных отделов сигмовидной кишки. Исследование выполняется ригидным (ректоскоп) или гибким эндоскопом (колоноскоп). Специалисты отделения эндоскопии ФГБУ НМИЦ онкологии им.Н.Н.Петрова рекомендуют пациентам выполнять ректосигмоскопию, во время которой врач-эндоскопист осматривает не только прямую, но и сигмовидную кишку полностью до перехода её в нисходящую. При этом мы обращаем внимание пациентов на тот факт, что данная процедура не предусматривает оценку слизистой слепой, восходящей, поперечно-ободочной и нисходящей кишки, в то время как патологический процесс может локализоваться именно в этих неосмотренных отделах.
Показаниями для плановой диагностической колоноскопии являются:
- Наличие в кале гноя, слизи и примеси крови
- Хронические поносы и запоры
- Боли в животе по ходу толстой кишки, вздутие живота
- Субфебрилитет (повышение температуры на протяжении длительного периода) неясной этиологии,
- Похудание
- Анемия неясной этиологии
- Ощущение инородного тела в прямой кишке
- Доброкачественные и злокачественные новообразования толстой кишки, диагностированные при других исследованиях (ирригоскопии, КТ, МРТ)
- Поиск первичной опухоли при обнаружении метастазов
- Оценка эффективности консервативного или хирургического лечения
- Проведение скрининга на рак толстой кишки
Противопоказания к проведению процедуры:
- острый инфаркт миокарда и декомпенсированная сердечно-легочная недостаточность
- инсульт
- молниеносная форма колита
- острый инфекционный процесс любой локализации
- острый дивертикулит
- аневризма аорты
- напряженный асцит

85% больных раком толстой кишки – это лица старше 60 лет. По рекомендации Всемирной Организации Здравоохранения, колоноскопию необходимо выполнять каждому здоровому человеку после 55 лет 1 раз в 10 лет. При повышенном риске заболевания в семье (у родственников первой степени родства, особенно если рак толстой кишки развился у пациента до 45 лет), первую профилактическую колоноскопию необходимо выполнить за 10 лет до того возраста, в котором был выявлен рак у родственников. Если же появляются определённые жалобы или показания, то колоноскопия должна проводиться незамедлительно
Колоноскопия – это больно или нет?
Сомнения большинства пациентов относительно необходимости проведения колоноскопии основаны на страхе перед болезненными ощущениями, которые предположительно предстоит вытерпеть. Такие разные и противоречивые отзывы о процедуре обусловлены различным болевым порогом и врожденными особенностями строения ЖКТ.
Обследование, как правило, не вызывает у пациента выраженных болевых ощущений, поэтому проводится без анестезии. Некоторый дискомфорт может возникать при нагнетании воздуха и прохождении колоноскопом кишечных изгибов, например, печёночного и селезёночного углов ободочной кишки. Но эти ощущения, как правило, терпимы. При хорошей подготовке пациента процедура длится обычно 15-20 минут
У пациентов со спаечной болезнью брюшной полости, а также перенесших обширные операции на органах брюшной полости и малого таза, процедура может быть очень болезненной и длительной. В подобных ситуациях обследование проводится под наркозом.
О результатах исследования Вам сообщит врач–эндоскопист сразу же после обследования, а при взятии биопсии морфологическое заключение будет готово через 8–12 дней
Есть и пить можно после процедуры сразу же, причём питание после колоноскопии не требует никаких ограничений. Если у пациента остаётся ощущение вздутия, можно принять 10 таблеток активированного угля, предварительно измельчённого и растворённого в половине стакана тёплой воды.
Возможные осложнения колоноскопии
В целом, колоноскопия – это достаточно безопасный метод обследования, который крайне редко приводит к тяжелым осложнениям.
Как можно скорее обратитесь к врачу, если спустя несколько часов или несколько дней после проведения колоноскопии у вас появились такие симптомы как:
Преимущества проведения колоноскопии в Немецкой семейной клинике
- Опытные врачи с многолетним стажем
- Оборудование экспертного уровня
- Мягкий наркоз (седация)
- Комфортные условия пребывания
- Постоянное наблюдение врачей
В Немецкой семейной клинике обследование ФКС (фиброколоноскопия) проводится в клинике на пл. Чернышевского, д. 11 (вход с ул.Варшавская). Запись по телефону 432-32-32.
что такое КОЛОНОСКОПИЯ?
Колоноскопия – это самый точный и достоверный метод диагностики изменений слизистой оболочки толстой кишки с помощью эндоскопа – видеоколоноскопа. Истинный характер патологического процесса устанавливается практически в 100% случаев.
Видеоколоноскоп – гибкий длинный зонд со встроенным видеочипом, позволяющим передавать цветное изображение изнутри кишечника на монитор, даёт возможность увидеть изменённые участки слизистой оболочки, детально рассмотреть и оценить их строение, дать заключение о предположительном диагнозе и, при необходимости, взять кусочек для гистологического исследования (биопсия).
ПРОВЕДЕНИЕ ПРОЦЕДУРЫ ФКС И ФКС + ФГДС В НЕМЕЦКОЙ СЕМЕЙНОЙ КЛИНИКЕ
ОБОРУДОВАНИЕ
В Немецкой семейной клинике процедура проводится с помощью колоноскопа экспертного уровня - PENTAX EPK-i7010. Это оптимальное решение для современной эндоскопии.
Успех процедуры зависит от способности четко визуализировать рельеф эпителия и сосудистый рисунок. PENTAX EPK-i7010 помимо общепризнанных режимов теперь имеет функцию оптического улучшения качества изображений, что создает уникальную платформу, совмещающую достоинства как цифрового, так и оптического улучшения качества изображений. Эта уникальная комбинация дает дополнительную информацию для более точной диагностики за счет лучшей характеризации сосудистого рисунка и рельефа слизистой.
Проведение колоноскопии требует тщательной подготовки, ниже перечислены несколько вариантов, препарат и вариант, который подходит именно Вам, подскажет врач на приеме.
Кроме того, у нас Вы можете воспользоваться комфортной опцией медикаментозного сна, при которой проведение обследования не будет Вас беспокоить. (Для того, чтобы воспользоваться услугой внутривенного наркоза при себе обязательно нужно иметь ЭКГ (электрокардиографическое исследование) давностью не более 14 дней).
Процедура колоноскопии занимает не более 60 минут. После процедуры Вы сможете спокойно отдохнуть и прийти в себя в отдельно комнате с удобствами.
Обратите внимание на то, что процедура колоноскопии требует подготовки! Внимательно изучите порядок необходимых действий!
КОГДА НЕОБХОДИМО СДЕЛАТЬ КОЛОНОСКОПИЮ
- ректальное кровотечение или выделения крови вместе с калом;
- отягощенный семейный анамнез по онкологическим заболеваниям;
- постоянная боль в животе непонятной локализации;
- чувство инородного предмета в прямой кишке;
- боль при опорожнении кишечника;
- расстройства стула – диарея или запоры;
- подозрение на внутренний геморрой;
- стойкое изменение структуры кала;
- выделения слизи;
- профилактический осмотр.
ЧТО ВЫЯСНЯЮТ ПОСРЕДСТВОМ КОЛОНОСКОПИИ

Колоноскопия выясняет состояние слизистой, макроскопическое строение, работу кишечника, выявляет наличие новообразований (доброкачественных и злокачественных) или дефектов слизистой (язвы, эрозии, дивертикулы).
КОЛОНОСКОПИЯ ПОД СЕДАЦИЕЙ В НЕМЕЦКОЙ СЕМЕЙНОЙ КЛИНИКЕ
Вы будете спать не более часа. Для того, чтобы воспользоваться услугой внутривенного наркоза при себе обязательно нужно иметь ЭКГ (электрокардиографическое исследование) давностью не более 14 дней.
Сама процедура колоноскопии занимает не более 60 минут.
После процедуры Вы сможете спокойно отдохнуть и прийти в себя в отдельной комнате с персональной туалетной комнатой.
Вы будете всегда находиться под контролем врача.
Разобраться же, как именно проходит процедура, вам поможет информационный видеоролик на русском языке.
ПОДГОТОВКА
За три дня до исследования соблюдать бесшлаковую диету
МОЖНО: нежирные сорта мяса, рыбы, птицы, нежирный бульон, обезжиренные кисломолочные продукты без фруктовых добавок, вареные яйца, омлет, мёд, желе, некрепкий чай и кофе, прозрачные соки без мякоти, негазированная вода
НЕЛЬЗЯ: зерносодержащие продукты, фрукты, овощи (с семечками, кожура), ягоды, зелень, крупы, злаковые, бобовые, грибы, орехи, жирные сорта мяса, птицы, рыбы, крем-супы, копчености, консервы, колбасы, жирные молочные продукты, хлеб, сладости, алкоголь, газированные напитки.
Если Вы страдаете запорами, необходимо ежедневно принимать слабительные препараты, которыми Вы обычно пользуетесь.
Подготовка препаратом ФОРТРАНС
Одна аптечная упаковка ФОРТРАНС содержит 4 пакета. При весе пациента до 60 кг использовать 3 пакета, при большей массе необходимо использовать 4 пакета.
- Последний прием пищи за день перед исследованием до 13.00.
- За день перед исследованием с 18.00-19.00 необходимо принять 1 литр раствора и 500 мл разрешенной жидкости.
- Содержимое одного пакетика (саше) А и одного пакетика Б развести в небольшом количестве воды до полного растворения.
- Доливая воду, довести объём раствора до 1 литра.
- Хорошо перемешать.
- Выпивать раствор в течение часа (по 1 стакану каждые 15 минут)
- После этого выпить 500 мл разрешенной жидкости.
- Затем с 19.00-20.00 принять второй литр препарата и запить 500 мл разрешенной жидкости.
- Если исследование проводиться без наркоза, то утром в день исследования можно выпить чай с медом или негазированную воду.
- Если исследование проводится с наркозом, то утром в день исследования пить воду нельзя, также запрещен прием пищи.
ПРОТИВОПОКАЗАНИЯ ДЛЯ ПРОВЕДЕНИЯ ФСК
• тяжелые заболевания
• перенесенные инсульты/инфаркты
• гипертоническая болезнь 3-го функционального класса
• непереносимость яичного белка (противопоказание для анестезии)
| Фиброколоноскопия (ФКС) - Цены | |
|---|---|
| АКЦИЯ после 15.00 Фиброколоноскопия (ФКС) + ФГДС + седационная терапия | 12800 руб. |
| Фиброколоноскопия (ФКС) | 5900 руб. |
| Фиброколоноскопия (ФКС) + седационная терапия | 12000 руб. |
| Фиброколоноскопия (ФКС) + ФГДС + седационная терапия | 15200 руб. |

Евтушенко Виктор Владимирович Врач-эндоскопист

Лавриненко Наталья Ивановна Врач-эндоскопист
Читайте также:
- Какой документ предоставляет право предприятиям предпринимателям и их объединениям
- Акт медицинского освидетельствования лица подвергнутого административному аресту
- В чем преимущества составления и оформления документов на компьютере
- Система и виды правовых актов управления реферат
- Протокол и постановление в чем разница упк рф

