Последствия перелома черепа после дтп
Обновлено: 01.05.2024
Черепно-мозговая травма, возникающая при воздействии твердых тупых предметов, занимает одно из ведущих мест в экспертной практике. Такая травма, сопровождающаяся переломами костей черепа и повреждением головного мозга, часто заканчивается смертельным ис-ходом.
Значительное влияние на характер переломов костей мозгового че-репа оказывают условия травмы.
Целью работы было провести сравнительную общую характеристику переломов костей мозгового черепа, возникающих при падении на плоскости с предшествующим ускорением по данным литературы и собственным наблюдениям.
В.В. Дербоглав, Н.Н. Живодеров, Ф.Е. Фарбер (1972) отмечают, что при придании телу дополнительного ускорения переломы костей черепа были более значительными и носили грубый характер, распространялись как по костям свода, так и на основание черепа.
В.В. Дербоглав (1975) установил, что при падении на плоскости с предшествующим ускорением отмечаются иные закономерности в распространении перелома, чем при самопроизвольном падении навзничь. В условиях предшествующего ускорения точки соударения располагаются выше наружного затылочного бугра и имеют тенденцию к смещению в область ламбдовидного шва. Смещение точек соударения вверх, по мнению автора, обусловлено тем, что место приложения толчка (в лицо или грудь) располагается значительно выше центра тяжести человека (поясничная область). При этом происходит запрокидывание головы назад и сгибание тела в пояснице и коленных суставах. В результате точка соударения на голове смещается к теменной области.
Автор утверждает, что при перемещении точек соударения вверх при падении на плоскости с предшествующим ускорением, переломы распространяются как на основание, так и на свод черепа. Переломы на основании черепа имеют большую протяженность.
Н.А. Веремкович (1969) утверждает, что морфологические особенности переломов черепа при ударе затылочной областью о твердый тупой предмет зависят от силы удара. С увеличением силы удара возрастает протяженность переломов на основании черепа. Кроме этого трещины распространяются и на теменные кости. По данным автора, если место соударения головы с неподвижной преградой располагается на 3-4 см выше затылочного бугра по средней линии, то наблюдается частичное расхождение ламбдовидного и стреловидного швов.
Из анализа данных литературы видно, что при изучении переломов костей черепа при падении на плоскости с предшествующим ускорением исследователи не всегда учитывали морфологические особенности костей в области соударения.
Нами проведено 16 экспериментов по моделированию переломов костей мозгового черепа, полученных при падении на плоскости с предшествующим ускорением (толчок в лицо) лиц обоего пола без костной патологии. Сформированные переломы фотографировали на месте. После этого кости свода и основания черепа изымали в возможном большем объеме, мацерировали в теплой проточной воде и очищали от мягких тканей. В дальнейшем проводили реконструкцию костей черепа. С помощью лекал измеряли радиус кривизны костей в области соударения на наружной и внутренней компактных пластинках в сагиттальной и фронтальной плоскостях.
При изучении полученных данных было установлено, что областями соударения чаще являются верхние отделы чешуи затылочной кости с захватом правой, либо левой ветвей ламбдовидного шва и задних отделов теменных костей, а также парасагиттальных участков теменных костей.
При этих условиях, когда кости в области соударения имели выраженную кривизну 4,9-5,8 см, переломы были представлены одной линейной трещиной, которая распространялась кпереди и переходила на теменные кости; в задних отделах эта трещина проходила по чешуе затылочной кости, переходила в заднюю черепную ямку, распространялась вдоль бокового края большого затылочного отверстия до верхушки пирамиды височной кости, где оканчивалась. Иногда эта тре-щина затухала в задней черепной ямке.
При радиусе кривизны костей 6,0-7,0 см в области соударения формировались радиальные трещины, которые также распространялись на свод и основание черепа (рис. 1).
Рис. 1. Падение с ускорением навзничь. А – кругом обозначена область соударения с радиусом кривизны 6,6 см, 1 – радиальные трещины, отходящие от области соударения; Б – стрелками указано распространение радиальных трещин на основании черепа.
Если областью соударения была область лямбдовидного шва, то трещины распространялись по сагиттальному шву и ветвям лямбдовид-ного шва с их расхождением.
Существенно отличались переломы при расположении области соударения в парасагиттальных отделах теменных костей, где радиус кривизны был более 7,0 см (от 7,0 см до 10 см) переломы были представлены 2-3 радиальными трещинами и одной или несколькими дугообразными трещинами (рис. 2.). Радиальные трещины переходили на основание черепа в заднюю и среднюю черепные ямки и оканчивались в области тела клиновидной кости и в области края большого затылочного отверстия.
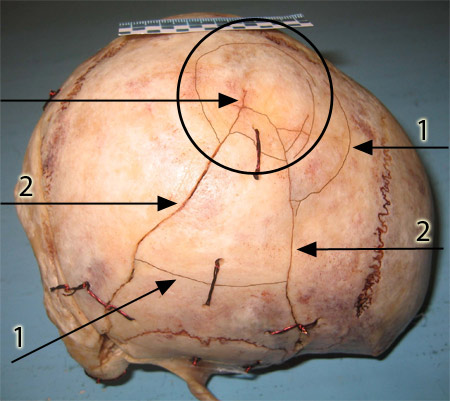
Рис. 2. Падение с ускорением навзничь: кругом обозначена область соударения с радиусом кривизны 9,6 см; 1 – дугообразные трещины; 2 – радиальные трещины
На костях основания черепа в этих условиях травмы формировались изолированные (конструкционные) трещины. Расположение этих трещин было обусловлено направлением вектора нагрузки относительно опорной зоны основания черепа и прочностного кольца вокруг большого затылочного отверстия (Янковский В.Э., Аникеева Е.А., Шадымов А.Б., Черников Ю.Ф., 2000; Шадымов А.Б., 2006).
При самопроизвольном падении навзничь вектор нагрузки от области соударения (область затылочного бугра) проходит почти горизонтально, минуя опорную зону. Изолированные (конструкционные) трещины формируются в передней черепной ямке. При падении на плоскости с предшествующим ускорением, когда область соударения располагается значительно выше затылочного бугра, вектор нагрузки приобретает косо-вертикальное направление и проходит через опорную зону костей основания черепа, которые деформируются конструкционно, что обусловливает образование изолированных трещин, преимущественно вокруг большого затылочного отверстия, нижних отделах чешуи затылочной кости, скате затылочной кости и на теле клиновидной кости. Единичные изолированные (конструкционные) трещины были зафиксированы и в передней черепной ямке, в области отверстия канала зрительного нерва, верхней стенке пазухи клиновидной кости.
Таким образом, при анализе литературы и собственных наблюдений установлено, что имеются сходства и существенные различия в морфологических особенностях переломов. Морфологические свойства переломов зависят от анатомо-морфологических свойств кости в области соударения. На костях основания черепа формируются изолированные трещины, которые располагаются, преимущественно, вокруг большого затылочного отверстия, что обусловлено изменением направления вектора нагрузки.
Код по МКБ-10: S02.0 - Перелом свода черепа - лобной кости, теменной кости
Код по МКБ-10: S02.1 - Перелом основания черепа: черепных ямок, затылочной кости, верхней стенки глазницы, пазух решетчатой и лобной кости, клиновидной кости, височной кости
Код по МКБ-10: S02.2 - Перелом костей носа
Код по МКБ-10: S02.3 - Перелом дна глазницы
Код по МКБ-10: S02.4 - Перелом скуловой кости и верхней челюсти
Травма лобной области и корня носа обычно происходит в результате дорожно-транспортных происшествий и иногда на производстве. Перелом, возникающий в таких случаях, вовлекает верхние околоносовые пазухи (лобную, решетчатый лабиринт, клиновидную) и переходит на основание передней черепной ямки.
Возможно также возникновение перелома чешуи лобной кости с повреждением твердой мозговой оболочки и внутричерепных структур и распространение линии перелома на околоносовые пазухи. Лобно-базальные переломы составляют 70% всех переломов основания черепа. Линия перелома в типичных случаях проходит по основанию передней черепной ямки и основанию носа, как и при латеробазальных переломах.
Разрыв твердой мозговой оболочки и повреждение головного мозга, которое может быть закрытым или открытым, часто локализуется в передней черепной ямке. Инфекция может распространяться в полость черепа из области перелома костей носа или околоносовых пазух как сразу после травмы (ранняя инфекция), так и спустя несколько лет (поздняя инфекция), вызывая менингит или абсцесс мозга.
а) Клиническая картина. К основным симптомам относятся носовая ликворея, пролабирование ткани головного мозга из носа или из раны в лобно-носовой области, обширная гематома лица; возможны эмфизема, проптоз с потерей зрения или без его нарушения и лобное пневмоэнцефалоцеле.
Клиническая картина может проявляться также симптомами сотрясения или ушиба головного мозга, одно- или двусторонним кровоизлиянием в глаз, которые указывают на возможный лобно-базальный перелом, иногда наблюдается массивное кровотечение из глотки, полости рта и носа. Носовая ликворея - достоверный признак разрыва твердой мозговой оболочки, однако разрыв последней может и не сопровождаться истечением ЦОК.
У 75% больных наблюдается аносмия и повреждение ЧН II, реже ЧН III—VI. Повреждения мягких тканей незначительные или отсутствуют у 20% больных. Иногда отмечаются симптомы повышения внутричерепного давления, связанные, например, с кровотечением, чрезмерным учащением или значительным урежением ЧСС, расширением и фиксацией зрачка на гомола-теральной стороне.
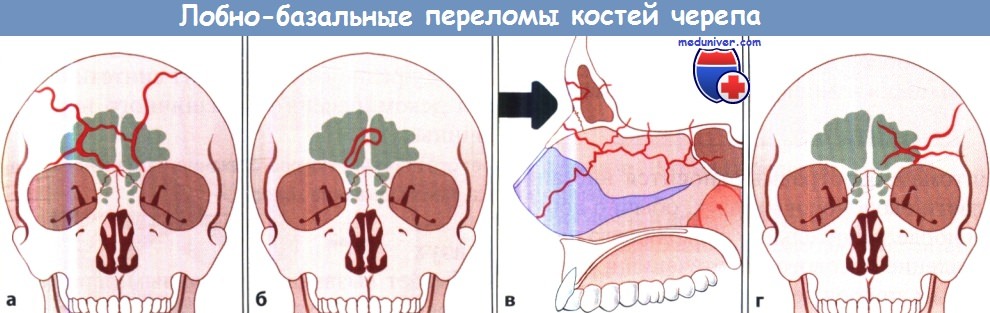
Лобно-базальные переломы:
а Высокий перелом (перелом Эшера I типа).
б Перелом средней части лобнобазальной области (перелом Эшера II типа).
в Глубокий перелом лобно-базальной области (перелом Эшера III типа).
г Латероорбитальный перелом (перелом Эшера IV типа).
б) Диагностика. Диагноз ставят на основании данных анамнеза, характера повреждения, результатов рентгенологического исследования в двух проекциях, рентгенографии околоносовых пазух в различных проекциях (в частности, затылочно-подбородочной, затылочно-лобной, аксиальной и аксиальной с переразгибанием в шейном отделе позвоночника), а также КТ.
Носовую ликворею подтверждают на основании определения концентрации β1 и β2-трансферрина в выделениях из носа и в крови. Если концентрация β2-трансферрина повышена только в носовом отделяемом, то проба считается положительной и диагноз является достоверным. Для уточнения локализации повреждения твердой мозговой оболочки проводят исследование с флуоресцеином натрия.
Хотя интратекальное введение этого препарата не разрешено, эффективность такого исследования в диагностике ликворного свища доказана на большом количестве больных, исчисляемом несколькими тысячами. Флуоресцеин натрия вводят путем поясничной пункции по меньшей мере за 10 мин до начала хирургического вмешательства на основании черепа. Важно, чтобы препарат был исключительно чистым; рекомендуемая доза составляет 1,5 мл 0,5% раствора.
Использование индикаторной полоски для определения концентрации глюкозы в носовом отделяемом, которая при носовой ликворее бывает повышенной, не является достоверным признаком присутствия в носовом отделяемом ЦСЖ.
Другим методом диагностики носовой ликвореи является изотопное исследование субдурального пространства.
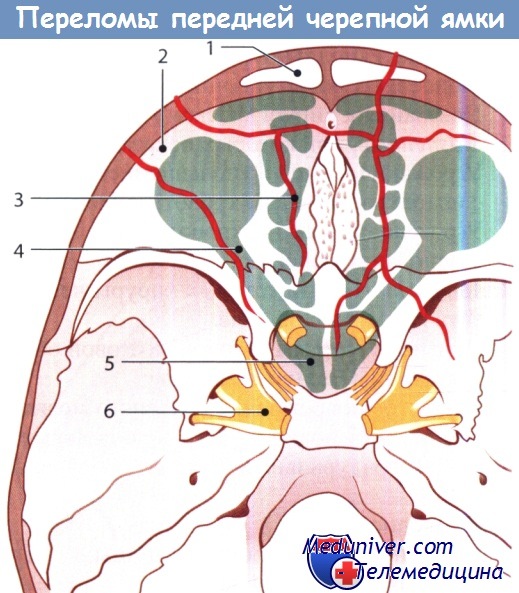
Типичные переломы переднего отдела черепной ямки:
1 - лобная пазуха; 2 - глазница; 3 - решетчатая кость;
4 - зрительный нерв; 5 - клиновидная пазуха; 6 - гассеров ганглий.
в) Лечение лобно-базальных переломов черепа. После стабилизации состояния больного на фоне противошоковой терапии приступают к первичной хирургической обработке раны передней черепной ямки и поврежденной околоносовой пазухи с иссечением нежизнеспособных тканей и закрытием дефекта твердой мозговой оболочки.
Операцию выполняют через околоносовые пазухи. Костные отломки стенок околоносовых пазух репонируют.
Показания к хирургическому вмешательству делят на три категории:
1. Жизненные, при которых показана незамедлительная операция:
• Угрожающее жизни повышение внутричерепного давления, связанное с интракраниальным кровотечением.
• Угрожающее жизни кровотечение в околоносовых пазухах, носоглотки и основании черепа.
2. Абсолютные, при которых хирургическое вмешательство следует выполнить как можно раньше:
• Признаки разрыва твердой мозговой оболочки, например носовая ликворея или пневмоэнцефалоцеле.
• Открытое повреждение головного мозга.
• Ранние или поздние интракраниальные осложнения, например менингит, экстрадуральный абсцесс, субдуральный абсцесс, абсцесс головного мозга.
• Инородное тело.
• Осложнения со стороны глазницы.
• Остеомиелит лобной кости.
• Вдавленный перелом и подозрение на повреждение твердой мозговой оболочки.
• Повреждение ЧН, требующее их декомпрессии.
• Проникающие ранения черепа.
3. Относительные, при которых хирургическое вмешательство можно выполнить в течение 1-2 нед.:
• Переломы лобной, решетчатой или клиновидной кости с повреждением одноименных пазух, при которых возможно повреждение твердой мозговой оболочки, но отчетливые признаки такого повреждения отсутствуют.
• Вдавленные переломы и переломы с явным смещением отломков с признаками повреждения твердой мозговой оболочки или без них.
• Повреждение околоносовых пазух и мягких тканей.
• Посттравматический синусит и мукопиоцеле.
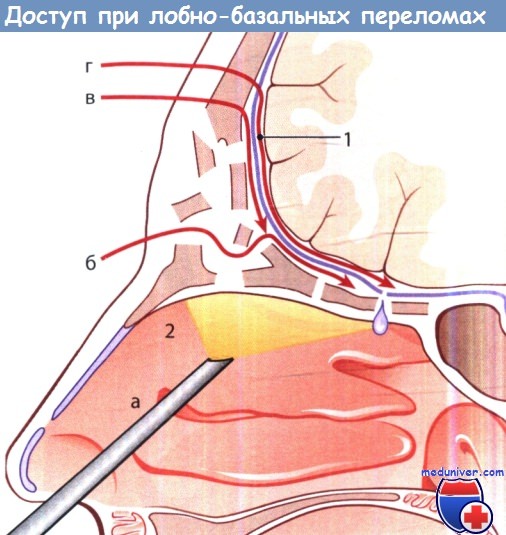
Лобно-базальные переломы: доступы к месту перелома:
а - эндоскопический эндоназальный; б - лобно-орбитальный; в - лобно-экстрадуральный;
г - лобно-интрадуральный; 1 - твердая мозговая оболочка; 2 - полость носа.
Цель операции состоит в широком доступе через поврежденную зону к твердой мозговой оболочке, удалении костных фрагментов и санации раны головного мозга в области основания черепа, после чего дефект твердой мозговой оболочки ушивают с использованием лоскута из фасции или апоневротического шлема, а рану дренируют через поврежденную околоносовую пазуху, используя методику типичной операции на околоносовых пазухах.
На рисунке ниже схематически показаны 4 типичных доступа:
1. Эндоскопический эндоназальный.
2. Лобно-орбитальный.
3. Лобно-экстрадуральный.
4. Лобно-интрадуральный.
Выбор доступа и последовательность этапов операции зависят от больного и совместного плана, составляемого нейрохирургом, ринологом и челюстно-лицевым хирургом с привлечением при необходимости глазного хирурга, а при повреждениях других частей тела - хирурга и травматолога.
д) Осложнения. К осложнениям относятся ликворный свищ, рецидивирующий менингит, ранний или поздний абсцесс головного мозга, остеомиелит костей свода черепа и образование мукоцеле и пиоцеле.
Повреждения нижней челюсти и ВНЧС. Лечением повреждений нижней челюсти и височно-нижнечелюстного сустава (ВНЧС) занимается челюстно-лицевой хирург, в задачу которого входит также восстановление правильного прикуса.
К основным симптомам переломов нижней челюсти относятся отек в нижней части лица, патологическая подвижность или деформация нижней челюсти, нарушение прикуса, боль при движениях ею, надавливании или торзии, а также тризм.
Первая помощь при раздробленных переломах, особенно переломах подбородка с обширным повреждением мягких тканей, должна быть оказана безотлагательно. Хирургическое вмешательство выполняют под интубационным наркозом с ИВЛ через интубационную или трахеостомическую трубку, учитывая опасность обструкции дыхательных путей. Сильное кровотечение при необходимости останавливают давящей повязкой. Восстановление поврежденных мягких тканей и иссечение рубцов осуществляют, выполняя обычные пластические или реконструктивные операции.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

