Болит нога после дтп
Обновлено: 06.05.2024
Реабилитация после травмы позвоночника – процесс длительный. Он требует усилий со стороны как врачей, так и самого пациента и его близких. Надеяться на быстрое получение результата не стоит. Срок реабилитации зависит от множества факторов (состояния пациента, тяжести перенесенной травмы, сопутствующих заболеваний и др.) и не может быть точно рассчитан заранее. Но если сам больной и его близкие нацелены на положительный исход и обратились к опытным профессионалам по восстановлению, можно достичь всех желаемых результатов. Сегодня реабилитация пациентов после травмы позвоночника проводится с использованием современных методик и программ.
Важно! Существуют общие принципы восстановления, вне зависимости от поврежденного отдела, но для конкретного пациента всегда составляется индивидуальный курс!
Какие бывают травмы позвоночника?
Выделяют следующие основные виды травм позвоночника:
- Ушибы. Такие травмы являются самыми легкими. Обычно пациенты обращаются к врачам после ушиба копчика. После такой травмы возникает боль и дискомфорт во время сидения на жестких основаниях. Врачу очень важно отличить простой ушиб от перелома и быстро провести необходимое лечение
- Надрывы и разрывы связок и суставов без смещения позвонков. При таких травмах ограничивается двигательная активность. Опасность повреждения связок заключается в том, что связочный аппарат ослабляется, что может приводить к повторению вывиха, надрыва или разрыва даже в отдаленном будущем
- Смещения и вывихи. Такие травмы опасны тем, что нарушают целостность позвоночника и приводят к повреждениям спинного мозга. Нередко врачам приходится проводить не только терапию, но и хирургические вмешательства. Для возвращения позвонка на место и его удержания, например, устанавливаются штифты
- Переломы. Такие травмы являются самыми опасными. Они приводят к обездвиженности, выраженному болевому синдрому и другим проявлениям дискомфорта. Зачастую после данной травмы человек оказывается прикованным к постели на несколько месяцев
Причины травм позвоночника
Основными причинами травм позвоночника являются:
Также к причинам травм относят:
- Огнестрельные и ножевые ранения
- Поражения во время взрывов
- Повреждения в процессе физической активности (занятий спортом, работы и др.)
Классификация травм позвоночника
Классификация травм позвоночника осуществляется в зависимости от ряда факторов.
Все повреждения делятся на 2 группы:
- Закрытые (без нарушения целостности кожных покровов)
- Открытые (с нарушением)
В зависимости от поврежденных анатомических структур все травмы разделяются на следующие группы:
- Связочного аппарата. Такие травмы являются самыми легкими
- Тел позвонков. Обычно люди сталкиваются с переломами. Подобные травмы могут быть краевыми, оскольчатыми, взрывными, вертикальными и горизонтальными
- Дисков. К таким травмам относят разрывы, выпячивания (образование грыж) и др.
- Отростков и дуг позвонков
В зависимости от тяжести травмы делятся на:
- Повреждения со смещением
- Повреждения без смещений
Также все травмы классифицируются на 2 группы в зависимости от места повреждения позвоночника:
- Стабильные. Такие переломы возникают вследствие повреждения переднего отдела позвоночника
- Нестабильные. При такой травме повреждению подвергаются все отделы позвоночника. Она опасна тем, что может спровоцировать и повреждение спинного мозга. Такой риск сохраняется даже после получения травмы. К негативным последствиям для здоровья могут привести любые неосторожные движения
Симптомы повреждений позвоночника
Симптомы травм позвоночника во многом зависят от локализации, вида и других особенностей повреждения.
Для ушибов тканей, повреждения связок и стабильных переломов, например, характерны:
- Боль в месте травмы
- Гематомы
- Кровоподтеки
- Припухлось
- Ограниченность подвижности
Также для травм характерны боли, которые отдают в ноги и руки.
Травмам шейного отдела позвоночника сопутствуют следующие симптомы:
- Паралич ног и рук
- Утрата чувствительности ниже поврежденного отдела
- Нарушения функций органов таза
Повреждения шейного отдела являются одними из самых опасных. Это связано с тем, что в результате травмы страдают дыхательные и сердечно-сосудистые центры. В некоторых случаях больной может умереть в ближайшие несколько минут (если возникнет остановка дыхания или быстро разовьются осложнения). Очень важно немедленно оказать пострадавшему первую помощь.
Для травм грудного и поясничного отделов характерны:
- Слабость в ногах
- Нарушения функции тазовых органов и половой системы
- Паралич передней брюшной стенки
- Нарушения дыхания
Натальные травмы
Зачастую травмы позвоночника возникают во время родов.
Повреждения могут быть спровоцированы:
- Использованием акушерских щипцов
- Крупными размерами плода
- Глубокой недоношенностью
- Врожденными аномалиями
- Переношенностью
- Патологическими предлежаниями плода
- Активной помощью акушера
Существуют и другие причины травм. Как правило, повреждениям подвергается шейный отдел. Симптомы травмы во многом зависят от локализации повреждения и его степени.
Обычно при патологических процессах новорожденный ведет себя неспокойно, старается изменить положение тела, болезненно реагирует на проверку различных рефлексов. При осмотре неонатологом зачастую регистрируются ненормальные изменения положения головы, удлиненная или укороченная шея. Если повреждены шейные сегменты спинного мозга, у малыша наблюдаются:
- Недержание мочи
- Задержка мочеиспускания
- Дыхательные расстройства
В особо опасных случаях развивается болевой шок.
При травмах грудного отдела особенно ярко проявляются симптомы дыхательных нарушений. При повреждениях крестцового и поясничного отдела новорожденный страдает от нарушения функциональности тазовых органов, может возникнуть паралич ног.
Реабилитация больного после травмы позвоночника в раннем возрасте является самой длительной. Тем не менее устранить симптомы повреждений и их последствия удается в большинстве случаев. Это обусловлено тем, что ткани младенцев быстро восстанавливаются, так как отличаются высокой пластичностью.
Принципы лечения
Реабилитация пациентов после травмы позвоночника во многом зависит от правильности предварительно проведенного лечения. Терапия, в свою очередь, определяется:
- Правильностью оказания первой помощи
- Механизмом и видом полученной травмы
- Наличием/отсутствием повреждений спинного мозга и их особенностями
Лечение после травм может быть:
- Консервативным. Такое лечение проводится только при легких травмах. Обычно пациентам назначают комплекс лекарственных препаратов (для снятия боли, устранения воспалительного процесса, общего укрепления тканей, остановки кровотечений), массаж, физиотерапию. Пациент должен строго придерживаться постельного режима. Через некоторое время прибегают к методам ЛФК (лечебной физкультуры)
- Хирургическим. Такое лечение позволяет осуществить вправление вывихов, совмещение осколков позвонков и другие манипуляции. После оперативного вмешательства пациенты носят корсеты, воротники и пользуются другими ортопедическими конструкциями и изделиями
Важно! К хирургическому лечению прибегают при повреждениях спинного мозга или нестабильности позвоночника, которая может стать причиной травм спинного мозга в отдаленном периоде. Также оперативные вмешательства проводятся тогда, когда консервативная терапия не дает желаемого результата.
Реабилитация после травмы позвоночника
Уже отмечалось, что реабилитация после травмы шейного отдела позвоночника и других участков является трудоемким и длительным процессом. Она должна быть комплексной и проводится после окончания основного лечения. Программа реабилитации разрабатывается индивидуально, учитывает состояние больного, особенности травмы и наличие сопутствующих заболеваний.
Реабилитация больного после травмы позвоночника включает крупный перечень различных манипуляций.
- Лечебная физкультура и дыхательная гимнастика, показанные с первых дней восстановления после травм без сдавливания спинного мозга. Занятия проводятся только под контролем опытного специалиста. Начинаются они с простейших упражнений. Врач постоянно контролирует состояние пациента
- Массаж
- Физиолечение
- Иглоукалывание
- Электроимпульсная терапия и др.
Реабилитация также дополняется приемом лекарственных препаратов. Они позволяют обеспечить регенерацию тканей, восстановить полноценное кровоснабжение, обеспечить обменные процессы, купировать болевые ощущения.
Преимущества реабилитации после травмы позвоночника в МЕДСИ
- Персональная реабилитация. Используя общепринятые рекомендации и общие схемы, наши специалисты всегда разрабатывают программы с учетом индивидуальных особенностей пациента, его пожеланий, состояния здоровья и тяжести перенесенной травмы
- Опытные врачи. Реабилитация после травмы позвоночника в Москве, в МЕДСИ, выполняется только высококвалифицированными специалистами, которые проходят обучение и стажировки в лучших клиниках (в том числе за границей)
- Возможности для комплексной диагностики. Наш центр реабилитации после травмы позвоночника располагает всеми возможностями для проведения необходимых обследований (в том числе КТ и МРТ)
- Комбинирование процедур. Каждому пациенту всегда назначается реабилитационный комплекс. Он может включать иглоукалывание, мануальную терапию, лечение лазером и др. Процедуры усиливают эффект друг друга, позволяют сократить время восстановления и всегда дают выраженный результат
- Контроль состояния пациента. Врач отслеживает изменения на каждом сеансе. Это позволяет своевременно корректировать терапию и добиваться ее высокой эффективности
- Бережное и аккуратное выполнение манипуляций. Реабилитация осуществляется без выраженного дискомфорта для пациента. Обычно все неприятные ощущения исчезают уже после 3-4 процедур. Благодаря этому пациент не отказывается от восстановления, а может продолжать его на протяжении длительного времени
Чтобы уточнить все особенности реабилитации и пройти ее в МЕДСИ, достаточно позвонить нам и записаться на консультацию.
Дорожно-транспортные происшествия – одна из наиболее распространенных причин травм и несчастных случаев. После них человеку требуется срочное лечение и затем восстановление, иначе последствия могут быть крайне серьезными: выраженные ограничения движений, нарушенное кровообращение, атрофия мышц, трудности лимфотечения — отеки, общая слабость, снижение иммунитета, а также предрасположенность к дальнейшим травмам и заболеваниям. Результатами ДТП чаще всего бывают следующие травмы:
- черепно-мозговые;
- повреждения позвоночника;
- травмы опорно-двигательного аппарата.

Этапы медицинской реабилитации
Восстановление пострадавших после ДТП – не универсальная задача, а индивидуально составленная программа в зависимости от типа повреждений и тяжести. Однако в любом реабилитационном процессе можно выделить следующие обязательные этапы.
- Восстановление анатомического положения костей, конечностей и суставов, хирургическим или ортопедически-консервативным путем.
- Выстраивание режима жизни, сна, отдыха, питания, физической нагрузки, использования ортопедического пособия и реабилитационного инвентаря.
- Устранение отечности и изменений в сосудах – последствия неизбежны при длительной неподвижности конечностей. Важно устранить их как можно раньше, избежав возможных осложнений в будущем.
- Создание условий восстановления мышечной функции. Повышение тонуса мышц и их эластичности – прежде чем возвращаться к привычным движениям, необходимо убедиться в подвижности мышц и их нормальном функционировании, чтобы исключить вероятность растяжений, болевого синдрома и общего физиологического стресса.
- Восстановление способности к движению – двигательные процессы должны восстанавливаться постепенно. Кроме того, важно следить за постепенным и своевременным увеличением физических нагрузок, чтобы не спровоцировать рецидив.
- Стимулирование работы центральной и периферической нервной системы.
Методы реабилитации после ДТП
Физическая реабилитация – один из самых эффективных способов восстановления. Она включает в себя применение лечебной гимнастики и физических воздействий с учетом природных факторов. В результате восстанавливаются поврежденные органы, пациент возвращается в привычный ритм жизни или учится расширять свои физические возможности в новом адаптивном качестве жизни, после автомобильной аварии.
Существуют следующие методы физического восстановления.
Физическая терапия – это комплекс индивидуально подобранных тренировок, направленных на достижение пациентом самостоятельно целевого навыка.
Перед тренировкой используется:
Массаж – применяется при инсультах, повреждениях опорно-двигательного аппарата, центральной и периферической нервной системы. Он способствует эффективной циркуляции крови, тем самым возвращая мышцам тонус, и подготавливает тело к нагрузке.
Во время тренировки используется:
Лечебная физкультура (ЛФК) – комплекс упражнений подбирается специалистом для укрепления, развития и тренировки тех мышц, которые необходимы для достижения необходимого навыка. Также тренируется сменой положения дыхательная и сердечно-сосудистая система, увеличивающая потенциал выносливости.
Мы не используем механотерапию, так как мы работаем по принципу биомеханики, увеличивая количество и качество контролируемых движений.
Ограниченно и по необходимости мы применяем:
- парафинотерапия и/или озокерит с целью разогрева сегмента или сустава при работе с контрактурами;
- электрофорез с новокаином/лидокаином/эуфиллином локально, для снятия отеков и боли при перегруженности мышцы;
- лазеротерапия при длительно не заживающих ссадинах, ранах и пролежнях.
Используем элементы:
Рефлексотерапия – при выполнении предварительного массажа и/или во время пассивной лечебной тренировки.
Диетотерапия – специалист может назначить те продукты, в которых содержатся необходимые вещества и микроэлементы, – например, коллаген и кальций, необходимые для здоровья костной ткани, а также порекомендовать аптечные препараты и продукты спортивного питания.
Эрготерапия – восстановление и поддержание нормальной жизнедеятельности. Обучение самого пациента и членов его семьи перемещению, уходу, использованию технических средств реабилитации, правильным позам и способам их достижения, использованию предметов быта.
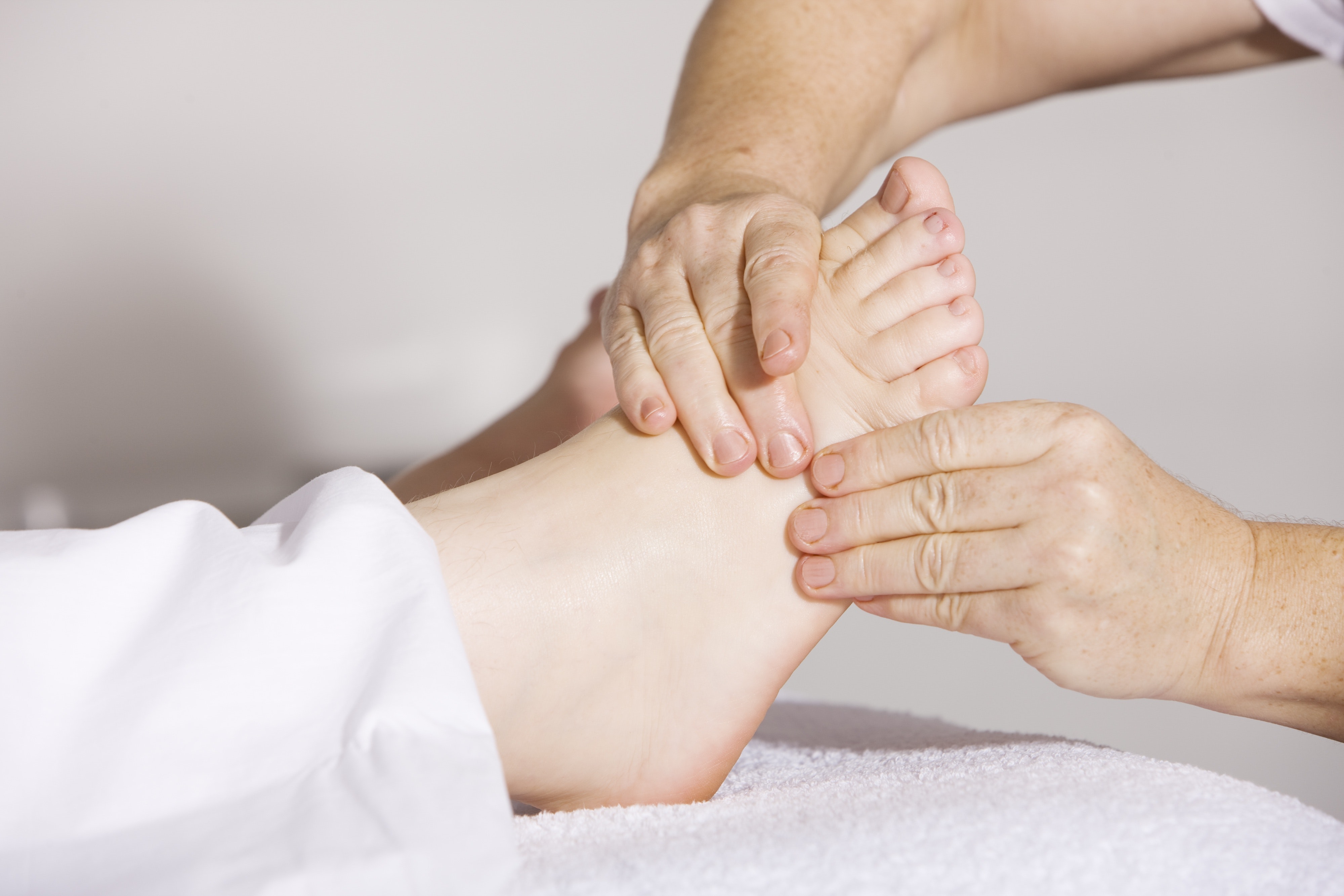
Особенности реабилитации после травм
В зависимости от типа полученной травмы назначают соответствующий тип реабилитации, который поможет как можно скорее привести в норму организм пациента.
Реабилитация после травм, переломов и повреждений разной степени тяжести – сложный физиологический и психологический процесс. Обратитесь к специалисту, который составит для вас программу эффективного восстановления после происшествия.
В реабилитационном центре ЭйрМЕД оказывается комплексная восстановительная терапия попавшим в ДТП.
Автомобильная авария может привести к серьезным травмам практически любой части тела. В России каждый водитель должен иметь полис ОСАГО (например, ОСАГО в Южно-Сахалинске) – это страхование гражданской ответственности автовладельца на случай, если в процессе управления автомобилем он причинил ущерб другим машинам, имуществу или жизни здоровью людей. Компенсировать убытки, и оплачивать лечение будет страховая компания.
Ниже приведены некоторые из наиболее распространенных травм, полученных жертвами дорожно-транспортных происшествий, и некоторые статистические данные о дорожно-транспортных происшествиях за 2019 год:
Черепно-мозговые травмы (ЧМТ)
Автомобильные аварии - основная причина ЧМТ, которая возникает при повреждении головного мозга в результате удара или колющего повреждения головы. Ежегодно от ЧМТ умирает 50 000 человек, а еще от 80 000 до 90 000 человек страдают длительной инвалидностью.
Травмы и паралич спинного мозга (квадриплегия / тетраплегия и параплегия)
Воздействие удара и крутящего момента на тело может привести к длительной инвалидности из-за травм спинного мозга. Повреждение спинного мозга может привести к частичному или полному параличу ниже уровня травмы.
Травмы спины
Человеческое тело и позвоночник не предназначены для выдерживания тяжелых ударов, а травмы спины - частый результат автомобильных аварий. Травмы спины могут появиться позже после аварии. Боль и инвалидность из-за серьезной травмы спины могут быть серьезными и продолжительными.
Ожоги
Если автомобиль загорится после аварии или если кожа вступит в контакт с горячими жидкостями, поверхностями, паром или химическими веществами, пассажиры могут получить ожоги. Очень серьезные ожоги могут потребовать хирургического вмешательства и пересадки кожи.
Внутренние травмы
Когда при столкновении тело сталкивается с каким-либо предметом или тело попадает в летящие обломки, это может привести к повреждению внутренних органов. Внутреннее кровотечение при такой травме требует неотложной медицинской помощи.
Переломы и переломы костей
Сломанные ноги, ребра, руки, лодыжки и запястья часто встречаются в автомобильных авариях. У некоторых пострадавших в автокатастрофе сломан таз. Степень тяжести варьируется от простых переломов, требующих наложения гипса, до серьезных переломов или сложных переломов, для восстановления которых может потребоваться хирургическое вмешательство.
Обезображивание травм и шрамов лица
Травмы лица в автомобильной аварии могут быть вызваны разбитым стеклом или ударом о рулевое колесо, приборную панель, лобовое стекло, подушку безопасности, боковое стекло, автокресло или любую твердую поверхность. Уродство в результате травм лица может потребовать хирургической коррекции и оставить у жертвы стойкий шрам.
Потеря конечности и ампутация
Рука, нога, палец, палец ноги или другие придатки могут быть оторваны в результате аварии или повреждены достаточно серьезно, чтобы потребовать хирургической ампутации. Этот тип травмы может привести к необратимым последствиям для жертвы.
Травмы шеи и хлыстовые травмы
Хлыстовая травма - это общее название травм мышц, связок и сухожилий, таких как боль в шее после травмы мягких тканей шеи, которая может произойти в автомобильной аварии. Скорость до 15 миль в час может вызвать хлыстовую травму, с ремнем безопасности или без него. Тяжелая травма диска и вывих шейки матки также могут возникнуть в результате автомобильной аварии.
Травмы колена
В автокатастрофе можно повредить колени, ударившись о любую часть автомобиля. Раны варьируются от синяков до множественных переломов. Мениск или хрящ в колене может порваться, если колено искривлено или резко повернуто при аварии.
Травмы стопы и лодыжки
Растяжения, растяжения, растяжения и переломы пальцев ног, стоп и лодыжек - обычное явление в автомобильных авариях. Ноги и пальцы ног также могут быть оторваны при аварии.
Травмы плеча
Травмы плеча могут возникнуть в результате поглощения силы после упора рук о рулевое колесо или приборную панель в автомобильной аварии. Плечо фиксируется и получает чрезмерную силу от удара при столкновении.
Травмы запястья и кисти
Переломы дистального отдела лучевой кости (сломанные запястья) очень часто встречаются в автомобильных авариях. Этот тип травмы может потребовать хирургического вмешательства, в зависимости от тяжести перелома.
Разбитое стекло, оторванный металлический лист или летающие предметы могут вызвать порезы. Ушибы возникают в результате удара тела о какой-либо предмет или наоборот. Дорожная сыпь - это истирание, вызванное трением при волочении или заносе по тротуару или бетону.
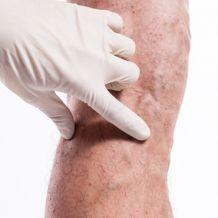
Мучительная боль в ногах знакома большинству взрослого населения, но лишь немногие решаются пойти на прием к врачу. Бытует мнение, что боль в ногах – это удел стариков, и ничего, мол, тут не поделаешь. Но практика показывает обратное: в подавляющем большинстве случаев своевременная диагностика и квалифицированное лечение имеют все шансы на успех.
В нашей клинике имеется отделение флебологии, где вам всегда предоставят высококвалифицированную помощь в борьбе с болью в ногах.

Нога (нижняя конечность) состоит из мышц, кожи, костей, суставов и других структур. Все они пронизаны нервными волокнами и содержат болевые рецепторы – любая структура может стать источником болевых ощущений.
У здорового человека боль в ногах может быть связана с физической нагрузкой либо неудобным положением тела – например, с длительным стоянием. У женщин, помимо этого, она случается при беременности и при употреблении некоторых пероральных контрацептивов. На этом останавливаться не будем – рассмотрим лишь случаи боли, обусловленной нарушениями в организме.
Боль в ногах, напрямую не связанная с поражением сосудов, бывает при многих заболеваниях:
- травмы;
- радикулит, ишиас, неврит, диабетическая полинейропатия, туннельные синдромы;
- воспалительные заболевания (миозит, артрит, остеомиелит, тендовагинит, флегмона, рожистое воспаление и др.);
- дегенеративно-дистрофические процессы (артроз, плоскостопие и др.);
- нарушение водно-солевого обмена.
Хирургу-ангиологу необходимо уметь отличать эти состояния от боли, связанной с сосудистыми изменениями в конечностях, так как большинство людей при появлении боли не знают, к какому врачу обратиться за помощью. Именно сосудистые изменения в нижних конечностях часто встречаются и приносят наибольшие страдания больным, именно они требуют особо тщательного подхода к диагностике и лечению.
В медицинской практике употребляются разнообразные названия одних и тех же сосудистых нарушений. Чтобы не запутать читателя, будем придерживаться обозначений, принятых Международной классификацией болезней МКБ-10
Заболевания сосудов ног подразделяются на болезни артерий, вен и лимфатических сосудов.
Заболевания артерий
К боли в ногах приводят:
- атеросклероз артерий нижних конечностей;
- облитерирующий эндартериит;
- облитерирующий тромбангит;
- эмболия и тромбоз артерий.
Атеросклероз артерий нижних конечностей
Среди заболеваний артерий нижних конечностей атеросклероз встречается наиболее часто – почти в 90% случаев. Он относится к облитерирующим болезням сосудов (облитерирующий – приводящий к закрытию, заращению). Раньше заболеванию были подвержены в основном пожилые мужчины. К сожалению, сейчас имеется тенденция к омоложению данного заболевания, и атеросклероз встречается уже и в среднем возрасте. Стали учащаться и случаи заболевания облитерирующим атеросклерозом и у женщин.
Факторы риска хорошо известны – это курение, малая физическая активность, изменение образа жизни, наследственный фактор, гипертоническая болезнь, ишемическая болезнь сердца, сахарный диабет, болезни печени и желчевыводящих путей, ожирение, повышенное содержание холестерина в крови.
В процессе заболевания на внутренних стенках артерий образуются бляшки, состоящие из холестерина, других жиров, кальция и соединительной ткани. Просвет артерий сужается. В состоянии покоя артериальное кровообращение в нижних конечностях может быть достаточным, но при физической нагрузке возросшую потребность мышц в кислороде уже удовлетворить не удается. Мышцы на это отвечают болью, так появляется перемежающаяся хромота. При ходьбе, особенно вверх, возникает боль в икроножных мышцах, вынуждающая больного периодически останавливаться, чтобы она прошла. Если боль возникает во всей ноге – значит, патологическим процессом затронуты артерии на уровне таза. В отличие от радикулита, боль не зависит от резких движений, поворотов туловища.
Вместо боли могут беспокоить судороги, слабость или ощущение тяжести в ногах.
Ноги становятся холодными и бледными, на них не прощупывается пульс. На последней стадии могут образовываться трофические язвы, очаги гангрены. При развитии гангрены для спасения жизни больному может потребоваться ампутация пораженной конечности. Часто, особенно при высоких окклюзиях, при развитии некроза на пальцах ампутацию проводят на уровне верхней трети бедра, так как при более низких ампутациях трудно добиться заживления послеоперационной раны.
Облитерирующий эндартериит
Заболеванию подвержены в основном мужчины среднего и даже молодого возраста. Точная причина болезни до сих пор не известна. Предполагают роль холодовой и механической травмы, а также аутоиммунных процессов.
Поражаются мелкие артерии ног. В отличие от атеросклероза, развивающегося постепенно, облитерирующий эндартериит характеризуется волнообразным течением – обострения чередуются с ремиссиями. Симптомы и осложнения и исходы практически те же – перемежающаяся хромота, возможная ампутация при гангрене и пр.
Облитерирующий тромбангит (болезнь Бергера)
Особенностью облитерирующего тромбангиита и эндартериита является симметричность поражения конечностей и возможное вовлечение в процесс не только нижних, но и верхних конечностей. В то же время атеросклеротическое поражение часто бывает односторонним и поражает почти исключительно ноги.
Эмболия и тромбоз артерий
При эмболии происходит закупорка артерии какой-либо субстанцией (при тромбозе – кровяным сгустком).
В зоне, которую питала закупоренная артерия, возникает разлитая боль. Конечность сначала бледнеет, потом синеет. На ней перестает прощупываться пульс. Появляется онемение, в тяжелых случаях может развиться паралич. В таких случаях, если своевременно не начато лечение, все заканчивается быстро развивающейся ишемией, влажной гангреной и ампутацией конечности.
Заболевания вен
Болью в ногах сопровождаются:
- варикозное расширение вен нижних конечностей;
- флебит и тромбофлебит;
- посттромбофлебитический синдром.
Варикозное расширение вен нижних конечностей
Это заболевание широко распространено и является очень актуальной проблемой медицины и косметологии.
Флебит и тромбофлебит
Флебит – это воспаление вены. Тромбофлебит является осложнением флебита либо варикозного расширения вен нижних конечностей. При тромбофлебите в воспаленной вене образуется тромб. Беспокоят боли, возможны отеки ног.
Тромбоз глубоких вен чреват осложнениями, самые опасные из которых – венозная гангрена конечности (при высокой закупорке и перекрытии всех путей оттока венозной крови) и тромбоэмболия легочной артерии. Риск тромбоэмболии наиболее высок при наличии не фиксированного – флотирующего тромба. Чем крупнее оторвавшийся фрагмент тромба, тем больше вероятность неблагоприятного исхода, вплоть до летального
Нередкое осложнение тромбофлебита глубоких вен – посттромбофлебитический синдром.

Заведующая отделением флебологии в клинике доктора Груздева. Сосудистый хирург, флеболог высшей категории. Стаж работы по специальности - более 19 лет. Член ассоциации флебологов России.
Венозные узлы, сосудистые звездочки, сеточки… Одни врачи все эти симптомы считают проявлениями одной болезни, другие полагают, что заболевания разные. Кто из них прав? И как легче избавиться от этой напасти?
Облитерирующие заболевания периферических артерий характеризуются нарушением притока артериальной крови к ногам. Эти заболевания необходимо обязательно лечить.
Периодические или постоянные боли в спине возникают почти у каждого современного человека. Почти никто не обращает внимания на дискомфорт или бесконтрольно употребляет обезболивающие препараты, если мучают интенсивные боли. Такой подход может стать причиной серьезных болезней и осложнений в будущем.
Трофические язвы – дефекты кожи или слизистой оболочки, возникающие после отторжения некротизированной ткани, отличающиеся малой тенденцией к заживлению.
Читайте также:

