Какие симптомы при коронавирусе у пенсионеров
Обновлено: 24.04.2024
Симптомы постковидного синдрома
По статистике о плохом самочувствии в течение более трех недель после начала болезни сообщают 10-20% пациентов, перенесших COVID-19, а 1-3 % все еще плохо чувствуют себя и по прошествии 12 недель. Однако многоцентровые опросы показывают, что процент страдающих постковидным синдромом выше.
Многие пациенты, которым требуется госпитализация по поводу COVID-19, выписываются из больниц до полного выздоровления. В группе из 384 человек, исследованных Mandal и соавт. (средний возраст 59,9 года, 66% с сопутствующими заболеваниями), в среднем полное выздоровление наступало примерно через 90 дней от начала заболевания. 53% людей сообщили об одышке, 34% о кашле, 69% об усталости, а 14,6% имели депрессию (1)
Перенесшие COVID-19 сообщают о самых разнообразных симптомах:
Очевидно, что постковидный синдром отражается на многих системах организма. Рассмотрим самые распространенные последствия перенесенной коронавирусной инфекции.
Анемия
Одно из распространенных состояний, характерных для постковидного синдрома - анемия. Анализ пациентов с инфекцией COVID-19, поступивших в отделение интенсивной терапии (ОИТ), показал, что у них снижено насыщение трансферрина в среднем на 9%.
Было проведено исследование, в котором участвовало 50 пациентов с ПЦР-подтвержденным COVID-19. У 45 из них отмечены аномально низкие концентрации железа в сыворотке крови (
Другое клиническое исследование показало, что системная гипоферремия ассоциирована с выраженностью гипоксии при COVID-19. Так, по сравнению с пациентами с нетяжелой гипоксемией, пациенты с тяжелой гипоксемией характеризовались значительно более низкими концентрациями железа в сыворотке крови (2,3 мкмоль/л, 95 % ДИ = 1,7–2,6 мкмоль/л) по сравнению с пациентами с более лёгкой гипоксемией (4,3 мкмоль/л, 95 % ДИ 3,3–5,2; р
Имеющиеся данные о снижении гемоглобина и железа в крови позволяют утверждать, что инфекция COVID-19 ассоциирована с формированием недостаточности железа. Поэтому при заболевании COVID-19 обязательно нужно восполнять запасы железа курсами соответствующих препаратов. Крайне важно продолжать лечение нарушений обмена железа пациентов с наследственными анемиями (серповидно-клеточная анемия, врожденная дизэритропоэтическая анемия, сидеробластная анемия, дефицит пируваткиназы) и беременных с ЖДА. Эти группы пациентов более склонны к вирусным и бактериальным инфекциям и нуждаются в восполнении дефицита железа и в мониторинге перегрузки железом (4).
Симптомы со стороны дыхательной системы
Даже после выздоровления пациенты зачастую сообщают о постоянной или периодической одышке. В таком случае они должны быть дополнительно проверены на скрытую гипоксию. Например, можно контролировать сатурацию крови (SpO2) самостоятельно дома с помощью пульсоксиметра в течение 3–5 дней. Кроме того, можно оценить SpO2 в покое и (если нет противопоказаний) после быстрых, насколько это возможно, приседаний в течение 1 минуты. Снижение сатурации на 3% указывает на нарушения и требует дальнейшего обследования у пульмонолога (5).
Антифибротическая терапия
Положительное влияние добавления высоких доз NAC (1800 мг в день) при лечении идиопатического легочного фиброза в сравнении со стандартной терапией (преднизолон, азатиоприн) показано в двойном слепом рандомизированном плацебо-контролируемом многоцентровом исследовании [ Demedts M, et al. 2005 ] — эти данные экстраполируют также и на пациентов с коронавирусной инфекцией. Однако, в обновленном кокрейновском обзоре по лечению острого респираторного дистресс синдрома (2019) в перечне из пяти агентов для лечения острого респираторного дистресс синдрома рассмотрен NAC (N-ацетилцистеин) . Доказательства эффективности NAC при этом состоянии признаны недостаточными [Lewis SR, et al. 2019]
Предлагаются также немедикаментозные методы легочной реабилитации пациентов, перенесших COVID-19 (12). Российские рекомендации включают следующие методы:
- Инспираторный тренинг: дыхательные упражнения;
- Форсированный экспираторный маневр с форсированным выдохом;
- Метод активного циклического дыхания;
- Постуральный дренаж.
Полезную информацию, которая поможет реабилитации пациентов, также можно почерпнуть в вариативных рекомендациях ВОЗ — в частности, они научат приемам контроля и восстановления дыхания, что особенно актуально для страдающих от одышки.
ВОЗ также разработала достаточно интересную брошюру для пациентов — “Рекомендации для поддержки самостоятельной реабилитации после болезни, вызванной COVID-19” . Рекомендации включают в себя купирование одышки, физические упражнения, восстановление после нарушения голосовой функции, функции глотания и т.д. Брошюра интересна тем, что направлена не на медикаментозное решение проблем (подразумевается, что за это ответственность будет нести врач), а на техники, с помощью которых пациенты (или родственники) могут самостоятельно облегчить свое состояние.
Нарушение функции сердечно-сосудистой системы
Более, чем у 20% госпитализированных пациентов с COVID-19 наблюдаются значительные повреждения миокарда, в том числе миокардит с пониженной систолической функцией и аритмиями. (7) Декомпенсация при респираторных вирусных инфекциях может вызвать ухудшение течения хронических ССЗ. Высок риск осложнений вследствие разрыва атеросклеротической бляшки при вирус-индуцированном воспалении, при этом рекомендуются препараты, стабилизирующие бляшки ( статины ).
Также высок риск тромботических осложнений (например, тромбоза стентов) вследствие прокоагулянтного эффекта воспаления. Снижению риска может способствовать дезагрегантная и антикоагулянтая терапия . Также возможно развитие полиорганной недостаточности, вероятно, опосредованное провоспалительным цитокиновым ответом при вирусных инфекциях. (8)
Сохраняется ли риск сердечно-сосудистых осложнений в отдаленном периоде — пока неясно. 12-летнее наблюдение пациентов, перенесших инфекцию, вызванную SARS-CoV, продемонстрировало изменения липидного обмена по сравнению с пациентами без анамнеза данной инфекции. Учитывая, что SARS-CoV-2 имеет структуру, аналогичную SARS-CoV, этот новый вирус может также вызвать метаболические нарушения, что требует внимания при ведении пациентов с COVID-19.
Что же касается пациентов с артериальной гипертензией, на этапе реабилитации правильно подобранная сердечно-сосудистая терапия корректируется только в соответствии с клиническими рекомендациями. Следует отметить, что предположение об увеличении рисков летальных исходов при применении препаратов группы ингибиторов АПФ не получили клинического подтверждения — а значит, прием данных препаратов не рекомендуется прекращать. (9)
Выпадение волос
Каковы основные причины развития алопеции как последствия COVID-19?
Цитокины — пептиды, функционирующие как клеточные сигналы, регулирующие амплитуду и длительность иммунного ответа. Самая тяжелая форма алопеции встречается именно у пациентов, перенесших цитокиновый шторм
- Агрессивная медикаментозная терапия COVID-19.
Она деструктивно влияет на сигнальные пути волосяного фолликула (кортикостероиды, тоцилизумаб, фибринолитики, антибактериальные, противомалярийные препараты и препараты, применяемы для лечения ВИЧ-инфицированных пациентов)
В частности, эпидермального фактора роста (EGF), трансформирующего фактора роста (TGF), фактора роста кератиноцитов (KGF), инсулиноподобного фактора роста(IGF), семейства факторов роста фибробластов (FGF), фактора роста эндотелия сосудов (VEGF), фактора роста гепатоцитов (HGF)
- Нейрогенное воспаление, включение гормонов коры надпочечников
Как следствие — выброс предшественников тестостерона свободного и дигидротестостерона. Не проходит бесследно и стойкий спазм капилляров (10)
Вообще, выпадение волос после инфекционных заболеваний традиционно относят к категории телогеновых алопеций (волосяной фолликул может реагировать на инфекционный процесс либо анагеновым выпадением с ранним началом, либо телогеновым — с поздним началом). Обычно от момента патологического воздействия до развития алопеции проходит 2–3 месяца. Но в случае постковидных алопеций 4–5 недель оказывается достаточно для массивного выпадения волос (10). При склонности к андрогенетическим формам алопеции происходит стремительный переход с 1-й степени тяжести алопеции до финальных степеней. Также после COVID-19 были зафиксированы случаи гнездной и рубцовой алопеции. (12)
В целом выпадение волос может быть обусловлено мультисистемным воспалительным процессом с фебрильным подъемом температуры, что свойственно для COVID-19. До сих пор не получено объективного подтверждения воспалительной реакции на уровне волосяного фолликула или непосредственного инфекционного поражения фолликула при SARS-CoV-2 (11).
Китайские ученые оценили характер клинических последствий COVID-19. В исследовании приняло участие 538 пациентов (54,5% — женщины), выписанных из больницы Жэньминь Уханьского университета после перенесенного COVID-19. Средний возраст пациентов составил 52 года. Алопеция диагностирована у 154 человек (12 мужчин и 142 женщин), что составило 28,6% от общего числа участников. Из них 112 пациентов сообщили об облысении, начавшемся после выписки из больницы, а 42 — во время госпитализации. Авторы отметили выраженное преобладание алопеции среди женщин: частота телогеновой алопеции в этой подгруппе пациентов составила 48,5%.
Trüeb R.M. и соавт. проанализировали 10 случаев телогеновой алопеции после COVID-19 и отметили, что тяжелые формы болезни были ассоциированы с более ранним и выраженным выпадением волос. Полное восстановление роста волос наступало через 3–6 мес.
На основе имеющегося опыта можно сделать выводы о том, что схемы терапии аутоиммунных форм алопеции достаточно быстро и эффективно срабатывают и в случаях острой фазы постковидной алопеции. В качестве основы можно предложить следующий подход к терапии постковидной алопеции.
Топические стероиды:
- очень сильные (клобетазол)
- сильные (бетаметазон)
- комбинированные (бетаметазон + кальципотриол)
Топические ингибиторы кальциневрина:
Внутрикожное введение кортикостероидов при отсутствии противопоказаний: р-р бетаметазона натрия фосфата и бетаметазона дипропионата вводить совместно с физиологическим р-ром натрия хлорида в соотношении 1:1; максимум 1 мл на все очаги за одну процедуру; курс из 3 процедур с интервалом 1 раз в 2 нед.
Учитывая иммуносупрессию после перенесенного заболевания, системная терапия цитостатиками и кортикостероидами нецелесообразна.
Важным этапом терапии любых форм постковидной алопеции является восстановление роста волос в подострый период (10). Дисбаланс макро- и микроэлементов корригируется либо назначением соответствующих минеральных комплексов либо препаратов, элиминирующих избыток указанных веществ из организма. Витамины и минералы имеют наиболее широкое распространение.
Достаточно часто лечение основного заболевания является одновременно и ключом к успешной терапии хронического телогенового выпадения волос (13)
Антибиотик-ассоциированная диарея
Еще в ноябре 2020-го года группа профессиональных медицинских ассоциаций распространила в Интернете коллективное обращение к врачебному сообществу, в котором просила не назначать антибиотики при COVID-19 — особенно при легком течении заболевания и в условиях стационара, где есть возможность лабораторного подтверждения бактериальной инфекции.
Авторы письма напомнили, что антибактериальные препараты не активны в отношении вирусов. 7-го мая 2021-го года Минздрав выпустил 11-ю, обновленную версию Временных методические рекомендации по профилактике, диагностике и лечению новой коронавирусной инфекции (COVID-19) , в которых отдельно выделены показания для назначения антибиотиков. Только при наличии убедительных признаков присоединения бактериальной инфекции:
- повышение прокальцитонина (ПКТ, показателя системного воспалительного процесса в организме и сепсиса) более 0,5 нг/мл
- появление гнойной мокроты,
- лейкоцитоз > 12×109 /л (при отсутствии предшествующего применения глюкокортикоидов),
- повышение числа палочкоядерных нейтрофилов более 10%.
Однако тем не менее, антибиотики при COVID-19 назначаются достаточно часто, что усугубляет проблему распространения антибиотик-ассоциированной диареи (ААД), которая может возникнуть во время лечения антибактериальными либо в течение восьми недель после него. По данным исследований нарушение микробиоты либо ААД наблюдается у каждого третьего из принимающих антибиотики (14) .
Предотвратить развитие неприятных последствий приема антибиотиков могут помочь современные приемы сохранения и коррекции микрофлоры:
- Про-, пре- и синбиотики;
- Энтеросорбенты;
- Цитомукопротекторы;
- Продукты функционального питания на основе молочнокислых бактерий и пребиотиков. Более подробную информацию о биотиках вы найдете в наших статьях “Что такое пробиотки на самом деле?” и “Пребиотики и синбиотики: применение и состав” .
Проблема постковидного синдрома еще нуждается в изучении, однако ей уделяется всё больше внимания, разрабатываются рекомендации, ведутся исследования. Очевидно, что для получения полной информации необходим междисциплинарный подход и длительное диспансерное наблюдение за выздоровевшими пациентами, что поможет исследователям составить актуальные и адекватные рекомендации по реабилитации.

Вторая волна заболеваемости инфекцией COVID-19 принесла новые данные о том, что люди разного возраста по-разному ею болеют. Специалисты объясняют, как переносят коронавирус дети, подростки, молодые люди, взрослые: 30-летние и 40-летние граждане, а также лица после 50.
Рассмотрим, кого не берет КОВИД-19, а у кого могут быть осложнения.
Статистика смертности от COVID-19 в разных возрастных группах
Клиническая практика показывает, что опасная инфекция по-разному отражается на здоровье людей, и что после нее могут появиться опасные осложнения. В самом начале пандемии считалось, что чаще всего от коронавируса умирают только пожилые люди с ослабленным иммунитетом. А молодежи, детям и подросткам данная инфекция не страшна, что они переносят ее либо бессимптомно, либо в легкой форме. Эксперты ВОЗ утверждали, что наибольшую опасность новая инфекция дыхательных путей представляет для пожилых людей и тех, кто имеет тяжелые хронические заболевания, а дети переносят COVID-19 легко.
Такая информация базировалась на данных китайских медиков, которые первыми в городе Ухань столкнулись с опасной инфекцией. Клинические данные европейских стран внесли в общую картину заболевания существенные коррективы. Новая статистика заболеваемости коронавирусом в разных возрастных группах по данным из Китая, Италии, Испании, России показывает следующие результаты летальности: от 70 до 79 лет — 8%; от 80 лет — 14,8%; до 9 лет — 0%.
При этом статистика европейских государств и США показала, что КОВИД-19 подвержены и молодые люди, имеющие хронические заболевания. ВОЗ сегодня обновил данные по COVID-19, указав на то, что в зоне риска находятся все возрастные группы. Уже точно известно, как переносит коронавирус здоровый человек — носитель опасной инфекции. Клинические данные показывают, что симптомы начинают проявляться у большинства людей на 11-14 день после инфицирования. К ним относятся: высокая температура; отсутствие обоняния; першение в горле; недостаток кислорода в крови. Все, у кого наблюдается хотя бы один из симптомов, должны немедленно самоизолироваться и вызвать врача на дом, сообщив по телефону, что выявили у себя симптомы COVID-19.
Коронавирус опасен для всех людей
Статистика заболеваний в России, США и странах Европы показала, что в реанимацию с КОВИД-19 могут попасть молодые люди в возрасте от 20 лет. Полученные в ходе борьбы с пандемией весной и летом 2020 года данные показывают, что тяжелое протекание коронавирусной инфекции может быть не только у пожилых, но и у молодых людей, и у детей.
Как болеют коронавирусом молодые люди
Профессор Высшей школы управления здравоохранением университета им. Сеченова Артем Гиль рассказывает, как переносят коронавирус молодые люди, попавшие в реанимацию. При отсутствии сопутствующих хронических заболеваний такие больные чаще всего выздоравливают, если интенсивная терапия оказывается своевременно. Специалист отмечает, что в зону риска среди молодежи попадают курильщики. Для них вероятность перенести КОВИД-19 в тяжелой форме увеличивается в 14 раз.
Это же относится к тем, кто злоупотребляет алкоголем. Кроме этого, в опасности находятся те представители молодого поколения, у которых имеются невыявленные хронические заболевания. Юноши и девушки, не зная о своих болезнях, считают, что коронавирус им не страшен, поэтому часто не соблюдают масочный режим и не носят перчатки в общественных местах. Также следует учитывать, что в сезон респираторных инфекций ОРВИ и грипп могут сочетаться с COVID-19 у людей любого возраста, вызывая тяжелое протекание коронавирусной инфекции.
Насколько опасен коронавирус для детей
В зону риска попадают младенцы с хроническими тяжелыми патологиями, ухудшающими течение коронавирусной инфекции. Чаще всего младенцы, заболевшие коронавирусом, страдают кишечной инфекцией, которая может протекать в геморрагической форме (понос с примесью крови). У подростков тяжелые формы КОВИД-19 обусловлены ослабленным здоровьем, гормональной перестройкой организма и наличием хронических заболеваний. Часто в качестве симптомов у младенцев и подростков наблюдаются: лихорадка; потеря обоняния и вкуса; одышка; температура; затрудненное дыхание; легкая кишечная инфекция. Решение о госпитализации ребенка должен принимать врач. В большинстве случаев дети с легкой формой КОВИД-19 проходят симптоматическое лечение дома.
Главный педиатр ДГБ им. Святой Ольги Татьяна Начинкина, ссылаясь на опыт своей больницы, говорит о том, что им приходится лечить и новорожденных. При наличии у маленький детей хронических заболеваний, врачи прописывают госпитализацию, так как ряд анализов и обследований им можно провести только в условиях стационара. При правильном и своевременно начатом лечении все малыши выздоравливают.
Чтобы защитить себя и своих близких от COVID-19, следует знать, как переносит коронавирус большинство людей разных возрастных групп. Такие знания помогут вовремя выявить симптомы опасной инфекции у себя, детей и своих родителей, быстро самоизолироваться и вызвать врача. Чем быстрее будет поставлен точный диагноз, тем выше вероятностей, что будет начато адекватное лечение. Оно поможет избежать тяжелых форм коронавируса и осложнений.
В межсезонье коронавирусная инфекция может объединяться с ОРВИ, гриппом, другими вирусными инфекциями, поражая людей разного возраста. Не стоит считать, что для молодых людей и детей COVID-19 неопасен. Это ложное суждение. Все могут заболеть КОВИД-19. Тяжелее коронавирусную инфекцию переносят младенцы в возрасте от 0 до 12 месяцев. Основной признак коронавируса у грудничков — появление кишечной инфекции. Все должны в обязательном порядке соблюдать масочный режим и избегать массовых мероприятий.


Осень считается началом сезона респираторных вирусных инфекций. Как вести себя в это время людям особой группы риска (в возрасте 60+), и что делать, чтобы вновь не заболеть COVID-19, гриппом, в прямом эфире Оперативного штаба по борьбе с COVID-19 в Татарстане⠀рассказала врач-инфекционист временного инфекционного госпиталя Республиканской клинической больницы Гульнара Леонова.
Где тонко, там и рвётся
– Есть ли разница в том, как болеют новой коронавирусной инфекцией молодые люди и пожилые? У кого заболевание протекает тяжелее?
– В отличие от прошлого года, сейчас среди заболевших стало больше молодых. У них зачастую очень мощная иммунная реакция на коронавирус. Гипериммунный ответ, с одной стороны, защищает организм, а с другой стороны, – работает ему во вред. То есть появляется мощная воспалительная реакция, которая может привести к большому поражению лёгких.
У пожилых людей – старше 60 лет – болезнь тоже протекает тяжело, но это вызвано другими причинами. У пожилых иммунный ответ на вирус более мягкий, более слабый. Это приводит к более длительному течению заболевания. Причём оно идёт волнообразно, не заканчивается быстро, как у молодых, а длится две-три, даже четыре недели, приводя к обострению хронических заболеваний.

Течение коронавирусной инфекции у пожилых усугубляется тем, что у них много сопутствующих заболеваний. Это гипертоническая болезнь, поражение печени, лёгких, почек, сахарный диабет, онкозаболевания. При коронавирусной инфекции обостряются, активизируются все хронические заболевания. Получается, где тонко, там и рвётся. И осложнений при COVID-19 больше у пожилых.
Но бросать или продолжать принимать препараты, которые были назначены по хроническим заболеваниям, заболевший новой коронавирусной инфекцией сам ни в коем случае не должен решать. Пациенты не должны лечиться самостоятельно.
С этим вопросом надо обратиться к участковому терапевту. Врач скорректирует лечение. Ведь есть препараты, которые при коронавирусе назначать нельзя.

– Известно, что коронавирус очень влияет на психологическое состояние. Помогают ли седативные препараты?
Когда человек поступает к нам в госпиталь в остром периоде заболевания, я против назначения седативных препаратов. Ведь когда больной их принимает, картина заболевания смазывается. И непонятно, чем вызвана, например, сонливость пациента: успокоительными препаратами или тем, что его состояние ухудшилось.

К тому же седативные препараты могут вызвать и негативный эффект – многие из них действуют на дыхательный центр. Чаще всего седативные препараты применяют, когда пациент уже выздоравливает, и ему необходимо восстановить нормальный сон. Но и в этом случае успокоительные препараты назначать может только врач.
Когда рваться в бой
– Как проходит реабилитация после COVID-19? Что можно делать дома самому?
– При выписке из больницы пациенту рекомендуют лекарственные препараты. Есть и такие лекарства, которые необходимо принимать в течение двух-трёх недель и даже в течение месяца.
У пожилых есть склонность к образованию тромбов. Поэтому им после выписки из стационара, после острого периода заболевания надо обязательно продолжать принимать назначенные врачом разжижающие кровь препараты. Ни в коем случае после выписки из стационара нельзя резко прекращать такое лечение.

Дыхательную гимнастику, которую показывают врачи в стационаре, надо делать в меру. Слишком увлекаться ею, думаю, не надо, потому что у многих пациентов после выписки ещё остаётся поражение лёгких. То есть у каждого переболевшего, особенно пожилого, должна быть во время восстановительного периода своя нагрузка. Определить эту нагрузку может во время консультации терапевт или врач-реабилитолог.
Есть пациенту во время восстановления можно всё, но тут тоже важно соблюдать меру. Если человек захотел какое-то блюдо, пусть он его съест. Ограничений быть не должно. Захотел поспать – пусть поспит, если чувствует слабость – надо отдохнуть.
Но ни в коем случае во время восстановления нельзя посещать сауны, принимать горячие ванны, душ. Из водных процедур рекомендуем пациентам во время реабилитации только лёгкий тёплый душ.
Тем, кто привык заниматься спортом, месяц надо провести в спокойном режиме. И только потом потихоньку возвращаться к тренировкам, начиная с небольших нагрузок. И не надо сразу рваться в бой, на работу – лучше побыть немного дома, сходить в парк, в лес. Для дыхательной системы пожилых людей особенно полезны прогулки в хвойном лесу.
– Единственное средство, которое может защитить сейчас от коронавирусной инфекции, – вакцинация. У тех, кто сделал прививку, конечно же, есть риск заболеть. Но по своим пациентам я вижу, что те, кто вакцинировался, болеют не в тяжёлой форме, и у них болезнь легче поддаётся лечению. Такие пациенты не доходят до реанимации, они хорошо выздоравливают на обычном стандартном лечении.

НА ЗАМЕТКУ
Где в Казани провакцинироваться от COVID-19 и гриппа
В КДК им. Ленина с понедельника по пятницу с 8.00 до 18.00;
В ДК железнодорожников с понедельника по пятницу с 9.00 до 20.00.

ЦИФРЫ
По данным на 21 сентября в республике вакцинацию прошли 1 млн 062 071 человек.
555 татарстанским предприятиям, в которых выявлены очаги новой коронавирусной инфекции, Роспотребнадзор выдал предписания об обязательной вакцинации от COVID-19.
Со второго месяца после выздоровления от COVID-19 переболевшие коронавирусом могут пройти углублённую диспансеризацию в поликлиниках. То, что человек перенёс COVID-19, должно иметь официальное медицинское подтверждение. Углублённая диспансеризация поможет выявить возникшие из-за болезни осложнения, изменения в организме.

Сатурация крови кислородом измеряется специальным прибором — пульсоксиметром. С помощью этого экспресс-анализа врачи скорой помощи могут получить объективную информацию о состоянии дыхательной и кровеносной системы больного, а также оперативно принять решение о госпитализации и кислородной поддержке. Быстро сделать КТ легких не всегда представляется возможным. Если при COVID-19 у пациента явно снижена сатурация, это с наибольшей вероятностью говорит о вирусном поражении легких — пневмонии.
Измерение сатурации крови кислородом прибором пульсоксиметром позволяет бригадам скорой помощи определить тяжело больных пациентов с вероятно обширным поражением легких, вызванных COVID-19, а также оперативно принять решение о госпитализации и необходимой дополнительной кислородной поддержке.
Если у больного коронавирусом есть такой прибор дома, то он может проводить мониторинг самостоятельно, однако важно понимать, что пульсоксиметрия (измерение сатурации) не заменит визуальной оценки состояния легких (КТ легких), а неправильная интерпретация этого показателя может только напугать пациента, ввести в заблуждение бригаду скорой помощи или стоить больному жизни.
Пациенту с новой коронавирусной инфекцией и медикам нельзя ориентироваться исключительно на показатель сатурации — результат измерения сильно зависит от ряда сторонних факторов: чувствительности прибора, освещения, цвета кожи больного. Между тем, если опираться на этот показатель как на основной (без спирометрии и КТ) велика вероятность неадекватной оценки здоровья человека — при тяжелой пневмонии сатурация может некоторое время держаться в норме, а потом резко упасть. В ночное же время сатурация снижается даже у здорового человека.
В этом материале мы разберем основные вопросы, связанные с сатурацией при коронавирусе.
Что такое сатурация?
Под сатурацией понимается показатель насыщенности крови кислородом, который поступает из легочных альвеол. Вместе с кровью кислород транспортируется к органам и тканям. Снижение сатурации при COVID-19 говорит о гипоксемии, вероятной причиной которой является вирусно-инфекционное поражение легких. Гипотеза может быть подтверждена или опровергнута на компьютерной томографии — в ходе визуальной оценки легких.

Какая норма сатурации у здорового человека?
Нормой для здорового человека считается SpO2 = 95-99 (или 100)%. Норма сатурации крови кислородом зависит от индивидуальных особенностей организма человека, например, от наличия или отсутствия анемии, апноэ, хронических заболеваний дыхательной и сердечно-сосудистой систем, вредных привычек, возраста. Ночью у каждого человека сатурация снижается, причем различия бывают существенными. Например у людей с хроническими заболеваниями дыхательной системе (ХОБЛ, апноэ), адаптировавшихся к постоянной нехватке кислорода, показатель может упасть до 90% (в глубокой фазе сна).*
R.E. Gries, L.J. Brooks, Normal oxyhemoglobin saturation during sleep. How low does it go? K. Szabó, F. Ihász, The effect of reduced oxygen saturation during sleep on depression, 2020

Почему при коронавирусе снижается сатурация?
Если при коронавирусе сатурация ниже 95%, больного могут госпитализировать.
Зачем измеряют сатурацию при коронавирусе?
Сатурацию при коронавирусе измеряют, чтобы быстро выявить опасную для жизни гипоксемию. Таким образом определяют тяжесть заболевания и принимают решение о дальнейших действиях: госпитализация, кислородная поддержка, компьютерная томография.
Может ли пациент с симптомами коронавируса как-то заподозрить у себя нехватку кислорода в связи с пневмонией? Да.
Симптомы снижения сатурации
- Попробуйте задержать дыхание на несколько секунд — если вы не можете не дышать так долго как раньше, и это действие вызывает трудности, имеет смысл измерить сатурацию.
- У вас увеличились частота дыхания и сердцебиения.
- Кожа побледнела и приобрела синеватый оттенок (лицо, губы, кончики пальцев).
- Вы ощущаете сильную усталость и сонливость.
- Болит и кружится голова, появились проблемы с памятью и концентрацией внимания.
- У вас проявляются некоторые симптомы заболевания дыхательной системы: одышка, дискомфорт и непривычные ощущения в грудной клетке, покашливание.
Что делать, если упала сатурация?
Не паникуйте из-за снижения сатурации — нормальные жизненные показатели можно быстро восстановить, и даже значение 70% в течение нескольких дней совместимо с жизнью, причем шансы могут быть даже выше, если у пациента, например, хроническая обструктивная болезнь легких, и к низкому уровню кислорода его организм уже адаптировался. Сатурация может падать несколько дней.
Почему данные пульсоксиметрии могут вводить в заблуждение?
Важно понимать, что на результат пульсоксиметрии могут влиять: чувствительность прибора (в т.ч. заряд батареи), освещение, цвет кожи пациента (чем темнее, тем выше будет показатель, что не отражает реального положения дел).

Когда нужна госпитализация и кислородная поддержка?
- Если показатель упал до 93%, и больной чувствует себя плохо (выражена гипоксемия, дыхательная недостаточность, респираторная симптоматика).
- При значительном проценте поражения легких на КТ (> 50%, при КТ-3, КТ-4).
- Пожилой возраст пациента.
- Сопутствующие хронические заболевания дыхательной системы.
- Сопутствующие хронические заболевания сердечно-сосудистой системы.
- Изначально низкая сатурация на фоне анемии.
- Беременным женщинам.
- Пациентам с иммунодефицитом.
- Пациентам с ожирением.
- При сахарном диабете.
Снижение сатурации опасно прежде всего для этих групп пациентов.
Если у госпитализированного пациента сатурация низкая и не поднимается даже с кислородом, то согласно действующим рекомендациям врачей-реаниматологов, больному проводится интубация трахеи.
Можно ли самостоятельно быстро поднять сатурацию?
До приезда скорой помощи и оксигенотерапии больной может принять следующие меры:
1. Сделайте дыхательные упражнения
Сядьте прямо, опустите плечи, выпрямитесь и постарайтесь расслабиться.
Упражнение 1
- Поднимите одну руку вверх и возьмитесь за торшер / перекладину / ручку двери, чтобы зафиксировать положение руки.
- Другую руку положите на диафрагму. Глубоко дышите, приподнимая диафрагму на вдохе.
Упражнение 2
- Продолжайте держать одну руку вверх, другую держите вытянутой вперед.
- На вдохе поворачивайте корпус в сторону вытянутой прямо руки (если поднята левая рука — поворачивайте корпус влево и наоборот).
Упражнение 3
- Глубоко дышите с одной поднятой вверх рукой. Рука зафиксирована на любом предмете (торшер) или стене.
Откройте окна и проветрите помещение.
Лежите до 30 минут на животе.
Важно! Пожилым пациентам ввиду индивидуальных анатомических особенностей лежать на животе нельзя — возможно сдавливание дыхательного органа.
Нет данных, что какие-либо медикаменты способны эффективно повысить у больного коронавирусом сатурацию. Однако при отсутствии индивидуальной непереносимости и наличии в домашней аптечке аспирина, допустимо использование этого препарата.
Прием антикоагулянта аспирина ассоциируется со снижением потребности в механической вентиляции легких и в переводе в отделение интенсивной терапии, а также со снижением смертности пациентов, госпитализированных с COVID-19.

Как поднять сатурацию после вирусной пневмонии?
Если и после перенесенного коронавируса сатурация немного снижена, то это нормально — легочной ткани требуется время на восстановление прежней жизненной емкости дыхательного органа. Крайне полезны дыхательная гимнастика (см. комплекс дыхательных упражнений Стрельниковой) и прогулки на свежем воздухе с умеренными физическими нагрузками.
Для предотвращения агрессивного спаечного процесса в легких пациентам с выраженными на КТ фиброзными изменениями; обычно при КТ-4, КТ-3, реже при КТ-2 и очень редко при КТ-1 назначается антиоксидантная терапия пневмофиброза, которая включает диету, обогащенную антиоксидантами, ацетилцистеин, витамины группы Е (если нет аллергии).
Для уточнения диагноза и причин сниженной сатурации, после коронавируса важен КТ-контроль.
Когда еще у человека снижена сатурация?
- При пороках сердца;
- При гиповентиляции легких (при замедлении частоты выдохов и вдохов);
- При анемии;
- При хронических заболеваниях легких и бронхов (ХОБЛ, эмфизема);
- Если снижена концентрация кислорода в воздухе;
- При диффузных нарушениях;
- При избыточных нагрузках;
- При курении;
- При избыточном весе;
- При перепадах атмосферного давления;
- В ночные часы (с 3 до 7 часов) и фазе глубокого сна;
- Когда он находится под общей анестезией.
Как измеряют сатурацию?
Сатурацию измеряют пульсоксиметром. Мобильными приборами оснащены бригады скорой помощи. Приобрести его можно и для домашнего мониторинга. Прибор напоминает прищепку, которая крепится на палец.
В течение минуты датчик со светодиодами считывает данные, а именно цвет крови (гемоглобина), который меняется в зависимости от сатурации, а также специфический пульсирующий световой сигнал, меняющийся в зависимости от изменений артериального давления.
На дисплее пульсоксиметра отображаются две цифры — верхняя показывает процент кислорода в крови, нижняя — пульс.
Сатурацию измеряют в положении сидя или лежа, рука пациента должна лежать на поверхности, а не висеть в воздухе.
В больницах также используются инвазивные приборы, с помощью которых лаборанты определяют газовый состав крови. Для этого осуществляется ее забор из артерии или вены.
Ошибается ли пульсоксиметр?
Да, результат будет ложным или искаженным, если:
- Прибор некачественный и обладает низкой чувствительностью;
- У прибора садятся батарейки;
- Человеку измерили сатурацию сразу после нагрузок или тяжелой работы;
- У больного холодные руки;
- Ногти покрыты гель-лаком;
- На больном маска, которая плохо пропускает воздух.
Текст подготовил
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson's disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
Мы перезвоним, подберём удобное для записи время и ответим на вопросы.
Оператор обрабатывает входящие заявки с 8:00 до 22:00
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
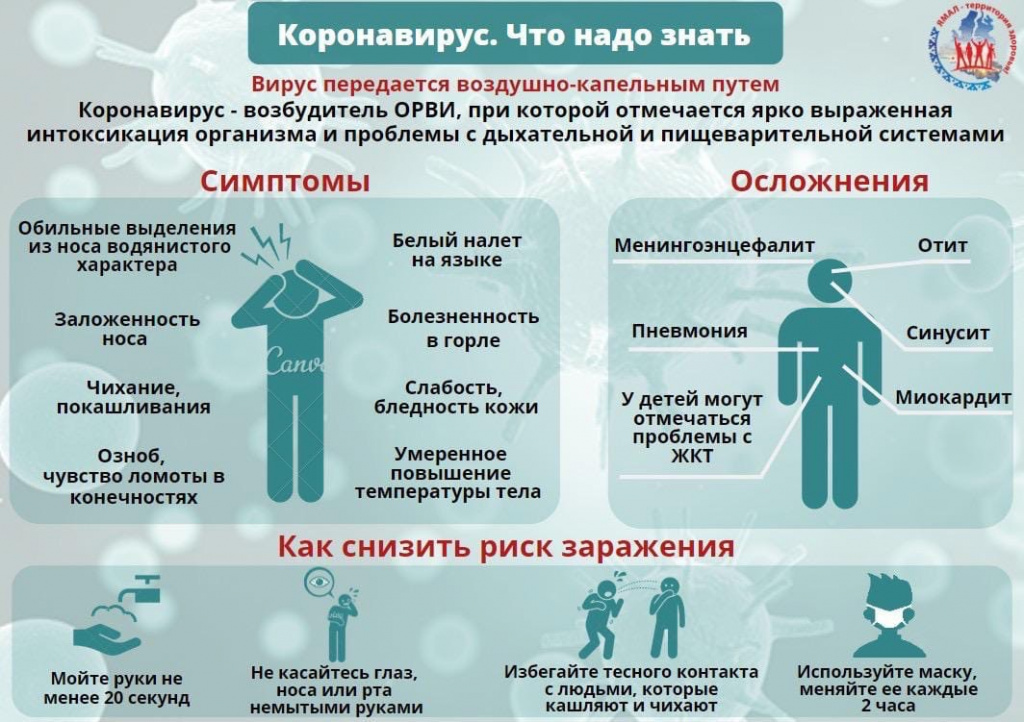
Коронавирусная инфекция по-разному влияет на организм мужчин и женщин. Это объясняется природными особенностями. При этом риски заражения при несоблюдении правил индивидуальной защиты абсолютно одинаковые, но показатели смертности среди мужчин выше. Для положительного прогноза важно своевременно заметить первые признаки болезни и начать правильное лечение.
Первые признаки
На протяжении инкубационного периода коронавирусная инфекция не проявляется никакими симптомами. Для заболевания COVID-19 – это время составляет от 2 до 14 дней. Но уже сразу после заражения человек становится бессимптомным носителем инфекции. Как правило, явные признаки болезни у женщин появляются на 4-5 день. Но заподозрить заражение можно раньше по общему, якобы беспричинному, ухудшению самочувствия.
Практически сразу после заражения коронавирусом может появиться:
Утрата или снижение обоняния.
Расстройство пищеварительной системы.
Ухудшение общего психологического состояния.
Первоначальными основными симптомами после окончания инкубационного периода являются следующие признаки:
Повышенная температура до 37,5°С.
Сухой кашель и першение в горле.
Боли в суставах и мышцах.
Чувство сдавливания в груди и одышка.
Симптомы у беременных
Риски заражения коронавирусом для беременных женщин такие же, как и для других взрослых людей. Но в силу ослабления иммунитета в период вынашивания ребенка, первоначальные признаки COVID-19 могут быть более явными. Но при этом многие будущие мамы могут их не заметить, так относят общее ухудшение состояния и повышенную утомляемость к возможной адаптации организма к беременности.
На первых неделях такие симптомы как одышка, небольшая температура, тошнота являются характерными для раннего токсикоза. Следует помнить о том, что беременные, в силу увеличения нагрузки на организм и ослабления иммунитета, больше подвержены заражению в сравнении с другими категориями женщин. Это значит, что при появлении настораживающих симптомов, характерных для коронавирусной инфекции нужно обязательно пройти тестирование.
При своевременно начатом лечении удается снизить вероятность тяжелого развития заболевания. Это позволит минимизировать риски развития внутриутробных патологий у плода. На сегодняшний день передача вируса через плаценту не подтверждена, опасность могут представлять используемые для лечения медикаментозные средства. Поэтому при легком течении болезни, когда не нужно принимать сильнодействующих препараты, угроз для будущего ребенка нет.
Симптомы у молодых женщин до 30 лет
У молодых женщин с хорошим иммунитетом, как правило, COVID-19 протекает в легкой форме. При этом начальные симптомы могут быть незаметными. Часто инфекцию обнаруживают при случайном тестировании, которое проводится по необходимости. Понимая это, женщины в молодом возрасте должны следить за своим состоянием, чтобы не пополнять ряды бессимптомных носителей, которые несут угрозу для здоровых людей, не находясь в самоизоляции.
Первые признаки болезни, в этом случае, могут оказаться единственными на протяжении всего периода присутствия вируса в организме. Это следующие респираторные проявления:
Болезненность при глотании.
Першение в горле, которое вызывает легкое подкашливание.
Температура у женщин до 30 лет повышается не всегда, а вся симптоматика наблюдается не более недели. Но при наличии сопутствующих болезней состояние при заражении коронавирусом может ухудшиться независимо от возраста.
Симптомы у женщин после 40 лет
У женщин старше 40 лет признаки COVID-19 могут быть связаны с различными нарушениями в работе органов и систем. Это, как правило, возникает при наличии различных хронических заболеваний. Дополнительно после инкубационного периода возникают:
Сбои в работе миокарда.
Нарушение сердечного ритма.
Проблемы с функционированием почек.
Симптомы у пожилых женщин
Коронавирусная инфекция очень опасна для женщин пожилого возраста. Это связано с тем, что после 60 происходят возрастные изменения, которые приводят к ослаблению иммунитета. На фоне этого могут развиваться различные хронические болезни.
Очень часто уже сразу после заражения первые симптомы ярко выражены и узнаваемы. В частности, может подняться высокая температура тела и появиться одышка. В группе риска находятся женщины с хроническими сердечно-сосудистыми заболеваниями и другими патологиями. При появлении симптомов COVID-19 для этой категории пациентов показана госпитализация.
Механизмы передачи
Заболевание COVID-19 вызывает штамм коронавируса SARS-CoV-2. В особо тяжелых случаях возникает пневмония, угрожающая жизни. Опасность данной инфекции заключается в ее быстром распространении. Это привело к тому, что Всемирной организацией здравоохранения была объявлена пандемия, которая коснулась большинства стран земного шара.
Зная, каким способом передается опасный вирус, можно минимизировать вероятность заражения и прервать цепочку распространения инфекции. Источниками инфекции являются больные люди. При этом определенная часть зараженных пациентов – это бессимптомные носители.
Механизмы передачи коронавируса:
Аэрозольный. Инфекция распространяется воздушно-капельным или воздушно-пылевым путем. Это происходит в процессе беседы, чихания и кашля на расстоянии около 1,5 м, а также с частицами пыли, которые присутствуют в воздухе.
Контактный. Вирус попадает в дыхательные пути, если прикоснуться к зараженным участкам тела или поверхности предметов, а затем к области в зоне рта или носа.
Фекально-оральный. В основном заражение происходит при несоблюдении гигиенических правил после посещения туалета.
В период пандемии необходимо проводить самопроверку ежедневно. Так как температура не всегда может ощущаться при легком течении заболевания, то ее следует измерять. Кроме этого нельзя оставлять без внимания повышенную утомляемость и затрудненность дыхания. При возникновении подозрения на заражение необходимо самоизолироваться.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Читайте также:
- Какая пенсия у чернобыльцев в россии
- Могут ли заблокировать пенсионную карту за долги по жкх
- В чем заключается главное отличие реформированной системы обязательного пенсионного страхования
- Что такое ипм пенсионный фонд
- Может ли доверенность на получение пенсии быть заверенная главой сельского поселения

