Родовая травма шеи берут ли в армию
Обновлено: 25.06.2024
рассмотрев в судебном заседании административное исковое заявление Корнеева Д.А. к председателю призывной комиссии Исилькульского муниципального района Омской области, отделу военного комиссариата Омской области по Исилькульскому району о признании незаконным решения призывной комиссии,
Истец обратился в суд с указанным административным исковым заявлением в обоснование указав, что состоит на воинском учете в отделе военного комиссариата Омской области по Исилькульскому району. Более, года его беспокоит состояние здоровья, а именно: боли в спине, усиливающиеся при нагрузке, при нахождении в вертикальном положении более часа, а так же сразу после сна.
29 августа 2017 года на основании МРТ ему выставлено заключение - МР картина дегенеративно дистрофических изменений шейного, грудного и пояснично-крестцового отделов позвоночника. Протрузии дисков Тh6/Тh7, Тh7/Тh8, Тh8IТh9, L3/L4, L4/L5, L5/S1. Признаки гидромиелии в шейном отделе. Спондилоартроз. Асимметричное стояние зубовидного отростка.
На основании рентгенографии от 8 октября 2017 года выставлено заключение признаки остеохондроза, унковертебрального артроза сегментов С2-3, С3-4, С5-6, спондилоартроз шейного отдела позвоночника. Сколиоз верхнегрудного отдела позвоночника 1ст.
По своему диагнозу истец находится на учете в больнице по месту жительства, постоянно обращается за медицинской помощью, проходит лечение, что подтверждается записями в амбулаторной карте.
15 ноября 2017 года истцом было подано заявление на выдачу копии решения призывной комиссии по Исилькульскому району Омской области, в результате был выдан лист медицинского освидетельствования, в котором указано, что он признан годным к военной службе с незначительными ограничениями. В настоящий момент отправка в войска назначена на 20.11.2017г..
По завершении обследования составляется медицинское заключение о состоянии здоровья гражданина.
Административный истец Корнеев Д.А. в судебное заседание не явился, ходатайствовал о рассмотрении дела в его отсутствии.
Согласно ст. 5.1 указанного Закона граждане при постановке на воинский учет, призыве на военную службу проходят медицинское освидетельствование врачами-специалистами: терапевтом, хирургом, №, окулистом, оториноларингологом, стоматологом, а в случае необходимости врачами других специальностей. Врачи, руководящие работой по медицинскому освидетельствованию. граждан, подлежащих призыву на военную службу, по результатам медицинского освидетельствования дают заключение о годности гражданина к военной службе по следующим категориям:
А - годен к военной службе, Б - годен к военной службе с незначительными ограничениями, В - ограниченно годен к военной службе, Г - временно не годен к военной службе, Д - не годен к военной службе.
Согласно пункту 13 Положения о призыве на военную службу граждан Российской Федерации, утвержденного Постановлением Правительства РФ от ДД.ММ.ГГГГ №, призывная комиссия принимает решение в отношении призывника только после определения категории годности его к военной службе. В случае невозможности дать медицинское заключение о годности призывника к военной службе на месте призывник по решению призывной комиссии или военного комиссара направляется на амбулаторное или стационарное медицинское обследование в медицинское учреждение, после которого ему назначается явка на повторное медицинское освидетельствование и заседание призывной комиссии с учетом предполагаемого срока завершения указанного обследования.
Заявителем Корнеевым Д. А. 17.10.2017г. не представлены доказательства, свидетельствующие о наличии у него заболевания на момент проведения медицинского освидетельствования, дающего право на освобождение от призыва на военную службу, как и доказательств того, что общие клинические исследования могли бы выявить у него заболевание, дающее ему право на отсрочку. Также заявитель не представил доказательств того, что отсутствие результатов клинико-инструментальных обследований при медицинском освидетельствовании повлекло принятие неправильного медицинского заключения о его годности к военной службе. Учитывая выше изложенное, считает его заявление необоснованным.
На основании медицинского заключения о состоянии здоровья гражданина №, листа медицинского освидетельствования от ДД.ММ.ГГГГ, вынесенного в отношении Корнеева Д.А., листа медицинского освидетельствования от ДД.ММ.ГГГГ, вынесенного в отношении Корнеева Д.А., установлено, что заболевание, которое имеется у Корнеева Д.А., попадает под действие статьи 66-д графы 1 дополнительных требований к состоянию здоровья граждан (Приложение к Положению о военно-врачебной экспертизе, утвержденное постановлением Правительства РФ № от ДД.ММ.ГГГГ). Категория годности к военной службе по ст. 66-д - годен к военной службе с незначительными ограничениями. Решение о категории годности к военной службе - годен к военной службе (протокол № от ДД.ММ.ГГГГ) отменено областной призывной комиссией.
Просил в удовлетворении заявленных требованиях истцу отказать.
Состав призывной комиссии определен в Приложении № к распоряжению от ДД.ММ.ГГГГ №-р.
В силу ст. 5.1 указанного Закона граждане при постановке на воинский учет, призыве на военную службу проходят медицинское освидетельствование врачамиспециалистами: терапевтом, хирургом, невропатологом, №, окулистом, оториноларингологом, стоматологом, а в случае необходимости - врачами других специальностей. Врачи, руководящие работой по медицинскому освидетельствованию граждан, подлежащих призыву на военную службу, по результатам медицинского освидетельствования дают заключение о годности гражданина к военной службе по следующим категориям: А - годен к военной службе; Б - годен к военной службе с незначительными ограничениями; В - ограниченно годен к военной службе; Г - временно не годен к военной службе; Д - не годен к военной службе.
Согласно пункту 13 Положения о призыве на военную службу граждан Российской Федерации, утвержденного Постановлением Правительства РФ от ДД.ММ.ГГГГ №, призывная комиссия принимает решение в отношении призывника только после определения категории годности его к военной службе.
В случае невозможности дать медицинское заключение о годности призывника к военной службе на месте призывник по решению призывной комиссии или военного комиссара направляется на амбулаторное или стационарное медицинское обследование в медицинское учреждение, после которого ему назначается явка на повторное медицинское освидетельствование и заседание призывной комиссии с учетом предполагаемого срока завершения указанного обследования.
Аналогичное правило установлено п. 20 Положения о военно-врачебной экспертизе, утвержденного Постановлением Правительства РФ от ДД.ММ.ГГГГ №.
Заявителем Корнеевым Д. А. ДД.ММ.ГГГГ не представлены доказательства, свидетельствующие о наличии у него заболевания на момент проведения медицинского освидетельствования, дающего право на освобождение от призыва на военную службу, как и доказательств того, что общие клинические исследования могли бы выявить у него заболевание, дающее ему право на отсрочку. Также заявитель не представил доказательств того, что отсутствие результатов клинико-инструментальных обследований при медицинском освидетельствовании повлекло принятие неправильного медицинского заключения о его годности к военной службе. Учитывая, выше изложенное, считаю его заявление необоснованным.
Решение призывной комиссии - годен к военной службе (протокол № от ДД.ММ.ГГГГ) отменено призывной комиссией .
В связи, с тем, что решения в отношении призывника Корнеева Д.А. принимались соответствующими призывными комиссиями, а не военным комиссариатом и считает, что военный комиссариат и , а также военный комиссариат по данному делу являются ненадлежащими ответчиками.
Просила суд отказать Корнееву Д.А. в удовлетворении его заявления.
Ответчик военный комиссар и ФИО2 доверил дело рассмотреть в его отсутствии, указав, что доводы, изложенные в отзыве на административное исковое заявление поддерживают в полном объёме.
Выслушав представителя ответчика -призывной комиссии Исилькульского муниципального района С.М.Тарасова, исследовав материалы дела суд приходит к следующему.
Из положений ст. 218 ч.1 КАС РФ следует, что гражданин, организация, иные лица могут обратиться в суд с требованиями об оспаривании решений, действий (бездействия) органа государственной власти, органа местного самоуправления, иного органа, организации, наделенных отдельными государственными или иными публичными полномочиями (включая решения, действия (бездействие) квалификационной коллегии судей, экзаменационной комиссии), должностного лица, государственного или муниципального служащего (далее - орган, организация, лицо, наделенные государственными или иными публичными полномочиями), если полагают, что нарушены или оспорены их права, свободы и законные интересы, созданы препятствия к осуществлению их прав, свобод и реализации законных интересов или на них незаконно возложены какие-либо обязанности. Гражданин, организация, иные лица могут обратиться непосредственно в суд или оспорить решения, действия (бездействие) органа, организации, лица, наделенных государственными или иными публичными полномочиями, в вышестоящие в порядке подчиненности орган, организацию, у вышестоящего в порядке подчиненности лица либо использовать иные внесудебные процедуры урегулирования споров.
В соответствии со ст. 5.1 указанного Закона граждане при постановке на воинский учет, призыве на военную службу проходят медицинское освидетельствование врачамиспециалистами: терапевтом, хирургом, невропатологом, №, окулистом, оториноларингологом, стоматологом, а в случае необходимости - врачами других специальностей. Врачи, руководящие работой по медицинскому освидетельствованию граждан, подлежащих призыву на военную службу, по результатам медицинского освидетельствования дают заключение о годности гражданина к военной службе по следующим категориям: А - годен к военной службе; Б - годен к военной службе с незначительными ограничениями; В - ограниченно годен к военной службе; Г - временно не годен к военной службе; Д - не годен к военной службе.
Из положений п. 13 Положения о призыве на военную службу граждан Российской Федерации, утвержденного Постановлением Правительства РФ от ДД.ММ.ГГГГ №, следует, что призывная комиссия принимает решение в отношении призывника только после определения категории годности его к военной службе. В случае невозможности дать медицинское заключение о годности призывника к военной службе на месте призывник по решению призывной комиссии или военного комиссара направляется на амбулаторное или стационарное медицинское обследование в медицинское учреждение, после которого ему назначается явка на повторное медицинское освидетельствование и заседание призывной комиссии с учетом предполагаемого срока завершения указанного обследования.
Из медицинского заключения о состоянии здоровья гражданина Корнеева Д.А., 14.02.1995г., листа медицинского освидетельствования от ДД.ММ.ГГГГ, вынесенного в отношении Корнеева Д.А., установлено, что заболевание, которое имеется у Корнеева Д.А., попадает под действие статьи 66-д графы 1 дополнительных требований к состоянию здоровья граждан (Приложение к Положению о военно-врачебной экспертизе, утвержденное постановлением Правительства РФ № от ДД.ММ.ГГГГ). Категория годности к военной службе по ст. 66-д - годен к военной службе с незначительными ограничениями. Решение о категории годности к военной службе - годен к военной службе (протокол № от ДД.ММ.ГГГГ) отменено областной призывной комиссией.
К распространенному спондилезу и остеохондрозу относятся поражение 2 и более отделов позвоночника, к ограниченному- поражение2-3 позвонковых сегментов одного отдела позвоночника, к изолированному-одиночные поражения.
То есть расписанием болезней подтверждается, что согласно выставленного Корнееву Д.А диагноза он признан годным к военной службе с незначительными ограничениями.
У суда нет оснований не доверять медицинскому заключению, подписанному комиссией врачей специалистов, подтвержденному магнитно-резонансной томографией и рентгенографией позвоночника.
Исходя из изложенного и руководствуясь ст.ст. 175, 227 КАС РФ, суд
В удовлетворении административного искового заявления Корнееву Д. А. отказать.
Решение может быть обжаловано в апелляционном порядке в Омский областной суд в течении месяца со дня изготовления мотивированного решения суда, путем подачи жалобы в Исилькульский городской суд.
Мотивированное решение суда изготовлено 14.12.2017г
Истцы:
Ответчики:
Военный комиссариат Омской области (подробнее)
Отдел военного комиссариата по Омскому району Омской области (подробнее)
Военный комиссариат г. Исилькуль Исилькульского района Омской области (подробнее)
Призывная комиссия г. Исилькуль Исилькульского района Омской области (подробнее)
Что такое родовая травма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Курышова О.С., остеопата со стажем в 26 лет.
Над статьей доктора Курышова О.С. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Родовая травма — это повреждения тканей и органов ребёнка, вызванные механическими силами во время родов, и целостная реакция организма на эти повреждения, сопровождающаяся нарушением механизмов компенсации и приспособления [1] .
Во время родов маме и малышу приходится вместе преодолевать возникающие трудности. Мир, в котором рос, развивался и жил малыш внутриутробно, вдруг становится каким-то маленьким, тесным, сдавливающим, подталкивающим куда-то в страшную неизвестность. И двери в этот Новый мир не всегда открываются легко и непринуждённо. Поэтому в процессе родов может случится повреждение. Чаще всего его сразу замечают и принимают необходимые меры, а иногда возникает минимальная, скрытая травма, которая проявится только в дальнейшем.
Спрогнозировать течение родов и их последствия, к сожалению, очень трудно. Никто не застрахован от внезапных проблем и ошибок. Даже спокойные роды, прошедшие нормально и обошедшиеся без травм, оказывают влияние на организм новорождённого, так как тело ребёнка подвергается давлению, да и сам малыш проводит колоссальную работу, пробираясь на свет.
Причин травмирования младенца при рождении множество. К травмам может привести образ жизни мамы, неблагополучное течение беременности, инфекции, аномалии развития плода, несоответствие размера головки ребёнка и таза мамы, вмешательство врачей, введение роженице препаратов для ускорения родов или обезболивания, операция кесарева сечения и вмешательство природы, случая [12] .
По статистике, около 18 % малышей получают различные повреждения при рождении. Но статисты полагают, что показатель существенно занижен, поскольку диагностика родовых повреждений в роддомах России проводится очень редко. Зачастую педиатры и неонатологи списывают тревожные симптомы на врождённые патологии и неверный уход за младенцем.
Дело в том, что для диагностирования родовой травмы необходим комплекс обследований и анализов, которые назначаются чаще всего только при очевидных повреждениях. На деле же показатель травм различной степени очень высок: более 80 % новорождённых получают как микроповреждения, так и серьёзные травмы.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы родовой травмы
Травмироваться во время родов могут как головка младенца, так и позвоночник, внутренние органы, мягкие ткани, кости и суставы.
Серьёзные травмы приводят к внешне заметным нарушениям, которые видны врачам и персоналу роддома сразу после рождения. Микротравмы и скрытые повреждения, не очевидные на первый взгляд, таят в себе ещё большую опасность, поскольку могут остаться незамеченными и стать незаподозренной первопричиной дальнейших проблем со здоровьем малыша.
Есть несколько групп признаков, которые указывают на наличие родовой травмы:
- Признаки травмирования мягких тканей: царапины, ссадины, синяки, опухлость, отсутствие пульсации и безболезненность родничка, желтуха и анемия.
- Признаки травмирования костной системы: отёк, припухлость, малоактивность повреждённой конечности, боль, беспокоящая ребёнка и выливающаяся в постоянный сильный плач.
- Признаки внутричерепной травмы: слабость, скачки температуры, удушье, спонтанное движение конечностей и глаз, судороги, выпячивание родничка, сонливость, тихий крик, деформации, укорочение рук и ног.
- Признаки травм внутренних органов: вздутие живота, слабость в мышцах, слабые рефлексы, частые срыгивания и рвота, низкое давление, артериальная гипотония.
- Признаки нарушений центральной нервной системы (ЦНС): вялость, слабость рефлексов и мышц, тихий крик, потливость, одышка, выгнутость груди, воспаление лёгких, искривление рта, затруднение сосания, смещение глазного яблока.
Если обнаруживаются несколько симптомов одной из этих групп, а хуже того — нескольких групп, то это повод заподозрить родовую травму и как можно скорее принять меры для её диагностирования и лечения. Их нельзя игнорировать, особенно когда состояние малыша не улучшается даже после вмешательств врачей. Ведь в таком случае устранять нужно не симптомы, а первопричину.
Чаще всего в процессе родов возникают повреждения головы младенца, приводящие к поражениям ЦНС: головного и спинного мозга, периферической нервной системы. При обнаружении подобных патологий у ребёнка требуется уточнить и доказать, что именно травма во время родов привела к появлению нарушений. Только при подтверждении данного факта можно выставлять диагноз "родовая травма" [2] .
Патогенез родовой травмы
По причине возникновения родовые травмы принято делить на неонатальные, спонтанные и акушерские.
Неонатальная родовая травма возникает из-за аномалий и патологий плода, которые можно диагностировать ещё на этапе беременности с помощью УЗИ, что позволяет предотвратить травму при появлении малыша на свет. Этот тип травмы также может появиться из-за проблем со здоровьем мамы во время вынашивания плода, быстрых или затяжных родов и т. д.
Спонтанная родовая травма наступает при обычных физиологических родах. Она связана со сбоями в родовом процессе или внешними факторами.

К травме зачастую приводит совокупность этих факторов, которые нарушают нормальное течение родов, и застраховаться от возможного сбоя биомеханики процесса рождения, к сожалению, невозможно.
Родовые травмы нередко возникают во время родов при тазовом предлежании плода, причём как у малыша (разрывы мозжечкового намёта, кровоизлияния, субдуральные гематомы, повреждение органов брюшной полости, спинного мозга и других), так и у матери (разрывы шейки матки, влагалища и промежности, повреждение костного таза) [3] [11] .
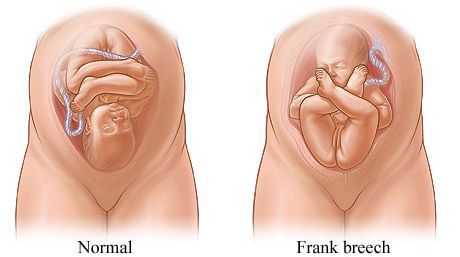
Отдельно стоит сказать о методах стимуляции родов и популярной в последнее время эпидуральной анестезии. Применение различных стимуляций не может не вносить коррективы в родовой процесс. Например, введение окситоцина делает схватки интенсивнее, что сказывается на младенце, который получает тройную нагрузку давления, проходя родовые пути. А эпидуральная анестезия ослабляет мышцы таза, уменьшая опору для головки малыша и заставляя его проделывать ещё более сложный путь к рождению.
Любое вмешательство, любая деталь имеет значение в процессе рождения и пройти незаметно, увы, не может. Тем более грубое или необоснованное вмешательство, например, такое, как кесарево сечение без серьёзных показаний.
Данная операция нарушает естественный, заложенный природой механизм появления ребёнка на свет. Младенец лишается возможности плавно войти в этот мир: его резко вырывают из привычной тёплой водной среды в непривычный воздушный мир, и это, безусловно, приводит к последствиям для дальнейшей жизни.
Классификация и стадии развития родовой травмы
Родовые травмы условно делят на два вида:
- механические — вызванные действиями акушера или внешними факторами;
- гипоксические — связаны с повреждением, вызвавшим гипоксию (кислородное голодание).
По месту локализации различают четыре вида родовых травм:
- Травмы нервной системы (центральной и периферической). К ним относят внутричерепные и спинальные кровоизлияния, причём последние возникают чаще [11] . К внутричерепным родовым травмам относят эпидуральные, субдуральные кровотечения и разрыв намёта мозжечка с кровоизлиянием в заднюю черепную ямку. При присоединении к таким нарушениям соматической и инфекционной патологии прогноз травмы ухудшается. К спинальной родовой травме относят кровоизлияния в спинной мозг и его оболочки, эпидуральную клетчатку при надрыве или повышенной проницаемости сосудов, частичный или полный разрыв спинного мозга.
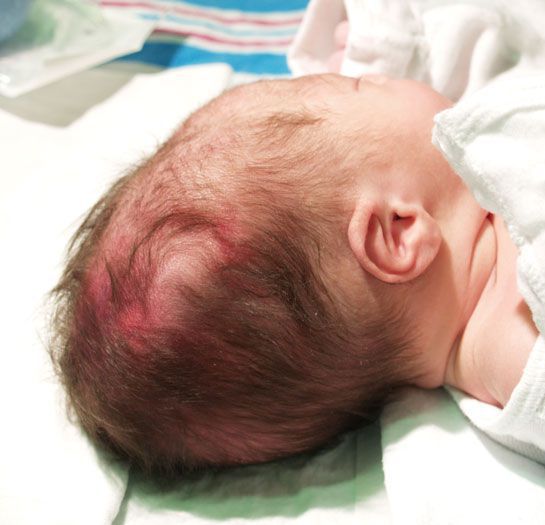
- Травмы мягких тканей (родовая опухоль и кефалогематома). Родовая опухоль образуется из-за разницы между внутриматочным и атмосферным давлением, в связи с чем участок мягкой ткани отекает и возникают мелкие петехиальные кровоизлияния. Через 1-2 дня такая опухоль рассасывается. Кефалогематома возникает при кровоизлиянии под надкостницу черепа, она ограничена пределами одной кости. Рассасывается медленно. При проникновении инфекции и нагноении может развиться гнойный менингит.
- Травма костной системы (переломы, вывихи). Кости черепа в основном повреждаются в области темени, где можно обнаружить впадины, трещины, и иногда переломы. Частой травмой костей скелета является перелом ключицы.
- Травма внутренних органов (сдавления, разрывы). Чаще всего травмируются печень, селезёнка и надпочечники [4] .
Осложнения родовой травмы
При неблагоприятном течении родов травма плода может привести к серьёзным поражениям головного и спинного мозга, костей и позвоночника. В результате этого возникают тяжёлые неврологические заболевания (ДЦП), отставание в умственном развитии, наступает инвалидность и даже смерть [6] .
В целом все болезни, возникающие в детстве, юности, зрелости и старости, не спонтанны. В 98 % случаев они являются закономерными этапами развития единого патологического процесса, начало которому положено ещё во младенчестве при появлении родовой травмы [5] .
Изначальные деформации укрепляются в организме, приводя к ещё большим проблемам, которые углубляются, усугубляются и со временем становятся необратимыми. Так, первичные нарушения зрения приводят к слепоте, а детское нарушения осанки — к вегетососудистой дистонии, сколиозу, проблемам со зрением и слухом, головным болям и хроническим заболеваниям.
Психологи и психоаналитики говорят также о психологических последствиях родовой травмы, которые сопровождают людей и во взрослой жизни. Отсюда — наши страхи, комплексы, депрессии, тревожность. Рождение само по себе является шоком, стрессом, болью для нового человека, из-за чего оно отпечатывается на подсознательном уровне, оказывая влияние на нашу жизнь, отношения с собой и окружающим миром, заставляя мозг как бы переживать эти ощущения снова и снова, пытаясь освободиться от замкнутого круга.
Поэтому стоит говорить о совокупности последствий, которые отпечатываются на самом глубинном уровне и неизбежно отражаются на физическом здоровье.
Только вовремя распознав и приняв необходимые меры, можно минимизировать или устранить последствия родовых травм, а в идеале — их предупредить. И чем раньше родители обнаружат симптомы родовой травмы и обратятся к специалистам для установления первопричины нарушений у малыша, тем легче будет преодолеть последствия болезни, обеспечить ребёнку, а значит и будущему взрослому, здоровую жизнь.
Диагностика родовой травмы
Для диагностики врач первым делом должен выяснить, поговорив с мамой и проверив лично, руками, не получил ли ребёнок родовой травмы, а если да, то где она локализована и насколько тяжела. При необходимости назначаются дополнительные обследования — УЗИ, ЭЭГ, рентгенографию, офтальмоскопию и другие. Однако они не всегда позволяют обнаружить повреждения. Например, небольшое смещение косточки невозможно увидеть и диагностировать, но эта вроде бы мелочь нарушает целостную работу организма, приносит ребёнку беспокойство и боли. Такие небольшие нарушения редко связывают с проблемами во время родов, а относят к другим факторам или к норме, не обращая должного внимания ("перерастёт"). В связи с этим большинство травм не фиксируется в карточке малыша.
Чаще всего специалисты диагностируют и лечат такие последствия родовой травмы, как кривошея, сколиоз, нарушения речи, сна, аппетита, чрезмерная возбудимость и т. д. Но не устранив истинную, изначальную причину этих симптомов, помочь организму трудно.
Диагностикой и лечением родовой травмы занимаются не только педиатры и неонатологи, но и остеопаты. Они могут обнаружить механические повреждения черепа и головного мозга, в том числе незначительное смещение костей черепа, которое осталось незамеченным при обследованиях, а также снять физические и психосоматические последствия травмы.
Лечение родовой травмы
Помимо хирургических и медикаментозных методов лечения, а также любви и заботы, огромную роль в устранении и минимизации последствий родовой травмы, особенно тяжёлой, играет физическое воздействие на тело — массаж, лечебная физкультура, мануальные техники, работа остеопата. Это процедуры укрепляют мышцы, налаживают обменные процессы и кровообращение, помогают восстановить скоординированность движений и подвижность конечностей, исправляют сколиоз, а также в целом укрепляют тело и организм.

Остеопатия рассматривает организм, как единое целое, систему, малейшее повреждение в которой нарушает работу всего организма, а родовые травмы — как первопричину большинства проблем с самочувствием и развитием детей.
Чем раньше малыш окажется в руках остеопата, тем больше вероятность того, что травма ещё не оказала необратимое влияние на организм и развитие ЦНС и можно устранить или как минимум сгладить её последствия.
С помощью профессиональных манипуляций врач выявляет место смещения косточки, помогает восстановить её положение в черепе и кровообращение мозга. Методы воздействия — немедикаментозные, щадящие, бережные, а действия врача не приносят ребёнку стресса и боли, что также оказывает положительное влияние на процесс восстановления [7] .
Если случай нетяжёлый, то после курса лечения поставленный диагноз снимается, но прежде это нужно подтвердить при помощи инструментального исследования (например, МРТ). При тяжёлой травме или несвоевременном обращении за помощью сеансы помогут значительно улучшить состояние маленького пациента.
Травмы при родах часто получают и роженицы, поэтому им также необходима помощь в устранении последствий.
Прогноз. Профилактика
Прогноз выздоровления после родовой травмы зависит от тяжести повреждений, а также от своевременно оказанной помощи, грамотной диагностики и терапии. Полностью избежать последствий при правильном лечении удаётся у 70-80 % детей. Могут оставаться небольшие проявления — отголоски травмы, отдельно поддающиеся лечению: беспокойство, энурез, головные боли, проблемы с аппетитом и т. п.
Если травмы не поддаются лечению или помощь была оказана поздно или неквалифицированно, то возможны и более страшные последствия: ДЦП, эпилепсия, задержки развития, умственная отсталость и летальный исход.
К мерам профилактики родовых травм можно отнести:
- грамотное ведение беременности;
- оценка и предотвращение возможных проблем, связанных с внутриутробными патологиями плода, анамнезом матери и возможными рисками;
- серьёзное и внимательное отношение будущей матери к беременности, отказ от вредных привычек;
- комфортное ведение родов, заботливое и аккуратное отношение к матери и ребёнку в процессе родоразрешения, недопущение необоснованного акушерского вмешательства и отказ от операций кесарева сечения без веских показаний [12] ;
- внимательность педиатра к симптомам и жалобам в первые дни после родов и его подготовленность в данном вопросе [9] .
Роды – это естественный процесс, который может протекать весьма непредсказуемо. На то, как пройдут роды, во многом влияют особенности анатомии и здоровье будущей мамы и младенца. Но даже если у женщины нет никаких проблем со здоровьем, она себя хорошо чувствует и если врачебные обследования имеют положительный характер, в родильном отделении может случиться непредвиденный случай, который требует подмоги медиков. Даже малейшее уклонение от стабильного протекания родов несет угрозу для будущего малыша, поскольку есть риск, что он родится с патологией. В большинстве случаев натальная травма в области шеи встречается у младенца.

В статье разберемся, что представляет собой родовая травма шейного отдела позвоночника у новорожденных: последствия, виды и правила лечения такого недуга.
О заболевании
Натальная травма — повреждение, которое получено в период родов. Младенцы иногда рождаются с травмой шеи. Виной тому физиология тела новорожденного. Отдел шейных позвонков даже у взрослых людей является слабозащищенным местом. Связки и мышцы у малыша весьма слабые, поэтому есть большой риск получить травму шеи. В зависимости от способа получения повреждения ШОП, существуют различные виды повреждений.
Таблица №1. Виды повреждений при родах.
Причины появления повреждений
Период вынашивания малыша и его рождение – непредсказуемое время, в которое медикам очень тяжело правильно спрогнозировать поведение организма мамы и ее малыша. Причины возникновения травм шейного отдела могут быть связаны со сбоями у двух сторон. Все причины можно объединить в две большие группы: внутренние и внешние.
Причины травм, вызванные со стороны матери, могут быть следующими.
- Возраст. В более зрелом, или напротив, слишком молодом возрасте, присутствует высокий риск травмы новорожденного.
- Влияние на организм опасных веществ. Это может быть связано с проживанием на территории с неблагоприятным экологическим климатом или поблизости химзаводов, либо если женщина проработала на работе с вредными условиями.
- Активный токсикоз.
- Перенашивание ребенка.
- Заболевание и инфицирование половых органов.
- Узкий таз.
- Генитальные патологии, к которым относятся: вагинит, сальпингит и эндометрит.
- Венерические заболевания.
- Болезни сердечно-сосудистой системы.
- Матка небольших размеров или ее шейка и тело сгибаются впереди, в результате чего образуется острый угол.

Будущей матери стоит тщательно следить за своим здоровьем и часто консультироваться у врача, чтобы не возникло таких проблем
Часто встречаются и проблемы со стороны плода, которые провоцируют травмы ШОП. Среди них выделяют следующие.
- Преждевременные роды.
- Крупный плод, что затрудняет его прохождение по тазовому отверстию.
- Неправильное положение ребенка, т.е. ногами вниз. По правильному головка должна находится внизу.
- Гипоксия (некоторые органы и ткани получают недостаточное количество кислорода).
- Асфиксия, которая появляется в результате обвития, что провоцирует изменение шейных позвонков.
- Небольшое количество околоплодных вод.
И это далеко не весь список причин, которые способствуют травматизму шеи у младенца. Длительные, либо напротив, затяжные роды, слабо — и гиперактивный процесс родов чаще всего провоцируют травмы.
Кроме этих факторов, бывают ошибки, сделанные по вине врачей и акушеров.
- применение вакуум-экстракции. Имеется ввиду извлечение младенца за счет вакуум-экстрактора;

Натальные повреждения позвоночных отделов и прочие патологии часто появляются под воздействием сразу нескольких рассмотренных причин. Нарушение родов влечет сбои в жизнедеятельности других органов женского организма, сила травмы может быть незначительной и весьма тяжелой. Большинство из них обнаруживаются во время развития малыша, но более тяжелые можно выявить сразу после появления ребенка на свет.
Видео — Почему возникают родовые травмы?
Как проявляется?
Родовую травму ШОП у маленького пациента можно заметить сразу после его рождения. К первым признакам травмы относят: появление отечности и красноты в области шеи, чересчур короткая или чересчур длинная шея, чрезмерная напряженность в мышечных тканях и на затылке, в то время как сама шея прибывает в травмированном состоянии.
Помимо заметных симптомов, к признакам повреждений относят расслабленность всего тела, хотя в порядке вещей, у малыша спустя месяц жизни должен появиться гипертонус. Дыхательный процесс у крохи осложнен, могут проявляться стоны, хриплости и прочие посторонние звуки. Область носа может стать синюшной.

У младенца можно заметить чрезмерную обеспокоенность, постоянную плаксивость, ночные крики, плохой сон, нежелание сосать грудь, регулярные срыгивания. В некоторых случаях выявляют сбой ритма сердца. Диагноз натальной травмы шеи может ставиться, лишь пройдя полное детальное обследования новорожденного. Проводят УЗИ, рентгенографию и допплерографию. После проведенного осмотра можно выставлять точный диагноз, определять степень травмы, уровень тяжести и характер поражения.
Последствия родового повреждения
Если даже позвонки шеи несильно травмированы, повреждение отразиться на дальнейшей жизни ребенка. В худшем исходе спинной мозг разорвется и младенец умрет. Но большинство последствий травмы проявляются в виде церебрального паралича, понижения восприимчивости, отказ подвижности конечностей.
Первые признаки нарушений незаметны на первых порах. Но это не означает, что их вовсе нет, и ребенок выздоровел после перенесенной травмы.

При лучших обстоятельствах проявляется плохая циркуляция крови в мозге, из-за чего умственные способности ребенка замедляются по сравнению со своими одногодками. Затруднения могут возникнуть на поздних порах, когда ребенок пойдет в школу. В это время, как правило, родители даже не догадываются, что причина кроется в травме шеи.
Проблемы могут показать себя в виде:
- мигреней;
- высокого артериального давления;
- нарушений опорно-двигательной системы;
- неровностей позвоночника;
- мышечной атрофии;
- вегетососудистой дистонии.
Натальная травма шеи также сказывается на физическом состоянии и эмоциональном фоне ребенка. Дети с такими трудностями проявляют сверхактивность, их внимание слабо сконцентрировано и слаборазвита память. Из-за этого у детей в школе появляются сложности в процессе обучения.
Спустя год жизни малыша могут проявиться следующие дефекты в его развитии: нестандартные размеры головы (она может быть слишком большой или слишком маленькой), разная длина ножек и ручек, заторможенная реакция. Чем раньше обратиться за помощью, тем больше вероятность вернуть ребенка к полноценной жизни или хотя бы стабилизировать его состояние.
Последствия родовой травмы
Исход родового травматизма может быть самым различным. Может появиться кровоизлияние в головном мозге, которое в дальнейшем будет развиваться, парезы, параличи, замедленный рост конечностей, сбой тонуса мышц, судорожные явления, гидроцефалия, гипертензия, припадки, патология черепных нервов, церебральный паралич, гидроцефалия, медленное развитие моторики и речевого аппарата, пневмония, слабое психоэмоциональное развитие.
Диагностика
Обнаружить травму шеи у младенца можно после родов. Стоит учесть некоторые признаки:
- покраснение и отек шеи;
- шея выглядит либо очень короткой, либо очень длинной;
- на затылке или шее проявляются спазмы мышц;
- неровности шейного позвоночника.
Симптомы, которые тяжело сразу заметить:
- тело и конечности новорожденного очень расслаблены;
- младенец тяжело и хрипло дышит, издает стоны;
- появление синего оттенка в области носа;
- нервозность в поведении новорожденного, нарушенный сон и постоянный плач;
- тяжело соглашается на кормление, постоянные срыгивания;
- сердечная аритмия.

Эти признаки свидетельствуют о натальном повреждении ШОП. Для точности диагностирования стоит воспользоваться ультразвуковым и рентгеновским обследованием, допплерографией. В результате выходят сведения о кровопритоке в области головы и шеи. После обследования можно обнаружить, где находятся и как сильно проявляются родовые травмы.
Лечение натальной травмы шеи
Лечение травмы — достаточно сложная и трудоемкая работа. Лечение сводится к ликвидации причин патологии, но если речь идет о родовом травматизме, устранить корень проблемы невозможно. В результате этого, лечение сводится к устранению результатов травмы, нормализации работы шейных позвонков. Если у родившегося ребенка травма шеи, главное что необходимо сделать – зафиксировать шею.
При обнаруженном вывихе, прежде чем приступать к фиксированию шеи, врачу необходимо поставить позвонки шеи на прежнее место. Фиксация проводят при помощи особого метода пеленания. Шею заключают в твердый марлевый валик. Такую фиксацию стоит проводить 2 раза на неделю. В особых случаях младенцу не просто пеленают шею, но и лишают малыша движений при помощи специальной кроватки.
Спустя месяц активного лечения можно переходить на новый этап лечения. Его основное назначение – тонизировать мышцы и стабилизировать работу нервных окончаний. Для этого делают массаж, разнообразные ванночки, процедуры физиотерапии. Схожие терапевтические действия на протяжении первого года жизни ребенка стоит повторять 2-3 раза. Если новорожденный получил повреждение шейных позвонков, в больнице он останется еще приблизительно на один месяц. Из родильного отделения таких младенцев направляют в детское отделение, где приступают к начальному лечению. Как состояние ребенка улучшается, можно не пеленать шею и выписать домой. После этого ребенок переводится на регулярное обследование в больнице ортопедом и неврологом. Массажи, физиотерапия и ванночки также делают в больнице или особой реабилитационной клинике. Находиться под наблюдением у врачей можно достаточно долгое время, период которого зависит от того, как быстро происходит восстановление состояния ребенка.
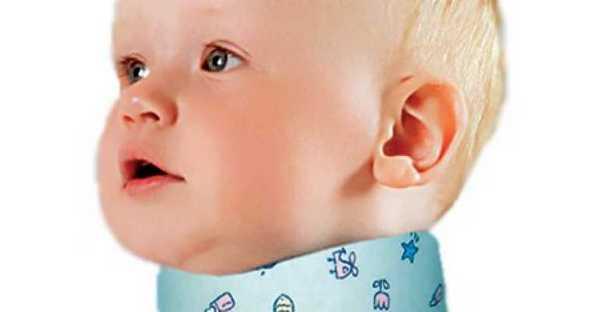
Если повреждению шеи сопутствует вывих позвонков, с момента выписки, врач прописывает воротник Шанца, который носят на шее. Он может назначаться всего на пару часов в день, на момент сна или ношение на протяжении всего дня. Выбирать воротничок стоит с учетом индивидуальных особенностей ребенка, с учетом его веса и объема. Воротник, несоответствующий параметрам малыша, может еще больше осложнить травму.
Может ли кесарево сечение предотвратить травму?
Проведение родов с помощью кесарева редко приводит к травме шейных отделов. На первый взгляд может показаться, что неестественные роды являются лекарством от травматизма, но это не совсем так. Травмы при кесаревом сечении могут случаться под влиянием следующих причин:
- кесарево не делают женщинам с отличным здоровьем;
- не назначают женщинам, которые могут легко родить самостоятельно.

Кесарево сечение назначают в случаях обнаружения угрозы жизни малышу. Даже на момент операции плод подвергается механическому воздействию.
Чтобы извлечь ребенка, делают разрез на матке размером 25 см в длину, несмотря на то, что плечики ребенка достигают приблизительно 35 и более см. В результате этого, акушеры должны доставать новорожденного при помощи собственных усилий. Когда плод продвигается по родовым каналам мамы, в организме происходит автоматическая работа всех его органов, в том числе легких и сердца. Если ребенка достают при помощи хирургического вмешательства, такие процессы не происходят. Поэтому акушеры запускают функционирование органов за счет других способов, которые могут отразиться на нервной системе малыша.
По статистическим данным, кесарево сечение считается таким же опасным, как и естественные роды. У малышей, рожденных таким путем, во многих случаях выявляют травму черепа, смещение позвонков в шее и кровоприток в глазное яблоко. Поэтому можно утверждать, что миновать родовое повреждение при помощи хирургического вмешательства практически невозможно.
Женщины должны знать все тонкости по уходу за младенцем, который столкнулся с родовым травматизмом, чтобы избежать возможные негативные явления. Способов лечений достаточно много. Выбор того или иного способа зависит от разновидности травмы, ее тяжести и влияющих факторов. Если повреждение является весьма серьезным, а молодая мама не владеет базовыми медицинскими навыками, во многих случаях нанимают нянечек-сиделок, имеющих медицинское образование и большой опыт ухода за больными детками.
В случае травмирования конечностей:
- особый уход не обязателен;
- постановка на учет к педиатру;
- наблюдение хирургом на протяжении первых 2х месяцев;
- не допустить повторную травму кости;
- через 2 недели после рождения сделать рентген, чтобы убедиться в правильном сращивании кости;
- регулярно обследоваться в диспансере;
- делать массаж в профилактических целях.

При внутричерепном повреждении:
- полный покой и тщательный уход;
- при сильной тяжести травмы, стоит поместить малыша в инкубатор;
- при судорожных припадках, удушье, неровном дыхании, исключить движения младенца;
- все процедуры, включая кормление, пеленание, обработка кожного покрова осуществляется в кроватке;
- повреждение головки при родах, как внешнего, так и внутреннего требует особого способа кормления, которое происходит при помощи пипетки или ложечки, в зависимости от тяжести травмы. Кроме того, прописывают зондовое питание.
Большую опасность для жизни ребенка несет повреждение спинного мозга. Должный уход обеспечит малышу долгую жизнь:
- прибегать к методам по устранению пролежней;
- регулярно лечить мочевую систему;
- остерегаться инфекционных заболеваний;
- иногда проводить исследование, чтобы выявить уропатию.
Повреждение мягких тканей. Речь идет о травме мышц, кожного покрова и подкожной клетчатки. К ним относят: царапины, кровоизлияния, которые в большинстве случаях не несут опасности и легко затягиваются после локального лечения. Во многих случаях повреждение сказывается на грудино-ключичной мышце, волокна которой имеют риск разорваться.
При повреждении тканей:
- уход за ребенком не требует особых навыков и знаний;
- нужно отказаться от грудного кормления на 5 дней;
- обеспечить полное спокойствие ребенку;
- при помощи смеси бриллиантовой зелени смазывать ссадины;
- следить за внешними проявлениями повреждений;
- профилактические меры по устранению симптомов.
При родовом повреждении шейного отдела очень важен массаж. Его действие направлено на укрепление мышц, придание костям прочности, усиление кровопритока и процесса обмена полезных веществ внутри организма.
Чтобы заранее обезопасить плод от шейных повреждений, будущие мамы должны следовать нескольким основным профилактическим мерам на период новорожденности. О такой профилактике не стоит забывать не только женщинам, но и врачам.
Если родовая травма все же случилась у новорожденного, стоит сразу же начинать восстановительный и реабилитационный курс лечения.
Выводы
Все отклонения от нормального состояния малыша необходимо обнаруживать еще до родов. Это позволит облегчить родовой процесс и минимизировать угрозу повреждения ребенка.
Однако в случае, если ребенок все же получил травму шейного отдела при родах, расстраиваться новоиспеченной маме не стоит – если вовремя принять правильные меры, то всевозможных трудностей получится без труда избежать.
Ожидание появления ребенка на свет по яркости ощущений может сравниться только непосредственно с его долгожданным рождением. Этот момент становится счастливейшим в жизни каждой семьи и основополагающим для самого новорожденного. Ведь от того, как пройдут роды, во многом зависит дальнейшая судьба ребенка, а затем и взрослого человека. Несмотря на высокие достижения современной медицины, роды и по сей день остаются одним из самых непредсказуемых процессов, так как на его течение влияет состояние матери, размер и особенности предлежания плода, грамотность действий акушерской бригады и ряд других факторов. Поэтому и родовые травмы сегодня остаются довольно распространенным явлением.

Как проходят роды в норме
Поскольку именно так задуман природой процесс деторождения у человека, она предусмотрела механизм, позволяющий ребенку пройти все испытания без повреждений. Все кости черепа у плода остаются несоединенными между собой. Поэтому при прохождении сквозь родовые пути они могут смещаться, не ломаясь, а после выхода из лона матери постепенно восстанавливать нормальное положение. К тому же все тело плода построено таким образом, что его пропорции позволяют преодолеть все сложности рождения без повреждений. Но, к сожалению, далеко не всегда все идет так, как задумано природой.

Что такое родовая травма
Она может быть представлена поражением спинного мозга и частей периферической нервной системы, внутренних органов, позвоночника и других элементов опорно-двигательного аппарата, черепа и структур головного мозга, а также мягких тканей. Некоторые из этих нарушений обнаруживаются в первые часы или дни после родов, другие – только спустя несколько лет.
Существует теория, согласно которой до 80% детей рождается с теми или иными травмами. Но нередко они настолько незначительны, что не могут быть обнаружены без досконального комплексного обследования. Тем не менее их наличие может накладывать отпечаток на всю дальнейшую жизнь, создавая весомые предпосылки для развития заболеваний различной степени тяжести в будущем.
В результате даже в выписке новорожденного из роддома могут присутствовать такие диагнозы, как асфиксия, гипоксия плода, кривошея, гипертензионно-гидроцефальный синдром и более непонятные, но не менее угрожающие медицинские термины. При этом родовые травмы новорожденных часто сочетаются с травмами матери: разрывами вульвы, промежности, шейки матки, образованием свищей между влагалищем и мочевым пузырем или прямой кишкой и т. д.

Наиболее уязвимыми с точки зрения повреждения во время родов частями тела являются череп и шейный отдел позвоночника, так как голова представляет собой одну из самых объемных частей тела новорожденного и именно ею ребенок прокладывает путь для всего тела. Это значит, что на нее и на хрупкие верхние позвонки приходится наибольшая нагрузка.
При возникновении любых непредвиденных обстоятельств многочисленные кости черепа могут слишком сильно смещаться или сдвигаться в нефизиологических направлениях. В результате может возникать черепно-мозговая травма, что станет причиной кровоизлияния в мозг, нарушения мозгового кровообращения и как следствие гипоксии, т. е. дефицита кислорода.

Но это далеко не единственный вид родовой травмы. Как уже говорилось, в это понятие включаются повреждения:
- мягких тканей;
- костей и суставов;
- внутренних органов;
- центральной и периферической нервной системы.
Травмы мягких тканей
Часто в результате родов травмируется кожа и подкожно-жировая клетчатка, что проявляется образованием ссадин, петехий, царапин и других незначительных повреждений. Это наиболее легкая группа родовых травм, которые в подавляющем большинстве случаев не сопряжены с риском для здоровья ребенка и требуют лишь местного лечения с помощью антисептиков.
Также к травмам мягких тканей относится родовая опухоль – локальный отек тканей в области головы. Она проходит самостоятельно за несколько дней.

Более опасным видом родовой травмы мягких тканей является кривошея, т. е. повреждение грудино-ключично-сосцевидной мышцы. Это приводит к тому, что голова грудничка постоянно находится в склоненном набок состоянии и при этом развернута в противоположную сторону. Данное состояние требует использования физиопроцедур, мануальной терапии или даже хирургического вмешательства.
Повреждение костей и суставов
Основными родовыми травмами этого вида являются:
Травмы внутренних органов
Внутренние органы могут травмироваться при механическом воздействии на плод или при патологическом течении родов. Чаще в таких ситуациях наблюдаются кровоизлияния различной величины в печень, селезенку, надпочечники. Они приводят к внутренним кровотечениям и проявляются на 3—5 день.
Родовые травмы нервной системы
Эта группа родовых травм сопряжена с наибольшей опасностью для здоровья ребенка и охватывает самое большое количество видов повреждений. При патологическом течении родовой деятельности могут возникать:
- внутричерепные родовые травмы, представленные кровоизлияниями в различные части и структуры головного мозга;
- повреждения спинного мозга, заключающиеся в кровоизлиянии в него и его оболочки;
- нарушения работы периферической нервной системы, в частности парез или паралич Дюшена-Эрба, Дежерин-Клюмпке, полный паралич, парез диафрагмы, повреждение лицевого нерва и пр.
Причины
В целом все причины получения родовых травм можно разделить на 2 группы: спонтанные и акушерские. Спонтанные травмы обычно обусловлены наличием отклонений от нормы в состоянии матери и ребенка на период наступления родов. Чаще всего они возникают при:
- тазовом предлежании;
- несоответствии величины головы плода родовым путям матери (узкий таз при крупном размере плода);
- стремительное или затяжное течение родов;
- внутриутробная гипоксия или возникающая в процессе родов;
- длительности беременности менее 38 недель или дольше 42 недель;
- маловодии;
- обвитии пуповиной;
- недостаточно родовой деятельности.
Внутриутробная гипоксия – это изменения в организме плода, происходящие под воздействием недостаточного поступления к тканям кислорода. Стремительными называют роды, длящиеся от 2 до 6 часов, а затяжными, продолжающиеся более 18 часов.
Даже травмы позвоночника матери, полученные в далеком прошлом еще до беременности, могут становиться причиной возникновения спонтанной родовой травмы. Но акушерские травмы более тяжелые и обусловлены только использованием специальных техник родовспоможения:
На фоне этого может показаться, что кесарево сечение считается наиболее безопасным для ребенка способом рождения. Но в действительности это не так. Такая полостная операция может быть опасной как для матери, так и ребенка. И если с риском присоединения инфекции, развития гинекологических заболеваний, вплоть до бесплодия, женщины знакомы, то про возможность повреждения позвоночника в различных отделах у плода знают далеко не все. Кроме того, операция не позволяет ребенку подготовиться к рождению, поэтому его нервная, дыхательная, кровеносная системы могут быть не готовы к такому повороту.
Родостимуляция, как причина родовой травмы
Роды являются логичным следствием завершения беременности. Они наступают тогда, когда и организм матери, и организм ребенка полностью готовы к предстоящему действу. В норме беременность может длиться до 42 недель, но часто уже на 40-й недели акушер-гинеколог рекомендует стимулировать роды. Это необходимо при повышении плотности костей черепа плода и в ряде других ситуаций, когда такое решение сопряжено с меньшими рисками, чем ожидание наступления естественных родов.
Для запуска механизма родов используются разные методы. Изначально применяются специальные препараты, которые вводятся в шейку матки. Но они не всегда дают ожидаемый эффект. В дальнейшем могут выполнять амниотомию (прокол) плодного пузыря. Это запускает схватки или усиливает их, если роды протекают вяло. При необходимости для усиления родовой деятельности внутривенно может вводиться окситоцин.
Но подобная практика, хотя и призвана предотвратить гипоксию плода и другие осложнения, имеет и ряд недостатков. Дело в том, что при стимуляции родов ребенок может быть не полностью готовым к выходу в свет, что приведет к усилению стресса. При этом женщины обычно испытывают более мощные боли во время схваток, так как интенсивность и продолжительность схваток нарастает не плавно, а в форсированном темпе. Поэтому давление на плод сильно возрастает по сравнению с физиологическими показателями, это приводит к более выраженному сдавливанию головки и учащению сердечных сокращений, нередко до верхних параметров нормы или даже выше.

Если еще до родов ребенок испытывал гипоксию или она возникла во время них, это может стать причиной раннего отхождения мекония или первородного кала. В результате младенец может заглотить его, что может стать причиной развития удушья и других осложнений. В таких ситуациях для спасения жизни крохи проводится интубация и подключение к аппарату искусственной вентиляции легких. Но эти реанимационные мероприятия чреваты повреждением шейных позвонков, травмированием мягких тканей гортани и ее отеком, а также голосовых связок.
Ситуация нередко осложняется проведением родов в горизонтальном положении, что приводит к компрессии нервов и крупных кровеносных сосудов, а следственно и гипоксии плода.
Акушерские травмы
Задачей акушера является контроль над правильностью продвижения плода по родовым путям и помощь ему при выходе наружу с целью уменьшения риска травмирования ребенка и матери. Но иногда возможны ошибки, которые и приводят к родовой травме. Наиболее часто в таких ситуациях возникают переломы плеча, ключицы, ручки и растяжение шейного отдела позвоночника.
- щипцы – используются для захвата головки плода и вытягивания его наружу, что чревато образованием гематом, сильной деформацией костей черепа, подвывихами шейных позвонков, повреждением глаз, лицевых нервов и более тяжелыми последствиями;
- вакуум-экстрактор – применяется для захвата головы или лицевой части плода, отличается наибольшей безопасностью среди всех аналогичных родовспомогательных пособий, но не исключает возможности образования кефлогематомы, повреждения нервных структур и мягких тканей;
- прием Кристллера – запрещенный во многих странах прием, заключающийся в надавливании на живот роженицы с целью изгнания плода, что чревато переломами, кривошеей, получением черепно-мозговых травм и повреждением нервных структур.
Последствия и симптомы
Некоторые травмы дают о себе знать в первые часы и дни после появления ребенка на свет. Если не принимать во внимания незначительные повреждения мягких тканей в виде ссадин или петехий, то сразу же после родов диагностируются в основном только серьезные родовые травмы, в частности:
- кривошея;
- асимметрия головы;
- косолапость;
- переломы и пр.
Но большинство травм проявляется лишь спустя определенное время, нередко длительное. Например, заметить нарушения в работе центральной и периферической нервной системы можно только после прохождения определенных вех в развитии. К числу таковых можно отнести задержку речевого и психоречевого развития, различные расстройства аутического спектра, эпилепсию и пр. Именно в этом и заключается основная опасность таких родовых травм, ведь когда они проявятся, изменения в работе нервной системы могут быть уже серьезными и не всегда возможно их полностью устранить.
Хотя их признаки могут присутствовать уже и в первые дни и недели жизни ребенка. Новорожденный может испытывать сложности с сосанием груди, часто плакать, подолгу или наоборот помалу спать и т. д. Но такие проявления не всегда заставляют родителей и врачей бить тревогу, так как часто воспринимаются в рамках нормы.
Признаки родовых травм могут появляться не только в разное время, но и носить различный характер. До года у грудничка на их наличие могут указывать:
А ведь подобные симптомы присутствуют у большинства детей, что и заставляет считать, что родовые травмы разной степени выраженности присутствуют у 80% новорожденных.
После достижения ребенком 2—3 лет родовая травма может становиться причиной появления:
- повышенной нервной возбудимости, гиперактивности;
- задержки речи и ее нарушений разного характера;
- задержки развития;
- энуреза;
- нервных тиков;
- косоглазия.
Некоторые повреждения, полученные при родах, могут давать о себе знать только в школьном возрасте. Тогда родители могут заметить у своего ребенка:
- нарушения поведения, внимания, памяти, способности к мышлению;
- трудности разной степени выраженности в обучении;
- головные боли;
- повышенную утомляемость;
- частые инфекционные заболевания, обусловленные слабым иммунитетом.
В любом случае если у ребенка в любом возрасте появляются тревожные симптомы, родителям стоит показать его неврологу.
Впоследствии своевременно не обнаруженные и не пролеченные родовые травмы могут вылиться в нарушения психоречевого и моторного развития, синдром гиперактивности с дефицитом внимания, сколиоз, вегето-сосудистую дистонию, нарушения зрения и слуха, мигрени и другие хронические заболевания.

Лечение родовых травм
Если у новорожденного обнаружен перелом кости, ему накладывается гипс. Гематомы и прочие повреждения мягких тканей самостоятельно рассасываются. Но основной опасностью родовых травм остаются повреждения головного и спинного мозга, которые не всегда легко обнаружить. А когда это происходит (нередко в дошкольном или даже школьном возрасте), назначается медикаментозное лечение.
Но этого недостаточно для восстановления нормального функционирования организма и в особенности нервной системы из-за отсутствия воздействия на первопричину, т. е. саму травму. Поэтому детям с подтвержденной или предполагаемой родовой травмой показаны сеансы краниосакральной мануальной терапии с элементами остеопатии. Они могут проводиться абсолютно в любом возрасте и не способны нанести вреда при грамотном проведении. Но к выбору мануального терапевта родителям нужно отнестись со всей ответственностью, чтобы не отдать здоровье ребенка в руки непрофессионала.
Для квалифицированного мануального терапевта не составляет труда путем пальпации костей черепа и позвоночника обнаружить малейшие отклонения от нормы, вызванные осложнениями при родах и препятствующие свободному току крови. Задачей врача является восстановление нормальных анатомических связей между костными элементами и полноценной нервной деятельности. Ведь от качества кровоснабжения и функционирования мозга зависит работа всего организма.

Также посредством сеансов мануальной терапии можно:
- устранить спазм шейных артерий;
- нормализовать положение позвонков;
- устранить смещения в тазобедренных суставах;
- улучшить работу внутренних органов за счет применения висцеральных методик;
- нормализовать мышечный тонус и решить проблему гипертонуса;
- предупредить развитие ДЦП или облегчить его течение.
Наибольшей эффективностью отличается лечение родовых травм мануальной терапией с элементами остеопатии при начале выполнения процедур еще в грудном возрасте. Но поскольку не все травмы дают о себе знать в это время, каждый новорожденный должен быть осмотрен грамотным мануальным терапевтом. Даже если этого не произошло, побороться со следствиями родовой травмы и непосредственно ею самой можно и в другом возрасте, в том числе взрослом. Но в таком случае путь к здоровью будет более длительным и сложным, но и он обязательно принесет благоприятные изменения.
Мануальная терапия – эффективное средство профилактики получения родовой травмы. Поэтому пройти курс сеансов показано всем беременным женщинам с целью коррекции имеющихся нарушений и облегчения течения родовой деятельности. При грамотном выполнении процедуры абсолютно безопасны и существенно улучшают течение беременности, а также положительно влияют на состояние здоровья и самочувствие женщины.
Таким образом, риск получить родовую травму существует всегда. Грамотная подготовка к беременности и родам, адекватное родовспоможение и проведение родоразрешения в физиологических позах способствует снижению этого риска. Но даже если избежать травмы не удалось, не нужно отчаиваться, ведь человеческий организм, даже крохотный, имеет огромный компенсационный потенциал и способность к восстановлению. Главное, создать для него благоприятные условия.
Читайте также:

