Положена ли инвалидность после операции на позвоночнике с металлоконструкций
Обновлено: 25.06.2024
Тактика лечения стеноза позвоночного канала может быть консервативной (без операции), интервенционной или хирургической. Стеноз представляет собой хронический дегенеративный процесс, при котором постепенно сужается межпозвонковое отверстие, центральный позвоночный канал или латеральный карман (рецессус). В конечном счете это приводит к компрессии (сдавливанию) корешков спинного мозга и нервных окончаний. Пациент испытывает острую боль в спине или шее, ощущает онемение и слабость конечностей и другие неврологические симптомы, указанные ниже. Заболевание прогрессирует из-за того, что в пространство, занимаемое нервными корешками вклиниваются фрагменты разрастающейся хрящевой или костной ткани (остеофиты), гипертрофированные мягкие ткани (связки и мышцы).
Дегенеративный стеноз позвоночного канала обусловлен травмами, генетикой, нарушением обмена веществ, остеохондрозом, артрозом или другими заболеваниями опорно-двигательного аппарата. На начальных стадиях дегенеративного каскада симптомы стеноза позвоночника могут вовсе не беспокоить. Однако если ситуация со временем усугубляется, то вылечить заболевание без операции уже не представляется возможным. Удаление стеноза возможно только хирургическим способом. В этом случае выполняются нетравматичные операции на позвоночнике, направленные на декомпрессию (а иногда и стабилизацию) деформированного сегмента.
Виды дегенеративного стеноза:
Относительный стеноз
Центральный позвоночный канал сужается до 12-10 мм. Лечение относительного стеноза без операции нередко дает хороший результат. Пациенту назначается комплексная терапия, которая включает медикаменты (НПВП, НПВС), физиопроцедуры, ЛФК. В нашей клинике подобрать эффективную тактику лечения центрального относительного стеноза помогут специалисты Центра лечения боли. Не стоит откладывать обращение к врачу. Сам по себе дегенеративный стеноз не проходит. Со временем заболевание усугубляется и на следующей стадии вызывает боль в спине или шее, а иногда также синдром нейрогенной перемежающейся хромоты (например, при поясничном стенозе L3, L4, L5), паралич конечностей.
Абсолютный стеноз
Центральный позвоночный канал сужается до 10 мм и менее. Лечение абсолютного стеноза консервативными методами иногда уже не дает нужного эффекта. На этой стадии боль в конечностях становится серьезным препятствием для активной жизни. Особенно если у пациента наблюдается неврологическая симптоматика: боль иррадиирует в ноги и бедра, возникает ощущение слабости мышц, снижается чувствительность конечностей. В отличие от относительного стеноза, абсолютный характеризуется ярко выраженными клиническими симптомами и может быть показанием к операции на позвоночнике. Расширение центрального позвоночного канала путем хирургического вмешательства может быть наиболее целесообразным, поскольку существует серьезный риск развития осложнений без операции. Например, необратимый паралич конечностей, который возникает из-за ишемии сосудов и нарушения кровообращения в спинномозговом корешке.
Фораминальный стеноз
Это сужение просвета межпозвонкового отверстия. Для фораминального стеноза характерны боль, слабость и онемение в ноге, которые становятся интенсивными при ходьбе (синдром перемежающейся нейрогенной хромоты). Подробнее о лечении фораминального стеноза можно прочитать на этой странице сайта. В клинике им. Н.И. Пирогова созданы условия для щадящих минимально инвазивных эндоскопических операций при фораминальном стенозе.
Латеральный стеноз
Корешковые каналы сужаются до 3 мм и менее. Может развиваться и без клинически значимых проявлений. Консервативное лечение латерального стеноза при боли в спине или шее во многом совпадает с терапией, которая назначается при остеохондрозе. При наличии выраженной симптоматики (невыносимой боли с иррадиацией в конечности) может потребоваться срочное хирургическое вмешательство.
В зависимости от локализации в сегментах позвоночника следует различать:
Поясничный стеноз
При наличии показаний к операции при поясничном стенозе, нейрохирурги клиники Пирогова выполняют их с применением новейшей эндоскопической техники или микрохирургического инструментария. Это позволяет исключить необходимость в дополнительной установке имплантов и металлоконструкций. Таким образом, пациенты восстанавливаются в короткие сроки — без тяжелой реабилитации.
Шейный стеноз
Менее распространен, чем поясничный стеноз. Однако из-за высокой подвижности сегмента и его сравнительной хрупкости, операция на позвоночнике (эндоскопическая или микрохирургическая) может потребовать дополнительной установки импланта межпозвонкового диска или межтелового кейджа. Это необходимо для стабилизации позвоночного сегмента и предотвращения развития дегенеративных осложнений в дальнейшем. При шейном стенозе возникает локальная боль, иррадиирующая в руки и атрофия мышц верхних конечностей. Нейрохирурги клиники Пирогова отдают предпочтение минимально инвазивным эндоскопическим операциям и интервенционному лечению боли, которые позволяют избежать травматичных операций с установкой металлоконструкций.
Если у вас выявлен шейный стеноз и уже более 12 недель вы испытываете боль, резистентную консервативной терапии, отправьте снимки врачу-нейрохирургу через специальную форму на нашем сайте, чтобы уточнить, какое лечение будет наиболее целесообразно в вашем случае.
Грудной стеноз
Th1-Th12 — крайне редкое расположение дегенеративного стеноза. Клинические симптомы проявляются не так интенсивно. Иногда пациенту может казаться, что боль локализуется в области сердца или брюшной полости. Лечение грудного стеноза возможно без операции, а также интервенционным и хирургическим методом. Наличие неврологической симптоматики (слабость, атрофия и парез конечностей) может быть показанием к операции на позвоночнике.
Симптомы стеноза позвоночника
Представлены снимки МРТ ДО и ПОСЛЕ операции при фораминальном стенозе позвоночного канала эндоскопическим методом. Красным цветом (точками и линиями) отмечены корешки. Синим цветом показаны костно-связочные структуры, которые сдавливают корешок. Зеленой стрелкой, а также белым цветом на снимках показано свободное пространство для корешка. Цель операции достигнута! Эндоскопическая декомпрессия выполнена нейрохирургом, врачом высшей категории, кандидатом мед. наук Мереджи Амиром Муратовичем .
Диагностика стеноза
Не стоит гадать о заболевании по симптомам. Диагностика стеноза позвоночного канала возможна только по результатам МРТ. Качество снимков должно быть не ниже 1,5 Тесла, чтобы врач смог точно определить специфику дегенеративного изменения, его локализацию, а затем назначить эффективное лечение. Также пациенту назначается обзорная спондилография с функциональными пробами, которая позволяет определить подвижность сегмента шейного, грудного или поясничного отдела. Если существует вероятность фасеточного синдрома, дополнительно могут быть назначены КТ, селективная блокада межпозвонковых суставов. При наличии показаний к операции на позвоночнике или интервенционному лечению боли, диагностика и тактика лечения назначаются индивидуально — в зависимости от клинической картины.
Операция при стенозе позвоночника
Врачи клиники Пирогова лечат дегенеративные стенозы и консервативно, и хирургически. Все операции на позвоночнике выполняются с применением новейшей эндоскопической или микрохирургической техники, а также рентгенологического или радиочастотного оборудования.
В большинстве случаев предпочтение отдается эндоскопическим операциям при стенозе позвоночного канала . Именно они позволяют избежать установки имплантов — за исключением шейных стенозов и случаев, когда наблюдается также спондилолистез и нестабильность позвоночного сегмента. Кроме того, такие операции отличаются максимальной контролируемостью, минимальными рисками, а для пациентов быстрое восстановление после эндоскопической операции при стенозе позвоночника переносится наиболее комфортно. Боль ногах проходит сразу после операции, а госпитализация в клинике — всего 1 день.
Операция при стенозе, выполненная микрохирургическим методом , также относится к минимально травматичным вмешательствам. Она целесообразна (и даже может быть единственным решением), если наряду с расширением позвоночного канала и декомпрессией спинномозговых корешков необходима стабилизация позвоночного сегмента. Такие операции показывают хороший клинический результат и, в отличие от традиционных открытых операций на позвоночнике, позволяют пациенту быстро восстановиться и избежать риска инвалидизации.
К сожалению, иногда без установки металлоконструкций не обойтись и проведение эндоскопической операции невозможно. Непростой случай из практики нейрохирурга Мереджи Амира Муратовича . У пациента сформировался стеноз, осложненный спондилолистезом из-за смещения позвонков, что вызвало острую компрессию корешков позвоночного канала. Чтобы избежать дестабилизации позвоночного сегмента L4-L5 и избежать тяжелых последствий в будущем, было принято решение зафиксировать сегмент винтами и установить межтеловой кейдж. Операция выполнена с ювелирной точностью — боль и слабость в ногах у пациента прошли сразу после вмешательства. Случай непростой и исключительный, однако благодаря опыту и мастерству наших специалистов, пациент смог восстановиться уже через 1 сутки.
Восстановление после операции при стенозе
После хирургической декомпрессии нервных окончаний и спинномозговых корешков боль в конечностях проходит сразу. Сопутствующая неврологическая симптоматика (онемение и слабость) может проходить несколько дольше — в зависимости от того, как много времени пациент терпел симптомы и насколько прогрессировало заболевание. В течение нескольких часов после операции пациент может стоять и ходить по палате. В течение 1-2 дней (в зависимости от выбранного метода операции при стенозе) пациент находится под присмотром врача и медицинского персонала. Затем врач может выписать его домой с рекомендациями на период восстановления. Через месяц желательно прийти на контрольный осмотр к нейрохирургу — доктор всегда на связи и ведет своих пациентов до успешного завершения восстановления. Пациенту может быть показана коррекция двигательных привычек. Больше никаких дополнительных мер по восстановлению как правило не требуется.
Возможно ли лечение стеноза позвоночника без операции?
Операция на позвоночнике при стенозе требуется в исключительных случаях, когда боль и сопутствующие симптомы становятся невыносимыми, а консервативное лечение неэффективно. Можно сделать блокаду под рентген-навигацией (селективная интраламинарная инъекция смеси лекарственных препаратов).
Почему стоит сделать операцию при стенозе в клинике Пирогова?
-
;
- Наличие всех узкопрофильных медицинских специалистов в одном месте, а также собственную диагностическую лабораторию; ;
- Демократичные цены, а также помощь в оформлении кредита на лечение.
Если у Вас есть вопросы, оставьте заявку на обратный звонок через наш сайт или позвоните по телефону (812) 320-70-00 — мы всегда рады вам помочь!
Цель исследования. Определить эффективность хирургического лечения солитарных и множественных гемангиом с локализацией в телах грудных и поясничных позвонков и с поражением их задних структур. Материалы и методы. Проведено лечение 49 пациентов с гемангиомами грудных и поясничных позвонков. В 1-ю группу включено 29 (59 %) пациентов с солитарными гемангиомами без повреждения задних структур позвонков. Во 2-ю – 11 (22 %) пациентов с множественными гемангиомами, также без повреждения задних структур. В 3-ю – 9 (18 %) пациентов с гемангиомами тел позвонков и с паравертебральным и интраканальным мягкотканным опухолевым компонентом задних структур. Проведенное лечение было дифференцированным. Результаты. Болевой синдром в послеоперационном периоде значительно уменьшился во всех группах: с 5,2 ± 0,3 до 2,1 ± 0,1(в 1-й); с 6,2 ± 0,7 до 2,7 ± 0,5 (во 2-й); с 5,3 ± 0,2 до и 2,5 ± 0,3 (в 3-й) по ВАШ-10. Заключение. Наличие стеноза позвоночного канала, в том числе обусловленного мягкотканым компонентом опухоли, определяет необходимость последовательного проведения пластики тела позвонка костным цементом, декомпрессии и стабилизации. В других случаях к эффективным результатам приводит вертебропластика.

1. Бывальцев В.А. Сороковиков В.А. Диагностика и современные методы лечения позвоночных гемангиом // Хирургия позвоночника. – 2008. – № 4.- С. 46–50.
3. Acosta F. L. Jr., C.F. Dowd, C. Chin, T. Tihan, C.P. Ames, and P.R. Weinstein, Current treatment strategies and outcomes in the management of symptomatic vertebral hemangiomas, Neurosurgery, vol. 58, no. 2, pp. 287–295, 2006.
4. Aich R.K., Deb A.R., Banerjee A., Karim R., Gupta P. Symptomatic vertebral hemangioma: Treatment with radiotherapy. J Cancer Res Ther 2010; 6:199-203.
5. Blecher R., Y. Smorgick, Y. Anekstein, A. Peer, and Y. Mirovsky, Management of symptomatic vertebral hemangioma: follow-up of 6 patients, Journal of Spinal Disorders and Techniques, vol. 24, no. 3, pp. 196–201, 2011.
6. Gabal A.M. Percutaneous technique for sclerotherapy of vertebral hemangioma compressing spinal cord, CardioVascular and Interventional Radiology, vol. 25, no. 6, pp. 494–500, 2002.
8. Doppman J.L., Oldfield E.H., Heiss J.D. Symptomatic vertebral hemangiomas : Treatment by means of direct intralesional injection of ethanol. Radiology 2000; 214: 341-348.
9. Fox M.W., Onofrio B.M. The natural history and management of symptomatic and asymptomatic vertebral hemangiomas. J Neurosurg 1993; 78:36-45.
10. Ide C., Gangi A., Rimmelin A. et al: Vertebral hemangiomas with spinal compression : The place of preoperative percutanceus vertebroplasty with methyl methacrylate. Neuroradiology 1996; 38: 585-589.
11. Inamasu J., T.A. Nichols, and B.H. Guiot, Vertebral hemangioma symptomatic during pregnancy treated by posterior decompression, intraoperative vertebroplasty, and segmental fixation, Journal of Spinal Disorders and Techniques, vol. 19, no. 6, pp. 451–454, 2006.
12. Jiang L., X. G. Liu, H. S. Yuan et al., Diagnosis and treatment of vertebral hemangiomas with neurologic deficit: a report of 29 cases and literature review, The Spine Journal, vol.
13. Kato S., Kawahara N., H. Murakami et al., Surgical management of aggressive vertebral hemangiomas causing spinal cord compression: long-term clinical follow-up of five cases, Journal of Orthopaedic Science, vol. 15, no. 3, pp. 350–356, 2010.
Первое описание гемангиомы тела позвонка относится к 1867 году. Р. Вирхов представил выявленную на секции сосудистую опухоль, которую и назвал гемангиомой. Данная патология встречается у 10–12 % людей. Только 0,9–1,2 % всех позвоночных гемангиом являются симптоматическими [1, 2, 7]. Гемангиома у женщин встречается чаще, чем у мужчин и редко встречаются у молодых. Гемангиомы могут находиться в любом отделе позвоночного столба, включая крестец, но чаще возникают в грудном и поясничном отделе позвоночника. В 30 % случаях диагностируются единичные гемангиомы. Примерно в 30 % случаев повреждаются тела двух-трех позвонков, еще в 30 % – повреждается до 5 позвонков. В 10 % случаев выявляются повреждения более 5 позвонков. Гемангиомы чаще поражают тела позвонков, реже – задние их структуры. В некоторых случаях диагностируются мягкотканые паравертебральные компоненты, которые могут стать причиной компрессии спинного мозга [8]. Тактика лечения при агрессивных гемангиомах направлена на прекращение роста опухоли [2, 10].
По мнению ряда авторов, лечение гемангиом позвонков является дискуссионным вопросом. При капиллярных формах гемангиом тел позвонков в большинстве случаев требуется динамическое наблюдение [10]. При кавернозных формах гемангиом позвонков без неврологического дефицита и мягкотканого компонента выбором метода лечения являются вертебропластика или кифопластика тел поврежденных позвонков. В публикациях многих авторов отмечен положительный эффект вертебропластики гемангиом тел позвонков [3, 5, 8, 14]. Однако, тактика выбора метода лечения агрессивных гемангиом позвонков с наличием неврологического дефицита и мягкотканого компонента во многих случаях является дискутабельной. По мнению ряда авторов, гемангиомы с экстравертебральным ростом и наличием неврологического дефицита требуют направленной лучевой терапии [6, 11]. По нению других авторов, при наличии неврологического дефицита необходима декомпрессивная операция на уровне повреждения [3, 13, 6].
Следует помнить, что сами по себе оперативные вмешательства представляют серьезное испытание для пациента, т.к. они сопровождаются риском интра- и послеоперационных осложнений. Поэтому при выборе объема хирургического лечения пациентов необходимо решить несколько первоочередных вопросов: возможно ли радикальное удаление опухоли, сможет ли операция существенно улучшить качество их жизни, не приведет ли вмешательство к декомпенсации сопутствующих заболевания и какой объем операции перенесет больной. Основой, определяющей тактику хирургического лечения, является максимальное улучшение качества жизни пациентов. Хирургическое лечение, включает в себя два основных момента: полное или частичное удаление патологического очага, фиксацию поврежденных сегментов. Это может выполняться как одномоментно, так и в несколько этапов. В некоторых случаях стабилизация поврежденного участка позвонка может являться окончательной.
В стремлении улучшить результаты лечения гемангиом позвонков важной задачей является определение оптимального объема хирургического лечения в зависимости от форм, распространенности и локализации гемангиом.
Цель исследования
Определить эффективность хирургического лечения солитарных и множественных гемангиом с локализацией в телах грудных и поясничных позвонков и с поражением их задних структур.
Материалы и методы исследования
За период с 2009 по 2014 годы в отделении патологии позвоночника Новосибирского НИИТО наблюдалось 49 больных с прогрессирующим ростом гемангиомами тел позвонков грудного и поясничного отелов позвоночника в возрасте от 28 до 65 года (средний возраст 54,1). В группе исследования женщин было 39, мужчин – 10. В 32 случаях диагностированы солитарные гемангиомы, в 17 случаях – множественные гемангиомы тел позвонков. Локализация гемангиомы в шейном отделе позвоночника диагностирована у 3 больных, в грудном отделе позвоночника – у 32, в поясничном отделе – у 14 больных. Также у 16 больных диагностированы поражение задних структур и у девяти – паравертебральные мягкотканые компоненты с признаками патологического перелома тел позвонков.
В каждом случае методами исследования служили клинические и объективные методы исследования: рентгенография позвоночника, МРТ, МСКТ и денситометрия. Оценивались выраженность болевого синдрома и степень нарушения дееспособности по индексу Освестри до и после операции, а также в отдаленном периоде наблюдения.
Результаты исследования и их обсуждение
В первую группу были включены больные с солитарными гемангиомами без повреждения задних структур. В эту группу вошли 29 (59 %) пациентов. Во вторую группу были включены больные с множественными гемангиомами, также без повреждения задних структур – 11 (22 %). Третью группу составили пациенты с гемангиомати тел и задних структур позвонков с наличием паравертебрального и интраканального мягкотканого опухолевого компонента 9 (18 %) с признаками компрессионного перелома у 2 из них. У трех больных выявлен в различной степени выраженности неврологический дефицит, обусловленный компрессией спинного мозга. В 40 случаях операция была закончена пластикой тел позвонков костным цементом и в девяти случаях проведены декомпрессивно-стабилизирующие операции на позвоночнике после пластики тела поврежденного позвонка костным цементом.
Оценка субъективных критериев проводилась до вмешательства, после вмешательства, а также в период 4, 8, и 12 мес. после операции. Выраженность болевого синдрома у пациентов с солитарными гемангиомами до операции составляла 5,2 ± 0,3 баллов, степень нарушения дееспособности 42 ± 7,8 %. Выраженность болевого синдрома у пациентов с множественными гемангиомами и гемангиомами с паравертебральными и интраканальным мягкоткаными компонентами до операции составляла 6,2 ± 0,7 и 5,3 ± 0,2 баллов, степень нарушения дееспособности 42 ± 7,8 % и 44 ± 6,2 % соответственно. Оценка данных показателей в раннем постоперационном периоде во всех группах соответствовала 1 и 2 баллам по ВАШ-10. При этом степень удовлетворенности больных по индексу Освестри составила 28 ± 1,2 %. В позднем периоде наблюдения выраженность болевого синдрома у больных первой группы по визуально-аналоговой шкале (ВАШ-10) составила 2,1 ° ± 0,1 баллов, индекс Освестри – 22,3 ± 11,8. Выраженность болевого синдрома во второй и третьей группе больных по ВАШ-10 составила в среднем 2,7 ± 0,5 и 2,5 ± 0,3 баллов соответственно, и степень нарушения дееспособности больных по индексу Освестри составила 22 ± 0,8 %, 20 ± 1,0 % и 23 ± 1,0 % соответственно в 1, 2 и 3 группах. Прогрессирование опухолевого процесса в периоде наблюдения не отмечено ни в одном случае. Полный регресс неврологической симптоматики наступил только у 2 пациентов, у одного сохранился нижний парапарез со снижением моторных функций до 4 баллов.
Клинический пример. Пациент П., 25 лет, считает себя больным в течение трех лет. Беспокоят боли в грудном отделе позвоночника. Отмечает усиление болевого синдрома в течение последних двух лет. Боли в грудном отделе преимущественно слева и в ночное время. Был обследован у невролога и нейрохирурга по месту жительства. Лечился по поводу остеохондроза грудного отдела позвоночника. В связи сохраняющимися болями обратился на консультативный прием. Проведено обследование (рис. 1–2). Диагностировано объемное образование Th8 позвонка. Проведена биопсия тела Th8 позвонка. Результат гистологического исследования: доброкачественная опухоль мезенхимального происхождения сосудистого генеза.
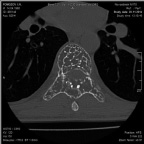
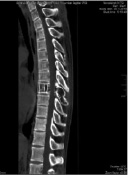
Рис. 1. МСКТ грудного отдела позвоночника до операции (а – аксиальная проекция, б – сагиттальная реконструкция)
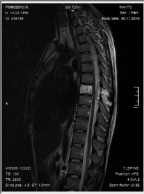
Рис. 2. МРТ грудного отдела позвоночника до операции
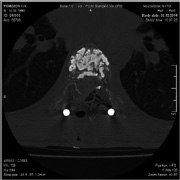
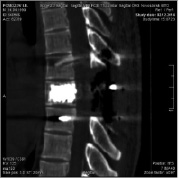
Рис. 3. МСКТ грудного отдела позвоночника после операции (а – аксиальная проекция, б – сагиттальная реконструкция)
Гемангиомы – доброкачественные медленнорастущие сосудистые опухоли, состоящие из венозных сосудов. Позвоночник является распространенным по встречаемости местом гемангиом в костях. Большая часть гемангиом локализуются единичными очагами и во многих случаях обнаруживаются случайно, при рентгенологическом исследовании. Однако, локальная боль, наличие неврологического дефицита могут быть признаками агрессивных форм гемангиом позвонков. При обследовании этих больных, нередко диагностируется наличие мягкотканого компонента опухоли. В этом исследовании, нами было изучено результаты лечения трех групп больных. Особое место занимает больные третьей группы, у которых выявлены гемангиомы с наличием мягкотканого компонента. При изучении анамнеза и динамики прогрессирования заболевания нами было отмечено, что все пациенты страдали местными болями в области локализации опухоли не менее года и в дальнейшем, по мере возникновения неврологического дефицита, обращались за медицинской помощью. При обследовании у всех 9 пациентов этой группы выявлено наличие мягкотканого компонента опухоли с компрессией спинного мозга и спинномозговых корешков. Агрессивные гемангиомы с неврологическим дефицитом, чаще локализовались в грудном отделе позвоночника, где позвоночный канал узкий и резервные пространства минимальны. Исторически хирургическое лечение гемангиом позвонков сводилась к симптоматическому лечению или частичному удалению опухолевой массы в области повреждения. Удаление опухоли нередко заканчивалась большими кровопотерями, или усугублением неврологического дефицита [4]. Ляминэктомия на уровне поражения позвонков приводила к относительно положительным результатом. В некоторых исследования описаны положительные результаты ведения этанола в область опухоли позвонка [4, 9]. Во всех случаях не было достигнута продолжительная ремиссия болевого синдрома и неврологического дефицита. Также описаны случаи усугубления неврологического дефицита, возникновения инфекции в области хирургического вмешательства, прогрессирование гемангиом тел позвонков и возникновения патологического перелома (4).
Не смотря на риск возникновения осложнений, предпочтительным является хирургическое лечение агрессивных гемангиом позвонков с неврологическим дефицитом. Многими авторами была предложена тактика хирургического лечения в объеме удаления опухоли до здоровой ткани [4, 3]. Однако, в связи большой кровопотерей, в основном проводилась декомпрессия спинного мозга на уровне повреждения. После предварительной трансмагистральной эмболизации опухоли Aich и соавт. (2010), осуществляют декомпрессию спинного мозга и удаление опухоли. Однако операции после эмболизации питающих ее сосудов проводились при минимальной агрессивности и отсутствия мягкотканого интраканального компонента опухоли [4].
Радиотерапию используют после резекции опухоли и для лечения солитарных гемангиом с выраженными местными болями. После этого лечения Fox MW, Onofrio BM (1993) описали в 3-х из 10 случаев рецидив опухолей [9].
Проведенное хирургическое лечение больных с солитарными и множественными гемангиомами тел позвонков без неврологического дефицита, привело к стойкой ремиссии болевого синдрома и не наблюдалось случаев рецидивов. Несомненно, больные с гемангиомами тел позвонков при наличием неврологического дефицита, должны быть прооперированы. Выполненные нами декомпрессивно-стабилизирующие операции при агрессивных гемангиомах привели к положительными результатами. По нашему мнению, при гемангиомах без повреждения задних структур и без неврологичесокого дефицита, применение вертебропластики является оптимальным методом лечения. При агрессивных гемангиомах с наличием мягкотканого компонента и неврологического дефицита, необходима применения декомпрессию спинного мозга со стабилизацией. С целью уменьшения кровопотеря вовремя операции и для восстановления опороспособности вентральной колонны необходимо проведение вертебропластики с максимально плотным заполнением костным цементом в области поражения тела и корней дужек позвонка.
Выводы
При солитарной гемангиоме с поражением задних структур позвонка, локальный болевой синдром выражен значительней, чем при деструкции только тела. Наличие стеноза позвоночного канала, обусловленного, в том числе мягкотканым компонентом опухоли, определяет необходимость последовательного проведения пластики тела позвонка костным цементом, декомпрессии и стабилизации. При солитарных и множественных гемангиомах тел позвонков пластика костным цементом является достаточной и предпочтительной.

Процесс реабилитации занимает от 3 месяцев до 1 года после операции в зависимости от ее сложности. После 6 месяцев пациентам рекомендуется продолжать занятия на реабилитационном оборудовании под контролем врача ЛФК или инструктора с целью профилактики рецидива грыжи межпозвонкового диска, для чего индивидуально подбирается комплекс упражнений для создания мышечного корсета и улучшения кровообращения в проблемных зонах.
Восстановительный период проходит под наблюдением врача невролога, который назначает курс медикаментозной терапии, рекомендует консультации других специалистов для более эффективного лечения.
Ранний реабилитационный период (от 1-ого до 3-х месяцев).
- Не сидеть в течение 3-6 недель после операции (в зависимости от тяжести операции).
- Не делать резких и глубоких движений в позвоночнике, наклоны вперёд, в стороны, скручивающие движения в поясничном отделе позвоночника в течение 1-2 месяцев после операции.
- Не садиться за руль и не ездить в транспорте в положении сидя в течение 2-3 месяцев после операции (можно ездить в качестве пассажира полулежа, разложив сиденье).
- Не поднимать более 3-5 килограмм в течение 3 месяцев.
- В течение 3 месяцев после операции не следуют ездить на велосипеде, заниматься игровыми видами спорта (футбол, волейбол, баскетбол, теннис и т.д.).
- Периодически разгружать позвоночник (отдых в положении лежа по 20-30 минут в течение дня).
- Ношение послеоперационного корсета не более 3 часов в день.
- Желательно не курить и не употреблять алкоголь в течение всего срока реабилитации. Интимная жизнь не противопоказана.
Как только пациенту разрешено ходить, он должен проконсультироваться с врачом ЛФК относительно сроков назначения и комплекса лечебной физкультуры, которые зависят от объёма и характера оперативного вмешательства, а также послеоперационных осложнений. Через месяц после неосложненной операции показаны занятия в гимнастическом зале (не в тренажёрном!) под контролем врача ЛФК, без становых нагрузок. Полезно плавание на животе.
Через месяц после операции в неосложненных случаях можно приступать к работе (вопрос о сроках и конкретно выполняемой работе решается в каждом случае индивидуально с лечащим врачом).
Поздний реабилитационный период (3-6 месяцев).
- Не рекомендуется поднимать более 5-8 килограмм, особенно без разминки и разогрева мышц спины, прыжки с высоты, длительные поездки на автомобиле.
- При выходе на улицу в непогоду: ветер, дождь, низкая температура, желательно надеть на область поясницы утепляющий пояс.
- Ношение корсета, особенно длительное, не рекомендуется во избежание атрофии длинных мышц спины.
В этот период можно осторожно под контролем врача ЛФК начинать формирование мышечного корсета, занимаясь упражнениями на укрепление мышц спины.
После 6 месяцев и не реже 2-х раз в год рекомендуется проходить курс массажа, физиотерапии и щадящей мануальной терапии на все отделы позвоночника.
Здоровый образ жизни, отказ от курения, регулярные занятия в гимнастическом зале, плавание, баня, ограничение поднятия тяжестей значительно уменьшают риск развития грыж межпозвонковых дисков.
Для профилактики боли в спине следует избегать: стрессов, переохлаждений, длительного монотонного труда в вынужденной позе, поднятие тяжестей, резких движений на холодные, не разогретые мышцы, появления избыточного веса тела.
Кроме того, на любом этапе реабилитации можно включить в комплекс реабилитационных мероприятий иглорефлексотерапию и физиотерапию.
Рекомендуемый комплекс упражнений (через месяц после операции)
- Вначале делайте от 1 до 5 повторений упражнений 2 раза в день, доведя до 10 повторов каждого упражнения 2 раза в день.
- Выполняйте упражнения плавно и медленно, без резких движений. Если при выполнении вы почувствуете дискомфорт или болезненные ощущения, то некоторое время не делайте это упражнение. Если такие ощущения приобретают стойкий характер, следует обратиться к врачу.
- Интенсивность нагрузок зависит от вашего самочувствия. Как только появляется боль, снижайте интенсивность упражнений.
Упражнение 1. Лечь на спину. Медленно согнуть ноги в коленях и прижать к груди, почувствовать напряжение в ягодичных мышцах. Расслабить ягодичные мышцы. Держать ноги согнутыми в течение 45-60 секунд, затем медленно их выпрямить.
Упражнение 2. Лечь на спину, ноги согнуть в коленях, руки на полу в разные стороны. Приподнять таз над полом и удерживать в течение 10-15 секунд. Довести время удерживания до 60 секунд.
Упражнение 3. Лечь на спину, руки за голову, ноги согнуты в коленях. Ноги поочередно поворачивайте сначала в правую, затем в левую сторону, касаясь коленом пола; верхняя часть тела остается в горизонтальном положении. Удерживать ноги в повернутом положении до 60 секунд.
Упражнение 4. Лечь на спину, ноги согнуть в коленях, руки скрестить на груди, подбородок прижать к груди. Напрягая мышцы брюшного пресса, согнуться вперед и удерживаться в таком положении 10 секунд, затем расслабиться. Повторить от 10 до 15 раз, постепенно увеличивая число повторений.
Упражнение 5. Исходное положение на руках и согнутых в коленях ногах. Одновременно левую ногу и правую руку вытягивать горизонтально и зафиксироваться в таком положении от 10 до 60 секунд. Повторить, поднимая правую руку и левую ногу.
Упражнение 6. Исходное положение: лежа на животе, руки согнуты в локтевых суставах, лежат около головы. Выпрямляя руки, поднимите верхнюю часть тела и голову вверх, прогнувшись в поясничной области, при этом бедра не отрывайте от пола. Удерживайтесь в таком положении в течение 10 секунд. Опуститесь на пол и расслабьтесь.
Упражнение 7. Исходное положение лежа на животе, кисти рук под подбородком. Медленно, невысоко, поднимайте прямую ногу вверх, не отрывая таза от пола. Медленно опустите ногу и повторите с другой ногой.
Упражнение 8. Исходное положение: встаньте на одну ногу, вторую, выпрямленную, положите на стул. Наклоняясь вперед, сгибайте в колене ногу, лежащую на стуле, и удерживайтесь в таком положении в течение 30-45 секунд. Выпрямитесь и вернитесь в исходное положение.
Читайте также:

