Легочная гипертензия передается ли по наследству
Обновлено: 02.07.2024
Первичная легочная гипертензия новорождённых – тяжелое прогрессирующее заболевание неизвестной этиологии с неблагоприятным прогнозом, которое в связи с особенностями кровообращения плода выделяется в отдельную клиническую категорию – персистирующая легочная гипертензия новорождённых. На долю идиопатической персистирующей легочной гипертензии приходится до 20% от всех случаев легочной гипертензии у новорожденных. В настоящее время этиология и патогенез данного заболевания мало изучены в связи с редкой частотой его встречаемости, что обуславливает актуальность описания клинических случаев данного заболевания.
Ключевые слова
первичная легочная гипертензия, легочное сердце, открытое овальное окно, открытый артериальный проток, перимембранозный дефект межжелудочковой перегородки.
Статья
Первичная легочная гипертензия (ПЛГ) – болезнь Айэрсы – является редким тяжелым прогрессирующим заболеванием неизвестной этиологии и характеризуется неблагоприятным прогнозом [1, 2]. Легочная артериальная гипертензия (ЛАГ) диагностируется при повышении среднего давления в легочной артерии до и более 25 мм рт. ст. в покое и 30 мм рт. ст. при нагрузке [3].
По данным литературы встречаемость идиопатической легочной гипертензии составляет 1 – 1,7 случаев на миллион человек населения [2], причем заболевание встречается чаще у женщин, чем у мужчин почти в 2 раза. Возраст пациентов с таким диагнозом в среднем составляет 36,4 года [1]. Не утешительны данные статистики выживаемости пациентов с ПЛГ – при отсутствии интенсивного лечения средняя продолжительность жизни составляет около 3 лет с момента постановки диагноза [2].
Несмотря на активное изучение проблемы, этиология ПЛГ остается невыясненной, однако исследователи предполагают важную роль генетических нарушений в развитии заболевания [4]. В частности, развитие ПЛГ ассоциируют с мутацией гена BMPR2, локализованном во второй хромосоме, однако патогенетическая связь между данным нарушением и ПЛГ не открыта [11].
Несмотря на то, что факторы, приводящие к запуску патологических изменений в легочных сосудах, точно не установлены, на сегодняшний день исследователи основной в вопросах этиологии и патогенеза данного заболевания считают теорию эндотелиальной дисфункции (ЭД), которая свидетельствует, что повреждение и дисфункция эндотелия легочных сосудов приводит к развитию вазоконстрикции и ремоделированию сосудистого русла. В патогенезе выделяют четыре основных патофизиологических феномена: вазоконстрикция, редукция легочного сосудистого русла, снижение эластичности легочных сосудов, их облитерация вследствие тромбоза и пролиферация гладкомышечных клеток (ГМК). Эти процессы индуцируются возникающим при ЭД дисбалансе выработки вазоактивных медиаторов, который заключается в усиленном синтезе эндотелиоцитами вазоконстрикторных веществ (тромбоксан А2, эндотелин-1) и дефиците выработки вазодилатирующих (NO, простациклин). Играет роль также нарушение работы потенциал-зависимых калиевых каналов ГМК, которое вызывает вазоконстрикцию и пролиферацию ГМК вследствие повышенного внутриклеточного содержания ионов кальция. Ключевое значение в развитии и прогрессировании ЛАГ отводится дефициту NO, который способствует хроническому вазоспазму, клеточной пролиферации, внутрисосудистому тромбообразованию [5].
Таким образом, замыкается порочный круг – прогрессирующее повреждение эндотелия приводит к ремоделированию сосудов [11].
Патологические процессы при ЛАГ затрагивают все слои сосудистой стенки, различные типы клеток (эндотелиальные, ГМК, фибробласты). Структурные нарушения начинаются с артерий мышечного типа и артериол легких. Процесс начинается с гипертрофии и мускуляризации средней оболочки артериол. Кроме того, наблюдается миграция ГМК в интиму сосуда, в которой происходит активная пролиферация клеточных элементов. Сначала утолщение интимы обратимо, однако вскоре развиваются необратимые изменения – фиброз и фиброэластоз. В ряде случаев концентрический фиброз интимы полностью закрывает просвет сосуда. При этом могут определяться плексогенные и плексиморфные структуры, которые, как правило, возникают проксимальнее места обтурации. В адвентиции наблюдается повышенная продукция экстрацеллюлярного матрикса, включая коллаген, эластин, фибронектин и тенасцин. Секреция медиаторов выраженного сосудосуживающего действия трансформирует состояние сосудистого русла из обычного антикоагулянтного в прокоагулянтное и способствует развитию тромбоза [10, 11].
Современные функциональные исследования с помощью различных неинвазивных методик оценки состояния периферического кровотока не подтверждают генерализацию эндотелиальной дисфункции у пациентов с ПЛГ, однако отмечается повышенная констрикторная способность ГМК [6].
Рост сосудистого сопротивления в малом круге кровообращения (МКК) инициирует возникновение синдрома гипердинамии миокарда с развитием гипертрофии правого желудочка (ПЖ). Данное явление обусловлено физиологической реакцией, описанной Старлингом, которая заключается в увеличении силы сердечного сокращения в ответ на нагрузку объемом или сосудистым выходным сопротивлением [7]. Легочное сердце (ЛС) развивается при первичной или вторичной ЛАГ, возникшей в результате нарушения функции эндотелиоцитов сосудов легких, структурных и функциональных изменений легочных сосудов [8]. В развитии легочного сердца выделяют несколько стадий. В начальную стадию происходит увеличение резистентности легочных сосудов, является следствием ЛАГ. Во вторую стадию выявляются изменения в ПЖ в ответ на повышение легочного артериального давления. Третья стадия заключается в выраженной гипертрофии и дилатации ПЖ, происходят изменения в васкуляризации последнего, может наблюдаться правожелудочковая сердечная недостаточность (ПЖСН) [9].
При формировании ЛС наблюдаются изменения миокарда в виде гипертрофии, дистрофии, атрофии и некроза кардиомиоцитов ПЖ. В мышечных волокнах ПЖ могут наблюдаться атрофически-склеротические процессы, в правом предсердии и ПЖ – выраженный фиброэластоз эндокарда. Реже отмечается расширение полости левого желудочка [12].
Диагностика ПЛГ затруднена, поскольку жалобы пациентов носят неспецифический характер и могут напоминать врожденный порок сердца. В большинстве случаев клинические проявления формируются после развития необратимых изменений в легких. Отмечают слабость, усталость, одышку, кровохарканье, ангинозную боль в области сердца, головокружение, абдоминальный дискомфорт. При осмотре обнаруживаются пульсация шейных вен, гепатомегалия, периферические отеки, асцит. Пальпаторно определяется пульсация в четвертом межреберье слева от грудины, увеличение правого желудочка. Аускультируется усиление второго тона во втором межреберье справа [13].
В отдельную категорию относят персистирующую легочную гипертензию новорождённых (ПЛГН) в связи с наличием характерных патогенетических и клинико-морфологических аспектов, связанных с особенностями кровообращения плода и отличающими её от ПЛГ. ПЛГН – заболевание, характеризующееся аномально повышенным давлением в легочных сосудах и, как следствие, право-левым шунтированием крови через овальное отверстие и (или) открытый артериальный проток при отсутствии других пороков сердца. Среди вариантов ПЛГН, в свою очередь, выделяют идиопатическую (первичную) и осложняющую различные неонатальные сердечно-легочные осложнения (вторичную) [14]. ПЛГН встречается в 0,2-0,3 случаях на 1000 новорождённых, однако идиопатический вариант составляет до 20% от всех случаев ПЛГН [15].
Ведущей этиологией идиопатической ПЛГН является длительная внутриутробная гипоксия, которая приводит к ремоделированию сосудистого русла, которое выражается в гиперплазии гладких мышц сосудов, распространяющейся на внутридольковые артерии, что приводит к повышению сосудистого сопротивления [15].
У здоровых новорождённых в ответ на многочисленную стимуляцию, происходящую во время рождения, в том числе на увеличение парциального давления кислорода, изменения pH крови, меняется активность вазоактивных веществ [14]. Основным патогенетическим звеном идиопатической ПЛГН также считается дисбаланс синтеза вазоконстрикторных и вазодилатирующих веществ [15].
Таким образом, первичная легочная гипертензия – редкое и тяжелое, с крайне неблагоприятным прогнозом заболевание. Однако накопившийся клинический опыт предоставляет возможности открывать механизмы его патогенеза и разрабатывать новые методы диагностики и лечения, позволяющие не только продлить жизнь пациентам, но и улучшить ее качество. В этой связи актуальным является описание клинических случаев идиопатической легочной гипертензии.
Клинический случай
Из анамнеза известно, что мальчик Е.Д. родился от пятой беременности (вторые роды), протекающей на фоне угрозы прерывания беременности, отеков беременных, низкой плацентации, частичной прогрессирующей отслойки низкорасположенной плаценты, отягощённого акушерско-гинекологического анамнеза, хронической внутриутробной гипоксии плода. Преждевременные роды при сроке гестации 32-33 недели были разрешены путем операции кесарева сечения в экстренном порядке.
Новорождённый находился в тяжелом состоянии с оценкой по шкале Апгар 4-5-6-6 баллов. Тяжесть состояния была обусловлена дыхательными нарушениями, неврологической симптоматикой на фоне недоношенности и морфофункциональной незрелости. Антропометрические данные ребенка при рождении: масса тела 2530 г, рост 47 см, окружность груди 31 см, окружность головы 33 см.
С рождения находился на ИВЛ. На этапе родильного дома проводилась респираторная, инфузионная, антибактериальная и гемостатическая терапия. С целью дальнейшего обследования, лечения и выхаживания мальчик был переведён бригадой санитарной авиации из роддома в отделение реанимации и интенсивной терапии новорождённых Саратовской Областной Детской Клинической больницы (СОДКБ).
На основании проведенных обследований был поставлен основной конкурирующий клинический диагноз: 1. Врождённая пневмония. 2. Церебральная ишемия 3 степени, острый период. Синдром угнетения. Осложнения: синдром полиорганной недостаточности (отек головного мозга, кома 3 степени; дыхательная недостаточность 3 степени; острая сердечно- сосудистая недостаточность 3 степени; острая почечная недостаточность в стадии олигоанурии; отечный синдром; геморрагический синдром; легочная гипертензия). Сопутствующие заболевания: дефект перимембранозный подтрикуспидальный межжелудочковой перегородки 0,24 см; открытый артериальный проток: 0,30см; открытое функционирующее овальное окно: 0,42см, лево-правый сброс. Фоновый диагноз: респираторный дистресс-синдром новорождённых; недоношенность 32-33 недели.
В условиях проводимой терапии (инотропная поддержка, сурфактанты, увеличение параметров вентиляции до максимально возможных) состояние ребенка оставалось тяжелым с динамикой ухудшения. На фоне прогрессирующей полиорганной недостаточности была отмечена асистолия, констатирована биологическая смерть ребенка.
При вскрытии грудной полости отмечено обычное расположение органов, однако легкие полностью выполняют плевральную полость. Форма сердца конусовидная, расположение обычное. Величина и расположение вилочковой железы без особенностей. В мягких тканях имеются кровоизлияния ярко-красного цвета размерами до 1 см.
При исследовании дыхательных путей отмечены обычных размеров отечные розовые небные миндалины. В просвете гортани, трахеи и бронхов определяется небольшое количество слизистого содержимого. Слизистая оболочка указанных органов отечная, гладкая по всей длине. Листки париетальной и висцеральной плевры гладкие, бледно-розового оттенка. Легкие темно-красного цвета, плотной консистенции, легочная ткань на разрезе однородная, обильно пропитана кровью, при надавливании выделятся жидкая кровь и отечная жидкость. Масса левого легкого 40 грамм, правого легкого 37 грамм. Кусочки, вырезанные из легких, при погружении в воду тонут. На гистологическом исследовании легких в просветах альвеол обнаружены очаговые скопления эритроцитов, формирующиеся гиалиновые мембраны; в сосудах отмечена гипертрофия мышечного слоя артерий и вен более чем на 25%, выявлены пролиферация интимы с фиброзом, а также тромботические массы.
При вскрытии полости черепа обнаружено, что твердая мозговая оболочка тонкая, с перламутровым блеском. Мягкие мозговые оболочки отечные, полнокровные. Извилины головного мозга уплощены, борозды сглажены. Боковые желудочки немного увеличены в размерах, содержат прозрачный ярко-желтый ликвор. В полости правого желудочка имеется небольшой сверток крови ярко-красного цвета объемом около 5 мл. Сосудистые сплетения полнокровные, с прозрачным содержимым. Белое и серое вещество больших полушарий различимо, на поверхности разрезов определяются темно-красные точки, легко смываемые водой. Остальные структуры головного мозга без видимых изменений. Масса головного мозга 265 грамм. На гистологическом исследовании выявлено неравномерное кровенаполнение сосудов головного мозга.
При вскрытии брюшной полости выделилось около 5 мл желтой жидкости. Петли тонкого кишечника в нижних отделах темно-красного цвета, немного увеличены в размерах; сосуды кишечника полнокровны. Слизистая тонкого кишечника со сглаженным рисунком, темно-красного цвета. В просвете нижних отделов тонкого кишечника геморрагическое содержимое. Печень массой 105 грамм красного цвета, на поверхности и на разрезе имеет обычную структуру. На гистологическом исследовании печени обнаружена дистрофия гепатоцитов, полнокровие печеночных синусов.
При вскрытии почек отмечено, что на разрезе корковое вещество синюшно-красного цвета, а мозговое – темно-красное; паренхима плотной консистенции; слизистая лоханок гладкая, чистая с единичными мелкими кровоизлияниями. Слизистая оболочка мочеточников и мочевого пузыря без особенностей. На гистологическом исследовании почек обнаружена дистрофия эпителия извитых почечных канальцев, а также неравномерное кровенаполнение сосудов.
При вскрытии остальных органов и систем значимых особенностей выявлено не было.
На основе проведенного вскрытия и гистологического исследования был поставлен патологоанатомический диагноз – первичная легочная гипертензия; осложнения основного заболевания – гипертрофия миокарда правого желудочка сердца; вторичные гиалиновые мембраны; кровоизлияния в легких; паренхиматозная дистрофия внутренних органов.
В данном случае ПЛГ у новорожденного сочеталась с открытым овальным окном и открытым артериальным протоком, а также перимембранозным дефектом межжелудочковой перегородки, что привело к существенным изменениям гемодинамики в неонатальном периоде. Следствием длительной гипоксии стало ишемическое повреждение различных органов, развитие паренхиматозной дистрофии и полиорганной недостаточности, что и обуславливало тяжесть состояния пациента. Непосредственной причиной смерти больного стала дыхательная недостаточность.
Заключение
Таким образом, ПЛГ – тяжелое прогрессирующее заболевание, плохо поддающееся лечению, – у новорожденных осложняется особенностями гемодинамики и неминуемо приводит к летальному исходу. Изучение этиологии и патогенетических механизмов идиопатической легочной гипертензии позволит найти новые пути помощи больным, страдающим от данной болезни.
Литература
1. Породенко Н.В., Скибицкий В.В., Запевина В.В. Диагностика и лечение первичной легочной гипертензии: современный взгляд на проблему // Кубанский научный медицинский вестник. 2014. №3 (145). С. 140-144.
2. Пациент с первичной легочной гипертензией – кто он и как ему помочь? / С.В. Гарькина, Е.В. Адонина, Д.В. Дупляков и др. / Клиницист. 2011. №3. С. 103-106.
3. Dweik RA, Erzurum SC. Update on pulmonary vascular diseases 2010. Am J Respir Crit Care Made 2011; 184: 26-31
4. Редкий случай в практике врача терапевта – первичная легочная гипертензия / О.А. Ефремова, С.И. Логвиненко, М.А. Бочарова, Н.А. Губарева / Научные ведомости Белгородского государственного университета. Серия: Медицина. Фармация. 2011. Т. 16, №22. С. 281-284.
5. Парамонов В.М. Оценка эффективности длительной терапии бозентаном, силденафилом и их комбинация у больных с идиопатической легочной гипертензией : дис. … канд. мед. наук. Российский кардиологический НПК МЗ РФ, Институт клинической кардиологии им. А.Л. Мясникова. М., 2016.
6. Долгова Е.В. Особенности микроциркуляции сосудов кожи в зависимости от тяжести клинического течения различных форм легочной гипертензии и возможности воздействия терапии силденафилом у пациентов с идиопатической легочной гипертензией: дис. … канд. мед. наук. Российский кардиологический НПК МЗ РФ, Институт клинической кардиологии им. А.Л. Мясникова. М., 2017.
8. Кароли Н.А., Ребров А.П. Легочная гипертензия и легочное сердце в клинической практике // Клиницист. 2007. №4. С. 4-10.
9. Агапитов Л.И., Белозеров Ю.М. Хроническое легочное сердце у детей // Российский вестник перинатологии и педиатрии. 2010. Т. 55, №2. С. 50-59.
10. Лазуткина В.К., Цаллагова З.С., Елфимова Е.М. Рентгеноморфологическая характеристика первичной (идиопатической) легочной гипертензии // Медицинская визуализация. 2010. №5. С. 96-102.
11. Клинические рекомендации по диагностике и лечению легочной гипертонии / И.Е. Чазова, С.Н. Авдеев, Н.А. Царева и др. / Терапевтический архив. 2014. №9. С. 4-23.
12. Хроническое легочное сердце / В.С. Задионченко, И.В. Погонченкова, З.О. Гринева и др. / Российский кардиологический журнал. 2003. №4 (42). С. 6-11.
13. Породенко Н.В., Скибицкий В.В., Запевина В.В. Диагностика и лечение первичной легочной гипертензии: современный взгляд на проблему // Кубанский научный медицинский вестник. 2014. №3 (145). С. 140-144.
15. Иванов Д.О., Сурков Д.Н., Цейтлин М.А. Персистирующая легочная гипертензия // Бюллетень Федерального Центра сердца, крови и эндокринологии им. В.А. Алмазова. 2011. №5. С. 94-112.

Легочная гипертензия – это заболевание сердечно-сосудистой системы, характеризующееся высоким кровяным давлением в легочной артерии. Давление повышается из-за сужения стенок артерий, ведущих от сердца к легким. Из-за этого сердце вынуждено работать интенсивнее, чтобы перекачивать кровь через легкие. Дополнительное усилие в конечном итоге приводит к ослаблению сердечной мышцы и развитию серьезной сердечной недостаточности.
Легочная гипертензия может быть опасной для жизни. Хотя некоторые ее виды неизлечимы, при своевременной диагностике лечение легочной гипертензии уменьшает проявление симптомов и улучшает качество жизни.
Код легочной гипертензии по МКБ 10 – I27.0.
Симптомы легочной гипертензии
Признаки легочной гипертензии появляются медленно. Их можно не замечать месяцами или даже годами. Симптомы усиливаются (или проявляются ярче) по мере прогрессирования болезни. Они включают:
- одышку, сначала во время физических нагрузок, а затем и в состоянии покоя;
- усталость;
- головокружение;
- обмороки;
- давление или боль в груди;
- отек лодыжек, ног и, в конечном итоге, брюшной полости (асцит);
- синюшный цвет губ и кожи (цианоз);
- учащенный пульс и сердцебиение.
Степени легочной гипертензии
В зависимости от стадии развития заболевания, выделяют его степени.
- Легочная гипертензия 1 степени. Клинические проявления отсутствуют, физические нагрузки переносятся хорошо, но на некоторых участках легочной артерии есть признаки нарушения кровообращения, которые можно обнаружить только при специальном обследовании.
- Легочная гипертензия 2 степени. Физические нагрузки начинают приносить дискомфорт. Беспокоит одышка, слабость, головокружение. В состоянии покоя самочувствие нормальное.
- Легочная гипертензия 3 степени. Даже легкая физическая нагрузка причиняет сильный дискомфорт.
- Легочная гипертензия 4 степени. Все симптомы легочной гипертензии ощущаются даже в состоянии покоя, человек не может вести привычный образ жизни.
Причины легочной гипертензии
Легочная гипертензия подразделяется на пять групп в зависимости от причины.
Группа 1: легочная артериальная гипертензия.
- Неизвестная причина (идиопатическая легочная артериальная гипертензия).
- Генетическая мутация (наследственная легочная артериальная гипертензия).
- Употребление некоторых рецептурных диетических препаратов или запрещенных препаратов.
- Проблемы с сердцем с рождения (врожденный порок сердца).
- Другие состояния, такие как заболевания соединительной ткани (склеродермия, волчанка и др.), ВИЧ-инфекция или хроническое заболевание печени (цирроз).
Группа 2: легочная гипертензия, вызванная левосторонним пороком сердца.
- Левостороннее заболевание сердечного клапана.
- Отказ нижней левой камеры сердца (левого желудочка).
Группа 3: легочная гипертензия, вызванная заболеванием легких.
- Хроническая обструктивная болезнь легких.
- Легочный фиброз.
- Обструктивное апноэ во сне.
- Длительное пребывание на большой высоте у людей, которые подвержены более высокому риску легочной гипертензии.
Группа 4: тромбоэмболическая легочная гипертензия, вызванная хроническими тромбами.
- Хронические тромбы в легких (легочная эмболия).
- Другие нарушения свертывания крови.
Группа 5: вторичная легочная гипертензия, вызванная другими заболеваниями.
- Заболевания крови.
- Воспалительные заболевания.
- Нарушения обмена веществ, включая болезнь накопления гликогена.
- Заболевания почек.
- Опухоли, давящие на легочные артерии.
- Синдром Эйзенменгера.
Легочная гипертензия у детей может быть всех вышеописанных форм. Однако наиболее часто у них встречается легочная артериальная гипертензия, развившаяся вследствие пороков сердца и идиопатическая легочная гипертензия.
Факторы риска
По мере взросления увеличивается риск развития хронической легочной гипертензии. Заболевание чаще диагностируется у людей в возрасте от 30 до 60 лет. Однако идиопатическая форма чаще встречается у молодых людей.
Другие факторы, которые могут повысить риск легочной гипертензии, включают:
- семейную историю болезни;
- лишний вес;
- нарушения свертываемости крови или наличие тромбов в легких в семейном анамнезе;
- воздействие асбеста;
- генетические нарушения, в том числе врожденные пороки сердца;
- жизнь на большой высоте;
- использование некоторых препаратов для снижения веса;
- употребление запрещенных и наркотических средств;
- использование селективных ингибиторов обратного захвата серотонина, используемых для лечения депрессии и тревоги.
Диагностика легочной гипертензии
Легочную гипертензию сложно диагностировать на ранней стадии, поэтому ее редко выявляют при обычном медицинском осмотре. Даже симптомы более поздней стадии легочной гипертензии часто схожи с другими заболеваниями сердца и легких.
Врач проводит медицинский осмотр и задает вопросы о медицинском и семейном анамнезе. После чего назначаются медицинские исследования, которые помогут поставить диагноз "легочная гипертензия" и определить ее причину. Тесты на легочную гипертензию могут включать:
- анализы крови;
- рентгенограмму грудной клетки;
- электрокардиограмму (ЭКГ);
- эхокардиограмму (иногда во время тренировки на велотренажере или беговой дорожке);
- катетеризацию правых отделов сердца;
- компьютерную томографию (КТ);
- магнитно-резонансную томографию (МРТ);
- тест легочной функции (измеряет, сколько воздуха могут удерживать легкие, а также поток воздуха в легкие и из них);
- полисомнограмму (во время сна);
- гистологическое исследование биопсийного материала открытого легкого;
- генетические тесты (если результат теста положительный, врач может порекомендовать пройти обследование и другим членам семьи).
Лечение легочной гипертензии
На современном этапе развития медицинской науки уже разработаны эффективные фармакологические методы контроля легочной гипертензии. Главное – вовремя назначить лечение, потому как при декомпенсации препараты не эффективны.
Лекарства от легочной гипертензии нет, но врачи могут назначить лечение, которое поможет максимально уменьшить симптомы и замедлить прогрессирование болезни.
Если легочная гипертензия вызвана другим заболеванием, необходимо, по возможности, устранить основную причину.
Рекомендации по лечению легочной гипертензии включают прием следующих медикаментов: расширители кровеносных сосудов (вазодилататоры), стимуляторы гуанилатциклазы, антагонисты рецепторов эндотелина, блокаторы кальциевых каналов, варфарин, диуретики.
Рекомендации врачей могут включать кислородную терапию для снижения легочной гипертензии. Врач может посоветовать вам чаще дышать чистым кислородом, особенно если вы живете на большой высоте или страдаете апноэ во сне. Некоторым людям с легочной гипертензией требуется постоянная кислородная терапия.
Если лекарства не помогают, рассматривается хирургический вариант лечения – операция на сердце. В этом случае хирург создает отверстие между верхней левой и правой камерами сердца (предсердиями), чтобы уменьшить давление в правой части сердца.
В некоторых случаях возможна трансплантация легкого или сердца-легкого, особенно для молодых людей, страдающих идиопатической легочной артериальной гипертензией.
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно.
Легочная гипертензия – патологическое состояние, которое может представлять опасность для жизни пациента. При развитии заболевания наблюдается постепенное закрытие просвета сосудов легких, вследствие чего повышается давление и нарушается функционирование правого желудочка и предсердия. В Юсуповской больнице проводится диагностика и лечение пациентов с легочной гипертензией. Кардиологи Юсуповской больницы используют современные методы инструментальных и лабораторных исследований, позволяющие выявить гипертензию на начальной стадии. Своевременная диагностика легочной гипертензии увеличивает вероятность благоприятного результата лечения.
Специалисты относят легочную гипертензию к одному из наиболее часто возникающих заболеваний сердечно-сосудистой системы. Женщины в возрасте от 30 до 40 лет болеют чаще, чем мужчины. Пациент, заболевший легочной гипертензией, на начальных стадиях патологического процесса может не обращаться к врачу, так как клиническая картина достаточно стертая. Данное заболевание характеризуется повышением артериального давления в легочной артерии в состоянии покоя на 25 мм рт. ст., а при физических нагрузках – на 50 мм рт. ст. и.
Легочная гипертензия при отсутствии лечения приводит к правожелудочковой недостаточности, которая может стать причиной летального исхода. При выявлении признаков легочной гипертензии немедленно обращайтесь в Юсуповскую больницу.
Врачи выделяют несколько основных видов легочной гипертензии:
Вторичную – развивается как осложнение других заболеваний: врожденных и приобретенных пороков сердца, ВИЧ-инфекции, болезней соединительной ткани, бронхиальной астмы, патологии дыхательной системы. Заболевание может развиться вследствие закупорки кровяными сгустками сосудов. В данном случае диагностируется хроническая легочная гипертензия.
Степени легочной гипертензии по давлению
Врачи Юсуповской больницы для определения степени тяжести заболевания используют эхокардиографию или катетеризацию сердца. Различают три степени тяжести легочной гипертензии:
Увеличение давления в легочной артерии на 25 – 45 мм рт. ст. Указывает на I степень заболевания;
Увеличение давления на 45-65 мм рт. ст. – легочная гипертензия II степени;
Увеличение давления более чем на 65 мм рт. ст. – легочная гипертензия III степени.
Синдром легочной гипертензии классифицируется также в зависимости от наблюдаемой клинической картины. При этом выделяется 4 класса:
I класс: у пациентов не наблюдается снижения физической активности. Привычные нагрузки не вызывают одышку, головокружение, слабость и болезненные ощущения;
II класс: у пациентов происходит снижение физической активности. При обычных нагрузках больной испытывает головокружение, одышку, боли за грудиной, слабость. В состоянии покоя данные симптомы исчезают;
III класс: в значительной степени нарушается физическая активность пациентов. При незначительной нагрузке проявляются симптомы, характерные для данного заболевания;
IV класс: значительное снижение активности. Легочная гипертензия 4 степени характеризуется выраженной симптоматикой как в состоянии покоя, так и при минимальных физических нагрузках.
Симптомы
Легочная гипертензия не имеет ярко выраженных симптомов, поэтому лечение начинается на поздних этапах заболевания. В дебюте заболевания можно обнаружить следующие симптомы:
Появление небольшой одышки в состоянии покоя или при малой физической активности;
Охрипший голос или сухой кашель;
Снижение массы тела без видимых причин;
Учащенное сердцебиение, с течением заболевания на шее у пациента отчетливо отмечается пульсация яремной вены;
Подавленное настроение и постоянное чувство усталости и слабости;
Обмороки и головокружения, которые являются следствием гипоксии – нехватки кислорода.
На более поздних этапах легочная гипертензия проявляется следующими признаками:
Нарушением ритма сердца – аритмией;
Симптомами ишемии миокарда и приступами стенокардии, при которых пациента охватывает чувство страха, выступает холодный пот и появляется боль за грудиной;
Кровохарканьем и появлением прожилок крови в мокроте.
На терминальной стадии происходит отмирание тканей, возникающее из-за формирования тромбов в артериолах. Гипертонические кризы у больных проявляются в ночное время. Острая сердечная недостаточность или перекрытие легочной артерии тромбом могут стать основными причинами смерти.
Причины возникновения заболевания
Причины возникновения легочной гипертензии разные. Почему возникает идиопатическая легочная гипертензия, учёные не установили до сих пор. Вероятность ее развития высока у людей с аутоиммунными заболеваниями, которые принимают оральные контрацептивы, имеют близких родственников с данным заболеванием. Вторичная легочная гипертензия возникает из-за осложнения заболеваний сосудов, легких, пороков сердца.
Постепенное сужение артериол и капилляров, относящихся к системе легочной артерии, предшествует развитию заболевания. На поздних стадиях поражения артерии может происходить воспалительное разрушение стенки сосуда. Вследствие данных изменений в сосудах возникает прогрессирующее повышение давления или легочная артериальная гипертензия.
Легочная гипертензия тесно связана с нарушениями со стороны сердечно-сосудистой системы и лёгких:
Хронической обструктивной болезнью легких;
Недостаточной вентиляцией легких;
Остановкой дыхания в период сна (апноэ);
Аномалиями развития дыхательной системы;
Врожденными, а также приобретенными пороками сердца (стенозом митрального клапана, незаращением перегородки между желудочками, патологией левого желудочка);
Ишемической болезнью сердца;
Воспалением миокарда – миокардитом;
Хронической сердечной недостаточностью.
К факторам риска развития легочной гипертензии относят отягощённую наследственность, приём наркотических веществах, некоторых лекарств (Фенфлурамина, Аминорекса, Дексфенфлюрамина) и химиотерапевтических препаратов. Часто легочная гипертензия диагностируется у пациентов с заболеваниями аутоиммунного характера. Сильное повышение давления в легочной артерии может быть спровоцировано гемолитической анемией, саркоидозом и поражением щитовидной железы.
Диагностика
В норме давление в легочной артерии в состоянии покоя составляет около 15 мм рт. ст. Если оно превышает 25 мм рт. ст., то это уже является патологией. Более 65 мм рт. ст. считается самой тяжелой степенью легочной гипертонии.
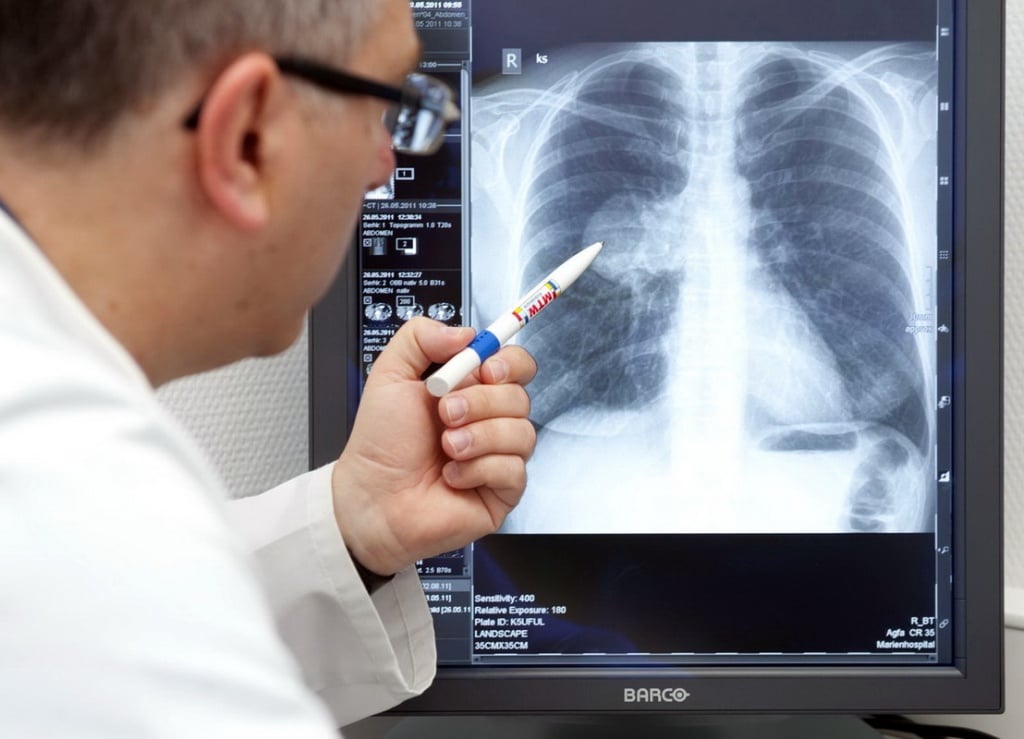
В Юсуповской больнице измерение давления проводится при помощи зонда. В яремной вене делают прокол и вводят зонд, прикрепленный катетер доходит до самой артерии. Это очень сложная манипуляция, но на сегодняшний день она считается лучшим способом диагностики легочной гипертензии. Исследования в Юсуповской больнице проводит высококвалифицированный кардиолог. Он назначает исследования, которые позволяют оценить состояние легких и сердца, установить причину повышенного давления:
Регистрацию электрокардиограммы – позволяет выявить гипертрофию правого желудочка и предсердия;
Компьютерную томографию – предоставляет информацию об увеличении артерий и наличии сопутствующих заболеваний;
Эхокардиографию – проводится для определения скорости движения крови и осмотра полостей сердца и сосудов;
Рентгенографию органов грудной клетки – необходима для установления размеров сердца и подтверждения диагноза;
Ангиопульмонографию – метода, при котором вводится контрастное вещество для установления сосудистого рисунка в системе артерий лёгких.
Легочная гипертензия у новорожденных встречается крайне редко. Подавляющее количество данных диагнозов ставится в первые дни жизни малыша. Это позволяет снизить количество летальных исходов.
Лечение
Стандарты лечения легочной гипертензии предполагают комбинацию адекватной терапии с применением препаратов, выполнения рекомендаций по снижению симптоматики, хирургических методов. Немедикаментозные методы лечения синдрома легочной гипертензии предполагают соблюдение водно-солевого баланса, умеренные физические нагрузки и кислородотерапию. Врачи Юсуповской больницы рекомендуют пациентам с диагнозом легочная гипертензия соблюдать следующие ограничения:
Уменьшить употребление жидкости - не более 1,5 литров в сутки. Также уменьшить потребление соли;
Исключить подъемы на высоту (не более 1000 метров);
Избегать обмороков, появления одышки и болей в груди, что достигается с помощью дозированной физической нагрузки.
Для лечения легочной гипертензии применяют препараты, действие которых направлено на восстановление функции дыхательной и сердечно-сосудистой систем. Специалистам при использовании медикаментозного метода удается уменьшить нагрузку на сердце, расширить сосуды и снизить давление.
В Юсуповской больнице кардиологи назначают пациентам с легочной гипертензией следующие фармакологические препараты:
Антагонисты кальция. Изменяют частоту сердечных сокращений, расслабляют мускулатуру бронхов, снижают спазм сосудов малого круга, уменьшают агрегацию тромбоцитов, повышают устойчивость сердечной мышцы;
Диуретики. Выводят лишнюю воду из организма, снижают давление;
Ингибиторы АПФ. Расширяют сосуды, уменьшают нагрузку на сердце, снижают давление;
Антиагреганты. Уменьшают способность склеивания эритроцитов и тромбоцитов. Предотвращает их прилипание к внутренней оболочке кровеносных сосудов;
Антикоагулянты прямого действия. Эти препараты препятствуют образованию фибрина (такое вещество в крови, которое образует основу кровяного сгустка), а также предупреждают появление сгустков крови (тромбов);
Непрямые антикоагулянты. Препараты, относящиеся к этой группе, воздействуют на свертывание крови, а также снижают свертываемость крови;
Антагонисты рецепторов эндотелина;
Бронходилятаторы. Эти препараты улучшают вентиляцию легких;
Оксид азота NO в виде ингаляций – для расширения сосудов;
Антибиотики - если имеется бронхолегочная инфекция;
Простагландины. Мощные расширители сосудов, которые имеют целый спектр дополнительных эффектов, таких как препятствие слипанию тромбоцитов и эритроцитов, замедление образования соединительной ткани, уменьшение повреждения эндотелиальных клеток.
Тяжёлая легочная гипертензия у взрослых требует применения хирургических методов лечения:
Тромбоэндартерэктомии – удаления из сосудов сгустков крови;
Предсердной саптостомии – создания отверстия между предсердиями для снижения давления;
Трансплантации комплекса легкого и сердца или только легкого – применяется на поздних стадиях развития заболевания и при наличии других заболеваний.
Чтобы остановить прогрессирование и не допустить осложнений болезни, своевременно обращайтесь к специалистам Юсуповской больницы.

Прогноз
Прогноз для жизни и выздоровления при легочной гипертензии зависит от формы и стадии заболевания, своевременности и адекватности проводимой терапии. При применении современных методик лечения смертность пациентов с хронической формой заболевания составляет 10%. Пятилетняя выживаемость пациентов при первичной легочной гипертензии варьируется от 20 до 35%.
На общий прогноз влияют следующие факторы:
Степени легочной гипертензии по давлению – при снижении давления в легочной артерии прогноз будет благоприятным, при повышении давления более чем на 50 мм рт. ст. – неблагоприятный. Пациент, у которого диагностирована вторичная легочная гипертензия, может с большей вероятностью получить благоприятный прогноз;
Нарастание симптомов заболевания или уменьшение степени их выраженности;
Улучшение или ухудшение состояния пациента при терапевтическом лечении.
Когда развивается легочная гипертензия у новорожденных, прогноз зависит от того, в какой срок врачом будет выявлена проблема. В большинстве случаев для постановки диагноза требуется до трёх дней, после чего врачи начинают осуществлять комплекс лечебных мероприятий.
Профилактические мероприятия
Профилактика синдрома легочной гипертензии проводится комплексно и включает следующие мероприятия:
Отказ от курения и других вредных привычек;
Своевременное определение проблемы и разработка плана лечения;
Регулярное наблюдение пациентов с подтвержденными бронхолегочными диагнозами;
Исключение стрессовых ситуаций;
Контроль физической активности и нагрузок.
В Юсуповской больнице проводят диагностику и эффективное лечение пациентов с легочной гипертензией, которое позволяет улучшить качество и увеличить продолжительность жизни. Позвоните по телефону Юсуповской больницы и запишитесь на прием. Специалист-контакт центра ответит на все ваши вопросы.

Хроническая тромбоэмболическая легочная гипертензия - форма легочной гипертензии, при которой хроническая закупорка крупных и средних ветвей легочных артерий приводят к прогрессирующему повышению легочного сосудистого сопротивления и давления в легочной артерии с нарушением функции правых отделов сердца и последующей сердечной недостаточности. Данный вариант является уникальной формой легочной гипертензии, поскольку она потенциально излечима с помощью хирургического лечения.
Диагноз тромбоэмболической легочной гипертензии чаще устанавливается в возрасте 45-60 лет. Средний возраст российских пациентов на момент установления диагноза по данным Национального регистра составляет 45,8 лет. Считается, что распространенность патологии в популяции среди женщин и мужчин равномерная. Заболевание неуклонно прогрессирует и при отсутствии полноценного лечения приводит к гибели пациентов в течение нескольких лет.
Лечение в Инновационном сосудистом центре
В нашей клинике лечение постэмболической легочной гипертензии проводистя эндоваскулярными методами - это балонная ангиопластика сужений легочных артерий. Подобный подход позволяет значительно снизить риск хирургического вмешательства (летальность при открытых операциях составляет около 10%), улучшить качество и продлить жизнь пациентов на длительный срок.
Проведению операции предшествует датальное обследование и дооперационная оценка, которая позволяет точно установить клиническую форму заболевания и возможности его эндоваскулярного лечения. Наша клиника является уникальным учреждением, выполняющим подобные вмешательства тяжелым больным с легочной гипертензией.
Причины и факторы риска
Основной причиной тромбоэмболической легочной гипертензии является тромботическая закупорка легочных артерий, которая возникает после эпизодов тромбоэмболии (отрыва тромбов) из вен конечностей или внутренних органов. Неодостаточное рассасывание тромботических масс в легочных артериях приводит к их постепенному зарастанию и изменениям всей системы легочного кровообращения. Развивается повышение давления в легочной артерии, развитие недостаточности правого желудочка, застою крови в венах и формированию тяжелой сердечной недостаточности.
Изменения легочных артерий при формировании легочной гипертензии можно условно разделить на два компонента. Первый компонент включает изменения крупных сосудов до уровня субсегментарных ветвей. Патологические поражения представлены в виде организованных тромбов, плотно прикрепленных к сосудистой стенке легочных артерий эластического типа. Они могут полностью закрывать просвет или образовать различные степени стеноза, сети и тяжи. Второй компонент- это изменения мелких легочных сосудов и микрососудистого русла.
Преобладание изменений в крупных артериях свидетельствует о "классической" - форме постэмболической легочной гипертензии, которые возможно эффективно лечить хирургическими методами. Доминирование второго компонента характерно для дистальной формы заболевания, которая считается неоперабельной.
Прогрессирование заболевания
Отеки нижних конечностей, асцит, снижение аппетита, выраженная слабость свидетельствуют о дисфункции правого желудочка, нарастании недостаточности трехстворчатого клапана. Для оценки динамики течения заболевания и эффективности проводимой терапии необходимо количественно оценивать толерантность к физическим нагрузкам (функциональный класс, тест 6-минутной ходьбы).
Функциональный резерв кровообращения постепенно снижается, что приводит к развитию осложнений в других органах и системах и постепенно ведет к неблагоприятному исходу.
Осложнения
Постепенно развивается сердечная недостаточность в большом круге кровообращения, которая проявляется увеличением печени и селезенки, значительным отеком нижних конечностей, накоплением жидкости в животе (асцит), которое может достигать очень больших степеней и вызывать дополнительные нарушения дыхания.
Крайняя степень правожелудочковой недостаточности приводит к скоплению жидкости во всех тканях и органах большого круга кровообращения (анасарка), постепенно развивается недостаточность функции внутренних органов (цирроз печени, почечная недостаточность).
Прогноз при легочной гипертензии
При отсутствии лечения прогноз заболевания неблагоприятный и зависит от степени легочной гипертензии. По данным зарубежных исследований десятилетняя выживаемость больных с неоперированной постэмболической легочной гипертензией составляет 5 - 20% и зависит от степени повышения давления в легочной артерии. Своевременное восстановление проходимости легочных артерий стабилизирует и улучшает состояние больных. У успешно оперированных пациентов прогноз соответствует среднему по популяции.
Преимущества лечения в клинике
Диагностика
![Сцинтиграфия легких]()
Жалобы и симптомы
Одышка инспираторного характера выражена в различной степени: от минимальной, возникающей при интенсивной нагрузке,до имеющей место в покое и при незначительных усилиях. Она отмечается у 98% больных на момент установления диагноза легочной гипертензии. Как правило, с течением болезни одышка прогрессивно нарастает. Приступов удушья обычно не наблюдается.
Боли в груди отмечаются у 28% пациентов обычно имеют неопределенный характер: давящие, ноющие, колющие, сжимающие; без четкого начала, продолжительностью от нескольких минут до суток. У ряда пациентов могут появляться приступы напоминающие стенокардию, что может маскировать ишемическую болезнь сердца и даже острый инфаркт миокарда.
Головокружения и обмороки отмечаются у 10% больных с тромбоэмболической легочной гипертензией чаще всего после физической нагрузки.
Кашель отмечается у 38% больных. Он связан как с застойными явлениями, так и с присоединением воспалительных изменений в легких.
Кровохарканье наблюдается у 18% больных.
Функциональная классификация легочной гипертензии
отсутствует ограничение физической активности. Обычная физическая активность не вызывает появление одышки, слабости, боли в грудной клетке, головокружения
некоторое снижение физической активности. Обычная физическая активность сопровождается появлением одышки, слабости, боли в грудной клетке, головокружения
выраженное ограничение физической активности. Небольшая физическая активность вызывает появление одышки, слабости, боли в грудной клетке, головокружения
неспособность выполнять любую физическую нагрузку без вышеперечисленных клинических симптомов. Одышка или слабость могут присутствовать даже в покое, дискомфорт возрастает при минимальной нагрузке
Опрос и осмотр пациента
Следует выяснить были ли у пациента эпизоды тромбозов глубоких вен, внезапных отеков ног, тромбофлебиты. У многих больных прослеживается семейный анамнез внезапной смерти, сердечно-сосудистой патологии и повышенной наклонности к тромбообразованию.
Объективным доказательством перенесенной тромбоэмболии легочной артерии (ТЭЛА) становится совпадение по времени клиники тромбоза вен нижних конечностей и появления одышки. В ближайшие месяцы после ТЭЛА у больных можно выявить период, когда состояние остается стабильным и малосимптомным. Это связано с тем, что правый желудочек справляется с нагрузкой и позволяет сохранить хорошую переносимость физических нагрузок до момента развития прогрессирующего ремоделирования легочных сосудов. Практически единственным надежным доказательством перенесенной ТЭЛА могут стать данные перфузионной сцинтиграфии или компьютерной томографии легких, проведенной во время острого эпизода ТЭЛА.
При общем осмотре пациентов с ХТЭЛГ может определяться синюшность (цианоз). При развитии правожелудочковой сердечной недостаточности отмечаются набухшие шейные вены, увеличение печени, периферические отеки, водянка живота.
Неинвазивная диагностика
Электрокардиография(ЭКГ) выявляет признаки гипертрофии и перегрузки правого желудочка, дилатации и гипертрофии правого предсердия (p-pulmonale), отклонение электрической оси сердца вправо.
Рентгенография органов грудной клетки позволяет уточнить этиологию ЛГ: выявить интерстициальные заболевания легких, приобретенные и врожденные пороки сердца, а также судить о тяжести ЛГ. Основными рентгенологическими признаками ЛГ являются выбухание ствола и левой ветви легочной артерии, которые формируют в прямой проекции II дугу по левому контуру сердца, расширение корней легких, увеличение правых отделов сердца. У больных постэмболической легочной гипертензией можно выявить признаки, указывающие на наличие тромбов в крупных ветвях легочной артерии (ЛА)- расширение ствола и главных ветвей ЛА, симптом деформации и укорочения корня. Специфическим признаком является обеднение легочного рисунка в зоне нарушенного кровоснабжения.
Эхокардиография (ЭхоКГ) - УЗИ сердца считается наиболее ценным неинвазивным методом диагностики ЛГ, так как не только позволяет оценить уровень давления в легочной артерии, но и дает важную информацию о причине и осложнениях ЛГ. С помощью этого метода можно исключить поражения митрального, аортального клапанов, болезни миокарда, врожденные пороки сердца с шунтированием крови, приводящие к развитию ЛГ. К сожалению, метод не позволяет дифференцировать постэмболической легочной гипертензии от других форм прекапиллярной ЛГ. Исключение составляют редкие случаи наличия массивных тромбов в стволе и основных ветвях ЛА в непосредственной близости от бифуркации.
Установление клинического класса и верификация диагноза
Легочные функциональные тесты позволяют выявить обструктивные или рестриктивные изменения с целью дифференциальной диагностики ЛГ и уточнения тяжести поражения легких. Для больных характерно уменьшение диффузионной способности легких в отношении монооксида углерода (40-80% от нормы), небольшое или умеренное снижение легочных объемов, нормальное или незначительно сниженное PaO2 и обычно сниженное из-за альвеолярной гипервентиляции PaСO2.
Вентиляционно-перфузионная сцинтиграфия легких является методом скрининга для исключения хронической тромбоэмболии как причины легочной гипертензии. У больных после тромбоэмболии обнаруживаются дефекты перфузии в долевых и сегментарных зонах при отсутствии нарушений вентиляции. Перфузионная сцинтиграфия исторически стала одним из первых методов обнаружения дефектов перфузии легочной паренхимы при ТЭЛА. Изображения, получаемые при острой ТЭЛА и ХТЭЛГ, существенно различаются. Дефекты перфузии при острой ТЭЛА более четко очерчены и резко контрастируют с нормально функционирующей тканью. При ХТЭЛГ дефекты перфузии очерчены не четко и часто не соответствуют зоне кровоснабжения крупной легочной артерии.

Компьютерная томография и КТ-ангиопульмонография
Основными задачами ангиографической диагностики являются определение степени тяжести легочной гипертензии, уточнение характера поражения легочного русла посредством ангиопульмонографии, выявление/исключение коронарной болезни. Проведение катетеризации в изолированном виде без качественной ангиопульмонографии у больного с четкими признаками ХТЭЛГ нецелесообразно. Это исследование должно дать четкую информацию врачам для решения вопроса об операбельности больного и тяжести его состояния. Гемодинамическими критериями постэмболической легочной гипертензии, выявляемыми при катетеризации правых отделов сердца, являются: среднее давление в легочной артерии (ДЛА) выше 25 мм рт. ст., давление заклинивания легочной артерии (ДЗЛА) ≤ 15 мм рт. ст., ЛСС > 2 ЕД. по Вуду (160 дин. сек см- 5 ) при наличии множественных стенозирующих и/или окклюзирующих поражений ветвей легочной артерии различного калибра.
Легочная артериальная гипертензия развивается постепенно, на начальных стадиях заболевания понемногу ухудшается кровообращение в легких. Постепенно накапливается утомляемость, затрудняется сердечная деятельность. В дальнейшем происходит патологическое изменение кровеносных сосудов в легких. Все меньше кислорода доходит до альвеол легких, вызывая сердечную недостаточность. В конечном итоге это приводит к смерти человека.
Виды гипертонии легочной артерии
Это коварное и сложное патологическое состояние неизлечимо. Чаще всего диагностируется у женщин от 30 до 50 лет. Выделяют два вида заболевания:
Первичная легочная гипертензия встречается не часто, это наследственное заболевание невыясненной этиологии. Передается от родителей к детям, иногда через одно или два поколения. Патологическое состояние быстро прогрессирует, без надлежащего лечения приводит к инвалидности и смерти пациента.
Вторичная гипертензия возникает как осложнение заболеваний соединительной ткани, ВИЧ-инфекций, врожденных сердечных пороков. Проявляется после тромбоэмболии легочной артерии, ограниченной функции левого желудочка. Существует классификация патологического состояния:
- без нарушения уровня физической нагрузки;
- с незначительными проблемами при любой активности;
- затруднена физическая нагрузка;
- характерные признаки нарушения присутствуют даже в состоянии покоя.
Основные симптомы заболевания
На начальных этапах болезнь протекает бессимптомно. Первые видимые признаки проявляются, если артериальное давление в сосудах превышает показатели в два раза по сравнению с общепринятой нормой. С развитием легочной гипертензии симптомы усиливаются, появляются:
- нарушение частоты дыхания, недостаток воздуха;
- общая слабость;
- быстрая утомляемость;
- учащенный пульс;
- рефлекторный кашель;
- головокружение;
- кратковременные потери сознания;
- чувство сдавленности в загрудинном пространстве;
- избыточное скопление жидкости в голенях и стопах;
- болевые ощущения в области печени;
- охриплость в голосе.
Обусловлены такие проявления значительным сужением кровеносных сосудов. Изменяется их толщина стенок и форма, что приводит к отечности стенок и образованию сгустков крови.
Как поставить диагноз правильно
Установить верно первопричину плохого самочувствия и одышки достаточно сложно. Поможет в этом опытный врач-кардиолог, терапевт и пульмонолог. Важно своевременно поставить точный диагноз. Рекомендуется провести комплексные исследования, которые включают в себя:
- электрокардиографию;
- эхокардиографию;
- компьютерную томографию;
- рентгенографию;
- ангиопульмонографию;
- вентиляционно-перфузионную сцинтиграфию;
- магнитно-резонансную томографию;
- катетеризацию отделов сердца с правой стороны и легочной артерии.
Клинические исследования состоят из общего и биохимического анализа крови, определяется уровень гормонов щитовидной железы, делается тест на ВИЧ, коагулограмма.
Легочная гипертензия: лечение и профилактика
Основное лечение сконцентрировано на устранение первопричины, необходимо снизить артериальное давление в сосудах и предотвратить тромбообразования. Занимается терапией квалифицированный специалист. Медикаментозное лечение включает в себя антикоагулянты, диуретики, сердечные гликозиды, вазодилататоры, кислородотерапию.
В сложных случаях проводится трансплантация сердца и легких. Это хирургическое вмешательство выполняется при наличии донорских органов в оснащенных всем необходимым медицинских центрах. При подтвержденной легочной гипертензии, кроме терапевтического лечения, важно вести здоровый образ жизни, отказаться от вредных привычек, избегать больших нагрузок на сердце.
Читайте также:


