Имеют ли право врачи отключить от ивл
Обновлено: 04.07.2024
Эксперт сайта, врач общей практики, два высших медицинских образования, стаж работы 37 лет. Реальное лицо, готовое отвечать на поступающие вопросы. Подробнее.
Лечение коронавируса аппаратом ИВЛ
COVID-19 в тяжелой форме чаще всего приводит к самому сложному варианту повреждения легких: острому респираторному дистресс-синдрому (ОРДС). Это когда практически все альвеолы заполнены жидкостью, протеином и воспалительными клетками (начинает наблюдаться после 50% поражения легочной ткани) и потеряли способность к газообмену. В результате наступает кислородное голодание (основной критерий наступления ОРДС), а с ним удушье.
Реаниматологи всего мира не один раз наблюдали ситуации: при спутанном сознании больные вырываются из рук медперсонала, срывают кислородные маски или концентрируются только на дыхании. От 35 до 40 вдохов в минуту при норме 15-20. К процессу дыхания подключают все возможные мышцы живота, шеи, диафрагма. Это посложнее, чем пробежать марафон. Мышцы устают, поэтому больные постоянно ворочаются в поисках положения, облегчающего работу дыхательной системы, что еще больше истощает организм, неэффективно сжигая так нужный другим органам кислород. А его и так поступает слишком мало.

В этой ситуации у больного два пути: тяжелая, но относительно быстрая смерть или подключение к ИВЛ. Подчеркнем: искусственная вентиляция легких не лечит от коронавируса, для этого есть медикаментозная терапия, а дает многим больным шансы выжить при крайне тяжелом состоянии. Цель подключения к аппарату – повысить уровень кислорода в крови. При достижении нормальных показателей сатурации, больной переводится на самостоятельное дыхание.
Помогая легким насытить кровь кислородом, аппарат ИВЛ делает это максимально неприятным способом, противоречащим физиологии дыхания. В итоге ИВЛ не только поддерживает жизнь длительное время, но способна за короткое время у некоторых пациентов повредить не затронутую болезнью часть легочной ткани, добавляя проблем органу, находящемуся в стрессовом состоянии. При этом неважно, какой объем воздуха и под каким давлением подается в легкие. Жаль. Но других способов массово помочь при кислородном голодании пока не изобрели. А так, часть тяжелобольных пациентов удается спасти. Поэтому нельзя сваливать высокую смертность при подключении к ИВЛ только на эту методику интенсивной терапии.
Всем ли заболевшим нужна искусственная вентиляция легких
Ковидная болезнь может протекать бессимптомно, в легкой, средней и тяжелой форме. При легкой и средней клинике, не говоря уже о бессимптомных больных, поражение легких не такое обширное, чтобы вызвать кислородное голодание организма. Все же запаса легочной ткани хватает, чтобы насытить кровь кислородом до уровня, достаточного для нормального функционирования всех органов человека.
Проблемы возникают у тяжелобольных пациентов, но также не у всех. Ведь тяжесть болезни зависит не от одного фактора — степени поражения легких, а совокупности причин. Поэтому таким больным можно помочь, при небольшом дефиците кислорода, подключением канюль (кислородных катетеров, изготовленных из пластика) в ноздри. По ним подается смесь воздуха с кислородом, немного увлажненная. Способ позволяет увеличить количество вдыхаемого кислорода с 21% (находится в атмосферном воздухе) до 24-40%. Такой метод не доставляет больному никаких неприятностей: дыхание естественное. Многим инфицированным вирусом этого хватает, они идут на поправку и без ИВЛ.
Помогает и переворачивание больного на живот, в так называемую прон-позицию. Простая процедура дает возможность улучшить вентиляцию легких в тех зонах, которые недоступны для воздуха при положении лежа на спине. Эта мера позволяет насытить организм кислородом примерно на уровне вставленных в нос катетеров.
Промежуточная помощь – кислородная маска (неинвазивный способ вентиляции легких). Здесь концентрация кислорода достигает 60%. При ухудшении состояния (уровень О2 не поднимается выше 90%), несмотря на проводимую кислородную поддержку, врачами принимается решение по подключению пациента к аппарату ИВЛ.
Кому требуется ИВЛ, как помогает зараженным Covid-19
Показанием для механической вентиляции легких становится кислородное голодание (гипоксия) организма. Об этом говорят:
- одышка;
- быстрая утомляемость;
- бледность;
- посинение кожных покровов и ногтей.
Основная причина в отеке легких. Помогает процессу гипоксии и способность вируса SARS-CoV-2 поражать эритроциты (красные кровяные тельца), отвечающие за транспортировку кислорода ко всем органам и тканям человека.
Из-за этого, в начале пандемии, когда не хватало аппаратов ИВЛ и обученного персонала, в Европе и США на вентиляцию легких отправлялись пациенты с более высокими шансами выжить. Это очень сложное решение для врачей. Но нужно было выбирать.
Какие аппараты ИВЛ используются
Есть два типа аппаратов для механической вентиляции легких:
- неинвазивные – простой прибор для подачи обогащенной кислородом воздушной смеси через маску;
- инвазивные – современные высокотехнологичные приборы, способные не просто подавать под давлением кислород с воздухом в легкие, но и анализировать состав смеси на вдохе и выдохе. Это позволяет без участия медперсонала менять режимы работы: частоту подачи, давление, соотношение воздуха с кислородом. Более навороченные аппараты способны вводить в состав воздушно-кислородной смеси лекарства в аэрозольной форме.
ИВЛ аппарат выглядит как сложное оборудование медицинского назначения для механической подачи в легкие кислорода в смеси с осушенным и сжатым воздухом для насыщения крови О2 и выводом углекислого газа.

Как долго человек может находиться на ИВЛ
Ни один врач не возьмется сказать, сколько дней продолжается ИВЛ при короновирусе. Нет такой информации и в рекомендациях ВОЗ и Минздрава РФ. Правило одно: чем меньше времени аппарат будет помогать дышать больному или больной, тем лучше. Ведь процедура опасная, не исключаются неприятные, в ряде случаев трагические, последствия:
Держать на ИВЛ, по словам доктора-реаниматолога О. Светлицкой (г. Минск), необходимо от 7 дней (минимальный срок) до нескольких недель. Все зависит от клинической картины заболевания.
Зачем вводят в кому при коронавирусе
Чтобы не было затекания слюны или другой жидкости в легкие, на ее конце имеется манжетка, которая после введения раздувается, перекрывая дыхательные пути. После этого подается увлажненная воздушно-кислородная смесь. Ее количество (объем) и давление определяются врачами-реаниматологами. Таким образом увеличивается поступление кислорода в кровь, снимается нагрузка с организма пациента во время дыхательной функции.

Находиться в таком положении сложно. Поэтому пациент с помощью медикаментов вводится в состояние сна. Это не наркоз и не кома, а именно сон. В таком состоянии человек может быть от нескольких дней до нескольких недель (зависит от тяжести пневмонии) до начала выздоровления. Еду вводят через зонд. Для этого применяется специализированное сбалансированное питание. Если родные приносят бульон, например куриный, его также введут.
Вначале пандемии питательные вещества вводили через вену. Со временем пришли к выводу, что лучше задействовать естественную физиологию – желудочно-кишечный тракт. Глаза, чтобы не пересыхали, закрываются стерильными салфетками, руки фиксируются мягкими манжетами. Это нужно для того, чтобы больной не навредил себе во сне или проснувшись раньше срока.
Приведенной информации достаточно, чтобы иметь представление о том, зачем при коронавирусе вводят в искусственную кому.
Чем можно заменить аппарат ИВЛ
Кроме ИВЛ есть еще один способ насыщения крови кислородом без участия дыхательной системы тяжелобольного: экстракорпоральная мембранная оксигенация, сокращенно ЭКМО. По этой методике кровь насыщается кислородом не через легкие, а в специальном приборе. Процесс похож на очищение крови от токсинов при патологиях почек. Но это сложно и чрезвычайно дорого. Аппараты есть всего в нескольких клиниках.
- инвазивного способа подачи кислорода – 63-67%;
- неинвазивного – 74-75%.

Можно ли вылечиться от коронавируса без ИВЛ
При легкой и средней клинической симптоматике речи о подключении аппаратной вентиляции легких не может быть в принципе. Заболевшие и так справятся с коронавирусом. При тяжелых формах болезни ИВЛ необходим при падении уровня кислорода в крови. Без посторонней поддержки у пациентов одна дорога в один конец. Подключение к аппаратам ИВЛ дает шанс выжить.
Неинвазивное подключение к кислороду не требует разрешения у пациента. Но если бы и требовалось, проблем не возникало бы: больной напуган, а маска или канюли сразу дают эффект.
Те же проблемы в большинстве случаев и с родственниками, если больной уже без сознания. Но для них долгий уговор, как правило, не нужен.
Врачи надеются, что по мере накопления опыта, смертность будет и дальше падать и тогда не придется долго уговаривать на спасательную процедуру.
Какой процент выздоровления от коронавируса после ИВЛ
Единственно, что можно с уверенностью утверждать, так это то, что среднее поколение чаще выздоравливает после подключения кислорода, чем пожилое. Почему? Объяснять нет необходимости: у людей старше 60-65 лет ослаблен иммунитет из-за возрастных изменений в организме.
И все же немного статистики. Так, в начале пандемии (май 2020 года) на Западе после ИВЛ выживало 25% подключенных к кислороду, в России только 13%. Здесь много причин. Разбираться в них не будем. Просто показываем статистику. В начале 2021 года картина кардинально изменилась: во всем мире, в том числе и в России, выживших после ИВЛ стало больше, чем умерших. И это радует.

Отпускайте с миром
Как врач со стажем могу сказать, что в российской медицине всегда было принято спасать до конца. У пациентов никто не интересовался, чего они сами-то хотят. И, естественно, никто не рассказывал, что с ними будет после такого спасения. Сейчас многие уже знают: если мозг длительное время не функционировал, а после человека реанимировали, большая часть функций организма перестает работать. Оставшееся время пациент может провести практически в коме.
В роддоме у Васко все было хорошо. Но в два месяца я начала обращать внимание, что он совсем не делает попыток держать голову, мало двигает ручками и ножками.(…) Невролог осмотрел его и сказал, что, скорее всего, это генетическое заболевание — спинальная мышечная амиотрофия (СМА), самая тяжелая форма Верднига-Гоффмана. Диагноз подтвердился. (…)
В больнице нам сразу сказали, что это заболевание неизлечимое. Посоветовали начать думать о других детях. На Васко как будто уже поставили крест. Что нам с ним делать, как ухаживать, как помочь ему? Ничего этого в больнице не сказали и выписали нас домой.

Если бы все эти аппараты, ежедневные медицинские процедуры могли принести хотя бы какую-то пользу… Но я понимала, что впереди нас ждут только ухудшения. Что все манипуляции, трубки и аппараты будут доставлять ребенку страдания. Что жизнь на ИВЛ будет годами мучений для ребенка. Я считаю, что искусственно поддерживать жизнь на аппаратах это как-то неправильно… Каждый делает свой выбор. Я выбрала для Васко паллиативный путь. Если бы в нашей стране была разрешена эвтаназия, то я бы выбрала и этот вариант.(…)
У нас не было проблем как у других детей со СМА, — Васко не синел, хорошо спал ночью. Но как-то пил из бутылочки, поперхнулся, произошла аспирация в легкие, ребенок стал задыхаться, произошла остановка дыхания. Я очень испугалась, когда увидела ребенка с огромными глазами, синеющего…Вызвала скорую.
Как мне говорила заведующая, первые сутки в реанимации Васко был беспокоен, стонал. Потому что он привык быть круглосуточно со мной, у меня на руках. А потом стал, как она выразилась, привыкать к трубке, сживаться с ней. Когда я заходила, он плакал все пять минут, что я там была. Плакал, думаю, потому что узнавал меня и хотел, чтобы я взяла его, ему было страшно там, с незнакомыми лицами, трубками (…)
Паллиативный путь для ребенка даже не обсуждается в больницах. У нас в России только один вариант — сделать все возможное, чтобы поддержать жизнь. Но при этом не предусмотрено никакой помощи для детей на ИВЛ. Государство не обеспечивает детей оборудованием и расходными материалами, чтобы жить на ИВЛ дома. Нет никакой помощи для семей, которые решились забрать ребенка домой. Заведующая реанимации рассказала мне, что до Васко в их отделении был ребенок со СМА, он прожил в реанимации год и умер там, так и не вернувшись домой. (…)
Алеся, мама Васко.
Васко не стало 2 сентября 2015 года, в 7 месяцев в Казанском детском хосписе. Рядом с ним до последней минуты была мама.
Юридически такие завещания не имеют силы. Теоретически сегодня в России у пациента есть право на отказ от любых медицинских вмешательств, в том числе и от реанимационных. На практике это не осуществимо. В реанимацию обычно попадают без сознания, под наркозом, некоторые уже в коме. То есть общаться — не могут. Отец, мать, муж готовы подтвердить желание близкого. Но по закону родственники совершеннолетних для больницы — никто. Официально их можно назвать представителями интересов пациентов только если они оформят опекунство, предварительно лишив родного дееспособности. А это процесс долгий, до года.

Чудес не видел
Единственная защита пациента, который не хочет, чтобы его реанимировали, — не вызывать скорую. Но для этого требуется развивать паллиативную помощь. Это необходимо, чтобы человек не чувствовал себя брошенным, без медицинской помощи и его умирание проходило максимально комфортно. Сейчас ведь как бывает обычно? Сообщает умирающий свою волю родным. Те соглашаются. Наступает ухудшение. Допустим, дыхательная недостаточность. Для неподготовленного наблюдателя — страшно видеть, как человек в агонии хватает ртом воздух. Родные в панике, им хочется чем-то помочь умирающему. Как это сделать — им никто не рассказал. Они срочно звонят в скорую. Система запускается.
Понятно, что любой из нас ждет какого-то чуда. А вдруг случится что-то такое, что умирающий выздоровеет. Один мой зарубежный коллега часто говорил: чудеса произойдут вопреки ожиданиям, молитвам, просьбам, нашим действиям или отсутствию действий. Нужно исходить из-того, что ничего сверхъестественного, как правило, не бывает. Я много лет работаю в реанимации, но чудес не видел. Невероятные вещи случались. Но невероятные они только на первый взгляд. Начинаешь подробно изучать и видишь, что изначально где-то закралась ошибка: диагноза, анализов.
Недавно всех всколыхнула история 10-месячного Чарли из Лондона. У мальчика с рождения было неизлечимое генетическое заболевание, которое стремительно прогрессировало. Все возможные способы помощи были исчерпаны. Родители не верили и требовали от врачей продолжать спасать. Больница обратилась в суд с просьбой получить разрешение на отключение аппаратов жизнеобеспечения. Суд удовлетворил иск. Это был своего рода прецедент. И, думаю, англичане специально пошли на такой шаг. Родители настаивали лечить этого мальчика за счет государственных средств, что очень дорого и бессмысленно.
Бабушка была прикована к постели шесть лет. Последствия инсульта. Она все никак не могла поверить, что больше не может ходить. И каким-то образом умудрялась скатываться с кровати. А была она очень грузной. Мы с мамой за ней ухаживали вдвоем. Я тогда еще училась в школе. Придешь с занятий — а она на полу. Мать в другом городе работает, быстро добраться до нас не может. Надо искать соседей, чтобы помочь поднять ее на кровать…

Бабушка прошла все стадии деградации от физической до психической. Она была крепким человеком по жизни, и в общем-то оптимистом. Но в последние годы открытым текстом просила, чтоб мы ее убили… Она умерла в 1991 году.
А я с тех пор думаю о сценариях собственной старости и смерти. Потому что знаю, какими могут быть последние годы, когда даже лечащий врач просит не звать его, если больной начнет умирать. Потому что продление такой жизни — глумление над человеком. Я знаю, что лично мне никакое проживание за городом не нужно, никакая геронтология и воскресные ужины с детьми, если я не буду владеть своим телом. Мне будет плохо, если тело станет мне клеткой.
Ольга, 47 лет.
Финансовая пирамида
Я считаю, что у человека должно быть право распоряжаться собой. И если пациент вступил в терминальную стадию болезни, а это всегда видно, он сам должен решить, стоит ли ему с помощью новых технологий продлевать свое время. Чтобы предоставить возможность выбора, необходимо внести какие-то дополнительные изменения в закон, прописать, как могла бы выглядеть процедура. Причем предусмотреть все до мельчайших подробностей. Когда пациент в сознании — один вариант. Если не может общаться — другой. В этом случае работа психиатра с больным — обязательна. Встречи должны проводиться несколько раз. Это важно. Потому что сегодня депрессия, а завтра — настроение хорошее, и даже в таком плачевном состоянии хочется жить. Вероятно, все должно фиксироваться на бумаге, видео. А потом пакет документов отправляется в суд, который и принимает окончательное решение.

Фото: Виталий Невар / ТАСС
Многие называют возможность отказа от дальнейших медицинских вмешательств пассивной эвтаназией. Я так не могу сказать. Причина смерти тут — болезнь, а не действие или бездействие кого-то. Во многих странах существуют правила, по которым лечение в связи с бесперспективностью может быть прекращено. В нескольких штатах США есть протокол отключения от ИВЛ. Интерпретируется он так: у пациента убирается аппарат, чтобы он умер от своей болезни. Есть два визита врача с интервалом в месяц. Решение принимается уже после последнего осмотра, когда становится ясно — есть ли вероятность динамики. То есть это не просто так: я сегодня хочу умереть. О том, как это происходит, снято много фильмов. Кто-то остается дома, кто-то уезжает для этого в медучреждение. Вводятся большие дозы седативных препаратов. Они не способствуют приближению смерти. С их помощью убираются возможные болевые синдромы и страх.

Фото: Роман Пименов / ТАСС
Когда у мужа начался приступ удушья, она успела добежать до соседей и вызвать скорую. Н. привезли в больницу, где он работал, в свою родную реанимацию. Интубировали, подключили ИВЛ. Первое время Н. пребывал в медикаментозной коме, поскольку врачам приходилось бороться с осложнениями — пневмонией, желудочным кровотечением. Когда Н. пришел в себя, то как врач понял, что просить коллег отключать аппараты он не имеет морального права. Тогда он убедил их снова погрузить его в сон. Через несколько месяцев Н. умер, так и не придя в сознание.
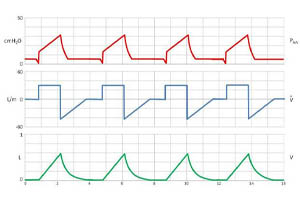
Процесс отлучения пациента от искусственной вентиляции лёгких является одним из самых важных этапов лечения коронавирусной инфекции при благоприятном течении. Это связано как со скоростью самого процесса отлучения от ИВЛ, так и с тем, что при коронавирусной инфекции искусственная вентиляция легких проводится в течение длительного времени. Поэтому процесс отлучения от ИВЛ может быть достаточно длительным и трудным как для врача, так и для пациента. Кроме этого, нужно иметь в виду тот факт, что значительная часть пациентов с коронавирусной инфекцией — это люди пожилого и старческого возраста, что также вносит свои коррективы в процесс перевода их на спонтанную вентиляцию.
При планировании отлучения пациента от искусственной вентиляции лёгких прежде всего необходимо оценить его компенсаторные резервы и способность к самостоятельному дыханию. Для начала процедуры отлучения пациент должен быть полностью стабилен в плане дыхания, гемодинамики, состояния внутренней среды организма, устранения основных очагов инфекции. В частности, очень важны такие критерии, как достаточный уровень сознания, положительная клинико-рентгенологическая динамика патологии легких, нормализация податливости лёгочной ткани, снижение сопротивления дыхательных путей, адекватная нервно-мышечная проводимость, нормоволемия. Важно, чтобы у пациента было компенсированное состояние кислотно-щелочного равновесия и водно-электролитного баланса. Параметры оксигенации также должны быть хорошими.
Если состояние пациента позволяет начать отлучение от вентилятора, то интенсивистом принимается решение о начале перевода пациента на спонтанное дыхание. Если говорить упрощенно, то отлучение от вентилятора представляет собой процесс постепенного переноса функционирования системы дыхания от аппарата к пациенту. На этом этапе возможен возврат к каким-то предыдущим этапам алгоритма отлучения и задержка на каком-то из них, если состояние пациента пока не позволяет перейти к следующему. Здесь очень важно не спешить и понимать, что чем длительнее по времени была искусственная вентиляция легких, тем длительнее будет процесс отлучения от вентилятора.
Общая схема отлучения пациента от длительной ИВЛ следующая. Пациент переводится с принудительного режима на принудительно-вспомогательный режим. В процессе вентиляции пациента на принудительно-вспомогательном режиме проводится постепенное уменьшение частоты принудительных вдохов с тем, чтобы стимулировать рост числа самостоятельных вдохов у пациента. При этом самостоятельные вдохи пациента получают поддержку давлением или объемом, что позволяет пациенту более комфортно себя чувствовать на начальном этапе отлучения от вентилятора. В дальнейшем постепенно пациента переводят на режим поддержки самостоятельного дыхания давлением или объемом (чаще давлением). В этом режиме пациенту постепенно уменьшают поддержку давлением, внимательно следя за тем, чтобы достигалась необходимая минутная вентиляция и не было тахипноэ. Это очень ответственный этап отлучения от вентилятора, так как принудительная вентиляция со стороны вентилятора отсутствует, и минутная вентиляция зависит в основном от самого пациента, поэтому при использовании данного режима на вентиляторе должен быть настроен режим вентиляции по апноэ. В дальнейшем возможен перевод пациента в режим спонтанной вентиляции через респиратор с тем или иным уровнем поддержки давлением, либо, если пациент демонстрирует хорошую работу внешнего дыхания, возможен перевод пациента сразу на спонтанную вентиляцию после проведения теста на самостоятельное дыхание. Как правило, после отлучения от вентилятора пациенту на некоторое время понадобится оксигенотерапия.
В случае использования для отлучения от вентилятора интеллектуальных режимов, процесс отлучения значительно упрощается, так как алгоритм интеллектуального режима сам подбирает необходимый уровень поддержки и снижает его по мере восстановления спонтанного дыхания у пациента. Если пациент демонстрирует хорошее восстановление дыхательной функции, степень поддержки постепенно снижаются, а если наоборот, наблюдается ухудшение состояния пациента, то степень респираторной поддержки возрастает до необходимого уровня. По мере восстановления спонтанного дыхания пациента достаточно перевести на спонтанную вентиляцию через респиратор или, если это позволяет респираторная функция, полностью перейти на спонтанное дыхание с оксигенотерапией.
Таким образом, мы рассмотрели основной алгоритм отлучения пациента от искусственной вентиляции лёгких при коронавирусной инфекции.


Врач-кардиолог напомнил, что Острый респираторный дистресс-синдром, который является основной причиной перевода пациентов с COVID-19 на искусственную вентиляцию легких, - это крайне тяжелое состояние (оно, кстати, вызывается не только коронавирусной инфекцией). Смертность при ОРДС высокая и достигает от 15 до 30 % во всем мире. И выживаемость, во многом, зависит от того, насколько вовремя и правильно проведена искусственная вентиляция легких.
- Бывает, что ИВЛ стараются начать раньше, чем это действительно необходимо, другие врачи ждут, пока пациенту не станет совсем плохо, - и то, и другое негативно влияет на результаты лечения, - пояснил Симон Мацкеплишвили. – Самое важное – правильно выбрать время начала искусственной вентиляции легких, и, безусловно, правильно ее провести. Большое значение имеет заболевание, вызвавшее ОРДС, а также и состояние пациента в целом. Если у пациента тяжелая дыхательная недостаточность развилась на фоне сепсиса или острого панкреатита, осложненного перитонитом или острой почечной недостаточностью, то он может умереть вовсе не от того, что ИВЛ не эффективна. Если же мы говорим про инфекционное заболевание преимущественно дыхательной системы, как в случае с COVID-19, то шансы перенести его и выйти без серьезных последствий, в том числе и отдаленных, очень высоки. В России, как я думаю, довольно современный парк аппаратов ИВЛ. У нас прекрасная российская школа врачей анестезиологов-реаниматологов. Это внушает большую надежду и оптимизм.
- Но все-таки случается и так, что ИВЛ не проходит для человека бесследно?

Во всем мире предприятия по производству аппаратов ИВЛ работают в три смены, спрос на эту технику высок как никогда. Фото: REUTERS
Но, безусловно, могут быть последствия и от самой неправильно проведенной вентиляции легких. Это может быть травма верхних дыхательных путей во время интубации трахеи или осложнения при несвоевременном переходе на трахеостомическую трубку, это могут быть серьезные повреждения легких. Если дыхательную смесь из аппарата подавать под неправильным давлением или с избыточным объемом – будет травма легких. Поэтому ИВЛ, как, впрочем, и все, что мы делаем, может вызвать неблагоприятные последствия при неправильном использовании.
Но надо понимать, что когда мы переводим пациента с ОРДС на ИВЛ, то речь идет о жизни и смерти. И в ситуации, когда наша первая и главная задача у такого пациента – спасти его от смерти, ИВЛ – это жизнеспасающая технология. Хотя, гораздо чаще мы применяем ИВЛ при плановых хирургических вмешательствах, выполняющихся под общей анестезией, когда она проводится в операционной в процессе проведения наркоза. Это делает хирургическое вмешательство более удобным для хирурга и безопасным для пациента. Потом еще какое-то время пациент продолжает оставаться на ИВЛ в отделении реанимации.
Именно поэтому, а не в качестве спасительной технологии при эпидемиях, аппараты ИВЛ есть в наличии во многих медицинских центрах. Сегодня искусственная вентиляция легких спасает много жизней, как я говорил, у нас в России довольно хороший парк этих машин, прекрасные врачи, так что это внушает мне уверенность в том, что ИВЛ будет сделана вовремя, и будет сделана правильно.
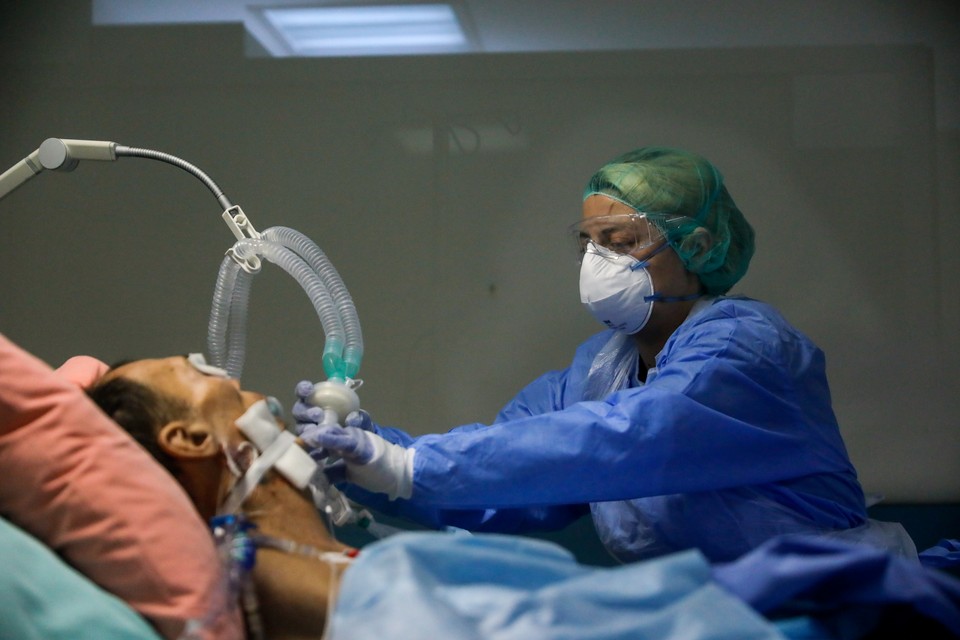
Пациент с коронавирусом дышит при помощи аппарата искусcтвенной вентиляции легких в больнице Афин. Фото: REUTERS
Медикам - аплодисменты!
Мир аплодирует медикам, которые, рискуя своей жизнью, спасают всех нас от пандемии коронавируса. Врачи и медсёстры, спасибо вам за ежедневный подвиг!
ЧИТАЙТЕ ТАКЖЕ
Каждый четвертый россиянин считает меры самоизоляции недостаточными
Швеция может достигнуть коллективного иммунитета через несколько недель
Тогда смертность и число зараженных резко сократится и страна станет единственным в Европе островом экономической свободы (подробности)
Возрастная категория сайта 18 +
Читайте также:
- Гражданское и уголовное процессуальное право имеют такие родственные институты как тест
- При какой температуре можно осуществлять хранение почвенных проб в холодильнике
- Сколько граждан узбекистана в россии
- Где хранятся военные билеты участников вов
- Какой параметр поможет определить стабильность дивидендных выплат

