Гипоплазия яичка у мужчин берут ли в армию
Обновлено: 05.07.2024
Иногда ткани вокруг яичка не связанны с мошонкой достаточно прочно. В результате яичко может перекручиваться вокруг семенного канатика, это приводит к нарушению кровообращения. Следующая информация должна помочь Вам понять данную проблему.
Что происходит в норме?
Кровоснабжение яичка происходит через семенной канатик, который идет из живота через паховый канал, затем входит в мошонку. В семенном канатике содержатся семявыносящий проток, по которому выделяется сперма. Хотя яичко имеет несколько источников кровоснабжения, все они проходят через семенной канатик, нарушение этого источника кровоснабжения приводит к полной ишемии яичка.
Яички- органы, располагающиеся в мошонке под половым членом. Оба яичка должны быть примерно одинакового размера. Ассиметричное увеличение, особенно возникшее внезапно, скорее всего является патологическим.
Так же цвет кожи с обеих сторон мошонки должен быть одинаковым. Любое изменение цвета, особенно краснота, потемнение предполагают наличие патологии. В норме яички безболезненные, любая боль, дискомфорт должны заставить человека обратиться к врачу, даже если нет отечности или изменения цвета кожи.
Что такое перекрут яичка?
Перекрут яичка приводит к нарушению кровоснабжения яичка у мужчин, у которых ткань, окуржающая яичко не зафиксирована в мошонке. Важно подчеркнуть, что перекрут яичка является неотложной ситуацией. Яичко страдает от недостатка кровоснабжения, погибает ( инфаркт), уменьшается в размерах, если кровоснабжение не будет восстановлено приблизительно в течение шести часов. Для восстановления кровоснабжения необходимо раскрутить семенной канатик. Перекрут яичка – относительно редкая патология, он происходит примерно у одного из 4000 мужчин в возрасте до 25 лет. Однако он может так же произойти и у новорожденных и у мужчин старшего возраста.
Что вызывает перекрут яичка?
Каковы симптомы перекрута яичка?
Симптомы перекрута яичка- внезапная, сильная, односторонняя боль в яичке. Перекрут может произойти в любое время, сидя , стоя, во сне. Физическая активность не вызывает перекрут, но он может произойти во время спортивной или физической активности, возникает тошнота и рвота.
Медленное начало боли в области яичка ( более нескольких часов или дней) может быть при перекруте, но это бывает реже. Проблемы с мочеиспусканием ( жжение, учащенное мочеиспускание) обычно не связанны с перекрутом. Перекрут не может быть безболезненным, кроме новорожденных.
В начале данного процесса может быть припухлость мошонки. Вскоре после этого возникает гиперемия кожи мошонки. Яичко, погибшее после нескольких часов перекрута, вызывает самые значительные изменения мошонки. Мошонка становится чрезвычайно чувствительной, гиперемированной и отечной. Часто человек не может найти удобное положение.
Как диагностируется перекрут яичка?
Уролог оценивает результаты физикального исследования, истории болезни, этого бывает достаточно для диагностики данного состояния. Время в данном случае является достаточно важным фактором, т.к. если уролог не исключит перекрут, должно быть предпринято хирургическое вмешательство без всякой задержки. В сомнительных случаях можно использовать рентгенологические методы исследования, ЯМРТ, можно оценить кровоток в яичке, что помогает подтвердить или опровергнуть диагноз перекрута.
Как лечится перекрут яичка?
Все пациенты с перекрутом яичка нуждаются в выполнении хирургической операции. Во время операции яичко может быть вручную раскручено, затем оба яичка фиксируются швами для предотвращения дальнейшего возможного перекрута. Чаще всего данное оперативное вмешательство выполняется через мошонку, так же используется паховый доступ. Яичко может быть вручную раскручено на некоторое время, но независимо от этой манипуляции, необходимо предпринять последующую операцию. К сожалению в некоторых случаях яичко не может быть спасено, т.к. в нем произошел инфаркт. У новорожденных ситуация абсолютно аналогична взрослым с перекрутом яичка.
У новорожденных яичко редко удается спасти, т.к. они практически всегда подвержены инфаркту. Были случаи перекрута второго яичка вскоре после рождения, что оставляло ребенка без яичек. В настоящее время значительно усовершенствованны методы анестезиологического пособия и послеоперационного ухода за новороджденными. Многие детские урологи оперируют таких новорожденных в течение нескольких часов или дней жизни, чтобы удалить пораженное яичко и зафиксировать противоположное для предотвращения будущего перекрута.
Что происходит после лечения перекрута яичка?
Вне зависимости от того, удалено яичко или нет, возможен некоторое время исследование яичка может вызывать дискомфорт. В течение нескольких дней может понадобиться пероральный прием обезболивающих препаратов. Большинство хирургов позволяют пациенту приступить к учебе или работе в течение нескольких дней или недели после операции. Однако физической нагрузки лучше избегать в течение нескольких недель. Швы, которые накладываются в мошонке, не ощущаются пациентом и не беспокоят его. Пациент должен с особой осторожностью относиться к любому дискомфорту в области яичка, отечности, особенно если осталось только одно яичко. В этих ситуациях они должны немедленно обратиться к врачу.
Если яичко осталось на месте, то оно может немного уменьшиться в размерах, т.к. возможно в течение нескольких часов оно подвергалось ишемии в результате перекрута. Невозможно предсказать, будет ли атрофия яичка в данном конкретном случае, за исключением случаев длительной ишемии. В случае удаления одного яичка. Противоположное может несколько увеличиваться в размерах в сравнении с нормальными значениями, это называется компенсаторной гипертрофией. Перекрут яичка не может быть предотвращен изменениями активности и назначением лечения. Только фиксация яичка в мошонке хирургическим путем может предотвратить будующий перекрут.
Как влияет удаление яичка на будущую фертильность?
Одного яичка достаточно для обеспечения фертильности и выделения необходимого количества мужских половых гормонов.
При единственном яичке продуцируется нормальное количество спермы и тестостерона. Существуют определенные экспериментальные данные, которые показывают, что фертильность может уменьшиться, но на практике клинически не наблюдается такого эффекта у мужчин, перенесших перекрут яичка.
Какое влияние оказывает мой образ жизни, если я потерял яичко или имею слабозакрепленное яичко?
Пациенты, подвергнутые удалению яичка или имеющие слабозакрепленное яичко должны быть особенно осторожными с оставшимся. Они всегда должны использовать защиту при участии в спортивных мероприятиях. Они должны немедленно обращаться за медицинской помощью, если у них возникает какой-либо дискомфорт или изменения со стороны мошонки.
Нужна ли установка протеза яичка?
Протез яичка используется для замены потерянного яичка. Существуют твердые, мягкие, полимерные и силиконовые протезы.
Чаще всего протез устанавливается, когда человек уже достиг половой зрелости. Установка протеза меньшего размера у мальчиков требует повторной хирургической операции для смены протеза. Данная операция не может быть выполнена во время удаления погибшего яичка, а только несколько месяцев спустя. Решение об установке протеза сугубо личное и принимается пациентом при консультации с урологом.
Может ли быть перекрут яичка у новорожденного?
Да, такое возможно, хотя перекрут яичка у новорожденных встречается реже, чем в старших возрастных группах. Он диагностируется сразу после рождения. Перекрут чаще всего происходит до рождения. Его точная причина неизвестна, место перекрута может быть различно. При этом происходит потемнение цвета мошонки. В большинстве случаев у новорожденных яичко не может быть спасено, т.к. наступает его некроз уже при рождении.
Какие иные перекруты возможны?
Перекрут придатка яичка необходимо упомянуть отдельно, т.к. у мальчиков младшего возраста он более распространен, чем перекрут яичка непосредственно. Он может происходить в старших возрастных группах, но намного реже. Как и при перекруте яичка , нет никаких предрасполагающих факторов для подобного перекрута, но он может произойти в любое время. Привески яичка не несут особенной функции у мужчин. Они расположены в верхнем полюсе яичка. Они имеют собственное кровоснабжение, могут перекручиваться так же, что приводит к инфаркту. У таких больных имеется боль, однако она обычно менее выражена, чем при перекруте яичка и уменьшается в течение нескольких дней. Часто диагноз устанавливается во время операции, т.к. данное состояние клинически очень похоже на перекрут яичка.
В некоторых случаях уролог может установить данный диагноз при физическом исследовании или с помощью просвечивания или ЯМРТ. Если диагноз не вызывает сомнений и перекрут яичка исключен, хирургического вмешательства можно избежать , боль и припухлость проходят в течение нескольких дней. Если есть хоть какие-то сомнения, необходимо исключить перекрут яичка хирургическим путем.
По данным Всемирной организации здравоохранения (ВОЗ), каждая седьмая супружеская пара в мире сталкивается с проблемой бесплодия и каждый год число таких пар увеличивается по меньшей мере на два миллиона. Как показывают многочисленные исследования, примерно в половине случаев нарушения, препятствующие наступлению беременности, обнаруживаются у мужчин. Это полностью опровергает бытующее (особенно среди мужчин) представление, что в бесплодном браке всегда виновата женщина.

Специалисты различают первичное и вторичное мужское бесплодие. Это важно, во-первых, для определение причин, по которым беременность не наступает, и, во-вторых – для прогноза восстановления фертильности.
При первичном мужском бесплодии женщина никогда не беременеет, при вторичном – беременность уже имела место у жены (партнерши), но ныне, при регулярной половой жизни без контрацепции в течение года отсутствует.
Представляем Вам ответы на наиболее часто задаваемые вопросы по проблеме мужского бесплодия нашему врачу акушеру-гинекологу .
? Является ли половая потенция мужчины доказательством его фертильности?
Нет, не является. С позиции физиологии репродукции, половой акт лишь процесс, обеспечивающий попадание мужского семени в половые пути женщины. В то время как способность к оплодотворению определяется качеством сперматозоидов.
? От чего зависит качество эякулята?
Фертильность мужчины зависит от наличия в эякуляте достаточного количества нормальных подвижных сперматозоидов, что определяется следующими факторами:
- развитием нормальных сперматозоидов в яичках;
- созреванием сперматозоидов в придатках яичек;
- свободным транспортом сперматозоидов по семявыносящим протокам;
- характером семяизвержения (эякуляции).
? Какие заболевания могут быть причиной мужского бесплодия?
Заболеваний, приводящих к мужскому бесплодию, достаточно много, но всех их можно объединить в 5 групп:
- воспалительные заболевания (простатиты, уретриты и другие им подобные);
- непроходимость семявыносящих канальцев и протоков;
- расширение вен семенного канатика (варикоцеле);
- нарушение гормональной регуляции;
- сексуальные расстройства.
Радиационное облучение и воздействие токов высокой частоты может привести к гибели половых клеток в яичниках и абсолютному бесплодию. Такое инфекционное заболевание, как свинка, если им заболевают в подростковом или взрослом возрасте, часто осложняется прекращением образования сперматозоидов.
? Какие заболевания могут при вести к непроходимости семявыносящих путей?
К частичной или полной непроходимости семявыносящих путей могут привести ушибы, травмы яичек и воспалительные заболевания. Как следствие этого, в эякуляте уменьшается количество или полностью отсутствуют сперматозоиды. В зависимости от уровня облитерации семявыносящих путей сперматозоиды скапливаются в придатке яичка или семявыносящем протоке. При этом половая активность мужчины может оставаться нормальной, и лишь анализ эякулята и составленная в результате его спермограмма позволяют выявить заболевание. Причиной нарушения проходимости канальцев или семявыносящего протока могут быть и врожденные пороки развития.
? Что такое варикоцеле?
Варикоцеле — это дополнительный фактор риска, многократно обостряющий вероятность иммунного бесплодия.
Варикоцеле — расширение вен семенного канатика, сопровождается расстройством кровообращения в яичках, застоем венозной крови и, как следствие, приводит к снижению сперматогенеза.
У мужчин страдающих бесплодием, оно встречается втрое чаще, чем у тех кого эта проблема обошла. Традиционно варикоцеле лечат хирургическим путем. Но операция не всегда приводит к желаемому результату, поскольку на фоне варикоцеле любая травма повышает риск иммунного бесплодия. То есть подвергшийся оперативному вмешательству организм продолжает воевать с собственными сперматозоидами и после восстановления нормального кровообращения. В этой связи надо отметить, что варикоцеле не всегда приводит к бесплодию или доставляет какое-то беспокойство. Но уж если такой диагноз поставлен мальчику- ребенку, операцию нужно делать заранее, при чем до наступления половой зрелости.
? Какие гормональные нарушения могут приводить к бесплодию у мужчин.
Недостаточная секреция гормонов гипоталамусом и гипофизом может быть причиной эндокринного бесплодия у мужчин. Равно, как и низкая продукция яичниками тестостерона.
? Влияет ли величина яичка на плодовитость мужчины?
Яички должны быть нормальных размеров. Маленькое яичко может быть следствием недоразвития, а большое – признаком опухоли или отека. Врожденное недоразвитие яичек также является причиной бесплодия. Таким образом, отклонение размера яичек от нормальных- важный диагностический признак.
? Что такое крипторхизм?
Крипторхизм – отсутствие одного или обоих яичек в мошонке. Эта патология является следствием задержки яичек в брюшной полости, из которой они должны были опуститься в мошонку. Бесплодие при крипторхизме прежде всего связано с более высокой температурой внутри тела, чем в мошонке, а для нормального сперматогенеза нужна температура ниже температуры тела. При крипторхизме чаще возникают опухоли яичка. Так что крипторхизм требует серьезного отношения. Существуют операции, позволяющие опустить яичко в мошонку. Родители мальчиков должны обо всем этом помнить.
? Какие сексуальные расстройства могут быть причиной бесплодия?
Среди расстройств сексуальной функции ведущей причиной бесплодия является импотенция – невозможность совершения полового акта. Есть и другие. Здоровому человеку трудно представить, что извержение семени может происходить как-нибудь иначе, кроме как наружу. Однако среди расстройств сексуальной функции встречается и такое заболевании, при котором выброс семени происходит в обратном направлении – в мочевой пузырь. Эта болезнь называется ретроградная эякуляция и тоже входит в число причин мужского бесплодия.
Диагностика причин бесплодия.
? Каков алгоритм обследования по бесплодию?
При проведении обследования по поводу бесплодия должны быть соблюдены два важных положения. Во-первых, обязательно одновременное обследование обоих супругов и начинать надо с мужчины, так как его обследование проще и быстрее выполнимо. Во-вторых, обследование должно быть комплексным и проводиться в следующих основных направлениях:
- оценка состояния гормональной регуляции репродуктивной функции;
- оценка анатомической и функциональной полноценности органов половой сферы;
- обследование на инфекции мочеполовых путей;
- оценка состояния иммунной системы.
? К каким специалистам следует обращаться для выяснения причин бесплодия?
Так как почти в 40% случаев причинами бесплодия являются заболевания обоих супругов, обязательно обследование супружеской пары гинекологом и андрологом. Такой подход позволяет наметить общий план обследования, последовательность диагностических процедур. В ряде случаев необходимы консультации терапевта, эндокринолога, сексопатолога.
? Почему созревшие сперматозоиды могут не попадать в эякулят?
Некоторые врожденные или перенесенные заболевания (прежде всего воспалительные) могут приводить к нарушению проходимости (обструкции) семявыносящих путей и, как следствие этого, уменьшению количества или даже полному отсутствию сперматозоидов в эякуляте. Обычно половая жизнь мужчины при этом полноценна, и лишь анализ семенной жидкости (спермограммы) позволяет выявить заболевание.
? Какие существуют причины мужского бесплодия?
Известно 16 причин мужского бесплодия, наиболее частыми из которых являются:
- воспалительные заболевания (простатиты, уретриты и др.);
- непроходимость (обтурация) семявыносящих канальцев;
- расширение вен семенного канатика (варикоцеле);
- гормональные и сексуальные нарушения.
? Какие специалисты занимаются обследованием и лечением мужского бесплодия?
Обследование и лечение мужчин проводится андрологом или урологом.
? С чего начинается обследование мужчины в семейной паре, какие исследования оно включает?
Объем – более 1 мл.
Концентрация сперматозоидов в 1 мл – не более 20 млн:
— прогрессивно-подвижных – не менее 50%;
— нормальных форм – не менее 50%.
Лейкоцитов – 0-1 в поле зрения.
МАР-тест – концентрация подвижных сперматозоидов с прилипшими частичками ›50%
При выявлении общего количества патологических по строению (аномальных) сперматозоидов показано дополнительное исследование – морфологический анализ спермы, который позволяет более точно определить характер патологии сперматозоидов, количества нормальных форм и служит одним из критериев выбора метода лечения бесплодия. В случаях выявления повышенного числа лейкоцитов в сперме, дополнительно проводится посев спермы на инфекции.
Следует подчеркнуть, что индивидуальные колебания фертильности спермы чрезвычайно велики, описаны случаи спонтанных беременностей и при низких показателях спермограммы. Для уточнения причин ухудшения качества спермы дополнительно проводят генетические и гормональные исследования, УЗИ-диагностику репродуктивных органов, скрининг на инфекции передаваемые половым путем, а также в ряде случаев изучают реологические и биохимические параметры крови.
? Как правильно подготовиться к сдаче спермы?
Созревание сперматозоидов во многом зависит от воздействия внешних и внутренних неблагоприятных факторов. Качество спермы существенно ухудшается под влиянием алкоголя, никотина, профессиональных вредных факторов, психологических стрессов, при нервном и общем переутомлении, острых и хронических заболеваниях. Планируя сдачу спермы, необходимо исключить влияние вредных факторов или свести его к минимуму.
Необходимо помнить, что состав сперматозоидов полностью обновляется в течении трех месяцев. Поэтому, чем дольше удается соблюдать здоровый образ жизни, тем лучше результат.
Обязательным требованием перед сдачей спермы является половое воздержание в течении не менее 2, но не более 7 дней. После 3-4 дней воздержания состав спермы и качество сперматозоидов бывает наилучшим, это время является стандартным для проведения исследования в большинстве лабораторий.
Лечение бесплодия
? Что нужно сделать для успешного лечения и как долго следует его продолжать?
Для того чтобы лечение бесплодия было эффективным, очень важно пройти полное обследование и правильно установить причину бесплодия. Однако очень часто причин бесплодия бывает несколько, кроме этого, существуют индивидуальные особенности, которые влияют на фертильность супружеской пары. Не следует забывать о том, что с возрастом вероятность наступления беременности рождения здорового ребенка падает. Поэтому, если лечение бесплодия оказывается неэффективным в течении 1 года, необходимо изменить врачебную тактику, избрать другой метод лечения. Универсальным и наиболее эффективным методом лечения бесплодия в настоящее время считается экстракорпоральное оплодотворение (ЭКО).
? Какие существуют методы лечения мужского бесплодия?
В зависимости от выявленных причин, лечение мужского бесплодия может быть консервативным (гормональное, противовоспалительное) или хирургическим. В случаях, когда с помощью этих методов преодолеть бесплодие не удается, эффективными могут оказаться методы вспомогательных репродуктивных технологий (ВРТ).
? Можно ли восстановить проходимость семявыносящих путей и какова эффективность такого лечения?
У ряда пациентов с помощью микрохирургической техники возможно восстановление проходимости семявыносящих путей. Во многом это определяется местом, где произошла их окклюзия (закрытие). К сожалению, эффективность подобных операций низка, часто непроходимость возникает вновь. Более эффективным являются ВРТ, а именно операция МЕЗА, ТЕЗА, ПЕЗА.
Скидки для друзей из социальных сетей!
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
Каранашев Артур Адамович
Кибец Сергей Анатольевич
Врач уролог-андролог, врач высшей категории
Максимов Максим Олегович
Заместитель главного врача по лечебной работе
Редько Роман Валерьевич
Кандидат медицинских наук, доцент
Киста яичка (сперматоцеле) – достаточно распространенное заболевание мошонки. Обнаруживается у каждого третьего мужчины при проведении УЗИ.
Киста яичка у мужчин представляет собой кистозное образование, в котором скапливается жидкость. Обычно встречается гладкая, мягкая, четко ограниченная киста, которая находится в районе придатка яичка. Образование кисты происходит в выводных протоках, по которым передвигаются сперматозоиды.
Киста придатков яичка носит доброкачественный характер. Иногда кисту яичка путают с водянкой яичек, варикоцеле, грыжей или другими опухолями.
По мнению ученых, если у пациента формируется киста левого яичка, то объем жидкости в ней будет намного больше, чем при образовании кисты яичка в правой стороне. Чаще всего в кисте правого яичка жидкости очень мало, или она вовсе отсутствует.
Симптомы кисты яичка
На первом этапе заболевания мужчина может вообще не испытывать никаких симптомов. Иногда киста яичка у мужчин обнаруживается совершенно случайно на плановом приеме у врача-уролога. На более поздних сроках, когда киста увеличивается в размерах и начинает давить на мошонку, могут появляться первые вызывающие беспокойство признаки.
Киста яичка может проявляться следующими симптомами:
- неинтенсивные боли в животе;
- вздутие и чувство переполненности в животе;
- наличие в яичке уплотнения круглой формы;
- значительное увеличение пораженного кистой яичка, мешающее движению больного;
- усиленный рост волос на половых органах, лице и теле, обусловленный гирсутизмом; (возможное осложнение при возникновении кист на обоих яичках).
Причины кисты яичка
Ученые до сих пор не могут сойтись во мнении, какова главная причина появления кисты яичка. Но есть несколько факторов, которые могут спровоцировать развитие заболевания, например:
- воспалительный процесс в мужских половых органах;
- травма яичка;
- возраст от 40 до 60 лет;
- генетическое заболевание, приводящее к росту опухолей в различных частях тела;
- контакт с токсичными веществами и др.
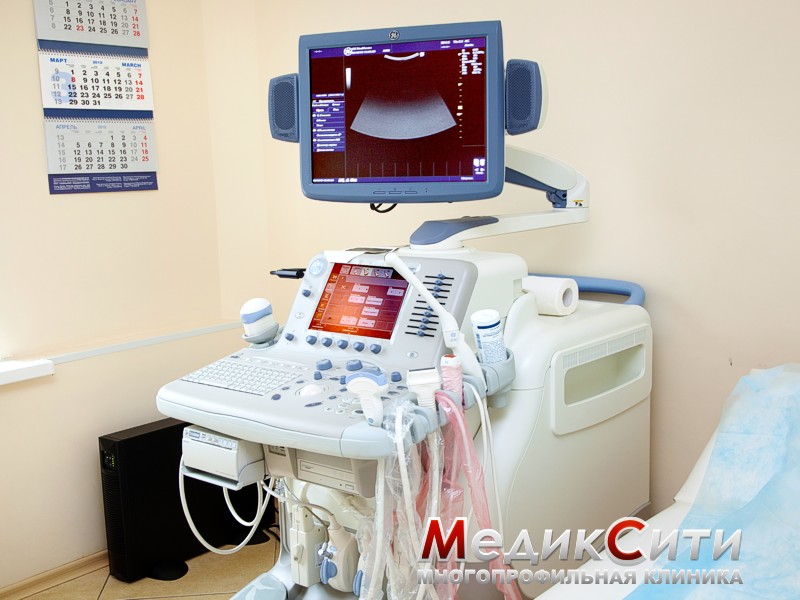
Ультразвуковое исследование (УЗИ) мошонки
Магнитно-резонансная томография (МРТ) малого таза
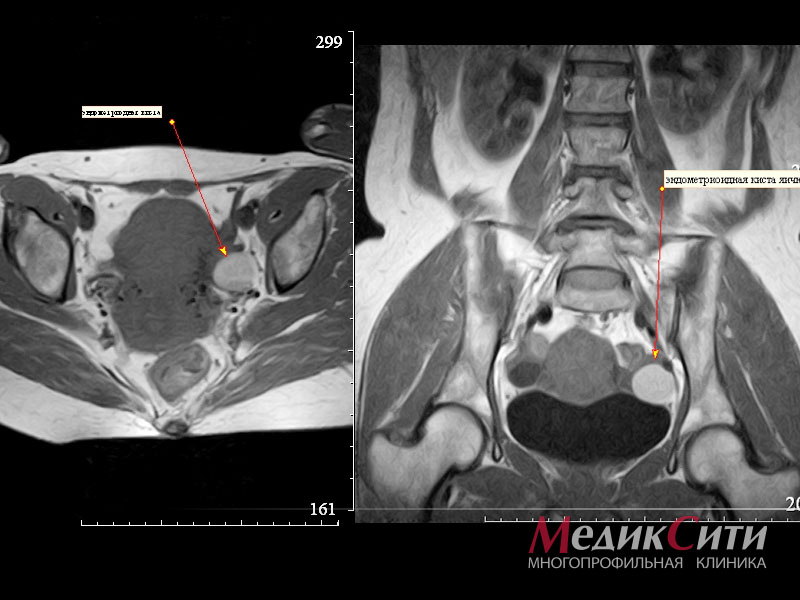
Магнитно-резонансная томография (МРТ) малого таза
Диагностика кисты яичка
Диагностика кисты яичка абсолютно безвредна и безболезненна. Первым и самым доступным методом диагностики является физикальное обследование, то есть осмотр, пальпация и ощупывание органа, которое в сочетании со сбором анамнеза, дает врачу-урологу немало информации о заболевании.
Основными инструментальными методами диагностики являются диафаноскопия и ультразвуковое исследование (УЗИ) мошонки.
Однако в последнее время УЗИ, по сравнению с диафаноскопией, считается более информативным и точным методом, позволяющим определить размеры и локализацию кисты.
Врач может поставить вопрос о проведении биопсии яичка с последующей гистологией, а также назначить анализы крови на онкомаркеры.
Лечение кисты яичка
Самым практичным методом лечения кисты яичка является оперативное. Его назначают, если киста яичка достигла достаточно крупных размеров или их появилось несколько, если мужчину начали преследовать достаточно сильные боли, если у него не получается зачать ребенка.
Лечение кисты яичка подразумевает удаление кисты яичка или применение склеротерапии.
Операция удаления кисты яичка
Классическая операция открытого типа состоит в совершении разреза на мошонке и удалении кисты.
Хирург делает разрез по продольному шву мошонки или по ее половинке. Киста яичка удаляется очень осторожно, чтобы не повредить мясистую оболочку мошонки. Останавливается кровотечение, и рану зашивают 2-3 слоями саморассасывающихся швов. Далее такими же швами зашивается кожа, на мошонку накладывается стерильная марлевая повязка, прикладывается лед и надевается поддерживающая повязка. Данная операция проводится с применением анестезии.
Сразу же после операции врачи рекомендуют придерживаться щадящего режима. Для предупреждения отека применяются компрессы со льдом. Через 2-3 дня после операции кисты яичка мужчина может возвращаться к нормальной жизни, но в течение 2-х недель требуется исключение интимной близости и физической активности.
Что такое гипоспадия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнашова Ю. А., уролога со стажем в 10 лет.
Над статьей доктора Игнашова Ю. А. работали литературный редактор Юлия Липовская , научный редактор Александр Комаров и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Гипоспадия — это врождённый порок развития мочеиспускательного канала (уретры) у мальчиков, при котором наружное отверстие уретры располагается не на верхушке полового члена, а на его нижней поверхности, в области мошонки или в промежности.
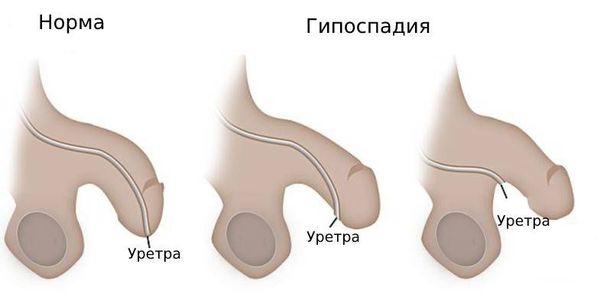
Гипоспадия почти всегда сочетается с искривлением полового члена в большей или меньшей степени. При мошоночной, промежностной и члено-мошоночной гипоспадии необходимо оценивать состояние свободной стволовой части полового члена по вентральной (нижней) его поверхности: если она недоразвита, то головка члена будет подтянута к мошонке или промежности.
Часто гипоспадия сочетается с другой врождённой аномалией — крипторхизмом (неопущением яичка в мошонку), а также с пороками сердца, внутренних органов, аномалиями конечностей, скелета и др.
Распространённость
Это самая распространённая аномалия мочеполовых органов у детей мужского пола. По данным статистики, один случай гипоспадии приходится на 200-300 новорождённых мальчиков и один на 200 взрослых мужчин [1] .
Причины и факторы развития гипоспадии
Так как гипоспадия является врождённой аномалией, причина заключается в отклонениях развития плода во внутриутробном периоде.
Наиболее существенные факторы риска, которые могут остановить нормальное развитие мочеиспускательного канала и полового члена зародыша:
- Гормональная терапия в ходе беременности.
- Влияние эндокринных дизрапторов — веществ почвы, воды, воздуха, пищевых продуктов и некоторых промышленных изделий, которые при поступлении в организм оказывают гормоноподобные эффекты [14] :
- нарушают функции яичников матери;
- вызывают гиперплазию (патологическое разрастание) надпочечников матери;
- вызывают эндогормональные сдвиги в организме.
- Попытка вызвать аборт приёмом женских половых гормонов в большом количестве.
- Экстракорпоральное оплодотворение (ЭКО) [14] .
Влияние гормональной теории на развитие гипоспадии подтверждают проведённые опыты: животным вводили большие дозы эстрогенов, и это приводило к развитию гипоспадии у мужского плода либо гермофродитизма у женского ( наличие мужских и женских половых признаков и репродуктивных органов) [13] .
Некоторые исследователи считают, что причиной гипоспадии у плода может быть инфицирование матери токсоплазмозом во время беременности, особенно в первом триместре [12] .
Кроме того, существуют и другие факторы, которые также могут влиять на развитие гипоспадии у плода:
- употребление женщиной во время беременности алкоголя;
- применение нерекомендуемых лекарственных препаратов; ;
- трудности, связанные с течением беременности: угрозы выкидыша, многоплодная беременность, зачатие с использованием вспомогательных репродуктивных технологий.
- генетические заболевания, наличие наследственных болезней у близких родственников, рождение детей с аномалиями в предыдущие беременности;
- неблагоприятная экологическая обстановка и хронический стресс [1][2] .
Надо отметить, что эти факторы в целом неблагоприятно влияют на течение беременности и могут вызвать и другие аномалии развития и осложнения.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гипоспадии
Главным симптомом гипоспадии является выделение мочи не из типичного места (верхушки полового члена), а из области на его нижней поверхности, области мошонки или промежности. Половой член искривлён, скорость мочеиспускания и направление струи мочи могут быть изменены.
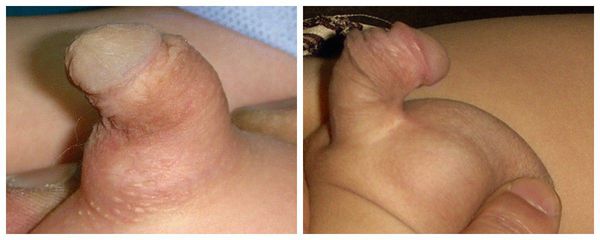
Из-за искривления полового члена возможен дискомфорт при сексуальной активности: трудности с достижением эрекции и введением эрегированного члена во влагалище при половом акте.
В зависимости от формы гипоспадии симптоматика может отличаться. При головчатой форме мочеиспускательный канал открывается чуть ниже типичного места, но выше венечной борозды. При этом крайняя плоть видоизменена, имеется лёгкое искривление полового члена.
Венечная форма гипоспадии характеризуется выходом наружного отверстия уретры в области венечной борозды, пенис при этом искривлён, а крайняя плоть похожа на капюшон. При мочеиспускании струя идёт под углом по отношению к половому члену.
При стволовой форме гипоспадии наружное отверстие уретры, соответственно, находится в области ствола полового члена, пенис искривлён, струя мочи выходит под прямым углом. Для совершения акта мочеиспускания необходимо прижимать пенис к животу.
При мошоночно-промежностной форме гипоспадии наружное отверстие уретры открывается в области мошонки или в промежности рядом с анусом, при этом отмечается выраженное искривление полового члена.
При "гипоспадии без гипоспадии" наружное отверстие уретры находится в физиологически правильном месте, но половой член искривлён, уменьшен в размере и его внутреннее анатомическое строение отличается от нормального [3] .
Патогенез гипоспадии
С позиции внутриутробного развития мочеиспускательного канала и полового члена причиной гипоспадии является нарушение роста и развития зародышевых участков будущих органов и тканей, а именно остановка замыкания уретральной борозды.
У мужского и женского плода будущая уретра развивается из разных зародышевых структур, поэтому у женского пола гипоспадии не встречается. Заболевание, которое иногда описывают как женская гипоспадия, необходимо трактовать как дефект уретро-вагинальной перегородки, вследствие чего мочеполовой синус остаётся неразделённым.
Классификация и стадии развития гипоспадии
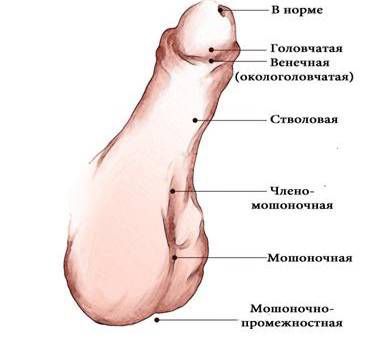
По степени смещения наружного отверстия уретры [1] :
- Гипоспадия головки — наружное отверстие уретры находится на нижней поверхности головки.
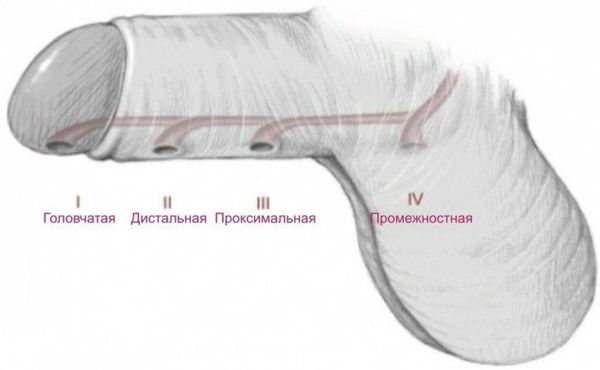
- Гипоспадия полового члена — может быть окологоловчатой, дистальной, средней и проксимальной трети полового члена.
- Мошоночная — наружное отверстие открывается в области мошонки (бывает дистальной, срединной, проксимальной).
- Промежностная — наружное отверстие находится в области промежности.
- "Гипоспадия без гипоспадии" — особый вариант гипоспадии, при котором уретра недоразвита по длине, а кавернозные тела, которые отвечают за эрекцию, не соответствуют уретре, остановившейся в развитии. Наружное отверстие уретры располагается на обычном месте и мочеиспускание не нарушено, однако имеется искривление полового члена.
По наличию искривления:
- С резким искривлением головки.
- Без искривления головки.
По наличию сужения наружного отверстия уретры:
- С сужением наружного отверстия уретры.
- Без сужения наружного отверстия уретры.
Осложнения гипоспадии
Гипоспадия не является жизнеугрожающим заболеванием, но приводит к существенному ухудшению качества жизни. Это связано с изменением характера акта мочеиспускания: меняется направление струи и скорости мочеиспускания, может появиться мацерация (раздражение) кожи около наружного отверстия уретры.
Как правило, возникают проблемы в половой сфере, так как половой член искривлён и эрекция крайне затруднена. Возможны трудности с зачатием ребёнка по причине более низкой зоны открытия уретры и увеличенного пути для проникновения сперматозоидов в шейку матки. Всё это приводит к выраженным психическим нарушениям, депрессии.
В исключительных случаях, когда мочеиспускание затруднено из-за сужения уретры, ухудшается выделение мочи, что приводит к её скоплению в мочевом пузыре (остаточная моча), двустороннему уретерогидронефрозу и хронической почечной недостаточности [5] .
Диагностика гипоспадии
Выявление гипоспадии не вызывает затруднений. Обычно диагноз устанавливается в роддоме после осмотра новорождённого. При осмотре необходимо обратить внимание на строение полового члена, мошонки и промежности. Убедиться в отсутствии крипторхизма, паховой грыжи и других отклонений.
Для уточнения диагноза и выявления других аномалий (например, пузырно-мочеточникового рефлюкса ) [15] целесообразно выполнить УЗИ мочеполовой системы и рентгеноконтрастное исследования мочевых путей [3] .
Лечение гипоспадии
Способ лечения только хирургический. Предпочтительно проводить операцию в раннем детском возрасте (до 5-6 лет). Стоит отметить, что лечение в центрах с большим объёмом оперативной активности сопровождалось достоверно более низким процентом осложнений [14] .
Лечение гипоспадии должно решать три основных задачи:
- Выпрямление полового члена и создание запаса кожи для последующей пластики уретры.
- Пластика мочеиспускательного канала и сохранение эффекта выпрямления полового члена.
- Лечение сопутствующих аномалий: крипторхизма и др. [1]
Лечение лучше начинать в раннем возрасте (1-2 года), чтобы к 7-8 годам закончилось выпрямление полового члена и можно было выполнить пластику уретры. В раннем возрасте эрекция не столь выражена, что предупреждает расхождение раны в послеоперационном периоде.
Лечение головчатой и окологоловчатой гипоспадии
При головчатой и окологоловчатой гипоспадии без искривления головки главным показанием к операции является сужение наружного отверстия уретры. Такое сужение иногда может приводить к тяжёлым последствиям: атонии (отсутствию тонуса) мочевого пузыря с появлением остаточной мочи и гидронефрозу. Поэтому рассечение наружного отверстия уретры необходимо предпринимать как можно раньше, желательно в первые месяцы жизни ребёнка.
В более позднем возрасте, когда уже образовалась рубцовая ткань около суженного отверстия уретры, простого рассечения может быть недостаточно. В таких случаях приходится проводить пластику: наружное отверстие уретры окаймляют круговым разрезом, выделяют из рубцов на 0,5 см, рассекают и вшивают в кожную рану по типу губовидного свища [6] .
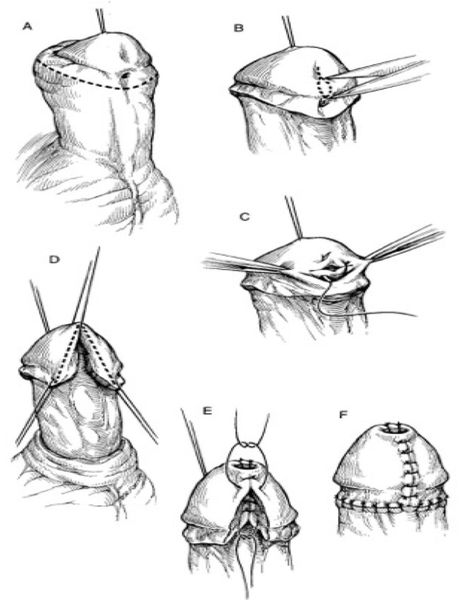
Лечение других форм гипоспадии
Все остальные формы гипоспадии требуют предварительного выпрямления полового члена. В настоящее время дистензия (расширение) уретры без предварительного выпрямления не применяется. Используемые методы выпрямления полового члена обеспечивают равномерное распределение кожи в пределах стволовой части члена и создание запаса кожи в зоне предстоящей пластики уретры, а формирование лоскутов под головкой и на мошонке позволяет использовать кожу из зон, где имеется её излишек (крайняя плоть, мошонка).
Оперативное лечение проводится под общей анестезией. Использование местного обезболивания не целесообразно, так как оно не позволяет тщательно удалить рубцовые ткани, которые иногда проникают в кавернозные тела.
В послеоперационном периоде применяют антибиотики широкого спектра действия, противовоспалительные и успокаивающие средства. В качестве шовного материала используется синтетическая нить, имеющая очень малое сечение (0,1 мм и менее). Отведение мочи осуществляется посредством катетеризации мочевого пузыря уретральным катетером на срок 4-5 дней и более по мере необходимости.
Пластика мочеиспускательного канала
В настоящее время возможно выполнение несколько видов пластики мочеиспускательного канала:
- туннелизация и формирование соединительнотканной уретры;
- дистензионные (расширяющие) методы;
- пластика уретры из местных тканей;
- пластика уретры с применением свободных а утотрансплантатов (собственных тканей пациента) и г омотрансплантатов (тканей донора): кожи, слизистых оболочек мочевого пузыря, аппендикса, лоскута слизистой из ротовой полости и др.
Активно используется туннелизация, как метод формирования соединительнотканной уретры на дренажной трубке. Вокруг дренажа развивается нежная соединительнотканная муфта, которая впоследствии эпителизируется и почти не имеет тенденции к сужению. Однако такой протез должен находиться в тканях не менее 6 месяцев. Основные требования, которые должны строго соблюдаться при пластике уретры:
- сохранение у вновь созданной уретры способности к росту и растяжению;
- создание канала с устойчивым просветом, который не имеет тенденции к сужению.
Уретра, сформированная из свободного аутотрансплантата (кожи, слизистых оболочек, фасции, аппендикса) в значительной степени теряет растяжимость и эластичность, отстаёт в росте по сравнению с нормальными тканями, из-за чего требуется систематическое бужирование (механическое разделение рубцовой ткани).
Идеальным материалом для пластики мочеиспускательного канала, как по свойствам, так и по расположению, является срединный лоскут кожи полового члена по вентральной (нижней) поверхности от головки до наружного отверстия уретры с окаймлением последнего. Минимальное выделение боковых краёв лоскута и хорошее питание на всех этапах операции позволяют сохранить основные биологические свойства кожи срединного лоскута — растяжимость, эластичность и способность к росту. Последнее качество имеет решающее значение, если пластика производится в детском возрасте.
При дефиците кожи в дистальной и средней третях полового члена необходимо использовать запас кожи, заложенный в сдвоенных листках крайней плоти. Если дефицит кожи обнаруживается по всей длине висячего отдела полового члена и наружное отверстие уретры расположено не ниже члено-мошоночного угла, более целесообразно использовать кожу мошонки.
Имеющийся комплекс оперативных приёмов позволяет осуществить пластику мочеиспускательного канала при всех формах гипоспадии. Мочеиспускательный канал создаётся всегда однотипным методом. К вариациям приходится прибегать только при решении второй задачи — при ликвидации дефекта над созданным каналом.
Пластика свободным аутотрансплантатом из кожи мочеточника, кровеносных сосудов, фасции, аппендикса, слизистой оболочки мочевого пузыря не получила широкого распространения ввиду тяжёлых осложнений, связанных с временным нарушением питания трансплантата, омертвением и секвестрацией ( отторжением омертвевшего участка) , свищами, сужениями, остановкой роста, потерей растяжимости и эластичности. Даже в случае успеха требуется систематическое бужирование.
Лечение "гипоспадии без гипоспадии"
Лечение врождённого недоразвития уретры представляет трудную задачу, так как проходит стадию искусственной гипоспадии, когда наружное отверстие уретры, ранее расположенное на обычном месте, после её пересечения перемещается на мошонку или даже на промежность.
Второе обстоятельство, которое резко затрудняет лечение, — отсутствие кавернозного тела уретры на значительном протяжении. Поэтому соединение тонкостенных отрезков после выпрямления члена связано с большими трудностями. Хирургическое лечение при резком искривлении полового члена, как и при гипоспадии, состоит из двух этапов — выпрямления полового члена, сопровождающегося рассечение уретры, и последующего соединения отрезков уретры [7] [8] .
Осложнения после операции
Чем позже проводится лечение, тем выше вероятность осложнений после операции. Сразу после операции часто возникают отёки и небольшие кровянистые выделения. Инфекции встречаются редко. К отдалённым последствиям можно отнести уретрокожные свищи (патологическое соединение уретры с кожей), они встречаются гораздо реже, когда операция проводится в один этап. Другие осложнения включают стриктуру уретры (сужение мочеиспускательного канала) , дивертикул уретры (выпячивание стенки мочеиспускательного канала) и эректильную дисфункцию [15] .
Прогноз. Профилактика
Прогноз, как правило, благоприятный, если операция была успешно выполнена в детском возрасте. У детей мужского пола, перенёсших операцию по поводу гипоспадии, несколько повышена частота неудовлетворённости размером полового члена, но по сексуальному поведению они не отличаются от изначально здоровых [9] .
Профилактика гипоспадии должна заключаться в устранении всех причин, которые могут вызвать резкие колебания гормонов в крови женщины во время беременности. Также необходимо исключить общие факторы риска патологического течения беременности. Особенно если женщина уже рожала детей с врождёнными аномалиями.
Мужское бесплодие — это отсутствие беременности в течение 1 года и более у женщины в сексуально активной паре, не использующей противозачаточные средства. Плодовитость или фертильность мужчины зависит от его способности ввести в женский организм достаточное количество жизнеспособных сперматозоидов.
Причинами снижения плодовитости может быть ухудшение качества спермы, реже — нарушение семяизвергающей функции.
Заболевание может быть врожденным состоянием, но в связи с началом половой жизни в более старшем возрасте диагностируется позже.
Симптомы мужского бесплодия
Единственная жалоба – проблемы при зачатии ребенка после исключения женского бесплодия в паре.
Формы бесплодия у мужчин
Тестикулярная (причина в заболеваниях яичек) – снижение качества или количества сперматозоидов в сперме из-за нарушения их созревания.
Обтурационное (обтурация – непроходимость) – половые клетки полноценно созревают, но не могут пройти семявыводящие пути.
Эякуляторная – сперматозоиды созревают нормально, их количество достаточно для оплодотворения, они свободно проходят семявыносящие пути, но выйти из наружного отверстия уретры в составе эякулята не могут.
Аутоиммунное – иммунитет по ошибке атакует собственные сперматозоиды, снижая плодовитость мужчины.
Идиопатическое – ситуация, когда причину бесплодия выявить не удается.
Также бесплодие может быть:
- Первичным – связано, как правило, с врожденными причинами.
- Вторичным – обусловлено приобретенными заболеваниями.
Причины мужского бесплодия
Инфекционно-воспалительные заболевания мужских мочеполовых органов: простаты, мочеиспускательного канала, семенных пузырьков, яичек.
Варикоцеле: затруднение оттока крови от яичек приводит к повышению их температуры и нарушению питания, что неблагоприятно сказывается на жизнеспособности сперматозоидов.
Гормональные нарушения: снижение уровня мужского полового гормона тестостерона, гормонов щитовидной железы, гипофиза.
Травмы и врожденные дефекты половых органов.
Кисты придатков яичек.
Хронические заболевания или инфекционное заболевание, способное поражать все органы и ткани.
Хирургические операции, которые могут нарушить кровообращение в яичках.
Психологические причины бесплодия.
Злоупотребление алкоголем, кофе, лекарствами, частый прием горячих ванн, ношение тесного белья, действие радиации, химикатов.
Как видите причин мужского бесплодия, немало. И чем раньше вы обратитесь за помощью к специалисту, тем больше шансов сохранить здоровье и снизить риск развития осложнений.
Лечением мужского бесплодия занимается врач уролог-андролог.
Диагностика бесплодия
Диагностика — пожалуй самая важная составляющая эффективного лечения бесплодия у мужчин, так как правильно поставленный диагноз — по сути 50 % успеха лечения.
Прежде всего врач собирает подробный анамнез и проводит его анализ:
- В течение какого времени предпринимаются безуспешные попытки зачатия ребенка;
- Были ли беременности у пациента с другими женщинами ранее.
- Не было ли травм (яичек, придатка яичка), заболеваний мочеполовой системы (простатит – воспаление предстательной железы, варикоцеле – расширение вен семенного канатика с нарушением кровоснабжения яичка и др.).
- Не было ли операций, в том числе на органах мочеполовой системы: яичках, семенном канатике и т.п.
- Курит ли пациент, злоупотребляет ли алкоголем.
- С какой частотой пациент ведет половую жизнь.
- Есть ли жалобы на ухудшение, снижение полового влечения, удовлетворение от семяизвержения.
- Использует ли пациент барьерные методы контрацепции, ведет ли беспорядочную половую жизнь.
- Болел ли пациент ранее ЗППП (заболевания, передающиеся половым путем), проходил ли лечение по этому поводу.
Далее врач проводит осмотр:
- Осмотр наружных половых органов: правильность, симметричность развития, наличие расширения вен семенного канатика (варикоцеле), неопущение яичек (крипторхизм), уменьшения яичек (гипоплазия яичек);
- Ректальный осмотр.
Как правило, для постановки диагноза назначается анализ спермограммы.
Также может быть назначено:
Количество и перечень обследований у всех пациентов индивидуальны.
Лечение мужского бесплодия
Лечение должно быть комплексным.Врач уролог-андролог, в зависимости от причины заболевания,назначит необходимое лечение.
Начать лечение нужно с пересмотра образа жизни: с отказа от вредных привычек (курение, алкоголь, наркотики), необходимо избегать стрессов, травм, перегревания яичек, умеренно заниматься спортом.
Это может быть, как лекарственная, гормональная терапия, так и оперативное лечение. При психологических причин бесплодия пациенту требуется лечение у психотерапевта.
При лечении мужского бесплодия также используются методы, стимулирующие выработку сперматозоидов, например,физиолечение, фитотерапия и лекарственные средства.
При отрицательном результате лечения возможно проведение вспомогательных процедур оплодотворения.
При комплексном подходе, включающем общеоздоровительные процедуры, исключение неблагоприятных факторов и целенаправленное лечение заболевания, вызвавшего бесплодие, прогноз благоприятен.
Читайте также:

