Что помогает сделать подопечному сиделка после приема пищи
Обновлено: 30.06.2024
Несварение желудка (диспепсия) — это комплекс симптомов в виде тяжести и дискомфорта в области желудка и кишечника. Чаще всего болевые ощущения можно почувствовать в верхней части живота. Неприятные ощущения нередко связывают с перееданием, хотя несварение может возникнуть и по другим причинам, например, из-за стресса 1 .
Проблемы с пищеварением – один из наиболее распространённых видов функциональных расстройств — то есть расстройств, вызванных сбоем в работе той или иной системы организма.
- чувство дискомфорта, боль в верхней части живота;
- изжога, появление отрыжки после еды;
- чувство переполнения желудка, метеоризм;
- запор или диарея;
- тошнота, потеря аппетита.
- физическая слабость;
- раздражительность;
- нарушения сна;
- головные боли;
- страх перед полноценным приемом пищи, обусловленный тем, что каждый раз после еды возникают боли в животе и, как следствие, отказ от еды или потеря аппетита.
Причины "несварения желудка"
Наиболее распространенные причины диспепсии 1 :
- Переедание: употребление большого количества еды за один прием приводит к появлению тяжести, боли и вздутия живота.
- Низкое содержание в рационе растительной клетчатки.
- Спешка во время приема пищи: плохо пережеванная пища недостаточно размачивается слюной, а крупные кусочки еды, попадая в желудок, затрудняют пищеварение.
- Постоянные стрессы и психоэмоциональные перегрузки, которые могут запускать патологические процессы во внутренних органах и системах и снижать иммунитет.
- Иногда сбои в работе пищеварения могут спровоцировать такие факторы, как резкая смена климата или употребление новых непривычных блюд.
- жареная пища;
- острая пища;
- сладкие газированные напитки;
- приправы и соусы;
- крепкий кофе;
- жирное мясо;
- полуфабрикаты.
Пищу рекомендуется тщательно пережевывать. Откажитесь от привычки обедать на скорую руку, есть перед ноутбуком или телевизором. Не допускайте длительных перерывов между едой: возросший аппетит грозит обернуться перееданием. Питание должно быть дробным, до 5-6 приемов пищи, включая перекусы.
Любая форма расстройства пищеварения, возникающего вследствие недостаточного выделения пищеварительных ферментов или нерационального питания, требует полного отказа от спиртного. Алкогольные напитки в буквальном смысле обжигают стенки ЖКТ*, усиливая воспаление. Отрицательно влияет на слизистую и курение, как активное, так и пассивное.

Желательно по возможности свести на нет стрессовые факторы, провоцирующие нервное напряжение и негативные эмоции. Продолжительность сна должна быть не меньше восьми часов. Рекомендуется также делать небольшие пятиминутные перерывы после каждого часа работы.
Чем может быть полезен препарат Креон®
Сегодня наиболее известны препараты от тяжести в форме таблеток, но также есть и другие капсулы.
Наличие маленьких частиц принципиально отличает Креон ® от таблеток. Креон минимикросферы ® равномерно перемешиваются с едой в желудке и способствуют её полноценному перевариванию 3, 7 . Благодаря этому 1 капсулы Креон ® 10 000 может быть достаточно при тяжести после еды 3 . Благодаря минимикросферам Креон ® значительно эффективнее препаратов в форме таблеток, которых может требоваться до 6 штук за раз 6, 8 .
Главное, что важно знать при выборе - капсулы не одинаковы, ведь решающую роль в эффективности препарата играет размер частиц. Многолетние исследования показали, что частицы не должны превышать 2-х мм, чтобы максимально точно поддерживать собственное пищеварение 4 . Сегодня этот факт является общепринятым и неоспоримым, однако, не все препараты соответствуют этому требованию.
Об отличии Креон ® от других капсул можно прочитать здесь.
Капсулы Креон ® при необходимости можно вскрывать и добавлять к пище 3 . Каждая Креон минимикросфера ® защищена от губительной среды желудка, и потому действующее вещество может попадать в кишечник в максимальном количестве 3, 5, 7 .
Также можно индивидуально подбирать дозу, что особенно важно для маленьких детей, которым Креон ® разрешен с рождения 3 .
Подробнее об отличии в действии Креон ® от других препаратов можно узнать здесь.
читайте также
Где купить Креон ® ?
ВАМ МОЖЕТ БЫТЬ ИНТЕРЕСНО
Когда желудку и кишечнику не хватает ферментов
Как питаться правильно, если вы офисный работник?
15 советов, как правильно питаться в путешествии
18+ Информация, представленная на сайте, предназначена для просмотра только совершеннолетними лицами.
Материал разработан при поддержке компании ООО "Эбботт Лэбораториз" в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу.


Горячая линия профилактики,
лечения и реабилитации наркологической, алкогольной и других видов зависимостей
Рекомендации по уходу за больным с нарушением глотания

У больных с инсультом часто возникает проблема нарушенного глотания – дисфагия. Этот термин обозначает любое затруднение или дискомфорт в продвижении пищи изо рта в желудок, и является общим названием расстройств акта глотания.
Акт глотания – тонко и точно координированная головным мозгом последовательность произвольных и непроизвольных (рефлекторных) движений, обеспечивающих продвижение содержимого полости рта через глотку и пищевод в желудок.
- трудности в проглатывании жидкости;
- cлюнотечение или частое сплёвывание слюны;
- прилипание пищи в горле или глотке;
- удушье или кашель при приеме пищи и жидкости, проглатывании слюны;
- ослабление (или отсутствие) произвольного или непроизвольного кашля;
- влажный или булькающий голос;
- дискомфорт в глотке и рецидивирующие бронхолегочные инфекции;
- необходимость повторных глотков, чтобы освободить глотку;
- потеря веса, изменения трофологического статуса.

Если больной не нуждается в зондовом кормлении, но изредка поперхивается при глотании, необходимо использовать измельченную пищу (жидкие каши, пюре, кисели, суфле). В пище должно содержаться много витаминов и минеральных веществ. Ограничивают употребление поваренной соли, сладкой и жирной пищи. Исключают из рациона крепкий кофе, крепкий чай, алкогольные напитки. Лежачим больным со склонностью к запорам полезны овощи, сухофрукты, кисло-молочные продукты. Лица, ухаживающие за больным, должны следить за тем, чтобы у него ежедневно был стул, при необходимости давать слабительные средства.
- кормление проводят только в положении сидя (с опорой под спину);
- наклон головы вперед;
- поворот в здоровую сторону в момент проглатывания.
- пища должна выглядеть аппетитной;
- пища должна быть достаточно теплой, так как пациентам с нарушением глотания требуется длительное время для ее приема. Если больной не чувствует теплую пищу во рту, кормить нужно едой комнатной температуры;
- предлагайте твердую и жидкую пищу в разное время. В этом случае жидкость не будет проталкивать твердую пищу вниз по глотке, и пациент не будет глотать плохо прожеванную пищу или поперхиваться жидкостью;
- полужидкая пища переносится лучше всего: запеканки, густой йогурт, протертые овощи и фрукты, жидковатые каши;
- необходим подбор консистенции пищи (мягкая пища, густое пюре, жидкое пюре) и жидкости (консистенция мусса, йогурта, густого киселя, сиропа, воды). Следует помнить, что чем более жидкие пища и питье, тем труднее сделать безопасный глоток;
- исключить из рациона продуты, которые при вдохе могут попасть в дыхательные пути: жидкость обычной консистенции (вода, соки, чай), хлеб, печенье, орехи и прочее;
- при кормлении пищу закладывают с не пораженной стороны небольшими порциями;
- контроль над необходимостью использования зубных протезов;
- тщательная ревизия полости рта после окончания кормления;
- после кормления больной остается в вертикальном положении в течение 45-60 мин.
- одномоментно можно давать только небольшое количество пищи;
- не давать питье вместе с пищей. Напитки должны даваться до или после нее;
- нельзя кормить лежащего человека;
- нельзя запрокидывать голову пациента во время кормления;
- зубы и протезы необходимо чистить как минимум два раза в день находящемуся в полном сознании, а на ночь вынимать их и тщательно мыть.
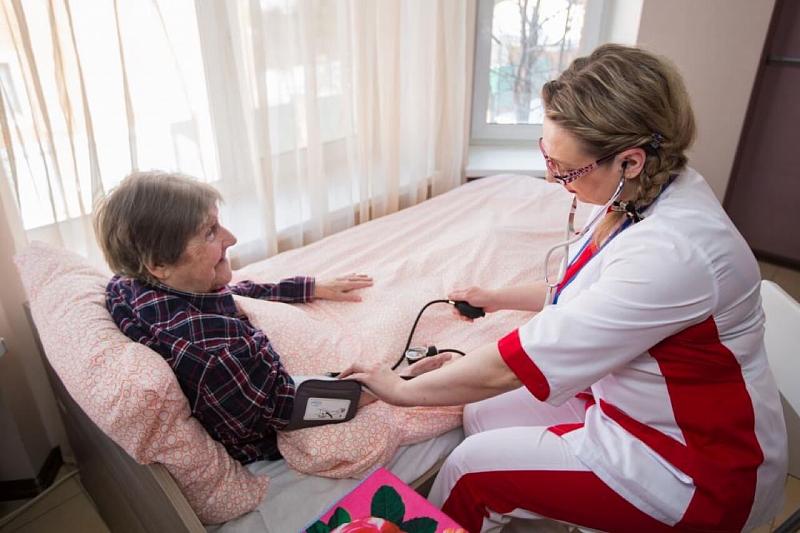
Уход за больными, кто вынужден подолгу находиться в постели – одна из проблем. Это связано с гигиеническими процедурами, которые надо проводить в обязательном порядке. Рассмотрим вопросы, которые облегчат жизнь лежачему больному и ухаживающему.
Почему важна гигиена?
Если больной вынужден постоянно находиться в кровати, то вопрос гигиены - один из самых важных. Причин тому много: если не ухаживать за чистотой тела, могут образоваться пролежни, больной будет испытывать серьезный дискомфорт, возможно даже развитие осложнений.
Для ухода за лежачим больным понадобятся разные полезные приспособления:
- одноразовые впитывающие пеленки, которые необходимо менять несколько раз в день;
- влажные салфетки;
- ватные палочки для чистки ушей;
- бумажные полотенца;
- зубная щетка;
- медицинские перчатки;
- принадлежности для маникюра, стрижки, бритья;
- надувная ванночка для мытья головы;
- гинекологические и урологические прокладки;
- подгузники;
- кало- и мочеприемники.
Список может дополняться, в зависимости от состояния больного.
Специалисты рекомендуют придерживаться следующей регулярности проведения процедур:
- гигиена ротовой полости — два раза в день;
- гигиена интимной зоны — ежедневно (при недержании — каждый раз после опорожнения или мочеиспускания);
- мытье тела и головы — один раз в неделю;
- чистка носа и ушей — по мере необходимости.
Если пациент имеет лишний вес, желательно выполнять все манипуляции с помощью кого-то из близких. Одному человеку может быть не под силу удерживать больного на весу и качественно проводить процедуры.
Воспользуйтесь советами и забудете про проблемы.
Борьба с застоем в тканях
Ухаживающему за лежачим больным надо знать, что основа жизни – это движение. В пансионатах для лежачих больных ежедневно проводятся ЛФК занятия и противопролежневый массаж, не позволяющие образоваться застою в тканях. Несмотря на состояние пациента, его самочувствие, приучайте каждый день делать элементарные физические упражнения. Если произошла парализация, то в больнице обязательно направят специалиста по лечебной физкультуре, который покажет специальный комплекс. В любом случае надо его выучить и повторять постоянно вместе с больным.
Первое время некоторые могут оказывать сопротивление, потому что трудно и тяжело. Вероятно, придется провести беседу о пользе таких действий. В любом случае, каждые 4 часа больного следует заставлять переворачиваться из одного положения в другое, учить его делать это самостоятельно без помощи других. Горизонтальное положение приводит к застою не только в тканях всего организма, в том числе, в бронхо-легочной системе. Больного следует обучить элементарным правилам дыхательной гимнастики. Такая процедура позволит избежать пневмонии. Можно воспользоваться воздушными шариками, надувать и сдувать их.
Отличное средство – трубочка для коктейля, которая опускается в стакан и через нее выпускается вдыхаемый воздух. Посредством упражнений легкие начнут работать в более активном режиме.
Не дайте коже засохнуть!
Усиленная кератизация и эпителизация кожи – один из физиологических механизмов у лежачих больных. Избежать можно при соблюдении следующих действий:
Если нет возможности принимать полную ванну или душ, то можно выполнить следующие действия:
Это вариант сухого купания, который будет заменять полноценное. После процедур обязательно намазать все тело лосьоном, уделяя особое внимание спине и ногам. Массажные движения помогут усилить кровоток, а коже будет легче дышать, исчезнут явления гипоксии.
Лайфхак для туалета
Процесс мочеиспускания и дефекации – это то, что причиняет как эстетические, так и психологические неудобства. Зачастую можно встретить сопротивление от больного, отказ в уходе, особенно если все происходит сознательно. В продаже есть памперсы, которые облегчают условия, но не всегда они держат количество жидкости или результаты дефекации, как заявляют производители. Поэтому надо учить лежачего самому справляться с возникшей трудностью. Чтобы процедура не была такой неприятной, можно значительно облегчить весь процесс дефекации. Для этого надо:
Непосредственно перед дефекацией, на судно натягивается мешок для мусора. Больной может испражняться не беспокоясь за результат, все останется в пакете, который потом просто выбрасывается. Последствия процедуры удаляются влажными салфетками. Судно останется чистым, а результат – в мешке для мусора. Мужчинам мочеиспускание проще делать в бутылку из-под молочных продуктов. Женщинам это гораздо сложнее. Можно также воспользоваться пакетом для мусора и судном.
Такие простые и доступные инструменты не требуют больших материальных затрат. Важен постоянный уход, а при возникновении проблем – вовремя начатое лечение. В любом случае врач всегда подскажет и даст советы, как лучше ухаживать за лежачим больным.

Некоторые серьезные заболевания и повреждения способны вывести из строя важные рефлексы организма. Без глотательной функции самостоятельный прием пищи становится невозможен, в результате пациента приходиться кормить через специальное приспособление – назогастральный зонд. Эта технология может применяться не только в больничных, но и в домашних условиях.
Что такое зонд
Основные показания к применению
Прием пищи через зонд осуществляется в тех случаях, когда больной не в состоянии это делать самостоятельно. У него угнетена глотательная функция, отсутствует ясное сознание или имеются есть серьезные поражения горла и ротовой полости. Установка зонда чаще всего производится в следующих случаях:
- После инсульта, если речь идет о поражении зон мозга, контролирующих глотательный рефлекс, функция может быть угнетена частично или полностью. Возврат к нормальному способу принятия пищи возможен после окончания реабилитации. При обширных повреждениях и преклонном возрасте пациента энтеральное питание может носить постоянный характер.
- При физических повреждениях – травмах головы, сильной отечности языка и гортани.
- Если больной находится в коме или без сознания.
- При развитии психологических расстройств, когда больной отказывается от принятия пищи.
- Болезни неврологического типа (рассеянный склероз, Паркинсон, Альцгеймер), сопровождающиеся соответствующими нарушениями.
- При хирургических вмешательствах в систему желудочно-кишечного тракта.
Энтеральное кормление назначается в случаях, если традиционная форма принятия пищи невозможна или затруднена, если пациент может поперхнуться или поступающая еда может инфицировать поврежденные ткани и органы.
Противопоказания для использования зонда
Для энтерального кормления существует ряд противопоказаний. Установка зонда не может быть произведена в следующих случаях:
- При серьезных повреждениях костей лицевой части головы;
- При обострении язвы желудка;
- Если наблюдается варикозное расширение вен в зоне пищевода;
- При нарушении процесса свертывания крови;
- Если просвет пищевода сильно сужен, и трубка не может быть установлена.
Процедура установки

Манипуляции могут проводиться в условиях стационара или на дому, однако выполнять их должен только специалист. Желательно, чтобы больной при этом находился в сознании, иначе трубка зонда может попасть в дыхательные пути. Для предотвращения этого пациент делает глотательное движение во время прохождения. Если это невозможно, врач двумя пальцами направляет приспособление в глотке пациента.
Особенности питания
Если больной после установки чувствует себя нормально, можно приступать к приему пищи сразу же. Все подаваемые блюда должны иметь только жидкую консистенцию. Они должны быть теплыми, то есть температуры в 37-39 градусов. Горячие продукты могут вызвать ожог.
Наращивать объем порций необходимо постепенно, первые два-три раза он не должен быть более 100 мл. В последующем его можно будет увеличить до 300 мл. Для энтерального питания лучше всего подходят следующие продукты:
- Кефир;
- Бульоны рыбные, мясные, овощные;
- Тщательно протертое пюре;
- Редкие каши, особенно манная;
- Специальные смеси.
Готовые сухие смеси можно использовать в качестве основы питания или в дополнение к рациону. Они богаты белком, которого часто не хватает лежачим больным.
Процесс кормления
Процедура осуществляется по следующему алгоритму:
- Телу больного придается полусидячее положение;
- Наружная часть зонда опускается ниже шеи пациента и сжимается специальным зажимом;
- Воронка соединяется со шприцем, она поднимается на уровень до полуметра над желудком, после чего снимается зажим.
- Пища подается медленно, практически без нажима, за 5-6 минут должно вводиться не более 150 мл.
- После завершения кормления необходимо промыть зон, подав через него 30-50 мл воды.
- Далее трубка вновь пережимается, опускается, входное отверстие закрывается пробкой.
Зонд – это современный и эффективный способ кормления тяжелобольных. Он имеет массу преимуществ. В отличие от внутривенного питания в этом случае не допускается атрофия слизистой желудка, система ЖКТ остается в рабочем состоянии. Энтеральную систему можно использовать в течение долгого времени. Зонд устанавливается на три недели. Процедура введения должна быть произведена врачом, также он должен дать свои рекомендации относительно порядка кормления и диеты.
Кормление через зонд – способ обеспечить питание пациента с нарушением функционального состояния организма.
- Реабилитация после инсульта
- Реабилитация после инфаркта
- Реабилитация после операции
- Реабилитация для онкобольных
- Реабилитация больных депрессией
- Реабилитация нарушений опорно-двигательного аппарата
- Реабилитация после ДТП
- Реабилитация после травм и переломов
- Уход после перелома шейки бедра
- Сиделка для пожилых людей
- Уход при деменции
- Уход за пожилыми с варикозом
- Уход за психическими больными
- Уход за больными Альцгеймером
- Уход за слепыми людьми
- Уход за инвалидами
- Уход за больными Паркинсоном
- Уход за одинокими людьми
- Уход при диабете
- Уход за лежачим больными
- Гирудотерапия
- Зондовое питание
- Профилактика и лечение пролежней
- Логопед при реабилитации после инсульта
- Психологическая реабилитация
- Фитотерапия
- Физиотерапия
- Рефлексотерапия
Есть определенная категория заболеваний, при которой пациент сталкивается с проблемами в приёме пищи. Это связано с нарушением функций организма. При обычном питании надо тщательно пережевывать твердую пищу, совершать глотательные движения. Но не все больные могут это делать. В таких случаях врачи прописывают зондовое питание – кормление пациента через медицинскую зондовую систему. Больной получает сбалансированную пищу, меню рассчитывается, исходя из общего состояния организма и диагноза. Принимая питание, пациент не совершает жевательных и глотательных движений. При таком кормлении пища поступает в желудочно-кишечный тракт в подходящем для переваривания состоянии.
Показания к кормлению через зонд
Кормление через зонд – способ обеспечить питание пациента с нарушением функционального состояния организма. С помощью системы пациент получает достаточное для нормальной работы других систем и органов количество пищи. При некоторых диагнозах зондовое питание для лежачих больных – единственный метод поддержания жизнедеятельности.
Показания к назначению установки зонда:
реабилитация после инсульта. Одно из последствий инсульта – нарушение глотательной функции (частичное или полное);
травмы головы, шеи с отеком гортани, пищевода. Обычная, даже тщательно пережеванная пища, не проходит в отекшее горло. Кормление через зонд становится единственным методом получения питательных веществ;
нахождение в коме, без сознания. Больным в этих состояниях надо получать питание для поддержания жизнедеятельности всех систем и органов;
расстройства психики, приводящие к отказу от пищи. Один из примеров – тяжелая форма анорексии;
болезнь Альцгеймера, рассеянный склероз, болезнь Паркинсона. Одно из проявлений таких состояний – отказ пациентов от питания или нарушение глотательной функции;
хирургические операции на гортани, пищеводе. В период реабилитации после таких операций питание обычным способом исключено.
В некоторых случаях зондовую систему устанавливают лежачим больным для введения им лекарственных препаратов, принимаемых перорально. К такому методу лечения врачи прибегают при диагностировании декомпрессии желудка.
Особенности кормления через зонд

Назначение зондового питания подразумевает соблюдение некоторых правил:
соблюдение требований к консистенции пищи. Она обязательно должна быть жидкой;
соблюдение принципа постепенности. При назначении кормления через зонд первые приемы пищи (2-3 раза) должны по объему составлять не более 100 мг;
если пища готовится дома, каждое блюдо надо готовить отдельно.
Меню для питания через зонд зависит от конкретного диагноза. Схему кормления и подходящие для пациента блюда назначает лечащий врач. Наиболее часто для зондового питания лежачих больных рекомендуют:
бульоны на базе отварной рыбы, мяса, птицы;
жидкую молочную кашу из манной крупы;
протертую через мелкое сито отварную рыбу, мясо, птицу с добавлением бульона, в котором варились продукты.
Кроме обычных продуктов врач может назначить витаминные смеси и другие составы, производимые в промышленных условиях и предназначенные для кормления через зонд.
Как происходит кормление через зонд
Ежедневная схема зондового питания включает от 3 до 5 приемов пищи. Для каждого кормления берется стерильный шприц. Повторное использование шприца не допускается.
Кормление через зонд производят следующим образом:
лежачего пациента приподнимают до положения полусидя;
конец зонда с воронкой, находящийся снаружи, опускают ниже шеи, пережимают входящим в комплект зажимом;
к воронке крепится шприц с питательной смесью. Воронка со шприцем поднимается на 50 сантиметров над уровнем желудка. Зажим снимается;
из шприца в воронку медленно выдавливается смесь. Скорость введения пищи – не более 150 мг за 5 минут;
после введения пищи к зонду крепится другой шприц с налитой в нем водой. Количество воды- от 30 до 50 мл. Вода промывает систему, освобождая трубку от пищевых остатков;
на зонд крепится зажим, конец зонда опускается вниз. На него устанавливают пробку.
Одна зондовая система может использоваться до 3 недель. После этого она извлекается, врачи устанавливают новую систему.
Кормление через зонд – сложная процедура, при выполнении которой надо строго соблюдать правила, следить за стерильностью и гигиеной. Обычному человеку выполнить все правильно очень сложно. В нашем реабилитационном центре работают опытные профессионалы, хорошо знакомые с особенностями зондового питания. Медработники проследят за графиком кормления, выполнят все рекомендации врача, касающиеся меню и объема пищи.
Уход за лежачим больным – задача, с которой к нам часто обращаются родственники пациентов. Наши сотрудники обращают особое внимание на соблюдение всех врачебных рекомендаций. Кроме питания в число наших обязанностей входит:
- круглосуточный уход;
- профилактика, лечение пролежней;
- физиотерапия;
- массаж.
В центре работают свои психологи, логопеды. Эти врачи помогают пациентам любого возраста, проходящим реабилитацию.
Читайте также:

