Абстинентный синдром при злоупотреблении барбитуратами развивается на какие сутки
Обновлено: 04.07.2024
Наиболее часто встречающимся состоянием, требующим неотложной терапии в наркологической клинике, является абстинентный синдром (АС). Абстинентный синдром — группа симптомов различного сочетания и степени тяжести, возникающих при полном прекращении прием
Наиболее часто встречающимся состоянием, требующим неотложной терапии в наркологической клинике, является абстинентный синдром (АС).
Абстинентный синдром — группа симптомов различного сочетания и степени тяжести, возникающих при полном прекращении приема вещества или снижении его дозы после неоднократного, обычно длительного и/или в высоких дозах употребления данного вещества [9]. АС считается одним из проявлений синдрома зависимости, поэтому дифференциальный диагноз обязательно должен проводиться не только с другими синдромами, возникновение которых связано с употреблением психоактивных средств, но и с тревожными состояниями, депрессивными расстройствами.
Симптоматику АС разделяют на неспецифическую (резкое усиление тяги к употребляемому веществу, быстро нарастающую астенизацию, тревогу, депрессивный эффект, вегетативные нарушения и др.), характерную для всех видов нарко- и токсикоманий, так и специфическую, характерную только для определенного вида наркотизации.
Алкогольный абстинентный или похмельный синдром (ААС) — явления психического и физического дискомфорта, включающие комплекс расстройств, возникающие вслед за прекращением регулярного употребления алкоголя на фоне выраженного влечения к нему.
ААС, как правило, формируется после 2–7 лет злоупотребления алкоголем, а клинически отчетливо проявляется во II стадии алкоголизма, в отдельных случаях, при крайне интенсивной алкоголизации ААС, сроки сокращаются до 1-1,5 лет. В последнее время прослеживается тенденция резкого сокращения сроков формирования ААС (наследственная предрасположенность к алкоголизму, раннее начало употребления алкоголя и т. д.). При возобновлении употребления алкоголя в случае многолетнего воздержания от него (например, длительная ремиссия) похмельные явления наблюдаются вновь, на фоне рецидива алкоголизма с клиническими признаками той же стадии, на которой началась ремиссия [8].
Оценку степени развития (табл. 1) и выраженности клинических проявлений проводят по шкале F. Iber (1993).
Основными целями лечения ААС являются: устранение возникших симптомов и предупреждение их дальнейшего развития (смягчение симптомов, возникающих вследствие прекращения поступления этанола, и детоксикация — нормализация гомеостаза) (табл. 2), профилактика возможных осложнений, а также лечение сопутствующих алкоголизму заболеваний, отягощающих течение АС.
Проявления ААС могут смягчаться другими супрессорами ЦНС, сходными с этанолом по действию на мозговые рецепторные системы. Препаратами выбора являются транквилизаторы бензодиазепинового ряда: диазепам, клоразепат (транксен), лоразепам (лорафен, ативан, трапекс и др.) и хлордиазепоксид (элениум, хлозепид), обладающие анксиолитическим (противотревожным), седативным, снотворным, миорелаксирующим, вегетостабилизирующим и противосудорожным действием, а также снотворные средства — нитразепам (берлидорм, нитросан, радедорм, эуноктин и др.), флунитразепам (рогипнол, сомнубене) и феназепам [2, 4, 10]. Бензодиазепины быстро снижают аффективное напряжение, устраняют тревогу, тремор, гипергидроз, лабильность гемодинамики и другие вегетативные проявления ААС. Средствами выбора из числа производных бензодиазепина при абстинентных судорожных припадках и эпилептическом статусе являются диазепам и лоразепам [10].
Существует методика введения диазепама с учетом показаний шкалы CIVA-Ar, с добавлением 5 мг препарата каждый раз, когда состояние пациента оценивается выше, чем в 8 баллов [7].
При лечении ААС необходимо помнить о том, что бензодиазепины могут:
- вызывать зависимость;
- провоцировать выраженное угнетение дыхания, вплоть до апноэ (в связи с лабильностью дыхательного центра продолговатого мозга, характерной для больных алкоголизмом), при внутривенном введении, даже в средних или малых дозах; особенно опасны в этом отношении диазепам, мидазолам (дормикум, флормидал), флунитразепам, внутривенное введение которых может привести к смерти;
- применяться в высоких дозах (что создает риск осложнений) для достижения терапевтического результата, в связи с толерантностью большинства наркологических больных к клиническим эффектам супрессоров ЦНС.
Производные барбитуровой кислоты (фенобарбитал, гексенал, тиопенталнатрий) способны смягчать проявления ААС, благодаря седативному и снотворному (а также противосудорожному) действию. Парентеральное введение барбитуратов рекомендуется только в специализированных отделениях с реанимационным оснащением.
Другим препаратом выбора в лечении ААС является карбамазепин (карбатол, тегретол, финлепсин и др.), обладающий антиабстинентным действием и усиливающим соответствующие эффекты других нейротропных средств. Карбамазепин оказывает благоприятное влияние на аффективное состояние, купирует дисфорические проявления (нормотимическое действие), уменьшает влечение к приему алкоголя и снижает судорожную готовность.
Значительно повышают эффективность лечения ААС β-адреноблокаторы — пропранолол (анаприлин, индерал, обзидан), обладающие выраженным нейротропным (вегетостабилизирующим и анксиолитическим) действием, благоприятно воздействующие на гемодинамику (снижая АД и ЧСС), потенцирующие действие супрессоров ЦНС, позволяющие уменьшать дозы производных бензодиазепина.
Пропранолол не следует применять без предварительного обследования, поскольку он противопоказан при обструктивных заболеваниях легких, нарушениях сердечной проводимости, брадикардии.
Способностью смягчать проявления ААС обладает препарат ГОМК (натрия оксибутират) в связи с выраженной нейропротективной активностью, а также способностью снижать порог судорожной готовности. Сочетанное введение натрия оксибутирата и диазепама (в отдельных случаях — барбитуратов) позволяет достичь оптимального их комплексного (седативного, снотворного, анксиолитического и миорелаксируюшего) воздействия, предупреждающего возникновение судорожных состояний.
В настоящее время нет единого мнения о целесообразности применения нейролептиков и антидепрессантов при ААС. В большей степени это связано с тем, что недифференцированное применение нейролептиков, особенно с выраженными холинолитическими свойствами — хлорпромазина (аминазин, ларгактил и др.) и левомепромазина (нозинан, тизерцин и др.), а также принадлежащего к категории антигистаминных препаратов — прометазина (авомин, дипразин, пипольфен), и антидепрессантов, особенно трициклических — амитриптилина (амизол, дамилен, триптизол, эливел), имипрамина (имизин, мелипрамин и др.), кломипрамина (анафранил, гидифен, кломинал, хлоримипрамин), может приводить к развитию делирия (особенно у больных с явлениями энцефалопатии), повышает риск развития судорожных припадков и является наименее обоснованным в патогенетическом отношении.
Относительно безопасными, но и достаточно эффективными при лечении ААС считаются нейролептики — дикарбин (карбидин), сульпирид (догматил, эглонил), тиоридазин (меллерил, сонапакс), тиаприд (тиапридал). При угрозе развития делирия, нейролептиками выбора являются производные бутирофенона — галоперидол (галопер, сенорм), дроперидол (дролептан и др.).
Применение антидепрессантов при АС может быть оправдано в тех случаях, когда в структуре психопатологического синдрома заметное место занимают аффективные нарушения, и при склонности к развитию депрессивных состояний, когда удается купировать наиболее острые симптомы ААС (третий-четвертый день активной детоксикационной терапии).
Определенный интерес для лечения ААС представляет антидепрессант тианептин (коаксил), а также обладающий тимоаналептическим действием гепатопротектор — адеметионин (гептрал), механизм действия которого отличается от моноаминергического влияния обычных антидепрессантов.
Лечение ААС включает детоксикацию и меры по метаболической коррекции. Клиренсовая детоксикация обычно проводится методом форсированного диуреза с внутривенным введением плазмозамещающих растворов — кристаллоидов (солевых растворов), декстрозы (глюкоза, глюкостерил) и препаратов поливинилпирролидона (гемодез), так и экстракорпоральными способами. Обычно при купировании неосложненного ААС необходимая детоксикация достигается путем введения солевых растворов при достаточной коррекции водно-электролитного баланса, и для инфузии препаратов поливинилпирролидона (в том числе гемодеза) показаний не возникает. Она оправдана лишь при выраженной алкогольной интоксикации и развитии алкогольного делирия с грубыми метаболическими сдвигами, обусловленными соматическими нарушениями (например, пневмонией).
Суточный объем вводимой жидкости варьирует от 400 до 2000 мл [10], поэтому проводить его рекомендуется под контролем объема циркулирующей крови, поскольку превышение индивидуально определяемой дозы может вызывать гипергидратацию, приводить к повышению внутричерепного давления, избыточной нагрузке на миокард и ряду других неблагоприятных последствий. При необходимости мочеотделение может усиливаться благодаря назначению мочегонных салуретиков — фуросемид (лазикс), а при повышенном внутричерепном давлении и судорожном синдроме — осмотических диуретиков — маннитол. Следует избегать назначения салуретиков в прекоматозных и коматозных состояниях, а также при гипокалиемии, в связи с возможностью усугубления последней.
Декстрозу не следует вводить при отсутствии информации о толерантности к углеводам у конкретного больного, учитывая, что длительное употребление алкоголя приводит к гипогликемии, а введение декстрозы на фоне ААС может привести к резкому истощению церебрального запаса тиамина витамина (В1) и способствовать развитию острой энцефалопатии и провокации острого алкогольного делирия. Поэтому введение декстрозы у больных алкоголизмом должно предваряться введением не менее 100 мг тиамина. Весьма существенную роль в развитии и течении психопатологических и неврологических проявлений острых алкогольных расстройств играет дефицит витаминов — пиридоксина (витамина В6), рибофлавина (витамина В2), цианокобаламина (витамина В12), кислоты аскорбиновой (витамина С), кислоты никотиновой (витамина РР), кислоты фолиевой (витамина Вс), ионов магния (Mg+) и калия (K+), натрия (Na+), а в отдельных случаях избыток последнего. Уже на начальных этапах клиренсовой детоксикации необходимо внутривенное введение препаратов калия и магния (магния сульфат). Следует предостеречь от внутривенного введения детоксикационных растворов без предварительного приема (в том числе внутрь) нейротропных лекарственных средств с антиабстинентным действием.
Наиболее удачным и сбалансированным сочетанием витаминов, из имеющихся ампулированных форм, является мильгамма (2 мл в ампуле содержат: В1 — 100 мг; В6 — 100 мг; В12 — 1 мг). Препарат назначается парентерально. Драже мильгаммы, в отличие от раствора для иньекций, содержат бенфотиамин, биодоступность которого в 5-7 раз выше обычного тиамина (использование которого per os мало эффективно). Поэтому, дальнейшая пероральная терапия мильгаммой (драже) позволяет достичь хороших клинических результатов. Прием 1 драже мильгаммы (100 мг бенфотиамина и 100 мг пиридоксина) из расчета 200–300 мг бенфотиамина в сутки позволяет не только успешно лечить ААС, но и оказывается эффективным при алкогольной нейропатии.
Ионный дисбаланс (Mg+, K+, Са+, Na+) необходимо корригировать под контролем их содержания в плазме крови. Недостаток ионов магния лучше восполнять кормагнезином, в 10% или 20% растворе для инъекций (в 10 мл — 1 или 2 г магния сульфата соответственно), дополнительно уровень магния можно повышать, добавляя перорально магнерот (в 1 драже — 500 мг магния оротата).
Дополняющим компонентом лечения ААС является пирацетам (луцетам, ноотропил и др.), который не следует назначать больным с судорожной готовностью. С этой же целью перспективным может оказаться использование препарата семакс, который, благодаря легкости введения (закапывание в носовые ходы), может найти применение в различных ситуациях, особенно на догоспитальном этапе.
Существует [6] методика купирования ААС метадоксилом (900 мг разводят в 500 мл изотонического раствора декстрозы или натрия хлорида, вводят в/в капельно 1 раз в сутки в течение как минимум 3 дней).
При ААС неотложные меры на догоспитальном этапе включают:
- оценку состояния больного (уровень сознания, гемодинамика, дыхание, рефлексы);
- регистрацию основных клинических симптомов;
- постановку основного и сопутствующих диагнозов, возможных осложнений;
- начало инфузионной терапии, введение препаратов бензодиазепинового ряда, β-адреноблокаторов (при отсутствии противопоказаний);
- транспортировку больного в стационар, при этом должен быть контроль дыхания, АД и пульса; устранение возможных осложнений по мере их обнаружения.
Подбор необходимого перечня препаратов, а также разовых и суточных доз производится строго индивидуально, зависит от тяжести ААС, психического и соматоневрологического состояния пациента и может широко варьировать (табл. 3). Правильная оценка состояния больного с ААС и знание принципов его лечения являются залогом успешного лечения и профилактики возможных осложнений.
По вопросам литературы обращайтесь в редакцию.
В. Г. Москвичев, кандидат медицинских наук
МГМСУ, ННПОСМП, Москва
Когда жизненные обстоятельства вынуждают Вас, наконец-таки, ограничить объемы выпиваемого алкоголя, или, и того лучше, вовсе приостановить возлияния, вас подстерегают душевные и телесные муки, которыми зеленый змий расплачивается с Вами за долгие годы преданного служения ему. Эти болезненные симптомы и побочные действия в медицине называют “алкогольная абстиненция”, известные также как “синдром отмены”, в народе как “острый неопохмелит”, “ОРЗ (очень резко завязал)”, а полный титул этой классической болезни — “Алкогольный абстинентный синдром”.
Симптомы варьируют от легких к тяжелым, в зависимости от стажа употребления алкоголя. Здесь мы рассмотрим поподробнее глубинные причины возникновения этого синдрома, его симптомы и возможный курс лечения.
Что такое синдром отмены?
Синдром отмены это целый букет симптомов, целая гроздь последовательных реакций организма на прекращение употребления какого-либо психоактивного вещества. Это одно из неврологических расстройств, которые сопровождают аддикцию — алко- и наркозависимость. Одним из симптомов, с которыми приходится сталкиваться людям во время лечения зависимости — это синдром отмены, фаза отмены. Само понятие “зависимость” это психо-фармакологическая концепция, то есть определяется по некоторым критериям состояния психики и характером потребления психоактивного вещества. Также и синдром отмены — это вполне ощутимое состояние здоровья, которое можно охарактеризовать определенными признаками: у него есть продолжительность, развитие, динамика, течение. Характеристики синдрома отмены напрямую зависят от вида и доз психоактивного вещества, которое прекращают употреблять. Фактически, симптомы синдрома отмены прямо противоположны симптомам острого отравления.
Причины возникновения синдрома

портрет Модерста Мусоргского, страдавшего пагубной страстью к алкоголю
Хроника синдрома отмены
Решившись завязать с алкоголем, человек встает перед неодолимой преградой: многих пугает перспектива отказа от спиртного, они даже и не знают как подступиться, с чего начать. Многими овладевает жуткая депрессия уже при первых робких попытках бросить пить. Однако бросить пить алкоголь всё же стоит. Мы приводим некоторые общие симптомы синдрома отмены, которые как правило происходят со всеми, кто бросает пить алкоголь:
6 часов
Легкие признаки отмены обычно начинают проявляться примерно через шесть часов после завершения возлияний. Это значит, что через шесть часов после вашего последнего глотка алкоголя вы начнете ощущать незначительные проявления синдрома.
12-24 часа
У людей с серьезной алкогольной зависимостью синдром отмены начнет проявлять свои ощутимые симптомы примерно через 12-24 часа после финальной рюмки. Синдром может дать о себе знать в виде умеренных галлюцинаций, слуховых или зрительных — это когда вы слышите “голоса”, или к вам приходят “видения”. Это первые тревожные звоночки подкрадывающейся к вам “белки”.
24-48 часов
Симптомы отмены продолжают развиваться, принося всё больше мучений. Легкие недомогания перерастают в головную боль, понос и прочие желудочные расстройства. Если ваш стаж употребления невелик, вы испытаете пик страданий в период от 18 до 24 часов после последнего “лишнего глоточка”, и затем обострение симптомов пойдет на спад. А через четыре или пять дней вы уже будете чувствовать себя бодро и свободно, конечно при условии, что не вернетесь к своей убийственной привычке пить алкоголь.
А вот для “профессионалов этого дела”, для алкоголиков со стажем абстинентный синдром начнет только набирать обороты на вторые, третьи сутки после внезапной завязки с выпивкой. В науке такой поворот событий называется “острый алкогольный галлюциноз”, “алкогольный делирий”, “белая горячка”, а по-простому “белочка”, или “белка”. На этом этапе человек испытывает бредовые состояния, учащенное сердцебиение, конвульсии, судороги и даже повышение температуры тела.
От 72 часов и дальше
Тут-то и начинается самое страшное. Симптомы синдрома отмены достигают высшей точки своего развития: происходят перебои в работе сердца, человек жестко галлюцинирует.
Надо сказать, такой разительный контраст в состояниях “до” и “после” бросания мужчиной пить вызван вполне изученными причинами. В состоянии алкогольного опьянения, когда алкоголик находится “в своей родной стихии”, в мозгу повышен уровень гормона радости дофамина, за счет чего и поддерживаются ощущения счастья. Человек способен активно общаться со знакомыми людьми, у него есть чувство уверенности в себе и своих силах, убраны препятствия для установления контактов с новыми людьми. И вот вдруг алкоголь покидает кровь…Мир алкоголика разрушен.
Абстинентный синдром может длиться более года, выражаясь в перепадах настроения, острых приступах тоски и печали, бессоннице, подавленности и разбитости. Вот почему лечение алкоголизма это изнурительно долгий и кропотливый процесс. Для того чтобы лечение дало ощутимый результат нужно посвятить ему как минимум год.

Симптомы абстинентного синдрома
В медицине различаются три уровня абстинентного синдрома, на каждом из которых возникают определенные симптомы. Симптомы значительно отличаются, смотря сколько времени человек не пьет: шесть часов, или семь, десять дней. Да, именно на седьмой, или десятый день алкоголь пытается взять самый решительный реванш и поэтому симптомы особенно болезненны в эти дни.
Легкие симптомы синдрома отмены:
- Повышенное потоотделение
- Бессонница
- Тревожное состояние
- Головная боль и тошнота
Симптомы средней силы:
- Потеря памяти
- Галлюцинации
- Ненормальное сердцебиение и пульс
- Судороги
Жёсткие симптомы:
- Бред
- Горячка
- Повышенное кровяное давление
- Летальный исход (смерть)
Если алкогольную зависимость не вылечить, финальный аккорд будет плачевным. Течение синдрома отмены может быть очень тяжелым и опасным для жизни человека. За последние годы разработано немало методик вывода человека из запоя, а также облегчения абстинентного синдрома. Облегчить и переболеть абстинентным синдромом это одно, а вот вылечить саму причину, алкоголизм — это уже совсем другое дело. Прокапаться или подшиться это всего лишь временно подлатать большую дыру, а не вырвать проблему с корнем.
Корень проблемы в том, что человек стал зависим от алкоголя, и лечить нужно не столько последствия, а саму причину, то есть не только синдром отмены, но и алкогольную зависимость. После снятия острых симптомов настоящее лечение алкогольной зависимости только начинается. Поэтому уже сейчас, когда вы ищете способы смягчить муки абстинентного синдрома, пора бы и задуматься о том, что же делать дальше: ведь преодолев “на зубах” эти десять дней острой абстиненции, человек не прекращает оставаться алкоголиком!
Завязать с алкоголем и вести трезвый образ жизни это не одно и то же. Программа в реабилитационном центре лечения алкоголизма дает человеку шанс переосмыслить всю свою жизнь, а это непростая задача. Реабилитация это прежде всего непрерывная работа над собой. Программа является лишь благоприятной средой, в которой человек может действительно встретиться с самим собой и найти ответы на многие вопросы. А самое главное — у человека появится время и возможность разбить порочный круг своего пьянства, прийти в себя и научиться жить по-новому.

Мало кто из людей, увлекающихся спиртными напитками, сигаретами или наркотиками, осознает свою зависимость. Все они считают, что в любой момент смогут отказаться от вредной привычки. Но попытки бросить пить или курить чаще всего терпят неудачу из-за тяжести состояния, вызванного отказом от сигареты или рюмки спиртного. В медицине такое состояние называется абстинентным синдромом или синдромом отмены.
Что такое абстинентный синдром
Синдром отмены может возникнуть даже при отказе от кофе, так как кофеин также относится к психоактивным веществам. Протекает абстинентный синдром по-разному: симптомы и их выраженность зависят от типа зависимости. Длительность абстинентного состояния также зависит от вида вещества, вызвавшего зависимость, и от дозы, принятой к моменту прекращения. Обычно признаки абстиненции прямо противоположны признакам состояния в момент принятия алкоголя, наркотиков и других веществ.
Абстинентный синдром – явный признак сформировавшейся стойкой зависимости организма от алкоголя, никотина или психоактивных препаратов. Его наличие означает, что активные вещества из психоактивного вещества полностью включились в происходящие в клетках биохимические процессы, и когда они перестают поступать в организм, эти процессы нарушаются и состояние человека резко ухудшается. Плохое самочувствие – сигнал тела о том, что ему требуется очередная порция зелья.
Причины
Человеческий организм – сложная система взаимосвязанных элементов. Эта система очень прочная и надежная, она имеет многочисленные средства защиты от угроз извне. Одной из таких систем является способность адаптироваться к частому поступлению в организм этилового спирта, наркотических и других сильнодействующих веществ. Эта способность к адаптации и лежит в основе возникновения синдрома абстиненции.
Когда вещество, вызвавшее зависимость, перестает поступать в организм, или его доза резко снижается, развивается синдром отмены. Неприятные симптомы обычно связывают с:
Активные компоненты препаратов, вызывающих привыкание, влияют на выработку гормонов, активность нервных рецепторов и синтез различных белков. При этом часто они подменяют собой тех или иных природных участников процессов, происходящих в организме. В результате их длительного употребления нормальный метаболизм изменяется, а когда вещество резко пропадает, организм уже не способен работать без него, как раньше. Таким образом, для человека становится жизненно необходимым вовремя принять очередную дозу алкоголя, наркотиков или определенного лекарственного препарата.
Отдельную роль в привыкании к наркотикам играет нейромедиатор дофамин, отвечающий за чувство радости. В состав многих наркотиче ских средств часто входят вещества, так или иначе воздействующие на дофаминовую систему подкрепления у человека. Одни из них, например, амфетамин, стимулируют его выработку, другие притворяются дофамином сами, а третьи – не дают концентрации дофамина в мозгу вовремя снижаться (так действует кокаин).
В роли таких коварных веществ могут выступать не только наркотики и алкоголь, прием которых объясняется лишь желанием расслабиться или забыться. Лекарственные препараты, которые назначаются для нормализации работы пораженного органа, и без которых невозможно полное выздоровление, также могут вызывать привыкание. При этом и врач, назначающий лекарство, и пациент, его принимающий, осознают риск возникновения абстинентного синдрома после прекращения приема, но это вынужденный риск.
Центр управления процессом привыкания находится в стволовом отделе головного мозга. В организме вырабатываются особые химические вещества – нейромедиаторы, которые возбуждают или замедляют группы нейронов в определенном участке мозга.
Важно! Научные исследования последних лет доказали: абстинентный синдром возникает и при отказе от кофе. У многих людей, привыкших выпивать несколько чашек крепкого кофе в день, при невозможности его употребления по медицинским показаниям или другим причинам появляется постоянное чувство усталости, вялость, головная и мышечная боль, раздражительность и перепады настроения.
Классификация
Абстинентный синдром принято классифицировать на основании вызвавшей его причины. Вне зависимости от вещества, вызвавшего привыкание, все виды абстинентных синдромов для выработки тактики лечения классифицируют также по типу, выделяя:
- регенеративный – организм восстанавливается самостоятельно за достаточно короткое время;
- стабильный – протекающий по предсказуемому сценарию и легко купируемый при адекватном лечении;
- прерывистый – проходит с периодическими обострениями и требует длительной системной терапии;
- дегенеративный – лечится только в условиях стационара, после курса лечения высок риск рецидива.
Абстиненция от отмены опиатов
Опиоиды – класс наркотических средств, применяемых в медицине для обезболивания при тяжелых заболеваниях. Опиоиды различаются по способу производства:
- опиаты – наркотики, получаемые из опийного мака: морфин, кодеин, героин и опий,
- синтетические опиоиды: метадон, оксикодон, гидрокодон.
Опиоиды воздействуют на организм несколькими способами:
- влияют на ствол головного мозга, контролирующий функции дыхания и сердцебиения, поэтому препараты этой группы способны уменьшить кашель и замедлить частоту дыхания;
- воздействуют на контролирующую эмоции лимбическую систему мозга, создавая ощущения расслабленности и удовольствия;
- уменьшают выраженность боли, воздействуя на спинной мозг.
После длительного приема наркотиков организм становится нечувствительным к их воздействию, и ему требуется все большая доза. При этом увеличение дозы повышает риск случайной передозировки и летального исхода. Симптомы абстиненции – это физическая реакция организма на отсутствие препарата. Чем больше времени принимались наркотики и чем больше была доза, тем сильнее будет недомогание. В некоторых случаях люди не осознают, что стали зависимыми. Они могут принять ломку за симптомы гриппа или другого заболевания.
Наркотическая зависимость от употребления опия, его алкалоидов и синтетических производных – самая распространенная в мире, в том числе и в России. Она относится к наиболее тяжелым и практически не поддается лечению.
Опиоидная абстиненция классифицируется на легкую, умеренную, умеренно тяжелую и тяжелую. Степень определяется врачом-наркологом после оценки истории употребления опиатов и выраженности симптомов по шкале клинической абстиненции от опиатов.
Барбитуратный абстинентный синдром
Барбитураты – это производные барбитуровой кислоты, обладающие седативным эффектом. Препараты этой группы оказывают угнетающее действие на центральную нервную систему. В малых дозах их используют как снотворное, а в больших – как средство для наркоза.
Передозировка барбитуратами может привести к дыхательной и острой печеночной недостаточности, остановке сердца. Физическая зависимость от барбитуратов формируется примерно за 6 месяцев регулярного приема, о чем свидетельствует появление абстинентного синдрома при отмене препаратов. Для достижения желаемого эффекта требуется все большая доза, доходящая до 1,5-2 граммов активного вещества в сутки.
Синдром отмены возникает в первые сутки после отмены препаратов и протекает очень тяжело. У пациента могут наблюдаться эпилептические припадки, изменение настроения и другое.
Алкогольный абстинентный синдром
Этиловый спирт, основа любого алкогольного напитка, способен быстро проникать внутрь клеток и разрушать ее мембрану. На этом его свойстве основано широкое применение этанола в медицине для дезинфекции инструментов и кожи.
Но, попадая внутрь человеческого организма, этиловый спирт уничтожает не только патогенную микрофлору, но и клетки здоровых тканей. Получив сигнал об опасности, активизирует свою работу печень: чтобы нейтрализовать токсин, она начинает активно продуцировать ферменты, которые расщепляют этанол.
В процессе переработки этанола образуется опасное для всех систем организма вещество – ацетальдегид. Высокая концентрация этого токсичного соединения вызывает симптомы похмелья. При длительном регулярном употреблении алкоголя ацетальдегид накапливается в тканях и начинает негативно влиять на процесс синтеза и распада дофамина.
Компенсируя дефицит дофамина, алкоголь начинает самостоятельное взаимодействие с рецепторами нервных клеток. Характер компенсаторных реакций лежит в основе выделения стадий алкоголизма:
- Первая стадия. Истощение запасов в организме естественного дофамина из-за регулярного приема больших доз алкоголя. При длительном запое алкоголь компенсирует его недостаток и формирует психическую зависимость.
- Вторая стадия. Организм пытается компенсировать недостаточный синтез дофамина, но его распад постепенно ускоряется.
- Третья стадия. После прекращения приема спиртного механизм выработки дофамина восстанавливается, и он начинает синтезироваться в избыточном количестве. Его излишек в организме – причина развития абстиненции.
Если норма дофамина превышена в 3 раза, развивается алкогольный психоз (белая горячка). Восстановление процесса выработки дофамина занимает 2-6 месяцев при условии полного отказа от алкоголя.
Важно! Нельзя путать признаки похмелья, свойственные любому здоровому человеку после однократного принятия большой дозы алкоголя, и абстинентный синдром, характерный для людей, больных алкоголизмом. Похмелье связано с отравлением продуктами распада этанола и проходит за 1-2 дня.
Никотиновая абстиненция
Зависимость от никотина связана с его способностью воздействовать на мозговые центры, выделяющие эндорфин. В результате в крови повышается концентрация адреналина, и человек чувствует прилив энергии и бодрости.
В основе никотиновой зависимости во многих случаях лежат психологические факторы. Многие курящие люди связывают этот процесс с расслаблением, отдыхом, возможностью сосредоточиться. Отказ от сигарет также в основном связан с психологическим дискомфортом.
Симптомы
Проявления абстинентного синдрома зависят от вещества, вызвавшего зависимость, длительности приема препаратов, общего состояния здоровья человека, его возраста и многих других факторов.
Физическая зависимость от алкоголя в среднем формируется за 5-7 лет постоянного приема, но, например, у женщин она появляется за гораздо более короткий срок, чем у мужчин (рис. 1).
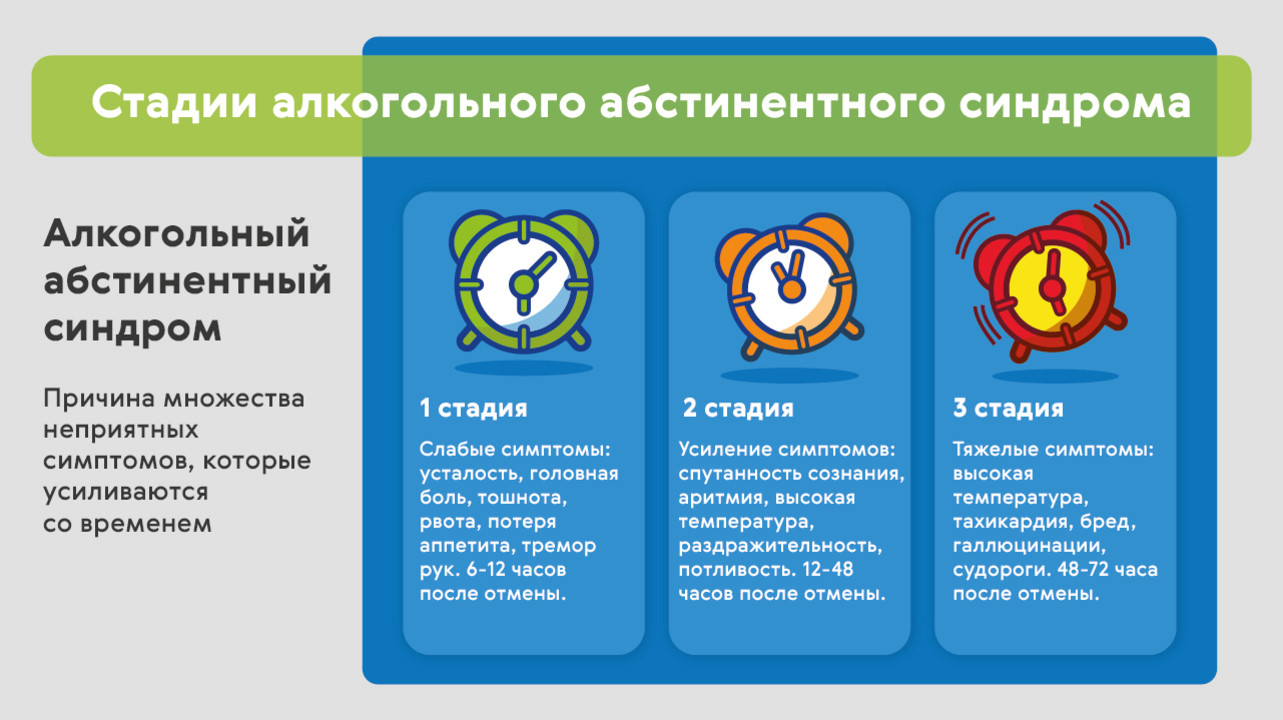
Рисунок 1. Стадии алкогольного абстинентного синдрома. Источник: МедПортал
Клинически алкогольный абстинентный синдром протекает по одному из четырех типов:
- Нейровегетативный – встречается наиболее часто. Человек жалуется на проблемы со сном, слабость, усиленное потоотделение, сухость во рту. Объективно отмечается высокое артериальное давление и тремор.
- Церебральная – к симптомам нейровегетативного типа добавляются головная боль, тошнота, рвота, непереносимость громких звуков и яркого света, судороги икроножных мышц.
- Висцеральная – основные жалобы связаны с желудочно-кишечными проблемами – болью, спазмами, диареей. Появляются признаки поражения печени – желтеют склеры глаз. Появляется боль в правом подреберье – признак проблем с желчным пузырем и поджелудочной железой. Со стороны сердечно-сосудистой системы – жалобы на одышку, тахикардию, высокое давление.
- Психопатическая – человек постоянно испытывает тревогу, страхи, ночные кошмары. У него появляется обостренное чувство вины и мысли о самоубийстве, его преследуют видения и слуховые галлюцинации, ему трудно сориентироваться в пространстве.
Проявления наркотической абстиненции зависят от типа наркотика, его дозы и длительности приема.
При зависимости от кокаина абстинентный синдром носит циклический характер: в первые три дня человек страдает от бессонницы, смены настроения, депрессии. В следующие несколько дней состояние нормализуется, а затем симптомы абстиненции опять обостряются, появляется острая тяга к наркотику.
Зависимость от героина и других опиоидов формируется очень быстро – достаточно сделать 1-3 инъекции. В этом случае абстинентный синдром протекает мучительно и характеризуется следующими симптомами:
- В первые несколько часов после отмены начинается слезотечение и выделения из носа, развивается диарея, боль в желудке. Человек жалуется на сильную слабость, учащенный пульс, приливы жара, отсутствие аппетита, расстройство сна.
- К вечеру первых суток после отмены появляется сильная боль в суставах и мышцах.
- На вторые-третьи сутки боли в мышцах и суставах становятся нестерпимыми, человек не может найти себе места. Появляются признаки нервного расстройства: страх на грани паранойи, тревога, боязнь открытого пространства и людей, мысли о суициде. В этом состоянии наркоман не может себя контролировать, он готов на все ради получения дозы.
- На следующие сутки диарея становится еще более выраженной, в каловых массах появляются примеси крови. Температура поднимается до 37,5-380С, появляется выраженная тахикардия, сильно повышается давление. Нервное расстройство доходит до желания нанести себе раны и увечья.
При регулярном курении марихуаны также возникает синдром отмены, но зависимость формируется в течение нескольких лет, и абстинентный синдром переносится достаточно легко.
Синдром отмены при зависимости от наркотиков нового поколения – солей, метамфитамина, синтетических психостимуляторов характеризуется:
- постоянной сонливостью при невозможности заснуть,
- общей слабостью,
- апатией, внезапными истериками, приступами немотивированной злобы,
- желанием нанести себе порезы и травмы,
- отсутствием аппетита,
- болью в мышцах и суставах,
- паническими атаками, параноидальными ощущениями.
Никотиновая абстиненция проявляется головной болью и общей слабостью. Иногда появляется тремор, учащенное сердцебиение, тошнота. Обычно такие симптомы проходят за несколько дней, но психологическая зависимость длится гораздо дольше. Люди, бросавшие курить, часто говорят о том, что сами не замечают, когда у них в руках появляется зажженная сигарета.
В первый месяц после отказа от никотина появляется сильный аппетит, поэтому многие люди в этот период значительно прибавляют в весе. Этот аргумент для многих является причиной продолжать курить.
Как долго длится синдром отмены?
Длительность абстинентного синдрома зависит от вида принимаемого вещества:
У людей с сильной зависимостью от алкоголя после абстиненции может проявиться еще одно неприятно состояние – постабстинентный синдром. Это отложенные во времени эффекты от употребления спиртных напитков, появляющиеся после достаточно длительного воздержания (рис. 2).
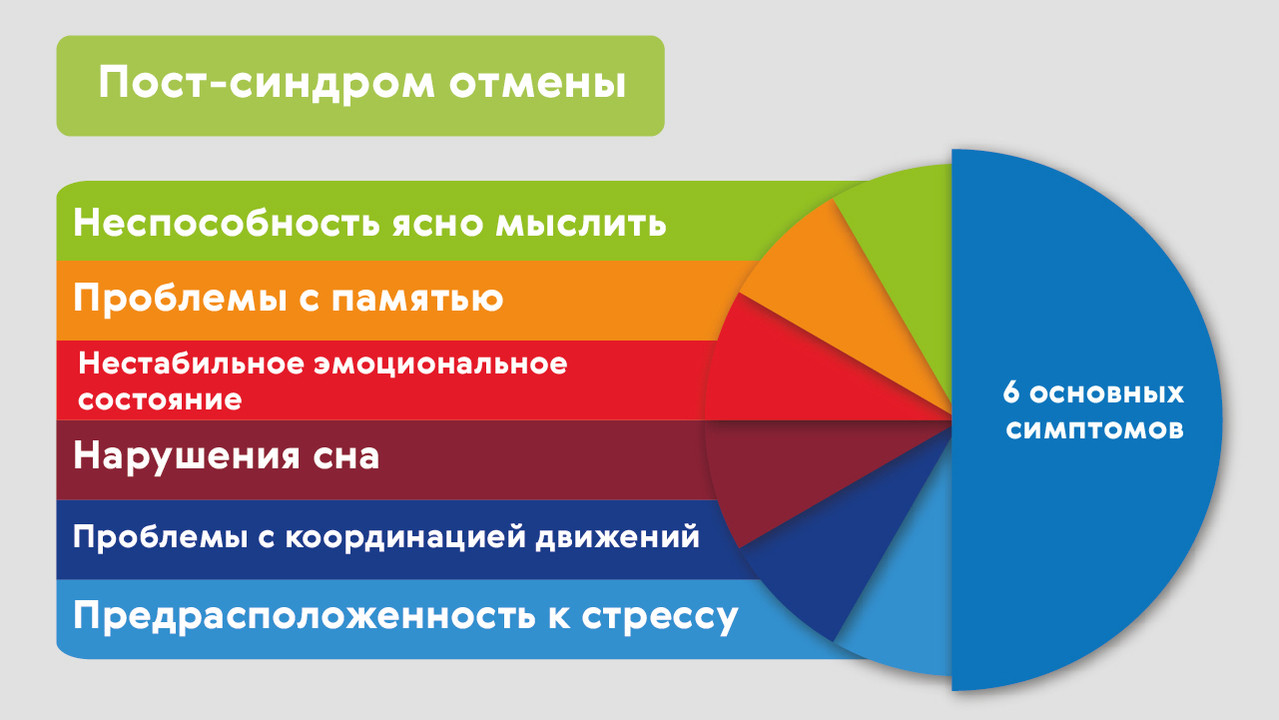
Рисунок 2. Основные признаки постабстинентного синдрома. Источник: МедПортал
В среднем такое состояние сохраняется в течение полугода, но в тяжелых случаях на восстановление может потребоваться несколько лет.
Что можно сделать, чтобы почувствовать себя лучше?
Если стаж употребления алкоголя и наркотиков сравнительно небольшой, можно попытаться преодолеть синдром отмены без медицинской помощи. Для этого рекомендуется:
- заручиться поддержкой членов семьи и других близких людей,
- хорошо питаться,
- уделить внимание физической активности, больше бывать на свежем воздухе,
- употреблять больше простой питьевй воды,
- попытаться больше спать,
- уделить время хобби, заняться йогой.
- Если принятые меры не помогают, необходимо обратиться за помощью к врачу-наркологу.
Когда обратиться к врачу?
Помощь врача понадобится и при осознанном стойком желании побороть зависимость, для лечения таких пациентов широко применяются различные эффективные методики.
Анализы и диагностика
Первый этап диагностики – сбор анамнеза, во время которого выясняется срок употребления алкоголя или наркотиков и наличие соматических и психических заболеваний.
Далее назначается ЭКГ, УЗИ внутренних органов (по показаниям) и анализы крови и мочи для выявления концентрации алкоголя или наркотиков.
Лечение
Терапия всех видов абстинентного синдрома проводится по схожей схеме. Основные этапы лечения:
- детоксикация – для вывода из организма продуктов распада и остатков принимаемых препаратов,
- коррекция этапов отмены, например, медленное снижение дозы под строгим контролем врача,
- купирование симптомов проводится симптоматическими лекарственными препаратами,
- общеукрепляющие мероприятия,
- психологическое сопровождение.
Диета
Диета при абстинентном синдроме должна быть щадящей и рациональной. Из рациона исключаются жирные, острые и жареные блюда, предпочтение отдается кашам и супам на бульоне из курицы или постного мяса.
Необходимо пить как можно больше жидкости, исключив крепкий чай и кофе.
Прогноз и последствия
Прогноз зависит от стадии заболевания. На начальных этапах зависимости при полном отказе от алкоголя или наркотиков вероятность полного выздоровления высока. Успех лечения во многом зависит от желания человека полностью изменить жизнь и навсегда отказаться от вредных привычек.
Профилактика
Чашка крепкого кофе утром или бокал хорошего вина за ужином дарят нам хорошее настроение, а без обезболивающих таблеток трудно перенести тяжелую болезнь. Но если любая встреча с друзьями становится поводом для масштабной пьянки, а прием лекарственных препаратов привычкой, нужно серьезно задуматься.
Допустимое количество спиртного без вреда для здоровья индивидуально для каждого человека. Единого мнения врачей по этому поводу нет. Одни считают, что вполне допустимо выпивать рюмку водки или стакан вина несколько раз в неделю, другие убеждены, что даже такое количество спиртного – путь к алкоголизму.
Каждый человек выбирает свой путь самостоятельно, а осознанное решение полностью отказаться от алкоголя и сигарет вызывает только уважение. Но если вопрос о допустимом количестве алкоголя остается дискуссионным, то спора о наркотиках быть не может: профилактическая мера только одна – никогда не пробовать.
Заключение
Злоупотребление алкоголем и наркотиками всегда приводит к абстинентному синдрому. Уверенность человека в том, что от нескольких таблеток, рюмок, уколов не будет никакого вреда, и он в любой момент сможет от них отказаться, оборачивается тяжелыми, а часто и необратимыми последствиями для здоровья и жизни. Избежать этого можно только одним способом: не начинать употреблять опасные вещества
Длительное употребление некоторых препаратов из группы седативно-снотворных средств, преимущественно производных барбитуровой кислоты, вызывает привыкание, а затем и зависимость. Она развивается медленнее, чем при употреблении психотропных веществ, но абстинентный синдром не менее выраженный и тяжелый.
Признаки патологической аддикции
Барбитураты назначают для лечения расстройства функции сна, психоэмоциональных нарушений, для наркоза. Привыкание приводит к потребности увеличения дозировки. При этом проявляются следующие признаки патологической зависимости:
- раздражительность;
- агрессивность;
- эгоизм;
- ухудшение мнестических и когнитивных способностей.
Чем дольше и больше зависимый человек применяет лекарства, тем выраженнее становятся психические и физические нарушения:
- дискоординация;
- дезориентация;
- выпадение рефлексов;
- соматический дисбаланс – повышение артериального давления (АД), изменение частоты сердечных сокращений (ЧСС), гипертермия (повышение температурных показателей), акроцианоз (синюшность покровов).
Опасность барбитуратовой зависимости заключается также в том, что применение лекарственных средств часто сочетается с употреблением алкоголя и других психотропных веществ. Это увеличивает риск передозировки и летальности.
Абстинентный синдром
При отмене барбитуратов абстиненция развивается в первые сутки. При этом отмечаются следующие ярко выраженные симптомы отмены:
Пикового состояния абстиненция достигает на 3-4 сутки после отмены препарата. Купирование барбитуровой абстиненции представляет сложный процесс, поскольку при резкой отмене препаратов происходит стремительное ухудшение состояния, вплоть до коллапса, психоза и эпилептоподобных припадков.
Лечение абстинентного синдрома
Фармакологическая программа купирования симптомов барбитуровой абстиненции предполагает постепенное снижение (на 1/3 каждый день) дозы препарата. Сложность терапии состоит в том, что установить дозировку можно только со слов больных, а они, как правило, склонны ее занижать. Если количество лекарства невелико, то его отменяют одномоментно. При этом назначают заместительную терапию, снижающую риск развития тяжелых симптомов абстиненции. Для этого применяют:
- Паглюферал – медикаментозное средство представляет собой смесь Папаверина, Фенобарбитала и других веществ, оказывающих седативное, снотворное, противосудорожное, спазмолитическое воздействие. Препарат принимают по 1 таблетке 2-3 раза в сутки. Продолжительность терапевтического курса составляет 3-4 дня.
- Фенобарбитал – назначают по 0,3 г на каждый 1 г препарата, употребляемого наркозависимым – 1/3 дозы. После того, как состояние больного стабилизируется, проводят постепенное уменьшение количества вещества, вплоть до полной его отмены.
Если зависимый скрыл от врача дозу, которую он регулярно употреблял, у него впоследствии могут развиться следующие отклонения:
- сильные судорожные припадки;
- зрительные, слуховые галлюцинации;
- нарушение восприятия действительности;
- психомоторное перевозбуждение.
В таком случае кратковременно увеличивают дозу, а затем следуют стратегии заместительной терапии.

Лечение полизависимости от психостимулирующих лекарственных веществ
Препарат выпускают в форме:
- капсул, содержащих 0,25 г действующего вещества;
- 10% раствора для инъекций.
При появлении признаков абстиненции больному делают 3-4 введения по 5 мл раствора. Как правило, на протяжении 5-7 дней симптомы абстиненции исчезают. При этом негативных проявлений за весь период применения такой программы детоксикации не отмечалось.
Комплексное лечение
Кроме монопрепаратов в терапии абстинентного синдрома используют комплексы из 2-3 лекарственных средств. В случае аддикции от психостимуляторов используют сочетание:
Первый препарат оказывает воздействие на регуляторные дофаминовые механизмы. Он устраняет признаки астении и частично невротического синдрома. Второе лекарство – антидепрессант, воздействующий на серотониновые комплексы.
Бромкриптин дают при первых признаках абстиненции по 0,25-0,37 г в сутки. После того, как будет снят синдром отмены, лечение препаратом продолжают, но дозировку снижают до 0,01-0,012 г/сут. На протяжении нескольких месяцев медикамент входит в состав противорецидивной терапии.
Флувоксамин применяют для нормализации психоэмоциональных нарушений:
- апатии;
- раздражительности;
- депрессии.
Рекомендуется суточную дозу – 0,15 г, разделить на 3 приема. Продолжительность курса – от 1 недели до 2 месяцев.
Кроме патогенетической терапии аддикции, назначают курс дезинтоксикации и поддерживающее лечение. Как правило, для нормализации метаболических процессов и восстановления организма прописывают витаминотерапию. Пациентам назначают витамины:
- В1 (6%) – 4-6 мл/сут., внутримышечно;
- В4 (5%) – по 2-4 мл/сут.;
- РР (1%) – по 1-2 мл/сут..
Для поддержания функций сердечно-сосудистой системы, купирования спазмов, судорог вводят 25% раствор MgSO4 (сульфат магния) по 2-8 мл/сут. и раствор глюкозы (40%). В структуре абстиненции присутствуют психические нарушения, для устранения которых применяют антидепрессанты и нейролептики.
Лечение психических нарушений
Барбитураты и другие психоактивные вещества в первую очередь воздействуют на ЦНС. При длительной аддикции в психике зависимого человека происходят изменения, которые необходимо устранить. Преимущество отдается антидепрессантам комплексного действия. Рекомендуемые к включению в схему лечения зависимости препараты:
- Амитриптилин – 0,75-1 г/сут.;
- Тримипрамин – 1-1,5 г/сут.;
- Кломипрамин – 0,75-1 г/сут.;
- Пиразидол – 1,5-2,0 г/сут.;
- Лудиомил – 0,75-1,0 г/сут.;
- Флувоксамин – 1,5-2,0 г/сут.;
- Азафен – 1,0-1,25 г/сут.;
- Леривон – 0,6-1,2 г/сут.
Выраженная депрессия требует высоких доз препаратов, которые вводят внутривенно. Например, 1% р-р Амитриптилина – по 2 мл 2-3 раза/сут. Поскольку депрессия у наркоманов сопровождается тревожными расстройствами, то антидепрессанты сочетают с мягкими анксиолитиками:
- Сонапаксом – по 0,75-1,0 г/сут.;
- Алимемазином – по 0,15-0,20 г/сут.;
- Галоперидолом – по 0,045-0,09 г/сут.;
- Перициазином – по 0,2-0,3 г/сут.;
- Сульпиридом – по 3,0-6,0 г/сут.
После устранения острых проявлений абстиненции назначают антидепрессанты:
- Мелипрамин – внутривенно капельно 200-300 мг/сут.;
- Амитриптилин – в/в 200-300 мг/сут.;
- Лудиомил – в/в 75-100 мг/сут.
Всю рекомендованную дозу раствора вводят в течение 1,5-2 часов перед сном. Курс лечения содержит 7-10 капельниц. Так как любое внутривенное введение может вызывать у наркомана (особенно того, кто вводил наркотик в вену) повторный рецидив, то врачи отдают предпочтение лекарствам с продленным воздействием:
- Пипортилу L4 – по 25-50 мг 1 раз в 2-3 недели;
- Галоперидол Деканоату.
Из группы нейролептиков с коротким действием подбираются следующие лекарства:
- Галоперидол – 4,5-6 мг/сут перорально или 1-2 мл 0,5% раствора 2-3 раза/сут.;
- Тизерцин – по 50-75 мг/сут.;
- Стелазин – по 15-20 мг/сут.
При сильно выраженной астенической симптоматике назначают мягкие стимулирующие и ноотропные средства. Для нормализации вегетососудистой системы прописывают Грандаксин в дозировке 1,5-2,0 г в день.

На первых этапах терапии у наркозависимых отмечается расстройство сна. Для нормализации этой функции на ночь назначают:
- Феназепам;
- Рогипнол;
- Реладорм;
- Радедорм;
- Седуксен;
- Реланиум.
При значительных расстройствах засыпания, глубины сна оптимальным вариантом считается комбинация бензодиазепинов с нейролептиками, обладающими снотворным воздействием:
- Лепонексом;
- Галоперидолом;
- Тизерцином;
- Аминазином.
Их вводят парентерально в терапевтической дозе.
Симптоматическая терапия
Синдром отмены сопровождается неврологическими нарушениями. Для их устранения применяют следующие лекарства:
- Кордиамин;
- Камфору;
- Кофеин;
- настойки валерианы и пустырника;
- Мепротан;
- Триоксазин;
- Оксилидин;
- Элениум;
- Седуксен и др.
Выбор препаратов зависит от симптомокомплекса и подбирается индивидуально специалистом.
Физиотерапия
В комплексном лечении аддикции большое внимание уделяют физиотерапевтическим методам. Они позволяют активизировать детоксикацию, стимулировать процессы самовосстановления, устранить симптомы абстиненции, снизить дозировку медикаментозных средств. Современная наркология широко использует:
- иглоукалывание (рефлексотерапию);
- нейроэлектростимуляцию;
- транскраниальное электрическое воздействие (ТЭВ),
- плазмаферез.
Получены достоверные данные эффективности ТЭВ при лечении наркомании. Уже после 1-2 процедур у больного:
- улучшается самочувствие;
- уменьшается тяжесть соматоневрологических расстройств;
- исчезают симптомы апатии, астении;
- повышается настроение и аппетит;
- пропадает тяжесть в голове, озноб и тремор;
- нормализуется сон;
- купируются неврологические нарушения.
Физиотерапевтические методы подбираются с учетом наличия показаний или же противопоказаний.
Противорецидивное лечение

После прохождения основных этапов лечения необходимо закрепление результатов, предупреждающее срывы и рецидивы. В программе противорецидивной терапии применяют большой арсенал фармакологических средств:
- антагонисты опиатных рецепторов – Налтрексон, Бромкриптин, Флувоксамин;
- нейролептики;
- антидепрессанты;
- транквилизаторы;
- ноотропные вещества;
- соли лития.
Выбор зависит от силы влечения, актуализации нарушений. Так, например, при:
- аффективных расстройствах используют соли лития с антидепрессантами;
- астенических нарушениях – ноотропные препараты;
- психоподобных расстройствах – нейролептики.
При выборе ноотропных средств предпочтение отдается следующим препаратам:
- Пирацетам – по 2-2,4 г;
- Энцефабол – 2,0-3,0 г;
- Аминалон – 1,5-3 г;
- Пикамилон – 0,02-0,15 г.
Из группы солей лития рекомендованы:
- лития Оксибутират – 1-1,5 г;
- Микалит – 2-3 капсулы;
- Литонит – 3,0-4,0 г.
Из антидепрессантов наиболее действенными являются:
- Амитриптилин;
- Мапротил;
- Флоксирал;
- Пиразидол и др.
Противосудорожные средства помогают устранить внезапные эпизоды влечения к наркотикам. Продолжительность курса противорецидивной терапии может быть неограниченной. При необходимости больному назначают амбулаторный или стационарный курс. Сопровождение наркозависимых продолжается в группах психологической поддержки, им помогают волонтеры из бывших наркозависимых.
Важную роль в устранении психической аддикции играют психотерапия и программы реабилитации, так как без твердого стремления больного к полному излечению все медикаментозные схемы обладают лишь временным эффектом. Совместная работа наркологов, психиатров, психологов помогает добиться длительной ремиссии. Большинство психологических и реабилитационных программ продолжаются и после выписки пациента из стационара. Они охватывают не только бывших пациентов, но и их близких (психотерапия созависимых).
Читайте также:
- Как переоформить домашний интернет билайн на другого человека
- Как узнать номер старого паспорта выданного до 2001 года
- Какое программное обеспечение на телевизоре сони
- Большое приключение в поисках наследства четвертого хокаге стоит ли смотреть
- В какой срок органом исполнительной власти субъекта российской федерации оформленная документация

