Ушиб копчика сколько дней больничный лист
Обновлено: 17.05.2024
Скидки для друзей из социальных сетей!
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Меняем старый гипс на новый!
Бесчастнов Дмитрий Валерьевич
Первая квалификационная категория
Бикбулатов Вадим Рифкатович
Гриценко Евгений Александрович
Первая квалификационная категория
Кириченко Алексей Викторович
Вторая квалификационная категория
Магомедов Курбанмагомед Абдуллаевич
"Men's Health. Советы экспертов", медицинский блог (декабрь 2016г.)
"Москва 24", телеканал (ноябрь 2016г.)
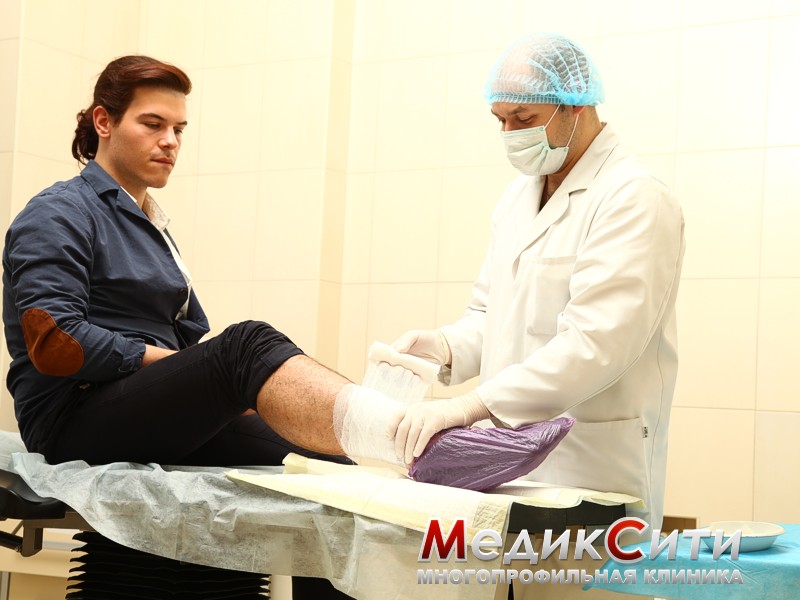
Ушиб - один из самых распространенных видов травм. При таком повреждении страдают мягкие ткани, однако целостность кожных покровов не нарушается. Такие травмы часто происходят при ударах тупым предметом, падениях с высоты на плоскую поверхность и могут сочетаться с переломами, вывихами, царапинами, ссадинами.
Помимо ушибов отдельных частей тела существуют также ушибы внутренних органов.
Как правило, специальное лечение ушибов не требуется. Однако если в течение продолжительного времени после травмы имеются боли, например, болит локоть или болит спина, необходимо обратиться к врачу.
Лечение ушибов и гематом
Лечение ушибов и гематом

Лечение ушибов и гематом
Степени ушибов
Ушибы могут быть единичными и множественными. В зависимости от тяжести выделяются следующие степени повреждений:
1 степень - легкие ушибы, сопровождающиеся появлением небольших ссадин и ран. Выздоровление происходит самостоятельно через 3-4 дня.
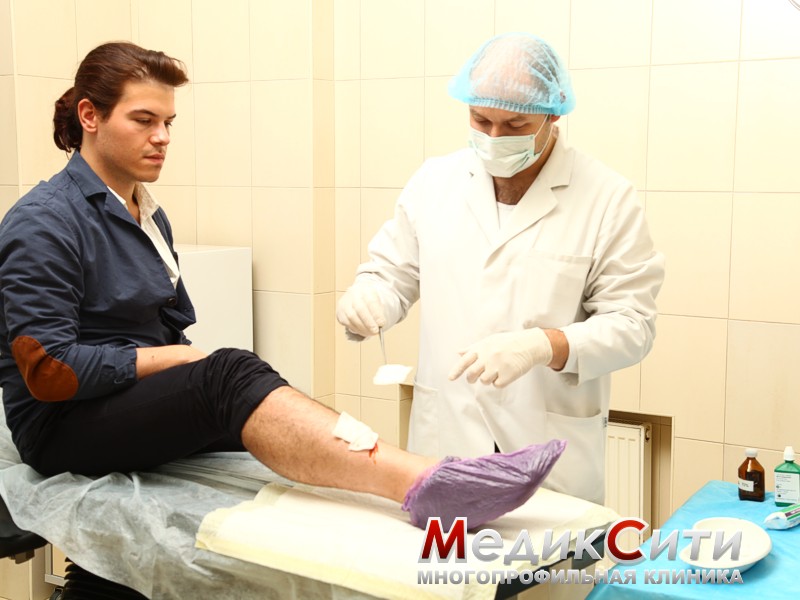
2 степень - ушибы средней тяжести, характеризующиеся появлением отеков и гематом. Человек может чувствовать резкую боль. Специального лечения ушибов в этом случае не предусматривается. Как правило, достаточно наложить давящую повязку. В случае кровяных образований под кожей необходимо обратиться к врачу.
3 степень - повреждение мышц и сухожилий, вероятность вывиха. Такие травмы могут быть опасны при травме коленей, головы, копчика. Требуется осмотр у специалиста для определения дальнейшего лечения.
4 степень ушибов может привести к нарушению функционирования всех систем и органов человека. Врач определяет вид лечения и необходимость оперативного вмешательства.
Симптомы ушибов
Ушибы сопровождаются появлением следующих клинических признаков:
- покраснение, отек или припухлость;
- кровоизлияние (гематома) или синяк (появляется на месте покраснения, область появления - подкожная жировая клетчатка, межмышечное и подфасциальное пространство);
- сильная или ноющая боль (интенсивность боли зависит от расположения, силы удара и формы травмирующего предмета).
Следует обратить внимание на длительную боль, она может свидетельствовать о переломе, кровотечении во внутренних органах, разрывах связок.
Лечение ушибов и гематом
Лечение ушибов и гематом
Лечение ушибов и гематом
Чем опасна гематома?
Гематома - это появившееся в результате разрыва сосудов ограниченное скопление крови в поврежденном органе, ткани или мышце. Возникает вследствие удара, ушиба, в результате заболевания сосудов или злоупотребления некоторыми лекарственными препаратами.
Кровоизлияние может быть как небольшим, так и обширным, приводящим к сдавливанию внутренних органов. У одних людей гематомы на коже могут появиться даже при легком прикосновении. У других они возникают достаточно редко, однако сильный удар может привести к значительному внутреннему кровотечению.
Обширные гематомы могут повлечь различные осложнения. Зачастую кровоизлияния начинают сдавливать различные нервы или крупные сосуды. В таких случаях лечение гематом необходимо проводить в медицинском учреждении.
Виды гематом
В зависимости от расположения выделяют следующие виды гематом:
Внутримышечная и подкожная гематомы имеют одинаковые симптомы и, чаще всего, опасности для здоровья не несут. Обычно такие образования благополучно рассасываются. Но иногда они сохраняются надолго, мешая нормальному функционированию находящихся рядом органов.
Субсерозная гематома - это кровоизлияние, локализующееся в грудной или брюшной полости. В этом случае необходима квалифицированная медицинская помощь и оперативное лечение гематомы.
Гематома головного мозга - одна из самых опасных. Скопление крови в полости черепа может привести к сдавливанию головного мозга, а также к отеку и поражению мозговой ткани.
Любая травма головы может привести к серьезным последствиям! Поэтому необходимо срочная консультация со специалистами.

Лечение ушибов и гематом
Лечение ушибов и гематом

Лечение ушибов и гематом
Диагностика повреждений
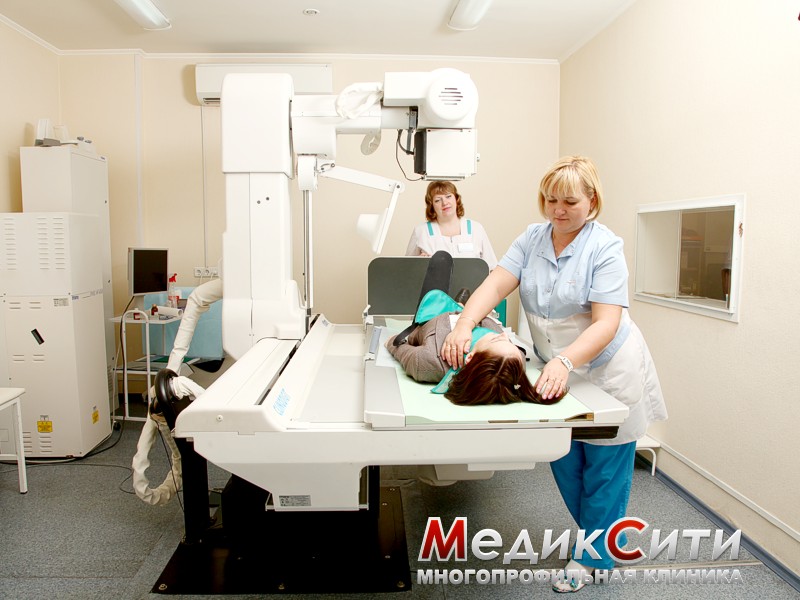
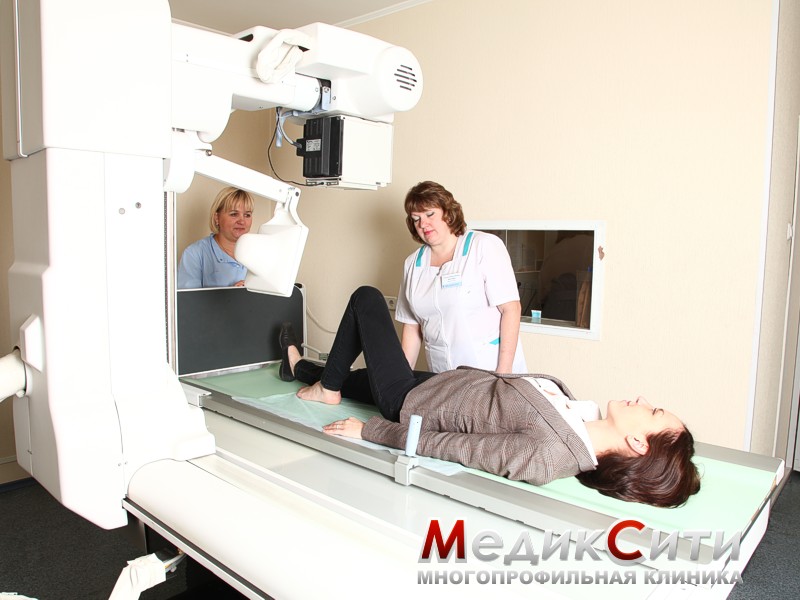
Визуальный осмотр поврежденного места и сбор анамнеза - первый шаг при оказании медицинской помощи. При сильном ушибе может быть назначена рентгенография.
При подозрении на поражении внутренних органов проводится ультразвуковое исследование или магнитно-резонансная томография. Кроме того могут понадобиться анализы крови и мочи.
Лечение ушибов
Первая помощь при ушибах конечностей начинается с тщательного исследования ушибленного места (сгибание-разгибание рук и ног). В случае получения сильной травмы (до проведения осмотра врачом), пострадавшую конечность необходимо обездвижить.
Необходимо обратить внимание на следующие симптомы:
- появление слабости и потеря сознания (при ушибе головы важно исключить внутричерепную гематому);
- сильная боль (она может указывать на повреждение внутренних органов или перелом),
- ослабление дыхания, появление крови в моче (возможное внутреннее кровотечение).
Лечение гематом
Как правило, основная часть лечения ушибов сводится к лечению гематом. Для того чтобы остановить кровоизлияние, к месту ушиба прикладывается холодный компресс. Под действием холода происходит сужение кровеносных сосудов и кровоизлияние купируется.
Следует отметить, что холод эффективен лишь первые 12 часов после ушиба. На вторые сутки лучшим средством при ушибах (и средством от гематомы) будет теплый компресс, который, наряду с физиолечением, способствует рассасыванию кровоизлияний.
Лечение гематомы в стационаре может состоять в проколе кожи на поврежденном участке и удалении скопившейся крови.
Также по назначению врача может быть проведено медикаментозное лечение ушибов, включающее в себя введение противовоспалительных, рассасывающих и сосудорасширяющих средств.

Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Защемление седалищного нерва – дискомфорт в нижней части тела, связанный со сдавливанием или раздражением самого нерва. Чаще всего недугу подвержены люди старше 30 лет.
Седалищный нерв – самый большой в нашем организме. Он охватывает большую часть тела – от пояснично-крестцового отдела позвоночника, далее проходит в ягодицу, по задней поверхности бедра и к нижней части ноги. Потому важно следить за его состоянием. Малейшее раздражение в одной части нерва приведет к боли по всему его участку. При отсутствии своевременного лечения постепенно теряется чувствительность и подвижность нижних конечностей.
Защемление может появиться из-за:
- Переохлаждения поясницы
- Чрезмерной нагрузки на тазовые мышцы
- Сколиоза и других нарушений в области позвоночника
- Травмы позвоночника
- Артроза и других заболеваний тазобедренного сустава
- Беременности
- Осложнений во время родов
- Сидячего образа жизни
- Повреждений седалищного нерва при внутримышечных инъекциях
- Инфекционных заболеваний
- Новообразований (доброкачественных и злокачественных)
- Боли при ушибе или падении
- Межпозвонковой грыжи
- Остеохондроза
- Синдрома грушевидной мышцы
Поэтому специалисты разделяют недуг на два вида – первичный и вторичный. Первичный связан с пережатием нервного ствола поврежденной мышцей, а вторичный вызван патологией позвоночного столба, тазобедренных суставов, а возникает на фоне беременности или заболеваний органов малого таза.
Защемление нерва может развиваться быстрее при наличии лишнего веса. Также важно следить за поступлением необходимых витаминов и минералов в организм, так как их отсутствие или недостаток приводит к риску ускоренного развития заболевания.
Симптомы и лечение при защемлении седалищного нерва
Этот недуг довольно болезненный и бесследно не пройдет. Потому при появлении первых симптомов стоит показаться специалисту – неврологу, невропатологу или терапевту. Он назначит необходимое лечение и медицинские препараты.
Симптомы защемления седалищного нерва
- Боль в пояснице, задней поверхности бедра, ягодицах или голени
- Дискомфорт во время ходьбы, при сведении ног и сгибе в колене
- Ощущение жара в пальцах ног
- Ощущение зябкости в зоне поражения нерва
- Чрезмерная потливость
- Нарушение подвижности сустава – обычно пациенты жалуются, что не могут разогнуть ногу
- Онемение конечностей
- Ощущение мурашек на ноге
- Изменение цвета кожи на поврежденной территории
- Общее недомогание, апатия и слабость
- Повышенная температура тела
Именно при наличии данных симптомов невропатологи, неврологи и терапевты диагностируют защемление седалищного нерва. Если у специалиста есть сомнения, то для полного прояснения ситуации пациента направляют на КТ или МРТ. По результатам процедур будут определены диагноз и лечение.

Симптомы у женщин при защемлении седалищного нерва
Недуг может возникнуть во время беременности. На втором или третьем триместре увеличенная матка давит на тазовые мышцы, тем самым вызывает спазм. У будущей мамы происходит перераспределение центра тяжести и смещаются поясничные позвонки. Также в области малого таза растущая голова плода сдавливает седалищный нерв.
На боли в пояснице жалуются от 40 до 80% беременных женщин. Однако не всегда причиной тому защемление седалищного нерва, оно наблюдается лишь в 5% случаев.
Врачи говорят, что недуг может пройти после родов. Однако терпеть боль до этого момента не стоит, лучше показаться специалисту, чтобы избежать серьезных последствий и усиления боли.
Лечение защемления седалищного нерва
Чаще всего боль настигает внезапно. Потому перед обращением к специалисту нужно проделать несколько простых шагов:
- Примите удобную и безболезненную позу. Оптимальный вариант – лежа на спине или на здоровом боку с прямой ногой, в которой ощущается боль
- Максимально откажитесь от активности, так как каждое лишнее движение может спровоцировать дополнительную боль
- Откажитесь от дедовских способов лечения – грелку лучше убрать в сторону, также не стоит растирать больную область. Эти действия могут усугубить положение
- Примите анальгетики. Они помогут притупить острую ноющую боль. Обычно такие препараты бывают в виде капсул или мазей
Неотложную медицинскую помощь необходимо вызывать при нестерпимой боли, которая не притупляется и не подавляется анальгетиками. В случаях более благоприятных тоже необходима медицинская помощь. Лучше всего обратиться к неврологу, невропатологу или терапевту. Как только боль будет купирована, обратитесь к врачу в местной клинике.
Как лечат защемление седалищного нерва?
После опроса о симптомах и осмотра врач направляет пациента на рентген, УЗИ, КТ, МРТ или общий и биохимический анализ крови. Процедуры необходимы для того, чтобы определить масштаб проблемы. Также на основе их результатов врач устанавливает причину защемления седалищного нерва и обнаруживает воспаления.
Дополнительно специалисты назначают и санаторно-курортное лечение, которое подразумевает бальнеологические процедуры, например, грязелечение.
При защемлении седалищного нерва к хирургическому вмешательству врачи обращаются редко. В таком случае показаниями будут запущенные формы остеохондроза, которые не поддаются терапии, или же объемные процессы в пораженной области – опухоли или абсцессы.
Скидки для друзей из социальных сетей!
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Меняем старый гипс на новый!
Бесчастнов Дмитрий Валерьевич
Первая квалификационная категория
Бикбулатов Вадим Рифкатович
Гриценко Евгений Александрович
Первая квалификационная категория
Кириченко Алексей Викторович
Вторая квалификационная категория
Магомедов Курбанмагомед Абдуллаевич
"Men's Health. Советы экспертов", медицинский блог (декабрь 2016г.)
"Москва 24", телеканал (ноябрь 2016г.)
Ушиб - один из самых распространенных видов травм. При таком повреждении страдают мягкие ткани, однако целостность кожных покровов не нарушается. Такие травмы часто происходят при ударах тупым предметом, падениях с высоты на плоскую поверхность и могут сочетаться с переломами, вывихами, царапинами, ссадинами.
Помимо ушибов отдельных частей тела существуют также ушибы внутренних органов.
Как правило, специальное лечение ушибов не требуется. Однако если в течение продолжительного времени после травмы имеются боли, например, болит локоть или болит спина, необходимо обратиться к врачу.

Лечение ушибов и гематом

Лечение ушибов и гематом

Лечение ушибов и гематом
Степени ушибов
Ушибы могут быть единичными и множественными. В зависимости от тяжести выделяются следующие степени повреждений:
1 степень - легкие ушибы, сопровождающиеся появлением небольших ссадин и ран. Выздоровление происходит самостоятельно через 3-4 дня.
2 степень - ушибы средней тяжести, характеризующиеся появлением отеков и гематом. Человек может чувствовать резкую боль. Специального лечения ушибов в этом случае не предусматривается. Как правило, достаточно наложить давящую повязку. В случае кровяных образований под кожей необходимо обратиться к врачу.
3 степень - повреждение мышц и сухожилий, вероятность вывиха. Такие травмы могут быть опасны при травме коленей, головы, копчика. Требуется осмотр у специалиста для определения дальнейшего лечения.
4 степень ушибов может привести к нарушению функционирования всех систем и органов человека. Врач определяет вид лечения и необходимость оперативного вмешательства.
Симптомы ушибов
Ушибы сопровождаются появлением следующих клинических признаков:
- покраснение, отек или припухлость;
- кровоизлияние (гематома) или синяк (появляется на месте покраснения, область появления - подкожная жировая клетчатка, межмышечное и подфасциальное пространство);
- сильная или ноющая боль (интенсивность боли зависит от расположения, силы удара и формы травмирующего предмета).
Следует обратить внимание на длительную боль, она может свидетельствовать о переломе, кровотечении во внутренних органах, разрывах связок.

Лечение ушибов и гематом

Лечение ушибов и гематом

Лечение ушибов и гематом
Чем опасна гематома?
Гематома - это появившееся в результате разрыва сосудов ограниченное скопление крови в поврежденном органе, ткани или мышце. Возникает вследствие удара, ушиба, в результате заболевания сосудов или злоупотребления некоторыми лекарственными препаратами.
Кровоизлияние может быть как небольшим, так и обширным, приводящим к сдавливанию внутренних органов. У одних людей гематомы на коже могут появиться даже при легком прикосновении. У других они возникают достаточно редко, однако сильный удар может привести к значительному внутреннему кровотечению.
Обширные гематомы могут повлечь различные осложнения. Зачастую кровоизлияния начинают сдавливать различные нервы или крупные сосуды. В таких случаях лечение гематом необходимо проводить в медицинском учреждении.
Виды гематом
В зависимости от расположения выделяют следующие виды гематом:
Внутримышечная и подкожная гематомы имеют одинаковые симптомы и, чаще всего, опасности для здоровья не несут. Обычно такие образования благополучно рассасываются. Но иногда они сохраняются надолго, мешая нормальному функционированию находящихся рядом органов.
Субсерозная гематома - это кровоизлияние, локализующееся в грудной или брюшной полости. В этом случае необходима квалифицированная медицинская помощь и оперативное лечение гематомы.
Гематома головного мозга - одна из самых опасных. Скопление крови в полости черепа может привести к сдавливанию головного мозга, а также к отеку и поражению мозговой ткани.
Любая травма головы может привести к серьезным последствиям! Поэтому необходимо срочная консультация со специалистами.

Лечение ушибов и гематом

Лечение ушибов и гематом

Лечение ушибов и гематом
Диагностика повреждений
Визуальный осмотр поврежденного места и сбор анамнеза - первый шаг при оказании медицинской помощи. При сильном ушибе может быть назначена рентгенография.
При подозрении на поражении внутренних органов проводится ультразвуковое исследование или магнитно-резонансная томография. Кроме того могут понадобиться анализы крови и мочи.
Лечение ушибов
Первая помощь при ушибах конечностей начинается с тщательного исследования ушибленного места (сгибание-разгибание рук и ног). В случае получения сильной травмы (до проведения осмотра врачом), пострадавшую конечность необходимо обездвижить.
Необходимо обратить внимание на следующие симптомы:
- появление слабости и потеря сознания (при ушибе головы важно исключить внутричерепную гематому);
- сильная боль (она может указывать на повреждение внутренних органов или перелом),
- ослабление дыхания, появление крови в моче (возможное внутреннее кровотечение).
Лечение гематом
Как правило, основная часть лечения ушибов сводится к лечению гематом. Для того чтобы остановить кровоизлияние, к месту ушиба прикладывается холодный компресс. Под действием холода происходит сужение кровеносных сосудов и кровоизлияние купируется.
Следует отметить, что холод эффективен лишь первые 12 часов после ушиба. На вторые сутки лучшим средством при ушибах (и средством от гематомы) будет теплый компресс, который, наряду с физиолечением, способствует рассасыванию кровоизлияний.
Лечение гематомы в стационаре может состоять в проколе кожи на поврежденном участке и удалении скопившейся крови.
Также по назначению врача может быть проведено медикаментозное лечение ушибов, включающее в себя введение противовоспалительных, рассасывающих и сосудорасширяющих средств.

Что такое острый тромбоз наружного геморроидального узла (перианальный венозный тромбоз, острый наружный геморрой)?
Острый тромбоз - это внезапно возникающее заболевание, обусловленное возникновением тромбов в венозных сплетениях наружных геморроидальных узлов, которые располагаются у выхода из анального канала (рис.1 и 2). Тромбоз сопровождается отеком окружающей ткани, раздражением кожи и анального сфинктера, что часто приводит к возникновению острой боли в области анального канала. Осложненный тромбоз, как правило, сопровождается локальным некрозом кожи над тромбированным геморроидальным узлом и сопровождается в начале своего развития более яркими симптомами, однако, после возникновения некроза болезненные ощущения быстро стихают, если не возникает тромбоза рядом расположенных сплетений или не развивается отек или воспаление окружающих тканей . Иногда, через образовавшийся дефект кожи выделяется незначительное количество крови.
Рис.1. Неосложненный тромбоз наружного узла

Рис. 2. Острый тромбоз наружного геморроидального узла с некрозом участка кожи над ним.
Что такое наружные геморроидальные узлы? Немного анатомии
Наружные геморроидальные узлы (сплетения) – это образования, расположенные под кожей на границе анального канала и перианальной (вокруг анального отверстия) кожи. Они представляют собой венозные сплетения (рис.3). Обычно они никак себя не проявляются, не видны и не определяются на ощупь. По мере хронического прогрессирования ухудшения состояния
внутренних геморроидальных узлов в наружных происходят изменения, ведущие к их увеличению и потери связи с мышечным кольцом анального канала. Однако наиболее значительные изменения в наружных узлах наступают при возникновении в них тромба.

Рис. 3. Схема анального канала, на выходе из которого располагаются наружные геморроидальные узлы (номер 7 на схеме).
Как проявляется острый тромбоз наружного геморроидального узла?
Для оценки степени боли используют специальную визуально-аналоговую шкалу, в которой можно самостоятельно определить выраженность боли. Ведь именно это является ключевым моментом при выборе метода лечения. Хирургическое лечение будет наиболее эффективным при выраженности боли 7 и более баллов, тогда как при боли до 4 баллов – оптимальным можно считать консервативный метод лечения.

Рис. Визуально-аналоговая шкала для оценки боли.
Из-за чего возникает острый тромбоз наружного геморроидального узла?
В основе возникновения тромбоза чаще лежит переполнение вен наружных геморроидальных сплетений кровью с последующим замедлением тока крови в этих сосудах и возникновением тромбов. Тромбоз на фоне венозного полнокровия чаще всего развивается после резкого или длительного напряжения. Классическими примерами такого перенапряжения являются поднятие тяжестей, натуживание при запорах или поносах, а также родах. Хронический застой крови в органах таза (к которым относится и анальный канал) возникает при длительном сидении, избыточной массе тела, недостаточной физической активности.
Как отличить острый тромбоз наружного геморроидального узла от других заболеваний?
ущемления выпавшего внутреннего геморроидального узла. В этой ситуации происходит выпадение внутреннего геморроидального узла, в норме расположенного внутри анального канала, сдавление его ножки, в которой проходят питающие его сосуды и нарушение кровоснабжения (ишемия) с отмираем ткани узла (рис. 4 и 5). Для специалиста отличить эти состояния не составляет особого труда, самостоятельно же пациенту понять какой именно узел доставляет ему дискомфорт достаточно сложно. Важно отличать эти заболевания, так как лечение их значительно различается. При ущемлении внутреннего геморроидального узла, как правило, требуется срочное оперативное лечение.
Рис. 4. Ущемленный выпавший внутренний геморроидальный узел с явлениями некроза ткани узла.
Рис.5. Схематичное изображение ущемления внутреннего выпавшего геморроидального узла.
Острый парапроктит – сходство с острым тромбозом заключается в появлении объемного образования в области заднего прохода, выраженным болевым синдромом. Парапроктит – это инфекционно-воспалительное заболевание с формированием абсцесса (гнойника) в параректальной области. Заболевание сопровождается повышением температуры тела, общими симптомами интоксикации. Объемное образование в области анального канала гораздо больше и болезненнее, чем при тромбозе. Часто имеется выделение гноя на кожу или в просвет прямой кишки. Для точной диагностики применяется УЗ-исследование. Заболевание крайне опасно развитием хронических гнойных свищей перианальной области при отсутствии адекватного и своевременного лечения.
Всегда ли нужно лечить острый тромбоз наружного геморроидального узла?
В нашей Клинике принят пациент-ориентированный подход к выбору метода лечения острого тромбоза наружных геморроидальных узлов: врач вместе с пациентом определяют, насколько выражены симптомы, как сильно страдает качество жизни пациента с учетов его трудовой занятости и выбирают метод лечения.
Острый тромбоз наружного геморроидального узла можно лечить оперативно (выполнять операцию), консервативно (принимать таблетки и использовать местно мази и/или свечи) или вовсе не лечить, а выбрать выжидательную тактику. Исследования и практический опыт показывают, что оперативное лечение позволяет в более короткие сроки избавиться от проявлений заболевания, консервативное лечение также позволяется избавиться от проявлений заболевания, но за гораздо более длительное время. Отсутствие какого либо лечения, также заканчивается выздоровлением, сроки которого лишь незначительно отличаются от сроков при интенсивном консервативном лечении. Определяющим в выборе метода лечения является выбор пациента и его оценка выраженности болевого синдрома, поэтому, мнение пациента имеет решающее значение для выбора тактики. Если пациент оценивает боль как невыносимую, или же ему надо срочно вернуться к работе, улететь в другой город или страну – разумнее выбрать оперативное лечение в объеме удаления геморроидального узла или же эвакуации тромба из узла. Хирургическое лечение, обычно, приводит к более быстрому облегчению неприятных симптомов. Если болевой синдром позволяет пациенту полноценно жить в этом состоянии или пациент неготов к хирургическому вмешательству – возможно проведение консервативного лечения, направленного на уменьшение болевого синдрома и ускорение процесса организации и рассасывания тромба.
Как лечить острый тромбоз наружного геморроидального узла?
Возможности оперативного лечения
Существуют две основные операции для лечения острого тромбоза наружного геморроидального узла: удаление всего узла или только тромба из него. Первая операция называется экономная (частичная) геморроидэктомия (удаление только наружного геморроидального узла), вторая – тромбэктомия. Обе операции эффективны с точки зрения ликвидации болевого синдрома в течение 2-3 суток после их выполнения, однако после операции по эвакуации тромба чаще бывает рецидив (повторное возникновение тромба).
Экономная (частичная) геморроидэктомия тромбированного узла представляет собой рассечение кожи вокруг узла, его выделение и удаление вместе с тромбом. Операция может быть выполнена под местной анестезией.
После удаления геморроидального узла образуется небольшая раневая поверхность, которая может вызвать болевые ощущения, особенно во время дефекации. Но обычно боль гораздо менее выражена, чем при наличии тромбированнного узла, и лишь иногда требует приема таблетированных обезболивающих средств.
Тромбэктомия выполняется через разрез кожи над тромбом, после чего тромб удаляется и может быть наложено 1-2 шва на место разреза. Это вмешательство практически всегда выполняется под местной анестезией.
Консервативное лечение
Консервативное лечение (таблетки и местные средства – мази и свечи) направленно в основном на купирование болевого синдрома, вызванного тромбом, уменьшение отека и воспаления геморроидального узла, нормализацию частоты и качества стула. В аптеках представлено большое количество средств для лечения геморроидальной болезни, но все они примерно равны по эффективности и могут применяться для лечения острого тромбоза наружного геморроидального узла. Местные средства (мази и свечи) в основном обладают обезболивающим, противоспалительным действием. Топические средства с антикоагулянтным действием в лечении острого тромбоза эффективны только для временной профилактики возникновения новых тромбов или же при наличии в составе препарата обезболивающего компонента – для обезболивания. Таблетки используются также для обезболивания (нестероидные противовоспалительные, парацетамол) и нормализации венозного кровотока в малом тазу (в области прямой кишки), например флавоноиды. Кроме того, консервативное лечение проводится и после операции для устранения возможных послеоперационных симптомов. Схему консервативного лечения может определить только специалист, причем комбинацию препаратов лучше подбирать в каждом конкретном случае в зависимости от особенностей каждого пациента.
Нужно ли готовится к операции?
В большинстве случаев возможно выполнение операции в амбулаторных условиях под местной анестезией, т.е. не требуется госпитализация в стационар для лечения. Однако, части пациентов все же лучше выполнить операцию в операционной, для этого вам потребуются стандартные анализы и обследования необходимые для госпитализации. Особой подготовки кишечника для операции не требуется.
Что будет после операции?
Обычно пациенты чувствуют резкое облегчение после операции и отмечают уменьшение болевого синдрома (рис.6). Иногда требуется продолжение минимальной обезболивающей терапии. Основной задачей пациента в послеоперационном периоде становится нормализация стула: мягкий стул вызывает гораздо меньше болезненных ощущений при опорожнении кишечника, чем плотный. Как правило, к своей обычной жизни пациенты возвращаются на 2-3 сутки после операции, иногда и на следующий же день.

a) б)
Рис. 6. Вид области ануса до (а) и сразу после удаления наружного геморроидального узла (б). До операции уровень боли оценивался пациентом как 8 из 10, сразу после операции 4 из 10.
Существуют ли способы профилактики рецидивов/повторов заболевания?
Что делать беременным и родильницам/роженицам с острым тромбозом?
По статистике около четверти беременных и почти половина родильниц сталкиваются с различными проявлениями геморроидальной болезни, наиболее мучительным из которых является острый тромбоз. Обычно родильницы и особенно беременные в ответ на свои жалобы доктору слышат предложение потерпеть. Такой подход продиктован тем, что существует множество противопоказаний к применению подавляющего большинства лекарственных средств у беременных, а хирургическое вмешательство расценивается медицинским сообществом, как фактор который может спровоцировать роды или остановить процесс кормления грудью. На практике это означает, что не зависимо от выраженности болевого синдрома, иногда очень значительного, женщины вынуждены оставаться без сколько-нибудь эффективного лечения. Боль из-за тромбоза в свою очередь может ухудшить психологическое состояние беременных или родильниц и привести к не желательным последствиям при родах (преждевременные роды) или в период грудного вскармливания (отказ от кормления грудью). Наша клиника является сторонником персонализированного подхода в лечении острого тромбоза у таких женщин. Если острый тромбоз категорически мешает пациентке жить, его следует активно лечить с использованием всего арсенала средств, применяемых у обычных пациентов, но с учетом противопоказаний для лекарственных препаратов. У беременных во II и III триместрах возможно выполнение операции по удалению тромбированного узла (рис.7), равно как и у родильниц и рожениц (рис.8). При беременности есть некоторые ограничения по препаратам местного и общего обезболивания, которые можно применять. Конкретные лекарственные средства следует выбирать совместно как колопроктологом, так и акушером, чтобы не нанести вред плоду или новорожденному. Специалисты нашей Клиники имеют опыт лечения как беременных так и родильниц с проявлениями острого тромбоза геморроидального узла с очень хорошими результатами, отзывы о которых наши пациента оставляют на нашем сайте в том числе.
а) б)
Рис. 7. Острый тромбоз наружного геморроидального узла у беременной 38 недель.
До операции болевой синдром оценивался на 8 из 10, сразу после операции 3 из 10.
а)внешний вид тромбированного наружного геморроидального узла с некрозом, б) внешний вид после удаления тромбированного узла.
а) б)
Рис. 8. а) острый тромбоз наружного геморроидального узла с выраженным отеком у пациентки на 5 сутки после родов, б) состояние пациентки на 7 сутки после операции. На первые сутки после операции снижение болевого синдрома с 9 до 4 из 10.
О лечении других проявлений геморроидальной болезни у беременных и родильниц вы можете прочесть в разделе Геморрой у беременных.
Что делать, если вы прошли курс консервативного лечения тромбоза
Можно ли провести профилактику тромбоза?
Чем руководствоваться при выборе врача и лечебного учреждения
Если вы находитесь в поиске лечебного учреждения, куда обратиться для консультации и лечения острого перианального тромбоза, то нужно обратить внимание на несколько факторов.
Записаться на прием
Читайте также:
- Как выбрать профессию в гаррис моде
- Можно ли беременных проверять металлоискателем на работе
- Древние говорили труд для неудачников работа есть подвержение себя риску и ожидание компенсации
- Является ли больничный по беременности и родам страховым случаем
- Больничный лист для 65 и старше будет оформляться с 20 по 30 апреля продлили

