Как называются условия работы при недостаточном обеспечении организма кислородом
Обновлено: 17.05.2024
Еще о кислороде в крови
По имеющимся данным, если у человека с COVID-19 развивается ОРДС, то обычно это происходит так: на шестой-седьмой день после появления симптомов возникает одышка, а на второй-третий день после этого — острый респираторный дистресс-синдром. Это происходит, по разным данным, в 3–17% случаев.
Риск, что пневмония закончится ОРДС, выше, если заболевший — человек старшего возраста, если он злоупотребляет алкоголем, курил раньше или курит сейчас, проходит химиотерапию или у него ожирение.
Правда, ОРДС возникает не только из-за пневмонии (хотя это основная причина), но и из-за других повреждений легких вплоть до тупой травмы груди. Такого рода состояние врачи стали замечать еще во времена Первой мировой войны, название у него появилось в 1967 году, а определение — только в 1994-м.
Главное, что человек чувствует при ОРДС, — одышка. Он не может договорить предложение без вдоха, ему не хватает воздуха. Но одышка часто бывает и при менее серьезных состояниях, которые, правда, могут постепенно достигнуть тяжести, которая будет определяться как ОРДС. Поставить точный диагноз помогает компьютерная томография (она в этом плане гораздо лучше обычной рентгенографии и тем более флюорографии) и оценка других показателей, касающихся работы легких.
Почему этот синдром особенно часто встречается при COVID-19
Новый коронавирус умеет попадать в клетки дыхательных путей, альвеол, сосудов, сердца, почек и желудочно-кишечного тракта. Хотя легкие все же страдают больше всего. Пораженные клетки производят множество копий коронавируса и в итоге погибают. Все это запускает и поддерживает воспалительный ответ иммунной системы.
При ОРДС по-хорошему нужно решить две задачи: добиться того, чтобы уровень насыщения крови кислородом был достаточным и чтобы иммунная система перестала уничтожать легкие. Первая проблема изучена лучше второй, и решения там, можно сказать, есть.
Насыщение крови кислородом
Острый респираторный дистресс-синдром не всегда означает, что за человека дышит аппарат искусственной вентиляции легких (ИВЛ). На самом деле в определенных условиях можно обойтись другими методами, хотя все же стандартная тактика — ИВЛ. Правда, не всегда аппарат именно дышит за человека: бывает, он работает во вспомогательном режиме. Оставлять человека без такой помощи в надежде, что организм справится сам, довольно опасно. Кроме того, если человек умрет, то смерть его, вполне вероятно, будет мучительной.
Если стандартная версия ИВЛ не помогает, человека могут положить на живот, продолжая вентиляцию легких (это предлагает и Всемирная организация здравоохранения). Так, судя по всему, перераспределяется кровоток в легких, и кровь протекает по тем участкам, в которых кислород может в нее попасть.
При тяжелом ОРДС еще используют препараты для нейромышечной блокады и — редко — оксид азота. Хотя польза от этих препаратов вызывает споры. Российский Минздрав предлагает в этих случаях также использовать смесь гелия и кислорода, но в зарубежных рекомендациях ничего подобного нет, и оснований для применения такой тактики, судя по всему, тоже.
В крайнем случае можно использовать экстракорпоральную мембранную оксигенацию (ЭКМО), то есть пропускать кровь пациента через аппарат, который обогащает ее кислородом, забирает углекислый газ и возвращает ее человеку. Но такие аппараты редки и требуют большого количества специально обученного персонала. Кроме того, эффективность ЭКМО при новой коронавирусной инфекции под сомнением, хотя Всемирная организация здравоохранения предлагает рассмотреть такой вариант.
Налаживание работы иммунной системы
Что касается работы иммунной системы, сейчас есть средства, которые, предположительно, могут сработать точечно и повлиять на нужные механизмы. Но, как обычно бывает в случае COVID-19, достаточно хороших исследований еще нет. При похожих состояниях — когда иммунная система ведет себя агрессивно — иногда назначаются некоторые моноклональные антитела (например, тоцилизумаб). Они могут снижать уровень веществ, участвующих в процессе воспаления. Есть небольшие работы, которые показывают эффективность тоцилизумаба, но пока нет по-настоящему надежных исследований, которые бы показывали эффективность этого подхода при новой коронавирусной инфекции. По всей видимости, если он и работает, то в тяжелых случаях, но при этом до развития ОРДС.
Более грубое вмешательство может привести к распространению вируса. Поэтому, например, глюкокортикоиды, которые подавляют работу иммунной системы, рекомендуют использовать только в крайних случаях, и то не все организации.
С этим синдромом есть еще одна проблема, которая делает новый коронавирус особенно опасным
Даже если человек пережил ОРДС, это не значит, что он станет прежним и в психическом, и в физическом смысле. Примерно у 40% бывших пациентов в той или иной степени нарушается мышление. Возможно, это связано с тем, что какое-то время мозг получал недостаточно кислорода. У таких людей чаще бывают депрессия, тревога и посттравматическое стрессовое расстройство. Части из них сложнее выдерживать прежние физические нагрузки, а легкие обычно работают хуже, чем раньше.

1. Заболевания дыхательных путей
Если в вашем анамнезе бронхит, тонзиллит, ларингит, то часть вдыхаемого кислорода попросту потеряется на пути в легкие. Так что, долечивайте любые воспалительные заболевания горла, чтобы не допускать хроники. Серьезные воспаления дыхательных путей начинаются с обычного, казалось бы, кашля. Если она уже имеется и на данный момент обострилась, принимайте все прописанные врачом препараты и рекомендации.

2. Нарушение функции легких
Именно здесь кислород попадает в кровоток. А помогает ему в этом особая слизь – сурфактант, которая выстилает поверхность альвеол. На 80 % она состоит из фосфолипидов! Поэтому, если в вашем питании будет мало полезных полиненасыщеных жиров, ее качество будет сильно ухудшаться, насыщение крови кислородом будет снижаться. Рекордсменом по содержанию полезных фосфолипидов является недорогой и доступный продукт – селедочная икра. Много их и в жирных сортах рыбы: семга, скумбрия, сельдь. Можно принимать и капсулы, содержащие эти ценные вещества. Но липиды, полученные из продуктов питания усваиваются гораздо лучше.
ФАКТ! Курение значительно снижает качество сурфактанта. Функциональный объем легких в данном случае значительно снижается. Это в значительной степени усугубляет состояние гипоксии.

3. Недостаток витаминов и микроэлементов
Прежде всего это касается железа, а также витаминов группы В, которые участвуют в его обмене. Железо основной структурный элемент гемоглобина – вещества, транспортирующего кислород ко всем тканям и органам. Известный факт, что именно женщины находятся в группе риска по железодефицитой анемии.
Для начала неплохо было сдать анализы, проверить уровень железа и витаминов группы В. Важно не только посмотреть уровень гемоглобина и сывороточного железа в крови, но и значения ферритина – это белок, который является депо железа в тканях. В случае тех же вирусных заболеваний, когда организму будет требоваться больше кислорода, железо будет забираться именно из запасов. Если они скудны, то затяжные простуды вам гарантированы.
Пополнять дефициты железа можно, принимая соответствующие препараты. И конечно важно оптимизировать питание. В рационе должно быть достаточно животных продуктов с высоким содержанием железа, в частности, субпродуктов и красного мяса. Дефицит белка нужного для образования ферритина помогут быстро восполнить крепкие мясные бульоны. При длительной варке мяса, протеины расщепляются на более простые соединения. Они усваиваются гораздо быстрее.
ФАКТ! В группе риска по дефициту железа – вегетарианцы. У них, как правило, наблюдается снижение уровня гемоглобина и, как следствие, хроническая гипоксия.
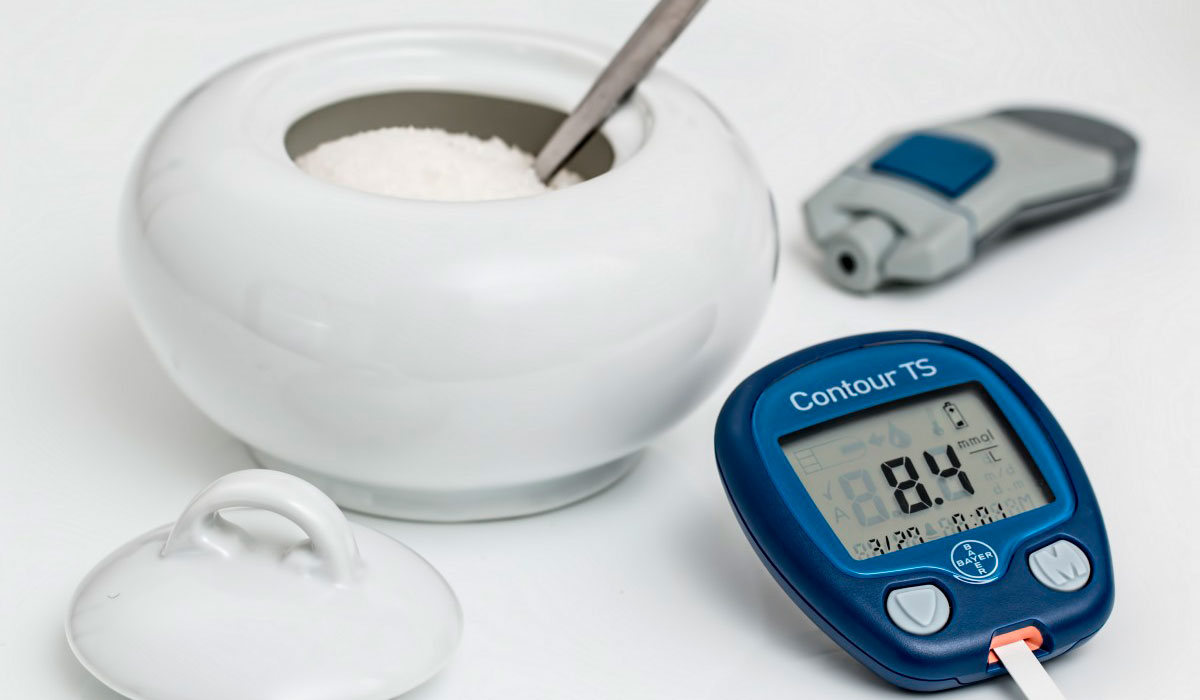
4. Регулярное, часто повышение сахара в крови

5. Пищевая аллергия и (или) пищевая непереносимость
В этом случае полезно будет сдать общий анализ крови и посмотреть, а как выглядят ваши эритроциты. По изменению их формы, увеличению объема врач может заподозрить пищевую аллергию или непереносимость. Далее можно выяснить, а на какой спектр продуктов идет такая реакция и исключить их из рациона хотя бы месяца на три полностью. Нет желания копать вглубь? Тогда откажитесь от продуктов с глютеном и цельного молока.

6. Сосудистые проблемы
Сюда можно отнести атеросклероз (воспаление стенок артерий) и варикозное расширение вен. Это все то, что препятствует естественному току крови по сосудам. Кстати, расширенные капилляры на лице и ногах могут быть первым симптомом того, что у вас и с крупными сосудами не все в порядке.
Основной фактор, который провоцирует воспаление сосудистых стенок – те же углеводы. Так что, меньше сладкого! Ну а лучшей профилактикой варикоза являются физические упражнения. Отличный способ погонять кровь – приседания, минимум 30 повторений каждые 1,5-2 часа сидячей работы. Не забывайте про лимфодренажный массаж, например, вакуумный баночный, и ношение компрессионного трикотажа хотя бы в течение нескольких часов в день.

7. Стресс
Вы наверняка замечали, что во время тревожной ситуации нередко холодеют руки и ноги. Связано это с тем, что стресс провоцирует сужение сосудов, прежде всего поверхностных. Да и в жизненно важных органах кровоснабжение также нарушается. Гипоксия – это нормальная реакция на острый стресс. Но если стресс хронический, то и недостаток кислорода станет вашим постоянным спутником.
Любые антистрессовые мероприятия будут вам в помощь. Продышите свое напряжение, сбросьте его в физической нагрузке (кортизол – гормон стресса отлично сгорает в работающих мышцах). Неплохо помогают и растительные успокаивающие препараты: пустырник, мелисса, валериана.
8. Нарушение в работе митохондрий
Это клеточные структуры, которые используют кислород по назначению - в обменных процессах жиров, белков и углеводов. Нередко данные структуры травмируются. В этом случае кислород вроде бы и достигает места назначения, но выполнить свою функцию не может. Что влияет на деятельность митохондрий? Прежде всего недостаток антиоксидантов, которые защищают их от разрушения свободными радикалами. А еще активность этих структур зависит от работы эндокринной системы. Так, избыток инсулина уменьшает образование новых митохондрий, а недостаток гормонов щитовидной железы, ухудшает функции уже имеющихся.
Держите под контролем работу поджелудочной железы и щитовидки. Не пропускайте прием лекарственных препаратов, если они вам прописаны. И обрати внимание на то, хватает ли в вашем рационе продуктов, богатых антиоксидантами овощей, фруктов, рыбы. Получать их с продуктами питания предпочтительней, чем пить таблетки. Важными для активной работы антиоксидантов являются ферменты, содержащие цинк и медь. Цинка много в морепродуктах и мясе, меди - в орехах и фасоли.
ВАЖНО! Детально изучить работу митохондрий можно по скринингу оксидантного профиля. Но есть и более простой анализ, который позволит сделать заключение, что их работа нарушена – анализ мочи на органические кислоты.

9. Гиподинамия
Наш организм быстро подстраивается под предложенные ему условия. Если вы стал меньше двигаться, то он понимает, что кислорода много не нужно – исключительно на диванное существование. Уже через пару недель, в крови снижается количество эритроцитов (они обновляются регулярно), уменьшается количество кислорода, которое ваш организм может усвоить.
Любой перерыв в физических нагрузках снижает ваши предыдущие спортивные достижения. Поэтому занимайтесь регулярно. Подойдут любые занятия, но идеальными в случае хронической гипоксии является йога. Она сочетают в себе и движение, и тренировку дыхательной системы, которая увеличивает объем легких.

То, как мы дышим - быстро или медленно, поверхностно или глубоко, грудной клеткой или животом - влияет на наше настроение, уровень стресса, кровяное давление, иммунную функцию и многие другие процессы в организме.
Большинство людей не контролирует свое дыхание. Следует отметить, чем выше частота дыхания, тем больше вероятность возникновения серьезных проблем со здоровьем.

Итак, как же дышать правильно и с пользой для здоровья?
Первое и самое важное правило здорового дыхания - всегда дышите носом, даже во время физических упражнений.
Дыхание через нос является наиболее правильным и оптимальным, в то время как дыхание ртом снижает оксигенацию тканей, повышает частоту сердечных сокращений и кровяное давление, а также имеет множество других неблагоприятных последствий для здоровья.
Преимущества носового дыхания очевидны.

При дыхании через рот отсутствуют барьеры, препятствующие попаданию болезнетворных микробов в организм.
Во-вторых, носовое дыхание обеспечивает лучший кровоток и объем легких. Расширение сосудов под воздействием оксида азота увеличивает площадь поверхности альвеол, в результате чего кислород в легких поглощается более эффективно.
Носовое дыхание (в отличие от дыхания через рот) улучшает кровообращение, повышает уровень кислорода в крови и уровень углекислого газа, замедляет частоту дыхания и увеличивает общий объем легких.
Постоянное дыхание через рот вызывает сужение дыхательных путей.
При дыхании через рот происходит чрезмерная стимуляция легких кислородом, но поскольку поступающий таким образом воздух не увлажнен, а сосуды недостаточно расширены, то фактическая абсорбция кислорода через альвеолы значительно ниже, чем при носовом дыхании.
В-третьих, носовое дыхание участвует в терморегуляции организма, помогая поддерживать температуру тела.
В-четвертых, дыхание через нос улучшает мозговую деятельность и функционирование всех органов и систем организма.
Гипоталамус - небольшая область в промежуточном мозге, включающая в себя большое число групп клеток (ядер), которые регулируют нейроэндокринную деятельность мозга и гомеостаз организма. Гипоталамус отвечает за многие функции в нашем организме, особенно те, которые мы считаем автоматическими: сердцебиение, кровяное давление, жажда, аппетит, циклы сна и бодрствования. Он также отвечает за выработку химических веществ, влияющих на память и эмоции.
Носовое дыхание, как часть дыхательного процесса в организме, также контролируется гипоталамусом. При увеличении воздушного потока через правую ноздрю наблюдается повышение активности левого полушария мозга, отвечающего за логику и анализ, а при увеличении воздушного потока через левую ноздрю наблюдается повышение активности правого полушария мозга, отвечающего за обработку невербальной информации и пространственную ориентацию.
При дыхании через рот мы отказываем в оптимальной оксигенации нашему сердцу, мозгу и всем другим органам, в результате чего могут развиться аритмии и другие сердечные заболевания.
В пятых, носовое дыхание помогает при высоких физических нагрузках, в том числе во время тренировок.
В легких кислород извлекается из поступающего воздуха прежде всего на выдохе. Когда мы выдыхаем воздух через нос, в дыхательных путях создается сопротивление, что приводит к замедлению скорости выдыхаемого воздуха, при этом в это же самое время увеличивается поглощение кислорода легкими. Углекислый газ - это не просто отходы жизнедеятельности нашего организма, он играет большую биологическую роль, одной из которых является помощь в утилизации кислорода.
Когда уровень углекислого газа в нашем организме слишком низкий, происходит нарушение кислотно-щелочного равновесия, изменяется pH крови, что приводит к ухудшению способности гемоглобина выделять кислород нашим клеткам (эффект Вериго – Бора). Эффект Вериго-Бора был открыт независимо друг от друга русским физиологом Б.Ф. Вериго в 1892 году и датским физиологом К. Бором в 1904 году, и заключается он в зависимости степени диссоциации оксигемоглобина от величины парциального давления углекислоты в альвеолярном воздухе и крови. При снижении парциального давления углекислого газа в крови сродство кислорода к гемоглобину повышается, что препятствует переходу кислорода из капилляров в ткани.
Носовое дыхание создает примерно на 50 % больше сопротивления воздушному потоку у здоровых людей, чем дыхание через рот, а также помогает замедлить дыхательный цикл, уменьшить количество дыхательных движений, что приводит к увеличению поглощения кислорода на 10-20 %.
Таким образом, если мы хотим улучшить свои физические показатели, во время физических нагрузок следует дышать носом. Интенсивность занятий спортом необходимо регулировать в соответствии с дыханием. Если вы чувствуете, что дыхания носом вам не хватает, необходимо снизить темп тренировки. Это временное явление, через довольно быстрый промежуток времени организм начнет приспосабливаться к повышенному уровню углекислого газа.
В шестых, носовое дыхание обладает терапевтическим действием. При правильном дыхании через нос можно снизить артериальное давление и снизить уровень стресса.
Дыхание через рот может привести к нарушению прикуса, изменению анатомии лица у детей, ухудшает качество сна, в результате чего мы выглядим и чувствуем себя уставшим. Также при дыхании через рот ускоряется потеря воды, в результате чего возможно обезвоживание.
При дыхании через рот пропускается много важных этапов в этом физиологическом процессе, что может привести к проблемам со здоровьем, таким как храп, ночное апноэ. Дыхание через рот способствует гипервентиляции, которая фактически снижает оксигенацию тканей. Дыхание ртом также приводит к снижению уровня углекислого газа в организме и снижению способности легких отфильтровывать токсичные загрязнения, поступающие из воздуха.
Дыхание ртом можно использовать в экстренных случаях. При гипоксии наш организм рефлекторно реагирует на недостаток кислорода, начиная зевать, пытаясь таким образом увеличить количество поступающего воздуха.
В следующий раз мы рассмотрим несколько техник контролируемого дыхания, которые помогут вам улучшить свое здоровье.

Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
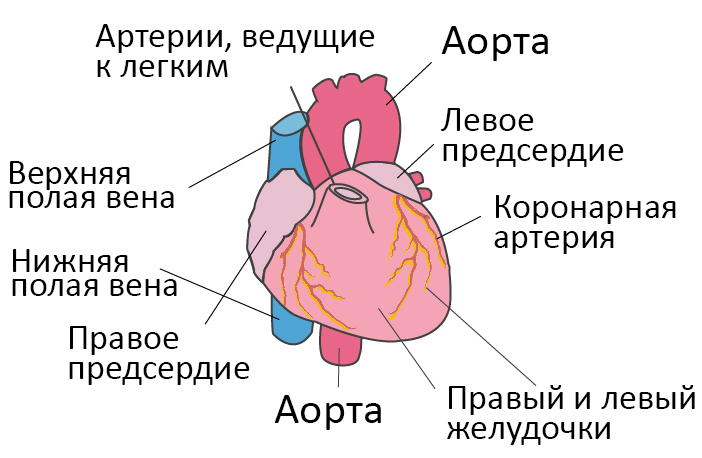
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
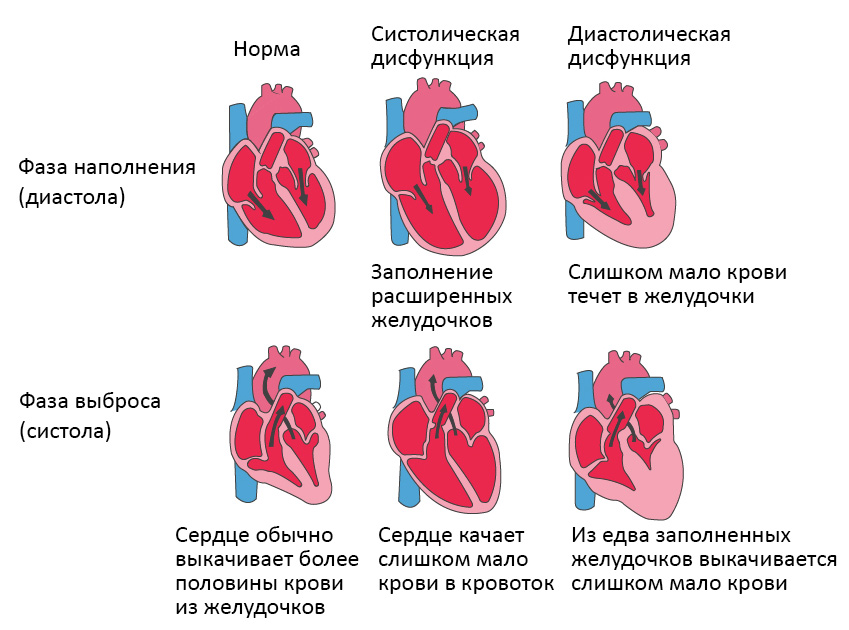
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Читайте также:
- Нужна ли доверенность социальному работнику
- Может ли у генерального директора зарплата быть меньше чем у сотрудников
- Могут ли уволить с работы просто так
- Все включено или завтраки выбираем какой тип питания в отпуске выгоднее
- Безопасные способы обеспечения бесперебойной работы технологического оборудования

