Дает ли пульмонолог больничный
Обновлено: 12.05.2024
С 2021 года для работников и работодателей изменились правила выплаты пособий по временной нетрудоспособности (больничных). Рассказываем, как теперь работники могут обратиться за назначением пособий и как их будут выплачивать.
Что поменялось в оплате больничных с 2021 года
Первую часть пособия составляют выплаты за первые 3 дня временной нетрудоспособности (нахождения на больничном). За эти выплаты отвечает работодатель, который производит их за собственный счет без возможности последующего возмещения из средств ФСС (ч. 2 ст. 3 Федерального закона от 29.12.2006 № 255-ФЗ). Пособие за весь последующий период временной нетрудоспособности, начиная с 4 дня болезни, работнику перечислит непосредственно ФСС.
При этом на весь 2021 год и последующие периоды сохраняется заявительный порядок получения пособий по временной нетрудоспособности. Чтобы получить больничное пособие работник по-прежнему должен обратиться к своему работодателю, предоставить больничный листок и написать соответствующее заявление.
Также претерпел ряд изменений в 2021 году и порядок получения больничных листков.
Шпаргалка по статье от редакции БУХ.1С для тех, у кого нет времени
1. С 2021 года первые 3 дня больничного оплачивает работодатель, а последующие – ФСС.
2. Если пособие за полный месяц окажется ниже МРОТ, то его все равно рассчитают исходя из МРОТ.
3. Чтобы получить больничное пособие, работник должен обратиться к своему работодателю, предоставить больничный лист и написать заявление.
4. В некоторых случаях работник может обратиться за больничным пособием непосредственно в ФСС.
Как получить больничный лист в 2021 году
Новый порядок выдачи листков временной нетрудоспособности регулируется приказом Минздрава от 01.09.2020 № 925н. Теперь работник вправе самостоятельно выбирать, какой именно больничный лист ему нужен – электронный или традиционный, на бумажном носителе. При этом электронный больничный оформляется только с письменного согласия пациента.
Больничные сроком до 15 календарных дней включительно выдаются врачом самостоятельно, а при сроках временной нетрудоспособности, превышающих 15 календарных дней, больничный выдается и продлевается по решению врачебной комиссии. Больничный выдается на весь период нетрудоспособности, включая нерабочие праздничные и выходные дни.
Выдача бумажных больничных осуществляется при предъявлении паспорта или другого документа, удостоверяющего личность. Электронный больничный выдается при предъявлении паспорта (другого документа, удостоверяющего личность), а также номера СНИЛС.
Если гражданин на момент наступления временной нетрудоспособности занят у нескольких работодателей и в 2 календарных годах, предшествующих году выдачи листка нетрудоспособности, был занят у тех же работодателей, то ему выдается несколько бумажных листков нетрудоспособности по каждому месту работы.
Получив больничный листок, работник может обращаться за назначением и выплатой больничного пособия.
Обращение за назначением и выплатой больничного пособия
Как правило, заявление с помощью учетных программ оформляет работодатель. От работника требуется только предоставление всей необходимой информации – данные больничного листка, а также реквизиты банковского счета, на который будет переведено пособие.
Обратиться за назначением больничного пособия нужно не позднее 6 месяцев со дня восстановления трудоспособности или установления инвалидности. Если пособие назначается в связи с уходом за больным членом семьи, карантином, протезированием или долечиванием, обратиться за его назначением необходимо также не позднее 6 месяцев со дня окончания соответствующего периода освобождения от работы (ст. 12 Федерального закона от 29.12.2006 № 255-ФЗ). Иными словами, больничный лист необходимо предоставить работодателю не позднее полугода с момента его оформления. В противном случае в предоставлении пособия будет отказано (п. 17 постановления Правительства РФ от 30.12.2020 № 2375).
Приняв от работника документы, работодатель направляет их в отделение ФСС для выплаты пособия. На это работодателю отводится 5 дней. Данный срок отсчитывается с момента поступления всех необходимых документов в бухгалтерию предприятия.
Первая часть пособия (за первые три дня больничного) работодатель выплатит на карту работника при выплате ближайшей зарплаты. Вторая часть пособия поступит сотруднику в течение 10 дней с момента поступления документов в отделение фонда (п. 11 Постановления Правительства РФ от 30.12.2020 № 2375).
Самостоятельное получение больничного пособия в ФСС
По общему правилу оформление больничных пособий в 2021 году осуществляется через работодателей. Именно они получают от работников листки временной нетрудоспособности и заявления, формируют пакет документов для назначения пособия и передают его в ФСС.
Однако новые правила все же оговаривают ряд случаев, когда работники вправе самостоятельно обратиться в ФСС за назначением и выплатой больничного пособия. Это возможно, в частности, в следующих случаях (п. 7 Постановления Правительства РФ от 30.12.2020 № 2375):
- прекращения работодателем своей деятельности на день обращения за назначением и выплатой пособия;
- невозможности установления фактического местонахождения работодателя на день обращения за назначением и выплатой пособия.
Порядок и сроки выплаты больничных пособий в 2021 году
Порядок выплаты больничного пособия за первые три дня болезни аналогичен порядку выплаты сотруднику его зарплаты. Пособие будет выплачено работнику в ближайший после его назначения день, установленный для выплаты заработной платы в организации (Федерального закона от 29.12.2006 № 255-ФЗ).
То есть, за первые 3 дня больничного работник получит деньги либо в день получения зарплаты, либо в день выплаты аванса - в зависимости от того, что наступит раньше. Пособие за первые 3 дня болезни переведут на зарплатную карту работника.
В свою очередь ФСС переведет больничное пособие за весь оставшийся период временной нетрудоспособности, начиная с 4 дня, одним из следующих способов, указанных работником в заявлении:
Срок выплаты данной части больничного пособия – не позднее 10 дней с даты поступления в ФСС необходимого комплекта документов (п. 11 Постановления Правительства РФ от 30.12.2020 № 2375).
Ответственность работодателя за несвоевременную передачу больничных в ФСС
Отсутствие необходимости возмещать выплаченные работникам пособия может приводить к затягиванию работодателями 5-дневного срока подачи документов/реестров в ФСС. В этих целях законодательство предусматривает административную ответственность за непредставление и несвоевременное представление в ФСС документов и сведений, необходимых для назначения и выплаты больничного пособия.
Ответственность за подобное правонарушение работодатели несут по ч. 4 ст. 15.33 КоАП РФ (нарушение порядка и сроков представления документов в территориальные органы ФСС).
В соответствии с данной статьей несоблючение 5-дневного срока подачи в ФСС необходимых документов повлечет наложение штрафа на руководителя и главного бухгалтера организации-работодателя в размере от 300 до 500 рублей.
Как работнику проконтролировать выплату больничных пособий
Немаловажное для работников изменение в оплате больничных с 2021 года заключается в том, что теперь они могут проконтролировать выплату больничных пособий, что называется в режиме реального времени.
Для этого ФСС реализовал сразу несколько бесплатных сервисов, которые позволяют узнать, на какой конкретно стадии находится та или иная выплата и как скоро деньги поступят на счет сотрудника.
В частности, теперь отследить статус направленных на выплату пособия документов работник может в Личном кабинете застрахованного лица на официальном сайте ФСС. Логин и пароль в личном кабинете такие же, как и в личном кабинете гражданина на сайте Госуслуг.
Здесь можно проконтролировать, поступили ли документы в отделение ФСС, а также отслеживать этапы их прохождения в виде определенных статусов (документ загружен, документ рассчитан, документ оплачен).
Обратите внимание, что данная возможность предоставляется только в случае, если работником был оформлен электронный больничный листок.
Кроме того, сейчас в ФСС работают телефоны горячей линии. Например, москвичи могут уточнить, когда им выплатят больничные, по телефону (495) 650-19-17.
Как просмотреть электронные больничные в личном кабинете ФСС
Получить доступ к своему личному кабинету ФСС (ЛК) можно на сайте Фонда социального страхования РФ (рис. 1).
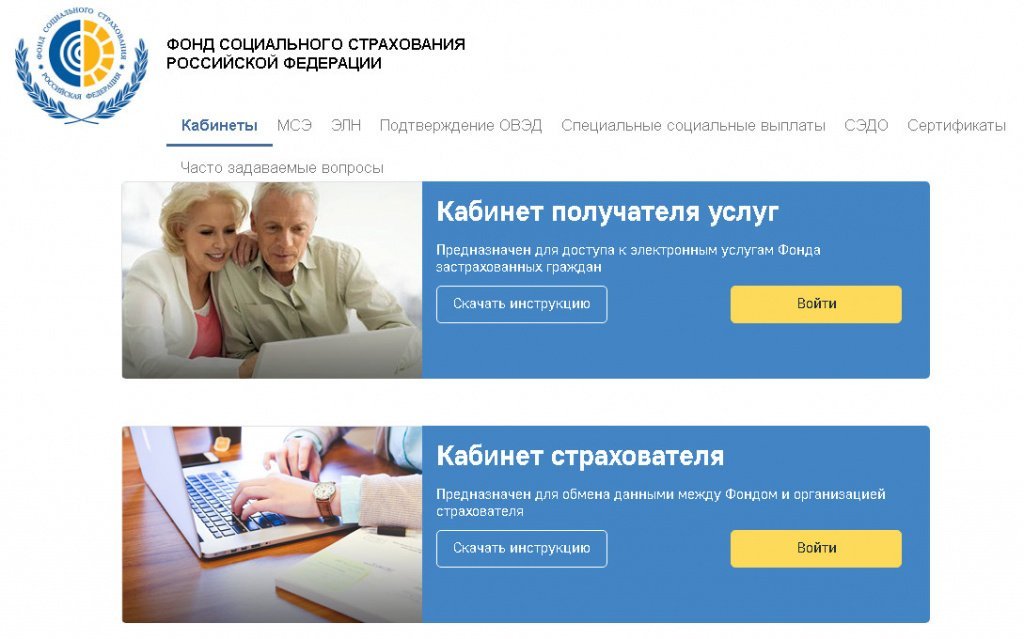
Рис. 1. Стартовая страница
На стартовой странице следует выбрать вариант Кабинет получателя услуг и нажать на кнопку Войти для перехода к авторизации.
Авторизация в ЛК ФСС поддерживается Единой Системой Идентификации и Аутентификации (ЕСИА) Портала государственных услуг РФ. Для входа в ЛК ФСС используется логин и пароль своей учетной записи на Госуслугах (рис. 2).
Рис. 2. Авторизация в ЛК ФСС
После успешной авторизации по кнопке Войти открывается страница сервисов личного кабинета получателя услуг. Для просмотра сведений об электронном листке нетрудоспособности (ЭЛН) на странице сервисов следует выбрать пункт основного меню Листки нетрудоспособности (рис. 3), после чего откроется список ЭЛН (рис. 4).
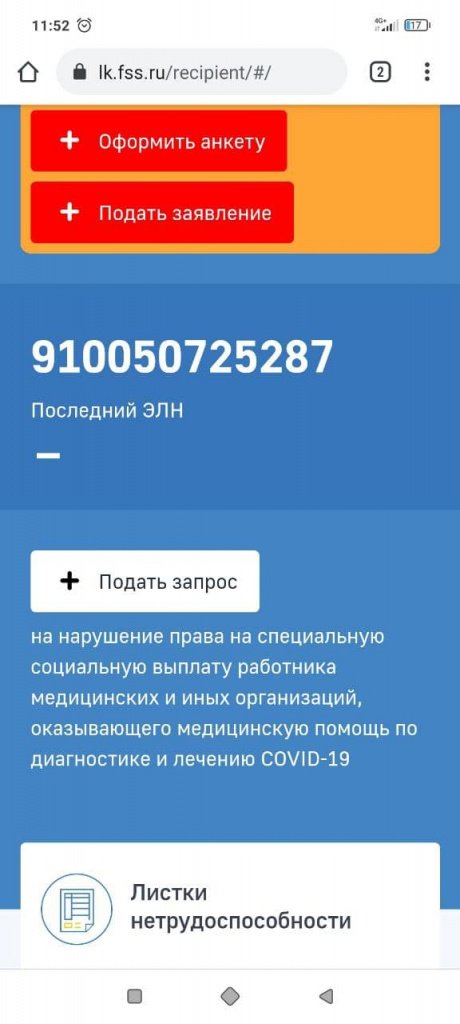
Рис. 3. Листки нетрудоспособности
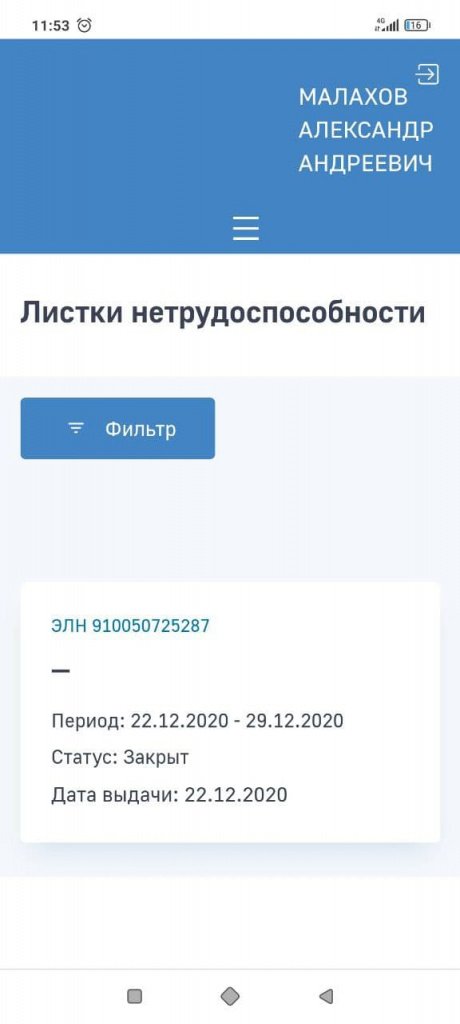
Рис. 4. Выбор ЭЛН из списка
Для просмотра конкретного ЭЛН необходимо кликнуть мышью по номер ЭЛН. Откроется карточка ЭЛН (рис. 5 и 6).
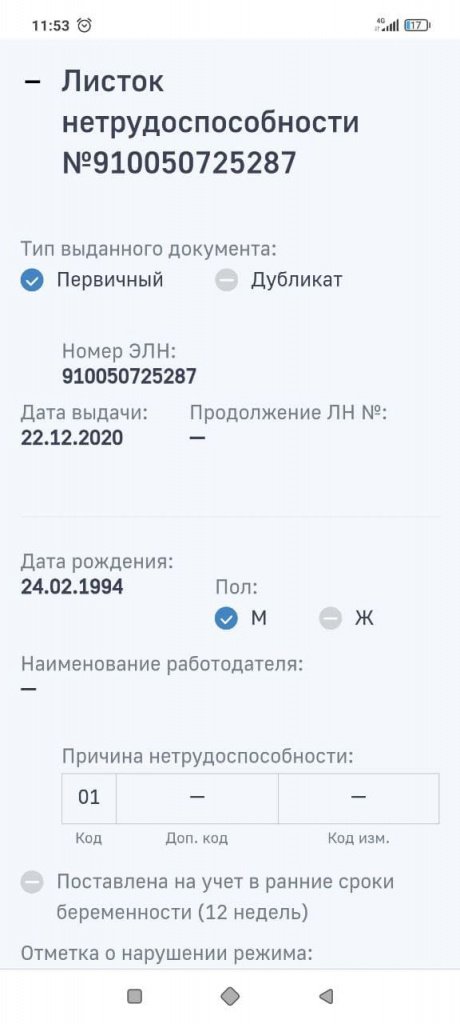
Рис. 5. Карточка ЭЛН (начало)

Рис. 6. Карточка ЭЛН (продолжение)
В ЛК ФСС также можно посмотреть дополнительную информацию по каждому пособию и его расчету.


Как часто следует обследоваться таким пациентам? На какие изменения в состоянии своего здоровья следует обратить самое пристальное внимание и как самостоятельно понять, что вам необходима медицинская помощь?
COVID -19 способен вызывать тяжелые осложнения со стороны сердца, легких, мозга, почек, сосудов и других жизненно важных систем и органов человека. Оказалось, что последствия коронавирусной инфекции не менее опасны, чем сама инфекция. Если упустить их развитие, они могут привести к серьёзным осложнениям.

Все вирусные пневмонии могут иметь отдаленные последствия. Прежде всего, это – легочный фиброз, приводящий к значительной потере трудоспособности, вплоть до инвалидности.
Получается, что методы диагностики не всегда позволяют определить наличие вируса в организме?
COVID -19 до конца жизни будут страдать одышкой даже при минимальных физических нагрузках. Пораженные легкие не смогут давать организму нужное количество кислорода. Такие структурные изменения в легких потребуют длительного восстановления.
Поэтому в течение года людям, перенесшим COVID -19 , нужно сделать несколько контрольных КТ с измерением плотности легочной ткани. Если по итогам исследования выявляется, что участки уплотнения легочной ткани сохраняются или расширяются, необходимо действовать. В программу реабилитации таких пациентов необходимо включить не только дыхательную гимнастику, но и физиотерапию, ингаляции и комплекс аэробных упражнений. Хороший эффект дает плавание.
COVID -19 провоцирует развитие аритмий, декомпенсацию сердечной деятельности и даже возникновение инфаркта миокарда. Людям с заболеваниями сердца следует принять меры по предупреждению заражения COVID -19 , а в случае ухудшения состояния здоровья, немедленно обратиться к врачу.
У переболевших COVID -19 отмечаются длительные сбои иммунитета. Снижение уровня лимфоцитов в крови, которое может носить как временный, так и длительный характер, является типичным симптомом у пациентов, перенесших коронавирусную инфекцию. Однако, и после выздоровления у пациентов могут отмечаться изменения в количестве клеток крови, отвечающих за защитные функции организма. Лимфопения (стойкое снижение лимфоцитов крови) – типичный симптом у пациентов с COVID-19 (даже через 4-11 недель после выздоровления).

Российские специалисты заявляют, что SARS-CоV-2, в отличие от вируса иммунодефицита человека, не может размножаться в лимфоцитах. Поэтому сбои в иммунитете могут носить обратимый характер.
В период заболевания COVID -19 выделительная система больного за счет кислородного голодания перестает справляться со своими функциями, не происходит детоксикации крови. На этом фоне развиваются полиорганная недостаточность и многочисленные отеки тканей внутренних органов. Именно такая критическая ситуация может привести к летальному исходу в момент болезни и заставляет обратить серьезное внимание на нефрологические осложнения после выздоровления. Нефрологические осложнения на фоне COVID-19 характерны не для каждого человека, а только для тех, кто имеет ослабленный иммунитет или основное заболевание, не связанное с коронавирусной инфекцией (нефриты, мочекаменная болезнь, заболевания мочеполовой системы воспалительного характера) и др. Важно отметить, что COVID-инфекция необязательно приводит к нефрологическим осложнениям. Это зависит от иммунитета пациента, общего состояния его здоровья, правильно подобранного для него лечения и четкой организации врачебного и лабораторного контроля за его показателями в периоде реабилитации.
К вирусу восприимчивы не только клетки эпителия (слизистой оболочки) органов дыхания, но и клетки тканей ЦНС. Поэтому побочным эффектом такого воздействия оказываются нарушения деятельности ЦНС, неврологические и психические расстройства. Особенно это касается тех пациентов, которых подключали к аппаратам ИВЛ (искусственной вентиляции легких). Так называемый ПИТ-синдром (после интенсивной терапии) проявляется у таких больных нарушениями психики. Человек становится тревожным, у него появляются посттравматическое стрессовое расстройство, депрессия, ухудшается память, внимание, скорость мышления, падает скорость реакций, возникают трудности с обучением, привычной работой и выполнением повседневных задач.
При COVID -19 увеличивается риск возникновения нарушений свертываемости крови, что приводит к инсультам и отеку легких. Минимум, у половины больных коронавирусной пневмонией впоследствии возможны тромботические осложнения. Тромбы закупоривают кровеносные сосуды, которые питают различные органы – легкие, мозг, сердце. Это повышает риск развития легочной эмболии, инсульта, инфаркта, тромбоза глубоких вен. Как долго сохранится повышенная свертываемость крови у переболевших COVID -19 , пока не ясно.
У детей в результате коронавирусной инфекции может развиться синдром Кавасаки (некротизирующий системный васкулит с преимущественным поражением средних и мелких артерий). Наиболее часто ему подвержены младенцы и дети до пяти лет, но возможны и исключения. Новый опасный синдром встречается и у детей старшего возраста, сопровождается повышенной температурой, сыпью, отеками, поражениями кожи, глаз, сердца и сосудов, а также инфекционно-токсическим шоком. Синдром опасен поражением артерий с возможным образованием аневризм, тромбозов и разрывов стенок кровеносных сосудов.
Поскольку основная масса переболевших COVID -19 в настоящее время ещё только проходит курс реабилитации, пока неизвестно, какие серьезные последствия для здоровья каждого из них принесла перенесенная ими коронавирусная инфекция. Но уже сейчас специалистам становится понятно, что здоровье переболевших COVID -19 не будет прежним даже у тех пациентов, которые перенесли болезнь в легкой или бессимптомной форме. Никто не застрахован от возможных осложнений. Поэтому особенно странным на этом фоне выглядит желание некоторых людей поскорее перенести коронавирусную инфекцию и таким образом приобрести столь желанный ими иммунитет к этому заболеванию.

С целью профилактики коронавирусной инфекции и её серьезных осложнений специалисты рекомендуют вести здоровый образ жизни, укреплять иммунитет, соблюдать правила личной и общественной гигиены и четко выполнять предписания в отношении соблюдения масочно-перчаточного режима, дистанцирования в условиях постепенного ослабления введенных на период пандемии строгих ограничительных мер, основанных на глубоком анализе конкретной санитарно-эпидемиологической обстановки в том или ином регионе, и возможностью их ужесточения вновь в случае её ухудшения.

Пульмонолог занимается диагностикой и лечением инфекционно- воспалительных заболеваний бронхов и легких, хронических заболеваний, аллергических заболеваний нижних дыхательных путей, врожденных пороков развития и наследственных заболеваний, заболеваний дыхательных путей, связанных с иммунодефицитными состояниями и еще многих других болезней, встречающихся реже.
Самые распространённые диагнозы болезней бронхолегочной системы у детей?
Самые распространенные острые заболевания – это бронхиты, вызываемые вирусами и пневмонии, вызываемые бактериальной инфекцией. Среди хронических заболеваний – самыми часто встречающимися считается бронхиальная астма и бронхолегочная дисплазия (заболевание связанное, в основном, с недоношенностью).
Какие методы диагностики заболеваний использует пульмонолог?
Самым главным методом, которым должен владеть каждый врач, является умение осмотреть и расспросить пациента, узнать все необходимое для того, чтобы поставить правильный диагноз. Все остальные методы являются вспомогательными. Но, конечно, много информации дает рентгеновское исследование, компьютерная томография, исследования функции бронхов (спирография, бронхофонография), ультразвуковое исследование плевральной полости, а также сердца и сосудов, ведь они расположены вместе с легкими в грудной клетке. Широко пользуемся мы иммунологической диагностикой, ищем антитела к разным инфекциям или аллергенам, или полимеразной цепной реакцией (ПЦР) для определения разных микробов в жидкостях организма (мазках из зева, мокроте, моче). Хочется еще раз подчеркнуть, что анализы – не главное, нужен доктор, который сможет правильно проанализировать результаты.
Какие симптомы должны насторожить маму для того, чтобы она обратилась к врачу-пульмонологу? В каких случаях прием врача откладывать просто нельзя?
Если ребенок часто болеет бронхитами, особенно если бронхитом осложняется каждая респираторная инфекция, возможно, что ребенок несколько раз перенес пневмонию или у него имеется длительный кашель (дольше 2-3 недель), скорее всего, необходима консультация пульмонолога. Случаи, когда ребенку требуется экстренная помощь, могут быть при приступе бронхиальной астмы или при воспалении легких, однако в таких ситуациях лучше обратиться к педиатру неотложной или скорой помощи, совсем не обязательно искать пульмонолога. После того как экстренная помощь оказана, нужно обязательно записаться на консультацию, чтобы пульмонолог обследовал ребенка и выяснил причину болезни.
Как можно попасть на прием к пульмонологу: самостоятельно или дожидаться направления от участкового педиатра?
Чтобы попасть на прием к специалисту, необходимо направление участкового педиатра или другого врача, предварительно осмотревшего ребенка и сделавшего рекомендацию о консультации пульмонолога. Без направления пульмонологу приходится часто заниматься несвойственной ему работой – лечить ОРЗ или острые заболевания верхних дыхательных путей, которые тоже могут сопровождаться кашлем, а в это время другие пациенты, которым действительно необходима помощь, не могут попасть на прием.
В каких случаях необходимо длительное специализированное наблюдение у врача-пульмонолога?
Длительное или диспансерное наблюдение требуется пациентам с хроническими заболеваниями бронхов и легких, в том числе с бронхиальной астмой, врожденными пороками, хроническим бронхитом и другими болезнями.
Можно ли добиться стойкой ремиссии у ребенка с бронхолегочной патологией при своевременном обращении к пульмонологу и соблюдении всех рекомендаций?
Да, конечно можно. Забота о здоровье – важна еще до возникновения заболевания. А если заболевание уже есть, то необходимо предупредить тяжелые осложнения. Выполнение рекомендаций и хорошее взаимодействие родителей с врачом почти всегда приводит к улучшению течения болезни, приостановке заболевания и к возникновению ремиссии (то есть отсутствию симптомов болезни), иногда на очень длительный срок, вплоть до перехода ребенка во взрослую сеть медицинских учреждений.
На вопросы редакции ответила Евгения Трунцова, кандидат медицинских наук, доцент кафедры госпитальной педиатрии с курсом последипломного образования, член Европейского и Российского респираторных обществ, внештатный эксперт министерства здравоохранения Астраханской области по вопросам пульмонологии и педиатрии.

Пульмонолог – это врач, который занимается диагностикой и терапией патологий бронхов, легких, гортани и других органов дыхательной системы. Специалисты в этой отрасли также много внимания уделяют профилактическим мероприятиям.
Когда нужно обращаться к пульмонологу
Кашель – это симптом, который часто связывают с ангиной, гриппом или ОРВИ. Разумеется, если речь идет о сезонной респираторной инфекции, обращаться к пульмонологу необязательно. Но кашель может быть проявлением и гораздо более серьезного заболевания.
Следует записаться на прием пульмонолога при наличии таких симптомов:
- Сухой или влажный кашель, который не прекращается в течение нескольких недель.
- Характерный кашель, который беспокоит пациента в основном по утрам и сопровождается вязкими выделениями. Хотя считается, что такой кашель в основном присущ курильщикам, на самом деле он возникает у всех, кто страдает хронической формой бронхита (например, у людей, которые работают на вредных производствах).
- Кашель сопровождается появлением одышки, которая возникает даже при незначительных физических нагрузках и в состоянии покоя. Если одышка сама по себе сопровождается затрудненным выдохом, это тоже должно стать поводом для обращения к врачу.
- Длительный кашель, при котором мокрота меняет цвет (например, становится выраженного желтого, розоватого или зеленого оттенка). Еще более тревожный симптом – появление в ней сгустков крови.
- Сонливость в течение дня, которая сопровождается сухостью во рту и гортани сразу после пробуждения.
- Кашель сопровождается болями в грудной клетке, которые усиливаются при глубоком вдохе и выдохе и др.
Очень часто запись к пульмонологу рекомендует терапевт, который либо обнаруживает какие-то изменения на флюорографии, либо затрудняется интерпретировать данные исследования.
Также записаться на прием к пульмонологу стоит аллергикам, если у них есть симптомы бронхиальной астмы: кашель носит приступообразный характер, сопровождается чиханием, слезотечением, зудом в глазах. В таких случаях пациент может испытывать ощущение нехватки воздуха, из-за этого появляются головные боли, нарушается сон.
Консультация пульмонолога рекомендуется и будущим мамам. Во время беременности у многих женщин обостряются хронические заболевания, в том числе и органов дыхания. Кроме того, перестройка гормональной системы может привести к нарушению функции легких. В то же время опытный врач в таких случаях поможет избавиться от неприятных симптомов, подобрав безопасные для матери и ребенка препараты или порекомендовав физиотерапевтические процедуры.
Людям, которые работают на вредных производствах, а также курильщикам рекомендуется проходить регулярный профилактический осмотр у пульмонолога с периодичностью 1-2 раза в год.
Кроме того, в международной практике есть еще ряд критериев, при которых консультация пульмонолога считается необходимой. Помимо уже упомянутого кашля и одышки, это еще и частые ОРВИ – больше, чем 3 раза в год.
Какими патологиями занимается пульмонолог?
Этот специалист занимается лечением таких заболеваний как:
- бронхиты различной этиологии, в том числе и инфекционные,
- острая и хроническая форма пневмонии,
- различные заболевания легких (например, эмфизема, ХОБЛ),
- плевриты,
- наследственные патологии органов дыхательной системы,
- заболевания бронхов и легких, спровоцированные вредными факторами окружающей среды или травмами грудной клетки,
- грибковые поражения органов дыхания.
Также пульмонолог участвует в терапии онкологических заболеваний легких.

Проведение диагностики
Современная медицина использует самые разные методики для выявления заболеваний. Диагностика в пульмонологии состоит из нескольких этапов. Важную роль играет опрос больного, объективный осмотр с применением методов пальпации и перкуссии.
Важную роль играет и лабораторная диагностика, которая включает общий анализ крови, исследование сыворотки крови на наличие иммуноглобулинов (оно, например, необходимо аллергикам).
Поскольку очень часто описанные выше симптомы могут возникать при различных системных заболеваниях, пульмонолог может дополнительно направлять пациента на консультацию к аллергологу, эндокринологу, другим специалистам.
Как лечит пульмонолог?
Врач-пульмонолог лечение назначает разное. В некоторых случаях достаточно консервативного лечения, при котором применение антибактериальных и отхаркивающих препаратов может сочетаться с ингаляциями и физиотерапевтическими процедурами. В ряде случаев применяются эндоскопические методы, например, тогда, когда нет другой возможности очистить бронхи от слизи и гноя.
В нашей клинике прием пациентов ведет врач-пульмонолог Цапаева Мария Юрьевна – опытный специалист. Она проведет диагностику, назначит лечение, поможет подобрать дыхательную гимнастику или составить профилактическую программу.
Читайте также:

