Что такое больничное дело
Обновлено: 17.05.2024
Лечение глазных болезней явилось той областью медицины, в которой влияние арабской школы ощущалось в Западной Европе вплоть до XVII в.
Хирургия в средневековом арабоязычном мире была скорее ремеслом, чем наукой (как это имело место в древнем мире). Объяснялось это мусульманской традицией, которая запрещала как вскрытие трупов, так и вивисекции. Понятно, что в халифатах хирургия развивалась в меньшей степени, чем лекарственное врачевание.
Самым выдающимся хирургом средневекового арабоязычного мира считается Абу-л-Касим Халаф ибн Аббас аз-Захрави (Abu 1-Qasim Halaf ibn cAbbas az-ZahrawI, лат. Abulcasis; ок. 936-1013). Родился он близ Кордовы в мусульманской Испании (Кордовский эмират) и таким образом принадлежит к арабо-испанской культуре.
В цепи исторического развития хирургии аз-Захрави стал связующим звеном между античной медициной и медициной европейского Возрождения (когда труды аз-Захрави были переведены на латинский и признаны в Западной Европе). Аз-Захрави блестяще оперировал. Знание анатомии он считал абсолютно необходимым для хирурга и рекомендовал изучать ее по трудам Галена. Критерием истины для него были собственные наблюдения и собственная хирургическая практика. Этим отчасти объясняется тот факт, что его сочинения содержат мало ссылок на чужие работы.
По сравнению с хирургией античности аз-Захрави сделал большой шаг вперед. К его приоритетам относятся: применение кетгута в абдоминальной хирургии и для подкожных швов, шов с литкой и двумя иглами, первое применение лежачего положения при операциях на малом тазе (ставшее потом классическим); он описал то, что сегодня называется туберкулезным поражением костей и ввел в глазную хирургию Запада операцию удаления катаракты (термин аз-Захрави); он был автором новых хирургических инструментов (более 150) и единственным автором античности и раннего средневековья, который их описал и представил в рисунках. Аз-Захрави разработал методику местного прижигания (каутеризация) в хирургических операциях и производил его чаще каутером (рис. 74), реже – прижигающими средствами (азотнокислое серебро и др.). Часто его обвиняли в том, что он заменил нож на раскаленное железо. Однако не следует забывать, что в то время еще не знали природы воспаления и инфекционного процесса и не умели бороться с ними. Аз-Захрави очень высоко оценивал метод прижигания (вспомним многовековой опыт традиционной китайской медицины) и успешно использовал его для лечения местных поражений кожи и других болезней.
Абу л-Касим аз-Захрави снискал славу крупнейшего хирурга средневекового мусульманского мира – никто в ту эпоху не превзошел его в искусстве хирургии и новаторстве в ней.
Организация больничного дел а получила в халифатах значительное развитие. Изначально учреждение больниц было делом светским. Название больницы – бимаристан (bimaris-tan) — персидское; это лишний раз подтверждает, что больничное дело в халифатах испытало значительное влияние иранских и византийских традиций.
Больницы, основанные мусульманами, были трех видов.
К первому виду относились больницы, учрежденные халифами или известными мусульманскими деятелями и рассчитанные на широкие слои населения. Они финансировались государством, имели штат врачей и не медицинского обслуживающего персонала. При больницах создавались библиотеки и медицинские школы. Обучение было теоретическим и практическим: учащиеся сопровождали учителя во время его обхода в больнице и посещали вместе с ним больных на дому.
В Египте первая большая больница была основана в 873 г. правителем Ахмадом ибн Тулуном. Она предназначалась исключительно для бедных слоев населения (ни солдат, ни придворный не имели права получить там лечение). Правитель отпускал на ее нужды 60 тыс. динаров в год и посещал больницу каждую пятницу. Кроме того, при своей дворцовой мечети Ахмад ибн Тулун учредил аптеку, где каждую пятницу врач бесплатно лечил приходящих больных. Согласно традиции, больница имела мужскую и женскую половины, мужскую и женскую бани; больные распределялись по отделениям в соответствии с их заболеваниями.
В Багдаде в 916 г. было пять таких больниц. В 918 г. открылись еще две: на содержание первой халиф выделял в виде пожертвования 2 тыс. динаров в месяц, на содержание второй больницы (учрежденной его матерью) – 600 динаров. В 978 г. Адуд ал-Даул завершил строительство еще одного большого лечебного учреждения на западном берегу р. Тигр, где в свое время стоял дворец Харуна ар-Рашида; его обслуживали врачи, санитары (араб. mucaliguna), слуги (араб, huz-zan), привратники (араб, bawwabuna), управители (араб, wukala) и надзиратели. К 1160 г. в Багдаде насчитывалось более 60 больниц.
Больницы второго вида финансировались известными врачами и религиозными деятелями и были небольшими.
Третий вид больниц составляли военные лечебные учреждения. Они передвигались вместе с армией и размещались в палатках, замках, цитаделях. Во время военных походов наряду с врачами-мужчинами воинов сопровождали и женщины-врачи, которые ухаживали за ранеными. Некоторые женщины-мусульманки, занимавшиеся медициной, заслужили широкое признание. Так, при Омейядах прославилась женщина-окулист Зайнаб из племени Авд. Высокими познаниями в лечении женских болезней обладали сестра Ал-Хафида ибн Зухр и ее дочери (их имена нам не известны); они были единственными врачами, которым дозволялось лечение в гареме халифа ал-Мансура.
Похожие темы научных работ по истории и археологии , автор научной работы — Шок Н. П.
ЗНАЧЕНИЕ ХРИСТИАНСТВА ДЛЯ ЗАРОЖДЕНИЯ БОЛЬНИЧНОГО ДЕЛА В III ВЕКЕ
канд. полит. наук,
доцент каф. истории медицины, истории Отечества и культурологии
Первый Московский государственный медицинский университет
имени И.М. Сеченова
Ключевые слова: христианство, больничное дело, история медицины, история
В последнее десятилетие в зарубежной историографии обострилась дискуссия, посвященная проблеме зарождения больничного дела. Мнение о существовании целой системы больниц и домов призрения при христианских учреждениях - монастырях и приходах - уже в IV-V вв. в специальной литературе считается общепринятым [Балалыкин 2013; Ferngren 2009]. Однако вопрос о возникновении предпосылок этого развития в более ранний период является дискуссионным. Известный американский историк медицины Г. Фернгрен отстаивает мнение о том, что в ранней церкви существовали довольно развитые модели благотворительности. Он исходит из предположения о том, что в III в. широкое и активное распространение христианства на территории Римской империи способствовало развитию приходской благотворительной деятельности. Зарождение институтов медицинской помощи в период раннего христианства можно разделить на два этапа. Первый этап связывают с существованием в древней (доконстантиновской) церкви благотворительной деятельности служителей церкви и неравнодушных мирян, которые не имели специальной медицинской подготовки, но при этом осуществляли уход за больными. Второй этап возникает после легализации христианства в 313 г.
Разбирая первый этап, многие историки выделяют, прежде всего, появление в новой религии духовного стимула для проявления милосердия, так называемой agape (жертвенной любви к ближнему, земного отражения искупительной любви Иисуса Христа). Эта любовь проявлялась в форме личной заботы о людях с физическими недугами.
В церковных приходах каждое воскресенье осуществлялся сбор милостыни, которая находилась в распоряжении пресвитеров, а ее распространением среди прихожан занимались диаконы. В дело благотворительности были вовлечены также вдовствующие женщины, которые впоследствии сформировали особый институт диаконис. Их помощь в основном была ориентирована на больных женщин. Несмотря
ИСТОРИЧЕСКИЕ НА УКИ И АРХЕОЛОГИЯ
на сравнительно небольшое число христиан и их общин, а также на весьма скромные средства, которыми они обладали, их благотворительная деятельность была весьма активна даже в самых сложных обстоятельствах. Таким образом, в ранней церкви сложились устойчивые социальные практики благотворительности (так называемой любви на практике). В основу деятельной заботы были положены принципы человеколюбия, которые ломали культурные, этнические и социальные стереотипы греко-римского общества.
Постепенно масштабы благотворительной деятельности ранней церкви расширялись. Это, в свою очередь, потребовало создания более сложной организационной структуры, введения новых штатных единиц.
Многие христианские общины в помощь священникам стали учреждать низшие церковные чины - это были иподиаконы и пономари. По свидетельству Г. Фернгрена, в обнаруженном у Евсевия Кесарийского письме 251 г. от Римского епископа Корнелия к епископу Антиохии Фабиану есть упоминание о количественной структуре Римской церкви: в ней было 46 пресвитеров, 7 диаконов, 7 иподиаконов, 42 пономаря, а также 52 экзоциста, чтеца и привратника - мы видим персонал значительной численности [Ferngren 2009: 115]. Исходя из этого. американский историк делает вывод о территориальном делении Рима на 7 округов, за каждым из которых был закреплен диакон, иподиакон и шесть пономарей. Также есть письменные свидетельства о денежных тратах ранней церкви, которые мы встречаем в письмах ранних отцов церкви. Так, св. Киприан указывает, что в III в. Карфагенская церковь пожертвовала 100 000 сестерциев (древнеримская серебряная монета) Нумидийской церкви для выкупа местных горожан [Ferngren 2009: 115]. Иоанн Златоуст отмечал, что
влиятельная Антиохийская церковь оказывала помощь 3000 вдов и девиц одновременно с больными, бедняками и странниками.
Таким образом, активно проявлялась социализирующая функция ранней церкви. Маргинализация бедности и болезни в греко-римском обществе постепенно сменялась значимостью милосердия и социального служения.
Ученые записки: электронный научный журнал Курского государственного университета. 2014. № 1 (29)
Шок Н. П. Значение христианства для зарождения больничного дела в III веке
В период античности представления государства о социальной ответственности за жизнь своих граждан, профилактика заболеваний и лечение зараженных практически отсутствовали. Укорененное в языческой религии представление об эпидемии как о каре или гневе богов создавало основу для понимания подобного рода бедствий как публичной жертвы, причина которой неизвестна. Более того, существовало представление о том, что государство не в силах что-либо предпринять для прекращения распространения заболевания или организации ухода за больными. Все это создавало основу для роста числа инфекционных заболеваний. Это очередное свидетельство того, по убеждению Р. Старка, что языческие культы не в состоянии были создать морально-этическую основу для оказания помощи людей друг другу. В отличие от язычников, христианские общины во время подобных бедствий демонстрировали сплоченность, чтобы противостоять эпидемии.
Авторитетный американский ученый Р. Старк, анализируя распространение христианства в период эпидемий, выдвигает тезис, что эпидемии поменяли местами пояснительные и утешительные возможности язычества и эллинской философии. Христианство предложило гораздо более удовлетворительное объяснение того, почему эти страшные события обрушились на человечество, и позволило сформировать более оптимистическую картину мира. Христианские ценности любви и милосердия с самого начала были как бы переведены на нормы службы обществу и общественной солидарности [Stark 1996].
ИСТОРИЧЕСКИЕ НА УКИ И АРХЕОЛОГИЯ
Св. Дионисий Великий, нанимая безработных мужчин для волонтерской работы, пытался пополнить благотворительные ресурсы церкви, и, возможно, создание подобного корпуса рассматривалось как временное явление. Однако эти временные службы экстренной помощи стали предшественниками позднейших медицинских общин.
Эпидемии чумы заставили широкие слои населения по-новому оценить философское и этическое содержание христианства. Безусловно, система приходского ухода за больными была той основой, которая повышала эффективность борьбы с эпидемиями, создание волонтерских общин ее усиливало. Конечно, здесь не идет речь о высококвалифицированной медицинской помощи, она была скорее паллиативной. Вместе с тем, кроме христианской опеки на тот период не существовало какой-либо иной помощи зараженным: ни государственной, ни частной. В это время впервые в истории Римской империи бедные были выделены как отдельный социальный слой, что было отличительной чертой христианского милосердия.
Эта же концепция легла в основу идеи создания первых больниц. Как отмечают историки, по своему замыслу больница представляла собой типичное христианское учреждение, основанное на принципах милосердия и благотворительности. В античные времена не существовало аналогов христианским больницам, оказывавших нуждающимся медицинскую помощь. Среди учреждений здравоохранения того времени историки отмечают лазареты для военных или рабов (так называемые валетудинарии), храмы Асклепия, врачебные клиники или деятельность общественных врачей. Не вполне корректно проводить параллель между римскими валетудинариями, которые поддерживались легионами или крупными рабовладельцами, и первыми христианскими больницами. Римские учреждения предлагали медицинскую помощь
Ученые записки: электронный научный журнал Курского государственного университета. 2014. № 1 (29)
Шок Н. П. Значение христианства для зарождения больничного дела в III веке
Один из наиболее известных исследователей истории медицины Э. Крислип выделяет три необходимых составляющих больницы: стационарные постройки,
Еще раз подчеркнем, что в античном мире не существовало аналогов больниц, поэтому предметом многочисленных дискуссий стало определение степени связи больниц с их предшественниками. Э. Крислип утверждает, что монашеские лазареты были прообразом ранних больниц, возникших в 370-е гг. Он полагает, что первый монашеский лазарет, созданный Пахомием Великим, существовал еще в 324 г. и явился прототипом больницы. Лазарет впервые оказывал те услуги, которые впоследствии стали оказываться в Базилеи. Э. Крислип убежден, что историческое происхождение больницы было заложено именно в практике существования монашеских лазаретов. Г. Фернгрен считает, что данное предположение не дает ответа на вопрос о возникновении идеи больниц, а только отодвигает его решение во времени. По мнению Э. Крислипа, монастырские источники не могут описывать развития системы оказания медицинской помощи, в них нет ни указания на переломные моменты в ее развитии, ни описания структуры медицинской помощи. По мнению Г. Фернгрена, Э. Крислип недооценивает важный фактор - опыт, приобретенный христианами по уходу за больными на протяжении нескольких веков. Именно этот опыт и сформировал
ИСТОРИЧЕСКИЕ НА УКИ И АРХЕОЛОГИЯ
К середине IV в. времени христианские общины уже обладали отлаженной структурой социальной помощи.
Более того, Г. Фернгрен утверждает, что медицинская благотворительность христианских общин вышла за пределы прихода еще за полвека до принятия Константином христианства. Именно трехсотлетний опыт организации дел милосердия в христианских общинах и оказания помощи страждущим создал ту основу, без которой появление первых больниц было бы невозможно. Г. Фернгерн убежден, что рассмотрение истории развития больничного дела как поступательного пути от лазарета в монастыре Св. Пахомия Великого к больнице Св. Василия Великого, считающейся прообразом ранней христианской больницы, слишком упрощено. Многие христианские учреждения, созданные для приюта странников, подкидышей, богадельни для бедных долгое время существовали параллельно с Базилеей. В этих заведениях нуждающимся оказывали необходимый уход, однако Базилея продолжала оставаться основой для создания более поздних больниц.
Для того, чтобы верно оценить развитие медицинской благотворительности, необходимо, по мнению еще одного историка П. Хордена, различать понятие заботы (осуществление паллиативной помощи) и лечения (оказание медицинских услуг) [Horden 1985: 7-10]. В раннехристианском обществе не существовало четких границ и правил для тех, кто имел право оказывать медицинскую помощь. В тот период, убеждены историки, зачастую трудно было отделить опыт сиделки от предписаний врача. Для понимания особой роли Базилеи в развитии больничного дела следует проанализировать те новшества, которые предлагало вновь созданное учреждение. К ним относились: во-первых, непрофессиональный штат врачей и обслуживающего персонала, во-вторых, оказание стационарной помощи и, в-третьих, всеобъемлющий характер учреждения. Размеры и объем больницы делали ее уникальной для своего времени, но она не являлась учреждением исключительно медицинского характера. Без сомнения, Базилея сделала значительный шаг вперед в развитии медицинского обслуживания. Однако идеи, приведшие к её созданию, возникли раньше - в предшествующей модели монашеских лазаретов.
Ранние больницы (периода поздней античности) выросли именно из монашеского служения, перед ними ставилась задача облегчения страданий пациента. Во многих случаях первоначальная модель паллиативного ухода за больными оставалась единственно доступной. Со временем некоторые больницы (меньшинство) смогли содержать на службе врачей. Эта модель сохранилась, и на протяжении веков,
Ученые записки: электронный научный журнал Курского государственного университета. 2014. № 1 (29)
Шок Н. П. Значение христианства для зарождения больничного дела в III веке
как и первоначально, больницы оставались учреждениями для неимущих (хотя они предоставляли и другую медицинскую помощь), а те, кто мог себе позволить, лечились под наблюдением врачей у себя дома [Henderson, Horden, Pastore, 2007].
В период поздней античности в городах Римской империи активно развивалась еще одна форма оказания благотворительной помощи: создавались группы из мирян -споудаи (spoudaioi) и филопонои (philoponoi).
Как отмечают современные историки, главной целью их деятельности было оказание помощи неимущим больным, проживавшим в бедных городских районах. В городах того времени было очень много людей, живших поистине в ужасных социальных условиях. Чаще всего в такой ситуации оказывались одинокие люди. Это могли быть и хронические больные, содержание которых было обременительно для семьи, старые или больные рабы, просто пожилые члены семьи. В греко-римском обществе не существовало каких-либо частных или государственных приютов, где такие люди могли бы получить помощь, им была уготована жизнь на улицах или во временных жилищах.
Таким образом, в период возникновения ранней церкви появляется модель организации медицинской благотворительности - приходская опека над больными, основанная на диаконском служении. Эта модель была основана на неквалифицированном труде мирян, которые пытались облегчить болезнь, и не предполагала оказания квалифицированной медицинской помощи.
Балалыкин Д.А. Зарождение медицины как науки в период до XVII века. М.: Весть, 2013. 256 с.
Балалыкин Д.А., Шок Н.П. Взаимодополняющее развитие натурфилософии и медицины в Древней Греции // Главный врач: хозяйство и право. 2013. №2. С. 47-52.
Стрельцов А.А. Врачи у древних римлян: эпиграфические очерки. Изд. 3. (1888 г.). М., 2012. 152 с.
Brown P. Poverty and leadership in the later Roman Empire. Hanover, N.H.: University press of New England, 2002.
ИСТОРИЧЕСКИЕ НА УКИ И АРХЕОЛОГИЯ
Crislip A.T. From monastery to hospital: Christian monasticism and the transformation of health care in late antiquity. Ann-Arbor: University of Michigan press. 2005. 235 p.
Dodds E.R. Pagan and Christian in the age of anxiety: some aspects of religious experience from Marcus Aurelius to Constantine. Cambridge: Cambridge University press. 1968. 144 p.
Ferngren G. B. Medicine and Health Care in Early Christianity. JHU Press, 2009.
Gibbon E. The history of the decline and fall of the Roman Empire / Ed. By J.B. Bury. 7 Vols. 1911. Reprint, New York: AMS Press, 1974. 339 p.
Henderson J., Horden P., Pastore A. The impact of hospitals 300-2000. Bern: Peter Lang, 2007. 426 p.
Horden P. The Byzantine Welfare state: Image and Reality // Bulletin of the society for the social history of medicine. 1985. 37. P. 7-10.
Kohn G. C. Plague of Cyprian // Encyclopedia of Plague and Pestilence / Ed. By G.C. Kohn. New York, 1955. P. 250-251.
McNeill W. Plagues and Peoples. Anchor. 1977. 368 p.
Stark R. The Rise of Christianity: A Sociologist Reconsiders History. Princeton University Press & Harper, 1996. 272 p.
Ученые записки: электронный научный журнал Курского государственного университета. 2014. № 1 (29)

Перед народным здравоохранением в СССР в настоящее время стоят задачи дальнейшего улучшения качества медицинского обслуживания населения, внедрения в широких масштабах в лечебно-профилактических учреждениях новейших достижений медицинской науки.
Эти задачи имеют непосредственное отношение и к архитекторам; от знаний и мастерства зодчего зависит качество планировки лечебно-профилактических учреждений, уровень комфорта, предоставляемого больным.
Действующие у нас нормы на проектирование больниц ограничивают предельную емкость палатной секции 25 местами, а палаты — 6 местами. Массовым типом являются палаты на З и 2 кровати. Следовательно, основные нормативные положения, действующие в советском больничном строительстве, создают необходимые предпосылки для удобной планировки больничных зданий, обеспечивающей наилучшие условия обслуживания больных.
Пятым пятилетним планом развития СССР предусмотрено дальнейшее увеличение числа коек в больницах на 20%.
Больница на 250 коек. Фасад со стороны парка. Макет
Новые здания больниц должны обладать совершенной архитектурно-планировочной структурой, отвечать современным градостроительным требованиям и требованиям медицинской науки, они должны быть экономичными и соответствовать индустриальным методам строительства. Необходимо поэтому критически пересмотреть устаревшие приемы построения больничных комплексов, принципы технологической их организации. В нашей практике сохранилось еще немало отсталого, что пришло к нам из дореволюционного строительства. Наиболее существенными недостатками в практике больничного строительства являются размельченность больничной сети, распространенность старой малоэтажной, так называемой павильонной, системы организации комплекса больницы. Эти недостатки приводят к снижению градостроительных качеств больничного строительства и ухудшению его экономических показателей. Серьезным недостатком являются также неоправданные излишества в проектировании основных и вспомогательных помещений больниц. В практике проектирования больничного строительства непомерно большое место занимает индивидуальное проектирование и совершенно недостаточно развито типовое проектирование. Серьезные недочеты имеются и в нормах проектирования, которые еще не во всем соответствуют новым задачам больничного строительства.
Павильонная система обусловливает собой большое завышение площади застройки и нерациональное использование отведенной для строительства территории. Разбросанные по территории отдельные здания больничного комплекса занимают на участке так много места, что для больничного сада остается незначительная площадь. Участок, который можно было бы использовать для устройства сада, вынужденно дробится на множество мелких палисадников, изрезанных к тому же дорогами, проходами и т.д. Все это не позволяет использовать территорию больницы для климатолечения на открытом воздухе, снижает возможность создания максимального уюта для больных.
Павильонная система неприемлема и с градостроительной точки зрения, так как исключает возможность компактной, т, е. наиболее рациональной застройки городской территории. Павильонная система, вызывающая усложнение больничного хозяйства, вместе с тем удорожает строительство по сравнению с централизованной системой на 25–30%. Павильонная, или децентрализованная, система, сыгравшая в прошлом известную прогрессивную роль, в настоящее время является уже тормозом для массового больничного строительства. Из этого не следует, что данная система непригодна во всех случаях; ее целесообразно применять, например, для строительства специализированных больниц, для строительства в сейсмических и горных районах. Но важно подчеркнуть, что будущее в нашем массовом строительстве больниц общего типа принадлежит централизованной системе.
Проект больницы на 400 коек с поликлиникой на 750 посещений. Перспектива. Архитекторы Н. Гофман-Пылаев, Я. Островский, М. Смуров и Н. Капица
Существо заложенного в ней принципа состоит в том, что все подразделения больницы (за исключением патологоанатомического и инфекционного отделений) объединяются в одном компактном корпусе 1 . Централизованная система строительства больниц основана на современной комплексной лечебной технологии, требующей наиболее коротких внутренних коммуникаций, на рациональном использовании оборудования; она способствует высокой производительности труда медицинского персонала.
В архитектурном отношении эта система позволяет наилучшим образом решать проблемы объемно-пространственной композиции, создания художественного образа сооружения и целиком соответствует прогрессивным требованиям советского градостроительства. Существенное достоинство централизованной системы проявляется в резком снижении стоимости строительства и эксплуатации больницы, в эффективном использовании территории застройки, в применении индустриальных методов строительства. Централизованная система является, следовательно, передовой формой организации лечебных сооружений, она целиком соответствует указанию правительства об объединении больниц и поликлиник.
Академия архитектуры СССР и Академия медицинских наук СССР совместно обследовали более 120 больниц в 30 городах страны. В результате изучения практики проектирования и строительства больниц и проведенных научных экспериментов были разработаны предложения, направленные на устранение недостатков в больничном строительстве.
Сравнительный анализ показывает явные преимущества однокорпусной больницы; они проявляются уже в том, что внутрибольничные связи в ней в 1,5–2 раза короче, а стоимость строительства на 15–20% ниже, чем в больнице, построенной по блокированной или смешанной системе. Приведенные в статье основные параметры различных систем больниц наглядно показывают, как децентрализация больничного комплекса приводит к увеличению его протяженности, к усложнению габаритов больничных корпусов.

Больница на 400 коек. Макет палатной секции
В конце 1951 года в Академии архитектуры СССР было проведено научное совещание по вопросам проектирования больниц. Это совещание выявило крупные недостатки в проектировании больниц и показало, что проектные организации не проявляют необходимой принципиальности в выборе наиболее рациональных, экономичных типов больничных комплексов, недооценивают задачи стандартизации и индустриализации больничного строительства.
Обсудив материалы научно-исследовательской работы, а также проектную практику Гипроздрава, Ленинградской проектной конторы Министерства здравоохранения РСФСР и других проектных организаций, совещание приняло ряд принципиальных рекомендаций, выполнение которых наметило перелом в практике проектирования больниц. Эти рекомендации состоят в следующем.
Надо считать наиболее рациональным типом больницы для массового строительства — централизованную, однокорпусную систему, а для ряда случаев также и смешанную систему (размещение поликлиники в отдельном здании). Надо запретить применение неэкономичной павильонной системы в массовом строительстве; сократить номенклатуру типовых проектов городских больниц с 9 до 4–5 типов. Насущной задачей является организация серийного проектирования типовых больниц, сводящего до минимума потребность в индивидуальном проектировании, внедрение в больничное строительство сборных стандартных конструкций. Необходимо, наконец, углубить работу зодчих над художественным образом здания советской больницы, соответствующим специфическим особенностям этого типа сооружений. Надо считать неправильной тенденцию к излишествам, к декоративности в разработке архитектурных форм зданий больниц.
Рекомендации содержали целый ряд конкретных предложений по улучшению больничного строительства. Предлагалось сократить количество и размеры подсобных и хозяйственных строений больниц, сократить высоту этажа с 3,80 до 3,60 м, сохраняя при этом прежний объем воздуха в палатах за счет увеличения площади с 6,5 до 7 м2 на 1 больного. Это предложение обеспечивает большую экономию в объеме лечебно-вспомогательных помещений и создает предпосылки для унификации конструкций зданий больниц с другими видами строительства, в частности, с жилыми домами.
Большинство этих предложений было принято Министерством здравоохранения СССР. Однако, несмотря на то, что после совещания прошло уже более года, выдвинутые им предложения по рационализации проектирования больниц далеко еще не полностью внедрены в практику.
Проект больницы на 250 коек с поликлиникой. Перспектива. Архитектор П. Александров
Так, например, Ленинградская проектная контора Министерства здравоохранения РСФСР упорно продолжает насаждать в строительстве павильонную систему больниц. Проектирование типовых больниц проводится медленно. Больницы на 35, 75 и 200 коек проектируются Гипроздравом обособленно друг от друга, они не объединяются в серии на основе единой палатной секции и модульной системы. Неудовлетворительно обстоит дело с внедрением в больничное строительство стандартизации и сборных конструкций.
Нормы на проектирование больниц, составленные в 1946 году, во многом устарели. В 1949 году была создана междуведомственная комиссия, которая подготовила проект новых норм. Научное совещание внесло целый ряд поправок в этот проект и просило Государственный комитет Совета Министров СССР по делам строительства ускорить выпуск новых норм. Но прошло уже более года, а проект новых норм лежит без движения.
Необходимо поддержать новые прогрессивные тенденции в проектировании больниц, последовательно, настойчиво прокладывать им дорогу в практике больничного строительства.
Объединение больницы с поликлиникой изменило структуру и градостроительную функцию здания больницы в системе городской застройки. Прежний тип больницы в 3–4 этажа оказался особенно неприемлемым для Москвы, в связи с повышением основной жилой застройки города до 8–14 этажей.
Проект больницы на 400 коек с поликлиникой
Проектирование централизованных больниц для Москвы имеет некоторые специфические особенности, обусловленные большой этажностью, новыми масштабами города. Учитывая все эти изменения, Академия архитектуры СССР в 1950 году разработала для Москвы экспериментальный проект однокорпусной 12-этажной больницы, объединенной с поликлиникой. В настоящее время в Специальном архитектурно-конструкторском бюро АПУ Моссовета и в Академии архитектуры СССР составлены для Москвы типовые проекты больниц на 400 коек с поликлиникой. Эти проекты подтверждают безусловные преимущества нового типа многоэтажной больницы.
В каждом этаже стационара имеется 50 коек (2 секции по 25 коек). Палатные секции являются непроходными, изолированы друг от друга, что обеспечивает полный покой для больных. В торцовой части каждой секции имеются остекленные веранды; каждая секция имеет свою столовую. В состав отделения дополнительно включены кабинеты функциональной диагностики и рентгена. Палатный коридор имеет двустороннюю застройку со световыми разрывами, которые используются для помещений дневного пребывания больных.
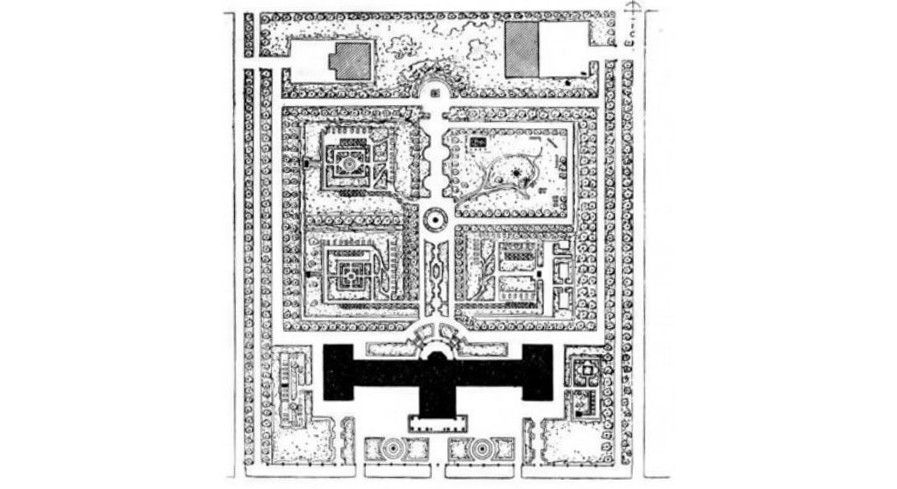
Больница на 400 коек с поликлиникой. Генплан. Архитекторы Г. Градов, В. Свирский, Н. Уманский
Повышенный процент двусторонней застройки (80%) создавал, казалось бы, известную трудность в вопросе естественного освещения внутренних коммуникаций. Но благодаря комбинированному их освещению при помощи торцовых окон, световых разрывов и применению остекленных перегородок коэффициент естественного освещения почти на всем протяжении палатного коридора значительно выше установленной нормы и лишь на незначительных его участках равен им. Эти показатели освещенности получены в результате экспериментальных светотехнических испытаний модели палатной секции, произведенных в лаборатории ЦНИИПС.
При разработке проекта большое внимание уделялось унификации пролетов и конструктивных элементов. В основу планировки стандартной палатной секции положена единая модульная сетка 3,60 × 6,00 м (глубина помещения).
Применение компактной композиции и планировки здания дало возможность эффективно использовать строительный объем здания: объемный коэффициент (отношение кубатуры к рабочей площади) равен 6,3.
В практике проектирования этот объемный коэффициент обычно достигает 8–8,5. Кубатура здания (с патологоанатомическим корпусом) равна 74 000 м3, т. е. на 9% ниже нормативной.
Данный тип однокорпусной больницы позволил значительно сократить размеры необходимой для застройки территории: площадь участка сокращена с 120 м2 (в расчете на одну койку) до 90 м2; одновременно на 15—20% увеличена площадь зеленых насаждений на участке больницы.
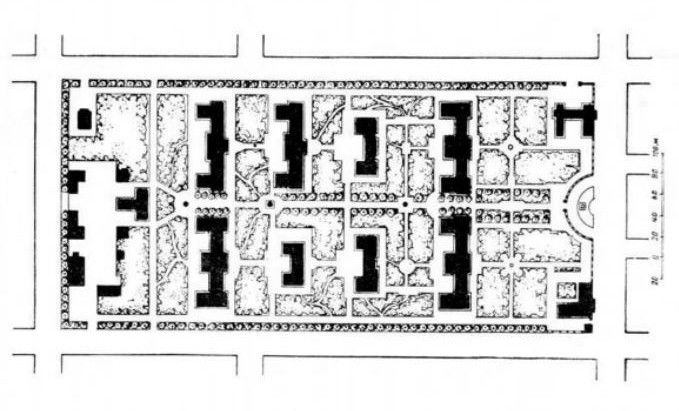
Схема генплана больницы в Йошкар-Оле на 400 коек, построенной по павильонной системе
Академией архитектуры СССР разработан также проект больницы на 250 коек с поликлиникой, рассчитанной на 150 помещений. Проект предназначен в основном для строительства в пригородной зоне Москвы и в крупных городах СССР. Этот тип больницы может применяться в комбинации с родильным домом на 150 мест. При таком сочетании образуется больничный комплекс на 400 коек.
Композиция больницы на 250 коек также основана на вертикальных связях. Но в отличие от больницы на 400 коек, ряд общих лечебно-вспомогательных помещений расположен в боковых ризалитах и связан со стационаром по горизонтали, В боковых корпусах здесь размещены поликлинические отделения для взрослых и детей, лаборатория, аптека, хирургические блоки, административно-хозяйственная группа. Эта больница по составу помещений, принципиальным чертам структуры палатных секций и модульной сетке аналогична больнице на 400 коек и отличается от нее только емкостью стационара и лечебно-вспомогательных помещений, а также некоторыми особенностями технологической схемы.
Разумеется, в проектах, выполненных Специальным архитектурно-конструкторским бюро и Академией архитектуры СССР, имеются недостатки. Надо, в частности, отметить, что сотрудники Института общественных и промышленных сооружений Академии архитектуры СССР, авторы проекта централизованной больницы на 400 коек, продолжают работать над совершенствованием проекта. Но принципиально важно то, что новые проекты доказывают возможность организации сложного технологического комплекса больницы в относительно простых композиционно-планировочных формах, отвечающих современным градостроительным требованиям и условиям индустриального строительства.
1. Родильные дома, выделенные в самостоятельную номенклатуру лечебно-профилактических учреждений, во всех случаях следует располагать в отдельных зданиях.
значительным запасам питьевой воды, которые всегда имелись в подземных цистернах города. В ранневизантийских городах везде существовали бани.
Со временем баня в Византии перестала быть центром общественной жизни.
Старые термы были слишком роскошными и переделывались под христианские храмы. Столичные бани состояли из нескольких помещений, которые обогревались.
В них подавалась горячая вода. В то же время баня оставалась местом врачевания: врачи предписывали больным баню 1— 2 раза в неделю (в зависимости от заболевания).
4)Использование знаний других народов.
Через Византию пролегали важнейшие торговые пути,следовательно, она имела тесные связи со многими государствами и могла перенимать их знания и традиции.
Также можно отметить,что,на протяжении всей своей истории Византия была государством полиэтническим.
Византийская культура объединила в себе достижения многих населявших ее народов (греков, сирийцев, римлян, коптов, славян, половцев, арабов и др.).
Однако византийцы не ограничивались простым усвоением знаний, приобретенных в предшествующие столетия, и в ряде отраслей сделали определенные шаги вперед.
Особое внимание уделялось тем областям знаний, которые были тесно связаны с практикой, прежде всего с медициной. В то же время в основу всех наук была положена не античная философия, а теология.
5)Сохранение античной культуры.
Преемницей Восточной Римской Империи стала Византия. Будучи прямой наследницей античной культуры, Византийская империя долгое время сохраняла традиции Древнего Рима:
1. строительство храмов,
2. одежду,
3. спорт,
4. латинский язык – язык медицины,
5. различные церемонии.
3)Охарактеризовать основные виды медицинской помощи Киевской
Руси.
В Киевской Руси существовали три основные формы врачевания:
1) народное врачевание(Люди, которые им занимались, назывались кудесниками и знахарями);
2) монастырская медицина (в основном получила распространение после принятия на Руси христианства);
3) светская (мирская) медицина(появившаяся во время правления
Ярослава Мудрого. Она же носила название иноземной)(.
Итак,
1)Народная медицина – это древнейшая ветвь медицины в истории России.
По сути, корнями ее было язычество, которое исповедовали славянские племена до объединения и до принятия христианства.
С развитием и ростом Русского государства народная медицина вплоть до второй половины XIX в. оставалась единственным способом лечения болезней и поддержания здоровья простых людей, так как не существовало более доступной врачебной помощи.
Ситуация изменилась во второй половине XIX в., когда появились первые земские учреждения и собственно земская медицина. Врачевание со времен его зарождения отличалось от других видов медицины тем, что сочетало в себе и знание целебных свойств природных средств, и веру в чудодейственные силы.
Врачеванием на Руси занимались знахари и предсказатели, ведьмы, ведуны, ведуньи, чаровницы, кудесники, их побаивались, так как они были возведены в ранг посредников между исцеляющими силами природы и человеком. Боялись их потому, что люди верили, что они могут обратить таинства природы как во благо, так и во вред человеку.
Они занимались совершением различных магических приворотов, отворотов, лекарским делом, гаданием, напусканием и снятием порчи и т. д.
Им настолько доверяли, что обращались за помощью к ним не только простолюдины, но и князья и члены княжеских семей.
Так например, народные лекари умели делать:
1. кровопускания,
2. трепанации черепа,
3. лечить травмы (накладывать лубки),
4. лечить раны с помощью различных мазей, прижиганием.
Среди известнейших целителей, практиковавших в лавре, были такие люди, как преподобный Алимпий, прославившийся тем, что лечил людей с тяжелейшими случаями лепры.
Для лечения болезней кожи он использовал иконописные краски, содержавшие, по-видимому, различные лечебные вещества. Лечили врачеватели монастыря бесплатно, к больным относились терпимо, с любовью вплоть до самопожертвования.
Это отношение является азами врачебной этики, которой в наше время при обучении в вузах придается большое значение.
3)Светская медицина появилась на Руси со времен правления Ярослава
Мудрого.
Представителями этой ветви медицины были врачи вольной практики, не относящие себя ни к народным врачевателям, ни к монастырским лекарям.
Это были люди, часто иноземного происхождения (лечец-армянин, имя которого неизвестно, который пользовался огромной популярностью даже при княжеском дворе; врачеватель Петр, сириец, живший при дворе
Николая Давыдовича (князь XII в.) в Чернигове) и за помощь больным деньги брали, не стесняясь, чем и вызывали негодование у представителей других ветвей медицины.
Особенно боролась со светской и народной медициной набиравшая обороты монастырская медицина.
4)С вашей точки зрения , как повлияло христианство, на развитие
медицины Византийской империи и Киевской Руси.
Медицина средневековой Европы развивалась в христианской культуре.
Библейские тексты содержат множество гигиенических предписаний, упоминаний о различных болезнях и эпидемиях, профилактике болезней и рекомендаций по сохранению здоровья.
В Священном Писании зачастую Бог сравнивается с врачом.
1)Так в христианской культуре сформировалось представление о том, что
Господь карает грешника болезнями или посылает испытания праведникам, напоминая тем и другим о бренности земного бытия.
Так же,значительное влияние на разные аспекты Византийской и
Киевской культуры, в том числе на развитие медицинских представлений и восприятие врачебного искусства оказали богословские тексты и термины.
Примеры:
1)Лука, один из четырех евангелистов, был врачом.
2)Религиозные представления средневековья побуждали людей искать в церкви не только утешения и помощи, но и исцелений, о которых повествуют библейские свидетельства.
Однако это совсем не значит, что средневековая медицина уповала только на молитвы. В разных случаях применяли разные методы лечения, известные монахам из медицинских книг.
Так,уже в период раннего средневековья монастыри, на территории которых находились скриптории и библиотеки, стали центрами книжной культуры.
3) В VII-VIII вв. при монастырях были организованы многочисленные приюты и больницы для странников. В приюте св. Бернарда, расположенном в ущелье Апеннинских Альп, монахи-августинцы оказывали помощь тем, кто решался перейти заснеженные горные вершины.
Ночью и во время ураганов они звонили в колокола, зажигали свет в окнах обители и с колокольчиками выходили навстречу путникам. В приюте замерзших отогревали и оказывали посильную врачебную помощь.
Но,а,если странника не удавалось вернуть к жизни или в горах находили тело умершего, то его отпевали и относили на ледовое кладбище в горах.
4) В средневековых монастырях создавались больницы, которые первоначально предназначались для братьев святой обители, однако с увеличением числа странников их пришлось расширить.
5) Монахи, сведущие в лечебном деле, выращивали в монастырских садах лекарственные растения.
Монастырь часто имел свою аптеку и был центром, где больные из окрестных деревень и сел, могли получить совет и помощь.
Одним из наиболее известных центров врачевания начала IX в. был монастырь в Сен-Галлене.
6)Больница рассматривалась как место, которое находится под покровительством и защитой церкви. Среди множества духовных лиц, посвятивших себя медицине,причем некоторые занимали достаточно высокое положение.
Например, папа римский Иоанн XXI до своего избрания в 1276 г. с большим успехом практиковал в Лионе как врач под именем Петра
Испанского.
7)Хоть и в европейских городах появлялись больницы,которые были основанны светскими лицами, до с середины XIII в. они обычно находились в ведении монашеских орденов.
В таких приютах, расположенных на окраине города, у городской стены или перед городскими воротами, как правило, были:
1. чистые постели;
2. хорошая пища;
3. тщательный уход за больными.
Спустя некоторое время,в больницы стали назначать врачей, не принадлежащих к какому-то определенному ордену.
8) В XIII-XIV вв. больница перестала быть церковным учреждением в строгом смысле слова, НО продолжала находиться под покровительством церкви, поэтому ее имущество считалось неприкосновенным.
Это имело большое значение для организации врачебного дела: состоятельные горожане охотно вкладывали свои средства в больницы, обеспечивая тем самым их сохранность.
Больницы имели возможность приобретать земельные владения, предоставлять ссуды, использовать запасы зерна в случае неурожая.
9)После принятия христианства, основные меры помощи,а именно:
1. детям-сиротам;
2. неимущим;
3. калекам;
4. немощным;
Первая большая христианская больница была построена в Кессарии в
370 г. Василием Великим.
Считаю что, христианство в Византийской империи и Киевской Руси, так же как и милосердие, на протяжении многих веков было одним из основных принципов жизни. Это повлияло на формировании врачебной этики и определении ценностей жизни каждого человека, так как служить человеку – это служить Богу. Так же можно сказать,что принятие христианства Киевской Русью имело,как важные политические,так и медицинские следствия,так как после принятия христианства в Руси начали развиваться монастырские больницы и монастырская медицина.
Читайте также:

