Сколько протоколов эко можно делать
Обновлено: 26.04.2024
Рождение первого ребенка после ЭКО стало возможным, благодаря проведенной процедуре ЭКО в естественном цикле. С 1978 г. протоколы получения яйцеклеток неоднократно модифицировались, но и сейчас ЭКО в естественном цикле остается разумной альтернативой для многих пациентов.
Этот метод сочетает современные достижения вспомогательных репродуктивных технологий (ВРТ) и минимальное воздействие на организм женщины, а также позволяет значительно снизить материальные затраты пациентов на экстракорпоральное оплодотворение.
Процедура ЭКО в естественном цикле максимально комфортна для организма женщины, так как не требуется предварительная стимуляция яичников для проведения искусственного оплодотворения . Соответственно, при проведении этой процедуры не используются гормональные препараты, чтобы стимулировать функцию яичников. И здесь успешный итог во многом зависит от совокупности факторов, основной из которых – возраст будущей мамы. Хотя эффективность подхода значительно ниже аналогичной процедуры со стимуляцией, этот метод – более щадящий для женского здоровья.
Важным фактором успеха при проведении ЭКО-ЕЦ является наличие регулярного менструального цикла у женщины с овуляцией. Чтобы наступила долгожданная беременность, достаточно наличие одной зрелой яйцеклетки. Однако здесь у эмбриологов стоит сложная задача в связи с отсутствием достаточного выбора биоматериала. Ведь когда имеется несколько зрелых яйцеклеток, гораздо проще выбрать наиболее качественную для проведения процедуры искусственного оплодотворения.
Эффективность ЭКО в естественном цикле
Эффективность можно оценить по 2 параметрам:
- В расчете на перенос эмбриона в среднем 35-38%. Этот показатель не отличается от других программ ЭКО и также зависит от возраста пациентов.
- В расчете на пункцию фолликулов эффективность существенно ниже классического протокола ЭКО, так как не всегда удается получить годный к переносу эмбрион, и сейчас эффективность ЭКО в естественном цикле составляет всего лишь около 10%.
В то же время в ходе процедуры ЭКО в стимулированном цикле в среднем из 10 яйцеклеток получают 4,5-5 эмбрионов. Таким образом, из 1 яйцеклетки мы можем получить всего лишь 0,5 эмбрионов.
Например, по классическому протоколу ЭКО из 12 фолликулов получим 11 яйцеклеток, из них 9 яйцеклеток будут зрелые, в итоге получится 3-4 эмбриона хорошего качества. Если же мы пунктируем 1 фолликул в естественном протоколе ЭКО, то только в 30% случаев мы получаем 1 качественный эмбрион, который затем будет перенесен в полость матки.
- Минимальное применение препаратов для стимуляции
- Отсутствие риска гиперстимуляции яичников
- Возможность безопасного проведения процедуры для пациенток с гормонозависимыми заболеваниями
- ЭКО без стимуляции можно проводить уже в следующем цикле после того, как Вы приняли решение о проведении процедуры
- Этот метод значительно снижает стоимость программы ЭКО
- Возможность повторения программы в кратчайшие сроки
- Пункция может проводиться без наркоза
- Данный одход обходится дешевле, чем стимулированный цикл ЭКО, так как не требуется дорогостоящих медикаментов
- Минимум побочных эффектов также является значимым фактором.
Показания к ЭКО в естественном цикле
Как проходит ЭКО в естественном цикле
Как правило, начинается процедура на 2-3 день цикла – когда специалист начинает наблюдать за ростом фолликула в ходе проведения УЗИ. Стимуляция яичников в естественном цикле ЭКО не проводится. Когда по итогам УЗИ-обследования отмечается увеличение размеров фолликула до 17-18 мм, чтобы обеспечить оптимальные условия для его дальнейшего созревания, вводится гормон ХГЧ (триггер конечного созревания фолликула). Спустя 35 часов, при проведении УЗИ-контроля проводится пункция яичника.
Несмотря на существенное отличие ЭКО в ЕЦ от процедуры со стимуляцией, основные его этапы аналогичны классическому протоколу ЭКО:
Первичная консультация и УЗИ
Первым шагом является консультация репродуктолога и УЗИ-диагностика. На приеме наш специалист проведет осмотр и подберет индивидуальный план лечения.
Мониторинг роста фолликулов
С помощью УЗИ-диагностики (фолликулометрии) и анализов крови на гормон ЛГ врач будет наблюдать за фазами роста фолликулов. Первый мониторинг проводится на 7-8 день менструального цикла. За один менструальный цикл будет проведено в среднем 2-3 УЗИ-мониторинга.
Трансвагинальная пункция фолликулов
Пункция фолликулов проводится в условиях операционной, под общим наркозом и контролем УЗИ. В некоторых случаях пункция возможна без наркоза (по показаниям).
Оплодотворение и культивирование эмбрионов
В лаборатории эмбриолог проводит оценку качества полученных ооцитов и оплодотворяет их. Далее идет важнейший этап процедуры экстракорпорального оплодотворения - культивирование (выращивание) эмбрионов.
Перенос эмбриона
Перенос эмбриона* в матку осуществляется без наркоза и не является болезненной процедурой, но иногда женщина может испытывать небольшой дискомфорт. По желанию пациентки возможно провести перенос эмбриона под наркозом.
Планируя проведение ЭКО в ЕЦ, надо понимать, что быстрого результата здесь может не быть. Хотя и считается, что в рамках одного менструального цикла процедура по времени аналогична ЭКО со стимуляцией, но от момента начала протокола до наступления долгожданной беременности чаще проходит немало времени, в среднем в два раза и больше, чем по стандартному протоколу. Поскольку стимуляции яичников не проводится, соответственно, требуется и больше попыток оплодотворения яйцеклетки, ограничена и возможность выбора биоматериала (эмбрионы).
Сколько раз можно делать попытки ЭКО в естественном цикле
Количество повторных попыток проведения процедуры ЭКО не ограничено, что является важным преимуществом этого метода. К тому же, нет необходимости делать обязательный в случае со стимуляцией отдых между протоколами.
Виды протоколов ЭКО с минимальной стимуляцией
Врачи-репродуктологи REMEDI применяют в работе три протокола.
Протокол ЭКО в естественном цикле

Модифицированный протокол ЭКО

Модифицированный протокол ЭКО проводят женщинам, у которых имеется высокий риск спонтанной овуляции, начиная с 2-3 дня цикла. Для отслеживания динамики роста проводится постоянный УЗИ-контроль. Как только фолликул вырастает до 14-15 мм, женщине вводится антагонист гонадотропин-релизинг гормона, чтобы приостановить синтез лютеинизирующего гормона и, следовательно, сам процесс овуляции. Для оптимального дальнейшего развития фолликула назначается прием фолликулостимулирующего гормона в течение нескольких дней. По итогам УЗИ, если размер фолликула достиг 18 мм, врач-репродуктолог вводит пациентке гормон ХГЧ, и спустя 35 часов проводится пункция яичника для дальнейшего проведения процедуры искусственного оплодотворения.
Протокол ЭКО с минимальной стимуляцией

Все протоколы ЭКО начинаются с консультации врача-репродуктолога на 2-3 день цикла. На приеме врач делает УЗИ органов малого таза и принимает окончательное решение о виде протокола.
Чем отличается ЭКО в естественном цикле от ЭКО с минимальной стимуляцией или модифицированного протокола ЭКО
В протоколе с минимальной стимуляцией используются меньшие дозы гонадотропинов, чем в классическом протоколе ЭКО, как следствие, отмечается более спокойный ответ яичников.
Все 3 вида протоколов сопровождаются меньшим числом полученных бластоцист, поэтому пациенткам надо быть готовыми к более длительному лечению.
Помимо важных и очевидных преимуществ, все-таки ЭКО в естественном цикле имеет и свои недостатки.
Основные недостатки ЭКО в ЕЦ
- Главный минус – относительно низкая вероятность получения эмбриона, пригодного к переносу
- Получение небольшого количества клеток
- Высокие риски неполучения клеток или получения эмбрионов плохого качества
- Отсутствие запаса яйцеклеток для криоконсервации
- Необходимо чаще посещать репродуктолога и делать УЗИ–фолликулометрию.
Подготовка
Подготовка к проведению процедуры ЭКО в естественном цикле аналогична подобной процедуре в ее классическом варианте. В частности, сначала пациентке необходимо пройти комплекс лабораторной и инструментальной диагностики. Состав диагностических обследований определяет врач в ходе первичной консультации.
Рождение ребенка – это ответственный шаг для обоих родителей, поэтому и к проведению ЭКО должны подготовиться оба родителя, чтобы здоровье будущего малыша было отличным и крепким.
Также подготовка к проведению ЭКО включает изменение образа жизни будущих родителей, а именно:
- отказ от вредных привычек, в первую очередь курения и алкоголя
- минимизация стрессовой нагрузки на организм
- профилактика инфекционных заболеваний
- правильное и полноценно питание
- здоровый образ жизни
- позитивный настрой
Все эти меры в комплексе значительно повышают шансы на успех.
Рекомендации после ЭКО в ЕЦ без стимуляции
Важным фактором, влияющим на успешный результат ЭКО, является неукоснительное соблюдение пациенткой рекомендаций после проведения процедуры.
В течение первых 3-х дней после проведения ЭКО женщине необходимо:
- постараться создать для себя максимально щадящий режим
- полностью отказаться от половой жизни, физических нагрузок
- исключить стрессы
- уделить внимание правильному питанию, отказавшись от жареной и соленой пищи
- полноценно высыпаться
- отказаться от посещения бани и сауны
В случае возникновения сильных болей и появления кровотечения необходимо срочно вызвать врача или обратиться за помощью в клинику.
Уже для многих пар ЭКО в естественном цикле стало началом новой жизни вместе с любимым малышом. В этом вам помогут высокопрофессиональные специалисты Института репродуктивной медицины REMEDI. Здесь оказывают качественную и полноценную помощь. Также врачи клиники REMEDI имеют большой опыт ведения беременности после ЭКО. Выбрав клинику REMEDI, вы можете быть уверены, что ваш врач всегда будет с вами на связи, ответит на все волнующие вопросы, прием у специалиста не ограничен по времени, а значит, будущая мама всегда может получить от врача-гинеколога и специалиста УЗИ подробную информацию о здоровье будущего малыша.
*Перенос пациенты еще называют подсадка эмбриона
Состав и стоимость программы ЭКО в естественном цикле
Цена на программу ЭКО в естественном цикле включает все необходимые консультации и манипуляции врачей, а также пребывание в стационаре для проведения пункции и переноса.
ЭКО — это оплодотворение яйцеклетки вне организма женщины — в пробирке. Лечебная процедура ЭКО состоит из нескольких этапов.
ЭКО было создано для лечения трубного бесплодия. В настоящее время с помощью ЭКО могут эффективно лечиться практически все формы бесплодия, не поддающиеся лечению другими методами.
Существуют различные варианты индукции суперовуляции. Раньше она проводилась кломифеном в сочетании с препаратами человеческого менопаузального гонадотропина (чМГ).
Возможно ли проведение ЭКО без стимуляции яичников в естественном менструальном цикле? Когда и как часто используется такой подход?
Раньше пункция фолликулов и забор яйцеклеток проводились через переднюю брюшную стенку (трансабдоминально) при лапароскопии.
В день пункции фолликулов супружеская пара приходит вместе. Муж сдает сперму. Обязательным условием является предварительное трехдневное воздержание от половой жизни.
После оплодотворения начинается развитие эмбрионов путем деления, и ко дню переноса эмбрионы состоят уже из нескольких клеток.
Можно ли по существующим методикам оценки качества эмбриона сделать уверенный прогноз на наступление и исход беременности?
После ЭКО частота наступления многоплодной беременности выше, чем обычно (1 % при спонтанных беременностях), и составляет около 24 %.
При многоплодной беременности чаще случаются выкидыши и преждевременные роды. Известно, что у недоношенных малышей бывает очень много проблем, в том числе угрожающих жизни. И чем больше число плодов, тем выше риск.
Дело в том, что накопленный опыт свидетельствует, что при переносе одного эмбриона частота многоплодия падает в 10 раз (но не исключается полностью), а вероятность наступления беременности снижается в 2 раза.
Есть несколько показателей эффективности программ ЭКО.
Успех в ЭКО зависит от очень многих факторов: возраста супругов (гистограмма 2), причин и длительности бесплодия, реакции яичников на стимуляцию, количества и качества созревших в фолликулах яйцеклеток, качества спермы.
Влияние возраста на результат лечения отрицательное.
Если беременность не наступила в первой попытке, это не означает, что положительный результат невозможен в будущем. На сегодня специалисты пришли к заключению, что о неудачном лечении можно говорить только после третьей безуспешной попытки ВРТ.
К сожалению, в экстракорпоральном оплодотворении (ЭКО) и других программах вспомогательных репродуктивных технологий (ВРТ) ни наступление беременности, ни успешный исход ее не могут быть гарантированы.
Психологическое состояние пациентки во многом определяет эффективность лечения любого заболевания, в том числе и бесплодия методом ЭКО.
Каким способом можно улучшить психологическое состояние и создать необходимые условия для успешного лечения методом ЭКО?
С целью улучшения психологического состояния и создания благоприятных условий для наступления беременности в процессе подготовки к ЭКО является консультация психотерапевта, владеющего специально адаптированными для этой задачи психотерапевтическими методиками.
Как и любая медицинская манипуляция процедура ЭКО может вызвать ряд осложнений.
Синдром гиперстимуляции яичников (СГЯ) — это осложнение, возникающее вследствие гормональной стимуляции яичников, которая проводится при подготовке к ЭКО.
Операционная травма при трансвагинальной пункции фолликулов минимальна и связана только с проколом тканей иглой.
Частота возникновения внематочной беременности при ЭКО колеблется от 3 до 5 %. До недавнего времени единственным методом ее лечения была хирургическая операция — удаление маточной трубы.
ИКСИ — это введение с помощью специальных микроманипуляторов одного сперматозоида прямо в цитоплазму яйцеклетки.
ПИКСИ/PICSI — это аббревиатура от английского Petri Dish ICSI, буквально означает чашка Петри для ИКСИ.
Эти программы являются вариантами программы ИКСИ. Проводят их при отсутствии сперматозоидов в эякуляте (азооспермии). Необходимые для инъекции в яйцеклетку сперматозоиды извлекают при пункции яичка (ТЕСА) или придатка яичка (МЕСА).
Эта процедура проводится при многоплодии после 10-недельного срока беременности с целью предупреждения невынашивания, вероятность которого в этих случаях в 3–4 раза выше, чем при беременности одним плодом.
В настоящее время в мировой научной литературе нет сведений об исследованиях, выполненных на уровне требований доказательной медицины, посвященных этому вопросу.
В каких случаях целесообразно провести расширенное обследование свертывающей системы крови при подготовке к программам ВРТ?
Следует подчеркнуть, что заключение по состоянию свертывающей системы крови и необходимости какой либо коррекции должен делать врач гематолог.
Нет, процедура абсолютно безболезненная, по ощущениям схожа с обычным осмотром гинеколога зеркалами при взятии мазков.
Никаких новых или особенных ощущений вы испытывать не будете.
Современные технологии позволяют определить пол будущего ребенка в результате исследования клетки эмбриона, но для выбора, какой эмбрион переносить, нужны медицинские основания.
Процедура занимает 3–4 недели.
Обычно пациентки посещают клинику за время лечения в среднем 5 раз. Количество посещений может варьировать и определяется врачом с учетом многих факторов, в том числе и особенностями реакции организма.
Наше государство предусмотрело освобождение от работы с момента начала лечения. Нельзя работать в день пункции яичников и желательно не работать после переноса эмбрионов до теста на беременность.
Строгий постельный режим не требуется, необходимо лишь ограничение физических нагрузок.
Половая жизнь во время лечения возможна, воздержание необходимо за 2–3 дня до пункции, нельзя в день пункции, после переноса эмбрионов рекомендуется половой покой до получения результатов анализа на беременность.
Строго выполнять назначения и рекомендации врача.
Обычно через 2–3 менструальных цикла.
Витамины полезны всем и всегда, но назначение их должно быть сделано врачом.
Делают, но избыточный вес — это фактор, который снижает шансы на успех и повышает шансы осложнений во время беременности и в родах.
Гарантируется, это требование Закона.
Контроль оплодотворения обычно проводится через 12–18 часов.
Условия передачи информации
Я подтверждаю свое согласие на передачу информации в электронной форме анкеты (в том числе персональных данных) по открытым каналам связи сети Интернет. Я подтверждаю свое согласие на передачу информации в электронной форме анкеты (в том числе персональных данных) по открытым каналам связи сети Интернет. Я подтверждаю свое согласие на передачу информации в электронной форме анкеты (в том числе персональных данных) по открытым каналам связи сети Интернет.
Я подтверждаю свое согласие на передачу информации в электронной форме анкеты (в том числе персональных данных) по Интернет.
Я подтверждаю свое согласие на передачу информации в электронной форме анкеты (в том числе персональных данных) по открытым каналам связи сети Интернет. Я подтверждаю свое согласие на передачу информации в электронной форме анкеты (в том числе персональных данных) по открытым каналам связи сети Интернет.
Экстракорпоральное оплодотворение
Именно ЭКО стало прорывной технологией в лечении бесплодия. В настоящее время это словосочетание известно большинству людей, ибо получило широкое распространение. Означает оно оплодотворение вне тела матери: эмбрион получают в лаборатории (не в пробирке, как считают многие, а в специальной чашке с лунками), культивируют его 72-144 часа и затем переносят в матку, где он и развивается.
Как известно, в естественных условиях в организме женщины созревает одна яйцеклетка (крайне редко – две). Именно они и получает шанс на продолжение рода – оплодотворение и образование эмбриона. С этого и начиналось ЭКО: поначалу получали ту самую единственную яйцеклетку из единственного фолликула (пузырька на яичнике, в котором яйцеклетка зреет), оплодотворяли и переносили эмбрион в матку. Результаты, конечно, были неважными: процент забеременевших был низким. Однако, для женщин, которые первыми шли на процедуру, это был единственный шанс, так как новая процедура предлагалась тм, у кого не было маточных труб и, соответственно, никаких шансов забеременеть естественным путем.
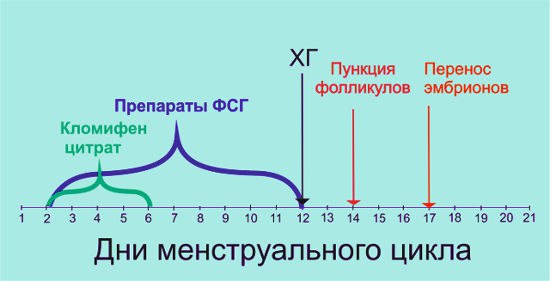
С тех пор развитие фармакологии привело к появлению гонадотропинов – гормонов, способных стимулировать рост не одного, а нескольких (иногда десятков) фолликулов и получению большего количества яйцеклеток (ооцитов). Параллельно развивалась и эмбриология, получившая возможность длительного (до 5-6 дней) культивирования эмбрионов, замораживания, проведения генетических исследований и т.д. появилось множество разновидностей ЭКО: от ЭКО в естественном цикле до длительных схем с генетической диагностикой по определенным генам родителей с целью исключения возможности рождения ребенка с наследственными и спонтанными генетическими заболеваниями.
Какие ооциты получают при стимуляции
С момента достижения величины 2-5 мм фолликулы становятся чувствительными к ФСГ (фолликулостимулирующему гормону, он вырабатывается в нашем организме) и вступают в фазу гормонозависимого роста. В естественном менструальном цикле в ходе гормонзависимой фазы роста антральные фолликулы имеют различное количество рецепторов к ФСГ и ЛГ. Из многих фолликулов происходит отбор 5-10 (иногда и десятков) фолликулов, несущих достаточное количество гормональных рецепторов. Эти фолликулы и составляют когорту потенциально овуляторных (будущих доминантных) фолликулов. Именно эти фолликулы можно простимулировать, вводя в организм ФСГ. При естественном развитии событий фолликул, клетки которого несут наибольшее количество рецепторов к ФСГ, становится доминантным и ооцит, содержащийся в нем получает шанс к опллодотворению. Каждый цикл рекрутируется (начинает расти) множество фолликулов (до 8 000), среди них выбирается один доминантный, а остальные подвергаются атрезии, то есть отмирают.

Виды стимуляции при ЭКО
В данной статье мы рассмотрим ЭКО со стимуляцией (есть варианты без стимуляции, но это другая история). Итак, пациентка обследована и подготовлена к ЭКО. Стимуляция должна быть начата с 1-2го дня менструального цикла (редко позже), ибо именно в этот момент и идет выбор доминантного фолликула (помните, как всё устроено?). Любая стимуляция – это введение гормона ФСГ. Репродуктологу необходимо определить:
- можно ли начать стимуляцию без предварительной подготовки организма или подготовка нужна;
- какой/какие из гонадотропинов (гормональных лекарств для стимуляции) назначить;
- в какой ежедневной дозировке нужно вводить препарат пациентке;
- Как часто проводить ультразвуковой контроль роста фолликулов (т.н мониторинги).
Если гонадотропины назначаются без предварительной подготовки организма, протокол называется коротким, если подготовка проводится и стимуляция назначается только после неё – протокол называют длинным.
Цель стимуляции – получение возможно большего количества ооцитов. Но на этом пути возможны проблемы: если один из фолликулов (обычно это тот, который готов был стать доминантным) совулирует (лопнет), это нарушит состояние остальных, и поучение из них ооцитов станет проблематичным, либо полученные ооциты будут повреждены. Для предотвращения этой ситуации вводят лекарство (тоже гормональное), которое предотвращает нежелательную овуляцию.
Таких препаратов 2 класса:
1.Антагонисты релизинг-фактора. Это вещества, которые подавляют овуляцию, назначаются по достижении фолликулами размера 14мм (раннее назначение может остановить рост).
2.Агонисты релизинг фактора. Вещества другого профиля назначаются одновременно с гонадотропинами для стимуляции и в начале усиливают их действие. Но ближе к концу стимуляции они оказывают обратное действие – тормозят овуляцию. Применяются как в коротком, так и в длинном протоколе.
Короткий протокол ЭКО
Сколько же дней длится короткий протокол ЭКО? Начинают на 1-2й день менструального цикла (собственно, во время менструации). Обязателен осмотр врача и УЗИ! При наличии высокого овариального резерва и опасности гиперстимуляции – назначают протокол с антагонистами, в остальных случаях – возможен протокол как с антагонистами, так и с агонистами.
Схема короткого протокола ЭКО по дням приведена ниже.
Сколько длится стимуляция в коротком протоколе ЭКО? Средняя длительность стимуляции 9-11 дней, пункция яичников – на 11-13й дни. В конце стимуляции (за 34-36 часов) назначается триггер финального созревания фолликулов (именно он делает ооциты доступными для получения). Ниже – короткий протокол ЭКО по дням.

Короткий протокол ЭКО по дням с антагонистами.
ТВП – пункция, аГНРГ – агонисты, ЭТ – перенос эмбриона

Протокол с антагонистами, обозначения те же.
Преимущества короткого протокола ЭКО
Короткий протокол ЭКО назначается пациентам с риском гиперстимуляции, с низким овариальным резервом, пациентам с нормальным резервом, не отягощенным гинекологическими заболеваниями, требующими подавления функции яичников (например, при мужском факторе бесплодия). Он:
- длится недолго и практически не отражается на самочувствии;
- при правильной дозировке препаратов позволяет предотвратить гиперстимуляцию;
- легче переносится женщиной, так как, по сути, не нарушает естественный ход событий.
Подробно разбирая короткий протокол ЭКО по дням, можно сказать, что то, сколько длится стимуляция, зависит от овариального резерва и от точного подбора вида и дозы препарата (гонадотропина). А, значит, и от мастерства репродуктолога, ведущего протокол.


Аншина Маргарита Бениаминовна
Скидка 50% на первичный прием репродуктолога
Заполнив анкету для будущих родителей, вы сэкономите время врача на первичном приеме, поэтому он будет для вас стоить 50% от обычной цены.

Чтобы экстракорпоральное оплодотворение прошло успешно, требуется достаточное количество яйцеклеток. Например, по некоторым данным, чтобы получить один эмбрион, у женщины в возрасте до 35 лет в среднем нужно 9 половых клеток, после 35 лет – 12, после 37 лет – 16.
Однако во время естественной овуляции созревает лишь один фолликул с ооцитом. Чтобы получить больше, нужна стимуляция гормональными препаратами.
Можно, конечно, обойтись и без гормонов – провести ЭКО в естественном цикле. Но шансы на наступление беременности при этом будут очень малы.
В зависимости от схемы введения препаратов существуют два основных протокола ЭКО – длинный и короткий. Их продолжительность, соответственно, составляет около 6 и 4 недель. Часто женщины спрашивают у врачей-репродуктологов: какой протокол лучше?
Видимо, если бы один из них был идеален во всех отношениях, то в клиниках применяли бы только его. Но на деле в каждой схеме есть свои нюансы, преимущества и недостатки. Давайте разбираться.
Длинный протокол
Ключевая особенность этой схемы гормональной стимуляции в том, что в ней есть подготовительный этап – регулирующая фаза. Она начинается за неделю до последнего дня менструального цикла. Во время нее вводят препарат, подавляющий выработку фолликулостимулирующего и лютеинизирующего гормонов. Применяют агонисты гонадотропин-рилизинг-гормона (ГнРГ): бусерелин, лейпрорелин, трипторелин, либо его агонисты: цетрореликс, ганиреликс. С помощью этих препаратов останавливают менструальный цикл.
Обычно регулирующая фаза продолжается 10–15 дней. Когда она завершается, выполняют ультразвуковое исследование яичников и анализ крови на эстрадиол. Нужно, чтобы в яичниках не было фолликулов диаметром более 15 мм, и чтобы уровень эстрадиола не превышал 50 пг/мл.
На 2–7-й день менструального цикла начинается фаза стимуляции. Женщине вводят препараты фолликулостимулирующего гормона. Они способствуют созреванию фолликула в яичнике. При этом женщина продолжает получать агонисты ГнРГ, но их доза снижается. По-прежнему периодически проводят УЗИ и анализы на уровень эстрадиола. Фаза стимуляции продолжается 8–12 дней, и во время нее выполняют от 4 до 6 ультразвуковых исследований.
Признаки того, что можно переходить к следующему этапу:
- если взять любые три фолликула, то их средний диаметр будет больше 20 мм;
- толщина эндометрия (слизистой оболочки матки) более 8 мм;
- достаточно высокий уровень эстрадиола.
Преимущества и недостатки длинного протокола
Длинный протокол позволяет полностью контролировать процесс созревания фолликулов. При этом удается избежать преждевременной лютеинизации – состояния, из-за которого ухудшается качество ооцитов и эмбрионов, снижается вероятность наступления беременности после оплодотворения. С помощью длинного протокола можно получить максимальное количество яйцеклеток. Он является оптимальным выбором для женщин с некоторыми гинекологическими заболеваниями, а также при плохом качестве яйцеклеток, полученных во время короткого протокола.
Есть и некоторые недостатки. При длинном протоколе существенно повышается риск развития синдрома гиперстимуляции яичников, когда они слишком сильно реагируют на высокие уровни гормонов. Чаще всего это осложнение протекает в легкой форме: беспокоят небольшие боли в животе, отмечается вздутие живота, женщину беспокоит тошнота, рвота, диарея. Тяжелый синдром гиперстимуляции яичников по время ЭКО встречается крайне редко.
Риск этого осложнения минимален, если гормональную стимуляцию проводит опытный врач, который применяет современные препараты и тщательно подбирает их дозы.
Кроме того, препараты, которые применяются во время регулирующей фазы, могут вызвать такие симптомы, как перепады настроения, приливы, постоянное чувство усталости, нарушение сна, головные боли, потливость по ночам.
В каких случаях применяют длинный протокол?
Длинный протокол ЭКО с регулирующей фазой оптимален в следующих случаях:
- возраст женщины младше 35 лет;
- избыточная масса тела;
- низкий риск синдрома гиперстимуляции яичников;
- избыток мужских половых гормонов в организме (гиперандрогения);
- миома матки, эндометриоз и некоторые другие гинекологические заболевания;
- низкое качество яйцеклеток, полученных во время короткого протокола.
Короткий протокол

Короткий протокол ЭКО совпадает с естественным менструальным циклом. Его главное отличие от длинного в том, что нет регулирующей фазы – начинают сразу со стимуляции суперовуляции. Весь протокол занимает 4 недели (25–32 дней), а гормональная стимуляция продолжается 10–12 дней.
Стимуляцию начинают на 3–5-й день менструального цикла. Проводят ультразвуковое исследование, чтобы убедиться, что слизистая оболочка матки истончилась после менструации, затем женщина начинает получать препараты фолликулостимулирующего гормона. Одновременно назначают агонисты ГнРГ, обычно в виде спрея для носа. В процессе стимуляции женщина каждые 2–3 дня проходит контрольные УЗИ и сдает анализы на гормоны.
Показатели того, что стимуляция прошла успешно в короткой фазе:
- средний размер фолликулов более 18 мм;
- толщина слизистой оболочки матки более 8 мм;
- уровень прогестерона увеличился в три раза по сравнению с начальным значением.
После этого можно вводить ХГЧ и переходить к сбору ооцитов.
Преимущества короткого протокола
В ходе короткого протокола женщина получает меньше препаратов, снижается стоимость гормональной стимуляции. Ниже риск развития синдрома гиперстимуляции яичников.
Недостаток короткого протокола в том, что во время него удается получить меньшее количество ооцитов. Фолликулы могут созревать в разное время, может произойти преждевременная лютеинизация.
В каких случаях применяют короткий протокол?
Этой схеме отдают предпочтение в следующих случаях:
- возраст женщины старше 35 лет;
- высокий риск синдрома гиперстимуляции яичников;
- синдром поликистозных яичников;
- отсутствие ответа или низкое качество яйцеклеток в длинном протоколе;
- желание женщины снизить продолжительность гормональной стимуляции и риск побочных эффектов.
Как видите, однозначного ответа на вопрос о том, какой протокол ЭКО лучше – длинный или короткий – нет. Тут нужен индивидуальный подход, важно учитывать некоторые нюансы. Оптимальный выбор поможет сделать врач после консультации и обследования. Важно найти хорошего репродуктолога, который предоставит всю необходимую информацию, подробно опишет плюсы и минусы. Современные гормональные препараты, оптимальный выбор их дозировок и схем введения делают гормональную стимуляцию максимально безопасной процедурой.

По статистике далеко не всегда первая попытка ЭКО заканчивается наступлением беременности. Именно поэтому для достижения желаемого результата зачастую требуется несколько попыток.
Через сколько времени можно делать повторное ЭКО?
В нашей стране количество попыток ЭКО по ОМС может быть неограниченным. Бездетная супружеская пара имеет право подавать документы на повторный протокол до тех пор, пока долгожданная беременность наконец не наступит.
Через сколько можно делать ЭКО после неудачи? Повторить ЭКО можно уже в следующем месяце, однако врачи рекомендуют выждать хотя бы два-три цикла для того, чтобы восстановить физические силы и морально подготовиться к очередной процедуре.
Опасна ли процедура ЭКО для женщины?
Методика экстракорпорального оплодотворения совершенно не несёт опасности для женского организма – вероятность возникновения онкологии или невозможность зачать естественным путём практически исключены. Но следует помнить, что в ходе манипуляции организм получает внушительные дозы гормональных препаратов, что влечёт за собой изменение в гормональном фоне женщины. Именно поэтому специалисты не советуют проводить ЭКО чаще двух раз в год. Кроме того, лечащему доктору может потребоваться определённое время на выявление истинных причин бесплодия в паре.
Вероятность наступления беременности после второй и последующих попыток ЭКО увеличивается в разы. Это можно объяснить тем, что у лечащего доктора появляется больше времени на изучение причин нанаступления беременности в конкретной паре и возможность выбрать наиболее эффективную методику лечения.

Условия, необходимые для проведения бесплатного ЭКО
Бесплодные пары, которые претендуют на получение возможности провести ЭКО по ОМС, обязаны:
- являться гражданами Российской Федерации и иметь полисы обязательного медицинского страхования;
- иметь прямые показания к использованию данного вида искусственного оплодотворения;
- у обоих партнёров должны отсутствовать какие-либо психические заболевания, которые могут явиться причиной бесплодия;
- возраст партнёров: 22-38 лет;
- пара не должна иметь общих детей.
Анализы и обследования для базовой программы ОМС (г. Москва) - по ссылке
Анализы и обследования для базовой программы ОМС (Московская область) - по ссылке
Итак, через какое время можно делать повторную попытку? Процедуру экстракорпорального оплодотворения можно повторять множество раз. Всё зависит от желания самих супругов и мнения лечащего доктора, который будет принимать решение о целесообразности каждой из последующей попытки.
Услуги клиники В.М. Здановского
Клиника профессора Здановского В.М. занимается лечением всех видов бесплодия. Мы смогли помочь уже множеству бездетных пар зачать и родить долгожданного ребенка – более 8000 малышей появились на свет с помощью вспомогательных репродуктивных технологий. Руководит медицинским центром специалист высшей категории Здановский Валерий Мстиславович – доктор с огромным опытом работы в своей сфере. Наше медицинское учреждение имеет в своем распоряжении не только штат грамотных специалистов, но и современное техническое оснащение, а также собственный стационар и оборудованные по последнему слову операционные залы.
Резюмируя всё вышесказанное, законом на сегодняшний день не установлен определенный лимит на проведение попыток ЭКО по квоте. Супружеская пара имеет право собирать пакет документов с той частотой, которую выберет сама. Безусловно, при этом лучше всего выдерживать определенный интервал, чтобы позволить женскому организму полностью восстановиться и правильно настроиться на успешный исход.
Часто задаваемые вопросы?
При проведении ЭКО используются следующие группы и виды препаратов: 1. Блокаторы. - К ним относятся агонисты (аналоги) и антагонисты гонадотропин-рилизинг гормона, увеличивающие вероятность наступления оплодотворения при ЭКО за счет подавления выделения лютеинизирующего гормона (ЛГ). К препаратам - аналогам относятся диферелин, декапептил, люкрин-депо – лейпрорелин, гозерелин, синарел, бусерелин, золадекс. К антагонистам относятся оргалутран, цитрорайд, Цетрореликс. 2. Следующая группа лекарств – это стимуляторы овуляции. Они замещают натуральные гонадотропины, воздействуя на яичники, вызывая рост и созревание фолликулов, и последующую овуляцию. Именно благодаря этим препаратам в одном цикле удается получить несколько яйцеклеток. К этим препаратам относятся мочевые гонадотропины – меногон, пергонал, хумегон, рекомбинатные гонадотропины пурегон, Гонал-Ф, а также непрямые стимуляторы овуляции, такие как клостилбегит. 3-я группа лекарств – триггеры овуляции. Они имитируют или стимулируют выброс лютеинизирующего гормона, благодаря чему происходит овуляция. К этим препаратам относятся Хорагон, Профази, Прегнил. 4-ая группа препаратов выполняет поддержку функции желтого тела и назначаются для поддержки лютеиновой фазы после переноса эмбрионов. К ним относятся такие препараты как Дюфастон, Прогестерон, Хорагон. Помимо этого, по показаниям лечащий врач может назначить прием таких препаратов как Эстрофем, Прогинова, Метипред, Дексаметазон. Достаточно часто назначаются низкомолекулярные гепарины, такие как клексан, фраксипарин, препятствующие свертываемости крови. Для кратковременного наркоза при пункции яйцеклеток обычно используют Диприван.
Стимуляция овуляции перед ЭКО не проводится женщинам с воспалительными процессами в яичниках и матке, при наличии спаек в маточных трубах, а также пациенткам, чей возраст выше 40 лет.
Мировая статистика показывает, что к агрессивным внешним факторам, в том числе и к криоконсервации, более устойчивы женские эмбрионы.
При естественной здоровой беременности число полового соотношения новорожденных практически совпадает: на 49% девочек приходится 51% мальчиков.
При криопротоколе ЭКО на свет чаще появляются девочки. Специалисты области ВТР предполагают, что эмбрионы мужского пола плохо переносят процесс заморозки и её дальнейшей разморозки и в целом менее устойчивы к повреждениям, чем женские эмбрионы. Причина этого феномена на сегодня медициной не выявлена.
Читайте также:

