Напишите историческую справку в чем заключается тайна переливания крови кем как и когда она была
Обновлено: 28.04.2024
Двести лет назад произошло знаменательное событие: первое успешное переливание крови от человека к человеку. С тех пор медицина далеко ушла вперед, но по-прежнему жизни людей зависят от того, придут ли доноры в ОПК.
В начале XIX века молодой лондонский акушер Джеймс Бланделл решил исследовать, чем можно помочь женщинам с послеродовыми кровотечениями. После опытов на животных Бланделл понял, что успех возможен, если быстро перелить кровь от одного организма другому — сейчас это называют прямым переливанием. В 1818 году он провел первое известное успешное переливание от человека к человеку: роженице была перелита кровь ее мужа. Именно с тех пор ведется отсчет истории донорства, а значит, нынешний год — юбилейный.
История переливаний крови в России началась немного позже: петербургский акушер Андрей Вольф успешно перелил роженице кровь ее мужа по методике Бланделла в 1832 году. Мы почти ничего не знаем про Вольфа, но знаем, где и когда было проведено это переливание, и в честь этого события отмечаем 20 апреля как День донора в России.
Нынешние методики далеко ушли от прежних. Но идея донорства осталась той же: один человек добровольно жертвует свою кровь ради спасения другого. И сегодня, рассказывая про историю донорства, мы хотим напомнить именно об этом: никакие технологии не заменят человеческого стремления помогать.
Ранняя история
С древних времен люди догадывались о значении крови для организма. Но не было никакого представления о том, как ее правильно использовать в медицине. Возможность поставить дело на научную основу появилась только после 1628 года, когда Уильям Гарвей сформулировал теорию кровообращения. Как водится, первые опыты провели на животных, а потом во Франции и Англии были даже попытки переливать кровь от животных человеку. Но из-за тяжелых осложнений вскоре последовал запрет на такие переливания. Следует заметить, что переливание в ту пору было очень сложной процедурой: не было ни игл для внутривенного введения, ни шприцев. Все это было изобретено позже.
Группы крови
До XX века переливание крови было крайне рискованным делом. И сейчас мы понимаем, что случаи успешных переливаний в ту пору были результатом большой удачи. Ведь люди не имели понятия о том, что кровь разных людей может быть несовместимой. Три различные группы крови открыл в 1900 году австрийский физиолог Карл Ландштейнер, и это стало поворотной точкой в развитии трансфузиологии: впервые стало ясно, что донора нужно подбирать по принципу совместимости с реципиентом. Открытие Ландштейнера послужило основой для главной системы групп крови (ABO), которую мы используем и поныне. Правда, сам Ландштейнер не обнаружил четвертую, самую редкую, группу: это сделали его ученики. Кстати, почти одновременно группы крови были охарактеризованы и другими учеными. Так, в России мы часто используем для групп не обозначения О, А, В, введенные Ландштейнером, а обозначения в виде римских цифр, введенные чехом Яном Янским.
Другая важная система классификации крови была открыта в 1937–1940 годах. Это всем известный резус-фактор. Сейчас уже известно более 30 систем групп крови, но при переливаниях, как правило, учитываются лишь немногие из них.
Начало истории организованного донорства
Первую половину XX века называют героической эпохой в развитии трансфузиологии. И, увы, как это часто бывает, одним из двигателей прогресса стала большая война, когда необходима была кровь для спасения раненых.
История регулярных переливаний крови началась с Первой мировой войны: так, в Англии была организована первая мобильная станция переливания. А в 1922 году в Лондоне создается первая служба крови под эгидой Красного Креста. В межвоенный период донорские организации и банки крови стали возникать во многих странах; когда стало ясно, что еще одна большая война не за горами, этот процесс сильно ускорился.
Другое важнейшее достижение времен Первой мировой — возможность консервировать донорскую кровь. Из-за быстрого свертывания крови вне тела переливания первоначально могли производиться только напрямую, через шприц или даже через сшивание кровеносных сосудов. Изучение свертывания крови и открытие в 1914–1915 годах первых антикоагулянтов (веществ, предотвращающих свертывание) привели к настоящей революции в трансфузиологии. И прямые переливания стали уходить в прошлое.
Постепенно переливания крови превратились из единичных событий в рутинные процедуры. Так, в 1938 году в Нью-Йорке уже было проведено почти 10 тысяч переливаний; Лондон и Париж ненамного отставали.
А что же у нас на родине? Первое научно обоснованное переливание с учетом групп крови было проведено в Советской России еще в 1919 году. А в 1926 году даже был создан первый в мире институт переливания крови под руководством А.А. Богданова (впоследствии — Гематологический научный центр). В ту пору там велись и весьма необычные исследования — сам Богданов пропагандировал идею обменного переливания крови с целью омоложения и связывания коммунистов кровными узами (и погиб в ходе одного из своих экспериментов). Другой советский опыт тех времен, который кажется сейчас нам очень странным, — это переливания трупной крови. Но одновременно в стране были созданы и настоящие основы Службы крови, впоследствии спасшей множество жизней, — от первых банков крови до пропаганды и стимуляции донорства.
Цельная кровь или компоненты?
В те времена больным и раненым переливали только цельную кровь. Не было не только понимания, что в разных ситуациях нужны разные компоненты крови (эритроциты, плазма, тромбоциты), — не было и технологий разделения.
Технологии стали появляться во время и после Второй мировой войны. В 1940 году в США был открыт метод выделения белков плазмы крови, таких как альбумин, — и уже в следующем году альбумин был использован при лечении солдат, получивших тяжелые ожоги при атаке японцев на Перл-Харбор. Следующий важнейший шаг — изобретение центрифуги для разделения клеток. Первый клеточный сепаратор появился в 1951 году, и затем его конструкция не раз совершенствовалась. Врачи стали разделять цельную кровь на компоненты, которые хранятся и применяются отдельно. А начиная с 70-х годов XX века стала развиваться еще одна технология — аферез, то есть метод целенаправленного сбора у донора только необходимого компонента крови, такого как тромбоциты или плазма.
Платно или бесплатно?
Должны ли доноры получать компенсацию за сданную кровь? Этот вопрос не раз возникал за последние 100 лет, и на него давались разные ответы.
Сейчас во многих странах Запада переход на безвозмездное донорство уже практически произошел, а кое-где платное донорство просто запрещено законом. Понятно, что пока далеко не все страны готовы отказаться от платы за донорство: этот переход зависит от общего уровня благосостояния и не может быть резким. Тем не менее к нему необходимо стремиться.
Можно ли чем-то заменить донорскую кровь?
Идея заменить донорскую кровь искусственным продуктом выглядит очень привлекательной: исключена опасность передачи инфекций, не надо учитывать группу крови, упрощаются хранение и транспортировка, можно лечить даже тех людей, которым религия запрещает переливания чужой крови. Но однозначно успешных продуктов пока не появилось, а те, что есть, дорого стоят, неудобны и довольно токсичны, хотя в определенных случаях и могут быть полезны.
Еще более заманчиво было бы научиться искусственно выращивать клетки крови из стволовых клеток. Появляются публикации о первых успехах в этом направлении, но до клинического применения пока еще далеко.
Но в целом пока без донорской крови не обойтись. И потребность в ней только растет с развитием медицины.
История переливания крови весьма драматична, а подчас и трагична. Она сопровождалась многочисленными взлетами и падениями – от обожествления этого метода до государственного запрета его применения.
В древности для лечения больных использовали кровь животных. Еще Гомером было описано применение крови жертвенных животных. Долгие столетия считалось, что кровь — это чудодейственная жидкость, применение которой продлевала жизнь на многие годы, что выпитая кровь способна заменить человеку ту кровь, которую он потерял в результате ранения или болезни. Одиссей, пытаясь вернуть умершему пророку Тирессию сознание и дар речи, дал его тени выпить кровь черного барана. Вслед за египетскими войсками шли стада баранов, кровь которых использовали для лечения раненых.
Гиппократ рекомендовал больным, страдавшим заболеваниями с нарушением психики, пить кровь здоровых людей.
В сочинениях Плиния и Цельса встречаются истории о том, что пожилые люди с целью омоложения принимали кровь умирающих гладиаторов. Известен случай, когда папа Иннокентий VIII, достигнув преклонного возраста, тщетно пытался вернуть себе силу и молодость, употребив напиток, приготовленный из крови трех десятилетних мальчиков.
Древнегреческий царь Константин, страдавший проказой, использовал кровь для принятия лечебных ванн.
В средние века и на заре эпохи Возрождения переливание крови в сосуды человека не применяли. На основании представлений о движении крови в организме, переливание крови не могло получить правильного теоретического обоснования и рационального практического применения.
Вслед за открытием Гарвея появились новые методы введения лекарств – инъекции и вливания, сыгравшие важную роль в практических попытках переливания крови. Методика вливания в кровяное русло разрабатывалась учениками Гарвея. У них же зародилась научно обоснованная идея переливания крови. Первый успешный опыт переливания крови на животных проделал в 1665 году лондонский анатом Ричард Лоуэр. Он перелил кровь собаке: выпустив из ее шейной вены кровь, он довел собаку до судорог, а затем влил ей кровь другой собаки. Через несколько часов собака ожила и вела себя, как обычно.
Познание гемотрансфузии началось с переливания крови, взятой от животных. В качестве доноров крови использовались, главным образом, собаки и овцы. А переливаемая здоровым и больным людям кровь животных вызывала многочисленные, в том числе смертельные осложнения.

Первое переливание крови человеку от животных произвел профессор математики, философии и медицины Сорбонны французский ученый Жан Батист Дени. Познакомившись материалами Ричарда Лоуэра, он в том же 1665 г. повторил опыты на собаках, а через год 15 июня 1667 г. он влил больному, страдавшему лихорадкой, 250 миллилитров крови ягненка непосредственно из сонной артерии в вену руки. Опыт закончился удачно.
Результаты первых переливаний крови обнадеживали. Однако, четвертая трансфузия очередному больному закончилась через 2 месяца его смертью и это повлекло за собой определенные исторические последствия – в 1668 г. палата депутатов Франции законодательно запрещает переливание крови от животных человеку. Аналогичный запрет выразил и Британский парламент.
Перерыв в широких клинических и экспериментальных исследованиях по проблеме переливания крови составил около 150 лет.
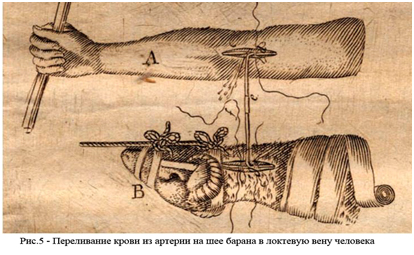
Неудачи переливания гетерогенной крови привели к мысли о возможности переливания только человеческой крови.
В 1818 г., когда известный британский врач и физиолог Джеймс Бланделл доложил на заседании лондонского медико-хирургического общества о переливании крови от человека к человеку, доверие к гемотрансфузиям было восстановлено.К 1818 году он провел серию экспериментов на собаках, а затем 4 успешных гемотрансфузии при акушерских кровотечениях. Но этот успех был 50% на 50% – 4 другие женщины умерли, несмотря на гемотрансфузию, а возможно и благодаря ей.
Бланделл продолжал свои исследования, отмечал достоинства, недостатки, осложнения этого метода и создавал технологию гемотрансфузии. Его первые гемотрансфузии выполнялись шприцем с помощью венесекции. Затем им были сделаны два аппарата для переливания крови под давлением.
Главной заботой врача, писал Бланделл, является наблюдение за техникой трансфузии, которая включает 4 вида контроля: за общим состояние больного, объемом взятой крови, непрерывностью вливания и за состоянием работы сердца.
Бланделл так же отметил основные опасности и осложнения гемотрансфузии – свертывание крови, мешающее ее проведению, воздушную эмболию, несовместимость крови в некоторых случаях. Главным показанием к гемотрансфузии он считал кровопотерю в родах. Бланделл даже собирал кровь из влагалища и успешно реинфузировал ее в вену.
Работами Бланделла и других исследователей было показано, что гемотрансфузия остается экзотическим методом медицины, в котором результат – успешный или фатальный – зависит не от знаний и умений врача, а от случайных еще не познанных факторов. Было известно, что есть совместимые и несовместимые виды крови. В силу этих и многих других причин гемотрансфузия не являлась методом повседневной медицинской практики. Главным и едва ли не единственным показанием к переливанию крови оставалась только острая кровопотеря.
В России первое успешное переливание крови при массивной кровопотере в родах произвел в Обуховской больнице Санкт-Петербурга акушер Андрей Вольф 20 апреля 1832 года.
Всего за период с 1820 по 1870 год в мировой литературе было сообщено о 75 случаях переливания крови.
Параллельно с переливанием крови проводились исследования по внутривенному вливанию различных жидкостей.
Так, в начале 30-х годов 19 века английский врач Томас Лэтта в журнале “Lancet” опубликовал работу о лечении холеры внутривенным вливанием растворов соды. С 1873 по 1881 год американские врачи активно переливали больным молоко, но очень часто наблюдали побочные реакции.

Принципиальные сдвиги в проблеме гемотрансфузии произошли только в начале ХХ века и связаны с развитием учения об иммунитете. Базисом развития современной науки о переливании крови послужило объяснение Карлом Ландштейнером причин агглютинации эритроцитов одного человека сывороткой другого. Ранее этот феномен расценивали как проявление заболевания. В 1901 г. сотрудник Института патологической анатомии университета г. Вены К.Ландштейнер опубликовал результаты исследования взаимодействия эритроцитов и сыворотки крови 22 человек и сделал заключение о существовании трех групп крови О, А и В (Нобелевская премия в 1930 г.). Вскоре в 1902 г. коллеги К.Ландштейнера по университету Альфред Декастелло и Адриано Стурли описали четвертую группу крови АВ.
Эти открытия резко сократили число осложнений после гемотрансфузии и явились первым принципиальным изменением в судьбе гемотрансфузии.
Первую в мире трансфузию с учетом групп крови произвел в 1907 году американский хирург Джордж Крайль (произвел 61 переливание совместимой крови). В этом же году Гектоэн впервые провел перекрестную реакцию между кровью донора и реципиента, чтобы исключить несовместимость. В России первое переливание с учетом групп крови выполнил 23 июня 1919 г. Владимир Шамов в клинике факультетской хирургии Военно–медицинской академии (г.Санкт-Петербург).
Следующей проблемой в переливании крови, которую предстояло решить, было преодоление свертывания крови после изъятия ее из организма донора.
В какой-то степени ее преодолели французские химики Жан-Луи Прево и Жан-Батист Дюма еще в 1821 г. Они обнаружили, что после выпадения фибрина кровь может храниться в жидком состоянии.
Исследования по консервированию крови продолжил В.Раутенберг в 1867 году, доказавший, что добавление минимального количества углекислого натрия может задерживать свертываемость крови, не лишая ее необходимых для переливания свойств.
Для решения проблемы поддерживания донорской крови в жидком состоянии, кроме дефибринирования, разными учеными были предложены различные способы: покрытие трубок и контейнеров для крови парафином, использование антикоагулянтов – сульфат и оксалат аммония, фосфат, сульфат и йодид натрия, сульфарсенол, арсфенамин, гирудин.

Но радикальным явилось внедрение в практику в 1914 г. бразильским врачом Луисом Аготе цитрата натрия для консервирования крови. Цитрат натрия – нетоксичный антикоагулянт, связывающий кальций и тем самым препятствующий свертыванию. Теперь стало возможным сохранять кровь длительное время.
Открытие К.Ландштейнера и внедрение Луисом Аготе антикоагулянта превратили гемотрансфузию из экзотического в доступный в повседневной медицине метод.
Основной толчок к развитию трансфузионной медицины дала 1-я мировая война. Было отмечено, что раненные, которым выполнялось переливание крови благополучно выходили не только из геморрагического, но из травматического шока. Появлялись организованные доноры, рациональная заготовка крови. Количество трансфузий стало нарастать. Назрела необходимость создания специальной службы, занимающейся вопросами заготовки и переливания крови.
Следующий период истории трансфузиологии связан с организацией в 1926 г. в Москве первого в мире Института переливания крови (ныне ГНЦ АМН РФ).
В марте 1928 г. у студента МГУ Л.И. Колдомасова сотрудники Института обнаружили скрытию форму туберкулеза и последствия перенесенной малярии. А.А. Богданов предложил ему произвести взаимный обмен кровью на основании того, что он, как врач с многолетним стажем, имеет сопротивляемость к туберкулезу. Трансфузия могла бы передать Л.И. Колдомасову эту сопротивляемость, избавив его от болезни. У обоих была одинаковая группа крови –О (I) – и вечером 24 марта 1928 г. было проведено взаимное переливание, каждому около литра. Вскоре у обоих развились тяжелые гемолитические осложнения.
Богданов скончался 7 апреля 1928 г. Причина смерти: интоксикация, почечная недостаточность в результате гемолиза донорской крови после несовместимой трансфузии.
Американский профессор Дуглас Хьюстис, исследуя биографию Богданова изучил причины его смерти. Версия о самоубийстве представляется невероятной, версия убийства полностью не исключается. Учитывая, что фатальное переливание было для Богданова уже двенадцатым, скорое всего имело место гемолитическая реакция с анти-Rh-антителами типа IgG. Система группы крови резус была открыта спустя 12 лет – в 1940 году.
В 1932 г. был создан первый в мире банк крови в больнице г. Ленинграда. Вскоре после создания Института ленинградские ученые А.Н.Филатов и Н.Г. Карташевский приобрели мировой приоритет в производстве и применении компонентов крови: эритроцитной массы и плазмы.
Строгое соблюдение инструкций по заготовке и переливанию крови, сделали гемотрансфузию относительно безопасной. Эта процедура приобрела черты чуть ли не универсального метода лечения. Ее стали рекламировать не только для лечения кровопотери и анемии, но и для укрепления сил, питания, борьбы с инфекцией, профилактики различных болезней. И так продолжалось практически до середины 80-х годов, пока эпидемия СПИД радикально не изменила отношение к переливанию крови.
Богатым на события в трансфузиологии оказался 1928 г.:
- гигиеническая комиссия Лиги наций утвердила международную буквенно-цифровую номенклатуру Дунгерна -Гришвельда по обозначению групп крови;
- М.И. Аринкин впервые получил костный мозг методом стернальной пункции;
- А. Н. Филатов первым в СССР обосновал и внедрил реинфузию крови;
- В. Н. Шамов высказал идею о консервации и переливании трупной крови.
В 1937 г. в Париже было основано Международное общество переливания крови (International Socifyof Blood Transfusion, ISBT), Десятью годами позже создается Американская Ассоциация Банка Крови. Эти две организации являются сегодня наиболее авторитетными в мире и играют основную роль в современной трансфузиологии.
Бернард Фантус в 1938 г. впервые использовал фильтрацию крови для удаления свертков и клеточных агрегатов.
В 1940 г. К.Ландштейнер, А.Винер, Ф.Левин описали системы групп крови Резус.
В этом же году Эдвином Коном внедрен метод фракционирования плазмы при помощи этилового спирта. Этот процесс позволил выделять из плазмы крови ее составляющие – различные виды белков. Такие белки как альбумин (белок с мощным осмотическим действием), гамма-глобулин (белок, позволяющий противостоять инфекциям) и фибриноген (белок, участвующий в свертывании крови) становятся доступными для клинического использования. Эффективность переливания белковых препаратов демонстрируется Джоном Эллиоттом.
Великая отечественная война оказала большое влияние на совершенствование не только метода переливания крови, но и на организацию службы крови в целом.
В начале Великой Отечественной войны полевые госпитали планировали централизованно снабжать консервированной кровью, заготовленной в тылу станциями и институтами переливания крови. Но уже к сентябрю 1941 г. выявилось, что централизованные поставки консервированной крови не могут полностью обеспечить потребности этапов медицинской эвакуации. Трудности транспортировки на дальние расстояния поступающей крови длительных сроков хранения приводили к потерям из – за боя посуды. Поэтому были организованы армейские и фронтовые станции переливания крови на базе крупных госпиталей, которые могли накапливать до 200-300 л крови перед боевой операцией.
К концу Великой Отечественной войны на этапах специализированной медицинской помощи стали применять компоненты крови.
В 1945 г. частота переливания крови в медсанбатах достигли 10-12% от числа поступивших раненых в госпитальные базы армии – 7-9%, в госпитальные базы фронта – 13-14%. Всего в военных лечебных учреждениях в годы войны было произведено около 7 млн. гемотрансфузий.
Другими наиболее значимыми открытиями и достижениями в трансфузиологии первой половины ХХ века стали:
Следует отметить, что последние два десятилетия ХХ века ознаменовались открытием новых инфекционных заболеваний, способных передаваться через донорскую кровь – ВИЧ, гепатит С и др. В мировой практике были описаны случаи массового заражения пациентов этими инфекциями. Это привело к коренному перевороту в понимании задач, стоящих перед службой крови, связанных с осознанием высокого риска переливания компонентов крови, с одной стороны, и необходимостью их переливания для оказания помощи пациентам – с другой;
– в 1986 г. в СССР официально признано отсутствие показаний к переливанию цельной консервированной крови, нормативно закреплен переход на гемокомпонентную терапию.
«Многие годы цельная кровь считалась универсальной трансфузионной средой, обладающей многосторонним действием. Результатом этого стало отношение к переливанию цельной крови, как к процедуре несложной, с широким спектром показаний, основанных на предполагаемом заместительном, гемостатическом, стимулирующем, дезинтоксикационном и трофическом механизме ее действия. Столь широкое применение переливаний крови привело к возникновению значительного числа реакций и осложнений, суть которых стала ясной в результате ретроспективного анализа, а также достижений современной иммунологии. В настоящее время переливание крови рассматривается как ответственная операция трансплантации ткани организма со всеми вытекающими из этого последствиями.
- в 1990 г. введено первое определенное тестирование на вирус гепатита С (HCV);
- в 1992 г. начато тестирование донорской крови раздельно на ВИЧ – 1 и ВИЧ -2;
- с начала 90-х годов проводились научные дискуссии о целесообразности удаления лейкоцитов из всех доз компонентов крови – лейкофильтрации. В 1998 – 2000гг. лейкофильтрация, как обязательное условие производства донорских компонентов крови, внедрена в Великобритании, Канаде, Новой Зеландии, Франции, Ирландии, Португалии и Люксембурге, в 2001 году в Германии;
- в 1999 г. в Европе и Америке внедрена технология прямого определения генетического материала вируса СПИДа и гепатита С (NAT) в крови доноров.
В 2001 г. Всемирной организацией здравоохранения одобрены правила инактивации патогенов в плазме, включая валидацию этих процедур, а с 2003 г. процедура инактивации патогенов рекомендована Советом Европы в “Руководстве по приготовлению, использованию и гарантии качества компонентов крови”. В 2007 г. в Канаде состоялась Глобальная консенсус-конференция по инактивации патогенов, рекомендовавшая службам крови внедрять технологии редукции патогенов в компонентах крови в качестве меры защиты от вновь возникающих гемотрансмиссивных инфекций.
В настоящее время служба крови является одним из динамично развивающихся секторов здравоохранения, ориентированным на обеспечение качества, безопасности и доступности трансфузионной помощи. Приоритетными направлениями на современном этапе развития трансфузиологии являются максимальная автоматизация рабочих процессов на основе развития информационных систем, использование высокотехнологичного оборудования, совершенствование системы управления качеством выпускаемой продукции.
Важной составной частью деятельности современной службы крови является обеспечение более тесной взаимосвязи между центром крови и лечебной медицинской организацией с целью повышения прозрачности трансфузионной цепи, изучения последствий использования продуктов донорской крови у реципиента.
Научные достижения последних лет в области трансплантологии открывают новое направление в деятельности службы крови – процессинг и создание банков гемопоэтических стволовых клеток, лабораторное сопровождение операций по трансплантации органов и тканей.
Человечество было убеждено в чудодейственной силе крови с древнейших времен. Еще Гомером описано шестое приключение Одиссея, который, пытаясь вернуть умершему пророку Тирессию сознание и дар речи, дал его тени выпить крови жертвенных животных. Гиппократ был убежден в эффективности лечения душевнобольных с помощью крови здоровых людей.
В сочинениях Плиния и Цельса встречаются истории о том, что пожилые люди с целью омоложения принимали кровь умирающих гладиаторов. Известен случай, когда одряхлевший папа Иннокентий VIII тщетно пытался вернуть себе силу и молодость, употребив напиток, приготовленный из крови трех десятилетних мальчиков.
Кровь употребляли с лечебной целью во время войн. Например, за египетскими войсками всегда следовали стада баранов, кровью которых лечили раненых. Древнегреческий царь Константин, страдавший проказой, использовал кровь для принятия лечебных ванн. Долгие столетия считалось, что выпитая кровь способна заменить человеку ту, что он потерял в результате ранения или болезни.
Система кровообращения в человеческом теле была описана в 1628 году английским ученым Уильямом Гарвеем. Он открыл закон кровообращения, вывел основные принципы движения крови в организме, что через некоторое время позволило приступить к разработке методики переливания крови.
Современные страхи перед медициной, это, возможно, эхо тех времен, когда только появилось переливание крови. Методы двух-трехвековой давности были действительно экзотичны. В 60-х годах XVII века, на заре экспериментов с кровью, европейцы опасались, что переливание крови может стать причиной изменения биологического вида.
К 1667 году лондонских хирургов превзошли французы. Наибольших успехов достиг Жан-Батист Дени, который провел массовую демонстрацию переливания крови на берегу Сены. Дени перелил кровь ягненка больному шестнадцатилетнему мальчику, затем от теленка – сумасшедшему Антуану Моро, прежде незаменимому лакею маркизы де Севинье.
Многочисленные эксперименты приносили наряду с успешными результатами целый ряд неудач. Это привело к тому, что во Франции в 1670 году был принят закон о запрещении трансфузии. За ним последовал и запрет Ватикана (1675 год).
Первое переливание крови от человека человеку провел в 1818 г. англичанин Джеймс Бланделл. Особенность техники, примененной Д. Бланделлом, заключалась в том, что в специально сконструированном аппарате кровь подогревалась и тем замедлялась ее свертываемость. Кроме того, он предлагал вводить кровь медленно, наблюдая за состоянием больного. При появлении какой-либо реакции рекомендовал переливание крови от этого донора прекратить и взять кровь от другого человека.
Настоящим прорывом в практике переливания крови стали эксперименты британского акушера Джеймса Бланделла, который в 1818 году спас жизнь одной из своих пациенток, перелив ей кровь мужа. Много работая над проблемами трансфузиологии, Бланделл изобрел первые удобные инструменты для взятия и переливания крови. В период с 1825 по 1830 год Бланделл произвел 10 трансфузий, пять из которых спасли жизни его пациентам. В 1830-1831 году Джеймс Бланделл опубликовал результаты своих исследований.
Осуществлено это предложение было петербургским акушером Г. Вольфом, который в 1832 году сделал первое в России переливание крови родильнице, погибавшей от кровотечения. Смертельно обескровленная во время родов женщина была спасена. Впоследствии он сделал еще шесть переливаний крови.
Используя изобретенные Бланделлом инструменты, и его методику, российский акушер Андрей Вольф в сумел спасти роженицу с тяжелейшим послеродовым кровотечением. В 1840 году под руководством Бланделла английский врач Сэмюэль Армстронг Лэйн впервые использовал переливание крови для лечения гемофилии.
В 1847 г. сотрудник Московского университета И.М. Соколов сделал первое переливание сыворотки крови человеку с лечебной целью. Переливание было произведено по поводу холеры и закончилось успешно. На Западе эта процедура была повторена только в 30-х годах XX века.
Всего в России 19-го столетия было произведено около 60 лечебных переливаний крови. Развитию этого метода мешало незнание законов совместимости крови и неумение препятствовать ее свертываемости.
Только в 1901 г. венский ученый Карл Ландштейнер открыл три группы крови у людей (за что В 1930 г. был удостоен Нобелевской премии). Спустя год его сотрудники Декостелло и Стурли дополнили ее выделенной четвертой группой. Через несколько лет после этого переливание крови стало массовой процедурой, а главным толчком к развитию процедуры стала Первая мировая война.
В 1902 году коллеги Карла Ландштейнера Альфред де Кастелло и Адриано Стурли добавили к списку групп крови четвертую - AB.
Все эти открытия дали мощный толчок исследованиям в области перекрестной совместимости крови, и уже в 1907 году в Нью-Йорке было произведено первое переливание крови больному от здорового человека, с предварительной проверкой крови донора и реципиента на совместимость. Врач, производивший это переливание, Рубен Оттенберг, со временем обратил внимание на универсальную пригодность первой группы крови.
Последующие годы ознаменовались крупными исследованиями в области предотвращения свертываемости крови – как хирургическим, так и химическим путем, и в области консервирования и хранения крови.
Последующие годы ознаменовались исследованиями в области противодействия сворачиванию крови – как хирургическим, так и химическим путем, а также в области консервирования крови.
Использование раствора цитрата натрия и глюкозы позволил хранить кровь в течение нескольких дней после донации, и таким образом создавать некий ее запас на случай необходимости многочисленных переливаний. Массовые переливания крови впервые применяются во время Первой Мировой войны в Англии.
В нашей стране широкое применение практика переливания крови получила лишь в 20-е годы прошлого века. Первое научно обоснованное переливание крови с учётом её групповой принадлежности в Советском Союзе было сделано 20 июня 1919 г. видным российским и советским хирургом Владимиром Шамовым.
Этому предшествовала большая подготовительная работа по созданию отечественных стандартных сывороток для определения группы крови. Одновременно с введением клинической практики переливания крови стали актуальными и вопросы развития института донорства.
В Википедии написанно:
Виды гемотрансфузии
Интраоперационная реинфузия
Интраоперационная реинфузия — метод, основанный на заборе крови, излившейся в полость (брюшную, грудную, полость малого таза) во время проведения оперативного вмешательства, и последующем отмывании эритроцитов и возвращении их в кровяное русло.
Аутогемотрансфузия
Аутогемотрансфузия — это метод, при котором пациент является для себя одновременно и донором, и реципиентом крови и её компонентов.
Гомологическая гемотрансфузия
Прямое переливание крови
Прямое переливание крови — это непосредственное переливание крови от донора к реципиенту без стабилизации и консервирования.
Непрямое переливание крови
Непрямое переливание крови — это основной метод гемотрансфузии. При таком методе используются стабилизаторы и консерванты (цитратный, цитратно-глюкозный, цитратно-глюкозофосфатный консерванты, аденин, инозин, пируват, гепарин, ионобменные смолы и др.), что дает возможность осуществлять заготовку компонентов крови в большом количестве, а также хранить её длительное время.
Обменное переливание крови
При обменном переливании крови выполняют одномоментно инфузию донорской крови с забором крови реципиента. Чаще всего такой метод применяется при гемолитической желтухе новорожденных, при массивном внутрисосудистом гемолизе и при тяжелых отравлениях.
Компоненты крови
Эритроцитная масса — компонент крови, состоящий из эритроцитов (70-80 %) и плазмы (20-30 %) с примесью лейкоцитов и тромбоцитов.
Эритроцитная взвесь — фильтрированная эритроцитная масса (примесь лейкоцитов и тромбоцитов ниже, чем в эритроцитной массе) в ресуспензирующем растворе.
Эритроцитная масса, отмытая от лейкоцитов и тромбоцитов (ЭМОЛТ) — трёх- и более кратно отмытые эритроциты. Срок годности не более 1 суток.
Размороженные отмытые эритроциты — эритроциты, подвергшиеся криоконсервации в глицерине при температуре −195°С или −80°С. В замороженном состоянии срок годности не ограничен (согласно нормативным документам — 10 лет), после разморозки — не более 1 суток (повторная криоконсервация не допускается).
Гранулоциты представляет собой трансфузионную среду с большим содержанием лейкоцитов. Срок хранения — 24 часа.
Тромбоцитный концентрат — суспензия (взвесь) жизнеспособных и гемостатически активных тромбоцитов в плазме. Её получают из свежей крови методом тромбоцитофереза. Срок хранения — 5 дней при условии непрерывного помешивания.
Плазма — жидкая составляющая крови, получаемая путём её центрифугирования и отстаивания. Применяют нативную (жидкую), сухую и свежезамороженную плазму. При переливании свежезамороженной плазмы учитывается резус-фактор и группа крови по системе ABO (приказ №363, приказ №183н).
Препараты крови комплексного действия
К препаратам комплексного действия относят плазму и растворы альбумина; они оказывают одновременно гемодинамическое, противошоковое действие. Наибольший эффект вызывает свежезамороженная плазма ввиду практически полной сохранности её функций. Другие виды плазмы — нативная (жидкая), лиофилизированная (сухая) — в значительной мере теряют лечебные свойства в процессе изготовления, и их клиническое использование менее эффективно. Свежезамороженную плазму получают методом плазмафареза (см. Плазмаферез, цитаферез) или центрифугирования цельной крови с быстрым последующим замораживанием (в первые 1—2 ч с момента взятия крови у донора). Она может храниться до 1 года при 1°—25° и ниже. В течение этого времени в ней сохраняются все факторы свертывания крови, антикоагулянты, компоненты системы фибринолиза. Непосредственно перед переливанием свежезамороженную оттаивают в воде при t° 35—37° (для ускорения оттаивания плазмы пластикатный мешок, в котором она заморожена, можно разминать в теплой воде руками). Переливать плазму следует сразу после согревания в течение первого часа в соответствии с прилагаемой инструкцией по применению. В оттаявшей плазме могут появиться хлопья фибрина, что не препятствует переливанию её через стандартные пластикатные системы, имеющие фильтры. Значительное помутнение, наличие массивных сгустков свидетельствуют о недоброкачественности плазмы: в этом случае переливать её нельзя.
Препараты гемодинамического действия
Данные препараты служат для восполнения объёма циркулирующей крови (ОЦК), обладают стойким волемическим эффектом, удерживают воду в сосудистом русле за счёт осмотического давления. Объёмный эффект 100—140 % (1000 мл введённого раствора восполняет ОЦК на 1000—1400 мл), объёмное действие от трёх часов до двух суток.
Выделяют 4 группы:
альбумин (5 %, 10 %, 20 %)
препараты на основе желатина (Желатиноль, Гелофузин)
декстраны (Полиглюкин, Реополиглюкин)
гидроксиэтилкрахмалы (Стабизол, Гемохес, Рефортан, Инфукол, Волювен)
Кристаллоиды
Различаются по содержанию электролитов. Объёмный эффект 20-30 % (1000 мл введённого раствора восполняет ОЦК на 200—300 мл), объёмное действие 20-30 минут. Наиболее известные кристаллоиды — физиологический раствор, раствор Рингера, раствор Рингера-Локка, Трисоль, Ацесоль, Хлосоль, Ионостерил.
Кровезаменители дезинтоксикационного действия. Препараты на основе поливинилпиралидона (Гемодез, Неогемодез, Перистон, Неокомпенсан). Переносчики кислорода.
Осложнения при переливании крови:
Синдром тканевой несовместимости
Синдром тканевой несовместимости развивается при несовместимости крови донора и реципиента по одной из иммунных систем в результате реакции организма реципиента на вводимый чужеродный белок.
Синдром гомологической крови
Синдром гомологической крови характеризуется нарушением микроциркуляции и транскапиллярного обмена в результате повышения вязкости крови и закупорки капиллярного русла микроагрегатами тромбоцитов и эритроцитов.
Синдром массивных переливаний крови
Синдром массивных переливаний крови возникает при объёме переливаемой крови, превышающем 50 % ОЦК.
Трансмиссионный синдром
Трансмиссионный синдром характеризуется переносом болезнетворных факторов от донора к реципиент

350 лет назад во Франции проведено первое успешное переливание крови человеку от животного. Однако история этого эксперимента построена на крови и в переносном смысле: за ней стоит противостояние вечных соперников — Англии и Франции.
Ранняя история переливания крови находилась под влиянием мистических настроений и не носила научного характера. Кроме того, ранние источники можно трактовать двояко. Например,
неясно, действительно ли в конце XV века папе Иннокентию VIII переливали кровь, или он просто ее выпивал.
Однако к XVII веку отношение к крови постепенно демистифицировалось. В то время соперничество ученых из Франции и Англии, изучавших этот вопрос, переросло в ожесточенную борьбу. Интересно, что этот процесс происходил параллельно с нарастанием скептицизма к божественному происхождению монархов в Европе, и пролитие крови английского короля Карла I и французского короля Людовика XVI уже не было святотатством.
Первый удар был нанесен британцами: большой круг кровообращения был открыт Уильямом Гарвеем в 1628 году. Тогда же об идее практического применения переливания крови заявил Йоханнес Колле, профессор Университета Падуи, и позднее, в 1680 году, она была поддержана флорентийским врачом Франческо Фолли. После открытия циркуляции крови были предприняты попытки переливания этой жидкости, но они были неудачными.
Следующие шаги в исследованиях были сделаны англичанами Ричардом Лоуэром и Робертом Бойлем. История запомнила первого исследователя:
Лоуэр успешно провел эксперименты по переливанию крови на собаках.
Так, первое печатное упоминание переливания крови от животного животному относятся к 1666 году, где описывается, как Лоуэр успешно провел опыт перед Королевским обществом. Эти же результаты были опубликованы в 1667 году в Journal des Savants.
Далее Лоуэр продолжил свою работу, на этот раз сфокусировавшись на трансфузии крови животного человеку. В 1667 году Лоуэр отмечает, что некий Жан-Батист Дени делает аналогичные опыты во Франции. Постепенно между французскими и английскими исследователями развязалась настоящая борьба за право первенства эксперимента по переливанию крови.
Кем же оказался этот француз? Дени был молодым врачом в большом медицинском штате при короле Людовике XIV. Вместе с другим хирургом он начал собственные эксперименты по переливанию крови от собак собакам в начале 1667 года. 15 июня 1667 года Дени попросили вылечить 15-летнего мальчика, долгое время страдавшего лихорадкой. Как отмечал французский исследователь, мыслительные способности, память, жизнерадостность и ловкость в движениях — все было ухудшено болезнью. Лечение состояло в следующем. Сначала мальчику пустили кровь, а затем перелили кровь (9 унций!) из сонной артерии ягненка.
Второе переливание Дени сделал 45-летнему мужчине — на этот раз использовалось 20 унций крови ягнят. Дени заявил, что пациент почувствовал себя сильнее после этих манипуляций. Отчет француза был представлен Королевскому обществу в июле 1667 года, и данные опубликовали в Англии через несколько месяцев.
Можно представить себе негодование английского научного сообщества: француз не только закончил аналогичный эксперимент, по-видимому, раньше их соотечественника, но еще и опубликовал результаты в британском журнале Phylosophical Transactions! Почему так случилось?
Причиной путаниц и претензий называют редактора журнала и секретаря сообщества Генри Ольденбурга. Он отличался любовью к написанию объемных писем ученым во всем мире, где предлагал им опубликовать результаты экспериментов в своем журнале. В то время была в разгаре вторая англо-голландская война. Переписки Ольденбурга сочли подозрительными, и его обвинили в государственной измене.
Пока редактор находился в лондонском Тауэре в ожидании суда, рукопись Дени была пропущена в печать издателем журнала, не обратившим внимания на научную ценность эксперимента. Когда Ольденбурга наконец признали невиновным, его целью после обретения свободы стало уничтожение полной статьи Дени. Однако некоторые копии все же уцелели, и в истории эта победа осталась за французами.
Однако после публикации статьи научная карьера Дени сложилась неудачно. В 1668 году он провел серию трансфузий крови 34-летнему мужчине.
После третьего переливания пациент умер.
Однако об этом не было известно в то время. Напротив, Дени думал, что переливание крови ягненка должно быть более выгодным для больного, поскольку, по мнению француза, кровь животного свободнее от страстей и пороков, чем человеческая.
Читайте также:
- Прием и регистрация заявления и документов необходимых для предоставления государственной услуги
- Расторжение договора при неоплате аванса
- Какой документ должен подготовить истец строймаш на жалобу юстиниана
- Подписаться на информирование по заявлениям поданным очно что это
- Статья 699 отказ от договора безвозмездного пользования

