На справке написано минздрав ссср почему
Обновлено: 30.06.2024

Как же социализм изменил медицину и подход в организации здравоохранения в целом?
В результате Великой октябрьской революции 1917 года, на месте Российской Империи было создано совершенно новое государство, установившее диктатуру пролетариата. Впервые в истории ресурсы и средства производства страны оказались в руках рабочих и крестьян, а не узкой прослойки из дворян и буржуазии. Государство с иными принципами развития и уникальной коммунистической идеологией.
В своё время, Н.А. Семашко обучался на медицинском факультете Московского университета. Преподавателями Семашко были И. М. Сеченов, гигиенист Ф. Ф. Эрисман и хирург Н. В. Склифосовский. Был неоднократно арестован царским правительством, но, несмотря на это, окончил медицинский факультет Казанского университета. Работал врачом — эпидемиологом в Орловской и Самарской губерниях и к 1917 г. уже имел устоявшиеся взгляды и теоретические наработки своих учителей, какой должна быть медицина в новом социалистическом государстве.
Главной же проблемой было отсутствие опыта предшественников, которых, по существу, в мире просто не было. До некоторой степени предшественником советской модели можно считать немецкий подход, введенный Отто фон Бисмарком в 1881 году. Однако и его система не охватывала все население страны.
Николай Александрович положил в основу предложенной им системы здравоохранения несколько идей:
1. Единые принципы организации и централизация системы здравоохранения;
2. Равная доступность здравоохранения для всех граждан;
3. Первоочередное внимание детству и материнству;
4. Единство профилактики и лечения;
5. Ликвидация социальных основ болезней;
6. Привлечение общественности к делу здравоохранения.
Все эти идеи разрабатывались многими ведущими врачами России и мира с конца XIX века. Однако в основу государственной политики они были впервые положены и реализованы после Великого октября в Советской России.
Смертоносные эпидемии холеры, тифа, а также других инфекционных заболеваний, свирепствовавших из-за тотального голода, разрухи, низкой гигиены и отсутствия квалифицированных медицинских специалистов. Отсутствие качественных медикаментов и их производства. Всё это — далеко не полный список проблем, стоявших перед новым Народным комиссариатом здравоохранения РСФСР.
Острая нехватка в стране больниц, транспорта и топлива для оного, отсутствие обмена информацией между больницами. Дополнительные сложности в медицинской сфере возникали даже из-за того, что в большинстве населенных пунктов были примитивны или вообще не работали системы очистки воды, что провоцировало распространение многих заболеваний.

Основной идеей Семашко, вокруг которой и стали развиваться все остальные, стало создание централизованной медицинской системы, в которой абсолютно все учреждения подобного плана подчинялись и отчитывались перед Народным комиссариатом здравоохранения РСФСР. По результатам этих преобразований каждый человек был прикреплён к определенному медицинскому учреждению по месту своего проживания. Фактически такая система осталась и в наше время без каких-либо серьезных изменений.
Особенное внимание уделяли вопросам материнства и детства, была создана сеть специализированных детских поликлиник, способствовавших серьезному снижению показателей детской смертности, бывшей бичом царской России. Это способствовало серьезному снижению показателей детской смертности. Таким образом численность населения страны за первые 20 лет увеличилась практически вдвое.
По всей стране строились новые родильные отделения, для молодых матерей выделялись самые лучшие медикаменты и условия, а обучение акушерству и женской гинекологии считалось одним из наиболее престижных медицинских направлений. Параллельно с этим само правительство стимулировало рождение нового поколения, выплачивая за детей субсидии. [1]
В этих условиях борьба с инфекционными заболеваниями рассматривалась как один из основных вопросов внутренней политики Советского государства. Проведённые санитарно-противоэпидемические мероприятия, улучшение жилищно-бытовых условий, благоустройство населённых мест в короткие сроки позволили резко снизить заболеваемость инфекционными болезнями, ликвидировать особо опасные инфекции.

Уже в 1922 г. заболеваемость сыпным тифом снизилась по сравнению с 1919 г. более чем в 2 раза, а в 1927 — в 89 раз. После 1927 г. она носила спорадический характер (некоторый подъём её в 1942 – 1945 гг. отмечался преимущественно на территориях, освобожденных после немецко-фашистской оккупации). Заболеваемость возвратным вшивым тифом к 1927 снизилась более чем в 100 раз; к 1938 г. она была практически ликвидирована.
В дореволюционной России ежегодно регистрировалось от 5 до 7 млн. случаев заболевания малярией. В 1920 г. был организован Центральный институт протозойных заболеваний, в 1921 — Центральная малярийная комиссия при Народном комиссариате здравоохранения, под руководством которой была разработана научно обоснованная программа ликвидации малярии в СССР.
К 1930 г. заболеваемость ею снизилась по сравнению с дореволюционным периодом более чем в 3 раза. Начиная с 1963 г., малярия в стране не регистрируется как массовое заболевание. Значительных успехов удалось добиться и в борьбе с другими инфекционными заболеваниями: в 1971 г. по сравнению с 1913 г. заболеваемость сибирской язвой снизилась в 45 раз, брюшным тифом и паратифами — почти в 40 раз, коклюшем (1975) — в 53 раза; редкими стали дифтерия, полиомиелит, туляремия.
На различных производственных предприятиях страны, которые в то время создавались с большой скоростью, организовывались медицинские части. Они занимались выявлением, профилактикой и лечением профессиональных заболеваний. Также они оказывали первую неотложную помощь при получении производственных травм различной степени тяжести, и курировали назначение работников в активно строящиеся оздоровительные санатории.
В те же времена активно развивалась разработка вакцин от самых опасных и распространенных заболеваний. Так, 10 апреля 1919 г. В. И. Ленин подписал декрет СНК об обязательной вакцинации от оспы. В результате массовой противооспенной иммунизации натуральная оспа в СССР к 1936—1937 гг. была полностью ликвидирована. Детей и взрослых прививали в обязательном порядке, и благодаря этому удалось спасти сотни тысяч жизней. Таким образом всего за 18 лет советское правительство справилось с проблемой, которую царское не решило и за 100 лет.
Отдельно следует упомянуть, что, если 1913 г. смертность от туберкулеза составляла 400:100 000, в 20-е годы заболеваемость снижалась, ко времени вступления СССР во Вторую мировую войну она упала в пять раз — до 80:100 000, и это ещё до наступления эпохи противотуберкулёзных антибиотиков.
По данным, опубликованным ЦСУ СССР, численность врачей (включая зубных) в СССР на конец 1955 г. составляла 334 тыс. чел., число больничных коек достигало 1 290 тыс., число мест в постоянных детских яслях — 906 тыс.[2] Эти показатели ярко свидетельствуют о том, в каком интенсивном темпе происходило улучшение медицинского обслуживания населения за годы Советской власти.
Более совершенная диагностика обусловливает, в свою очередь, более полное выявление заболеваний. Наибольшее распространение получили атеросклероз, гипертоническая болезнь, ишемическая болезнь сердца, ревматизм. Из инфекционных болезней преобладают грипп и другие респираторные инфекции, являющиеся одной из основных причин временной нетрудоспособности.
Кишечные инфекции, в частности дизентерия, как правило, не имеют эпидемического распространения. Респираторные и желудочно-кишечные инфекционные заболевания носят выраженный сезонный характер. Из детских инфекций отмечаются корь, скарлатина, коклюш, эпидемический паротит; число заболеваний постоянно снижалось. В структуре несчастных случаев ведущее место занимают травмы непроизводственного характера. [3]
Примером выдающейся деятельности учеников Н.А. Семашко можно назвать успешное проведение ликвидации очагов особо опасных болезней — чумы и оспы, полиомиелита, эпидемии холеры в Крыму, Астрахани, Одессе и Керчи в конце 70-х.

В результате беспрецедентной операции по оперативной локализации вспышки оспы в Москве в 1960 году удалось предотвратить эпидемию в стране, а также провести массовую вакцинацию москвичей и жителей Подмосковья.
Для борьбы с эпидемией холеры в Астраханской области, при Минздраве СССР в августе 1970 года была создана Всесоюзная чрезвычайная противоэпидемическая комиссия (ВЧПК), имевшая очень широкие полномочия. Принятые административные, санитарно-гигиенические, информационно-разъяснительные меры способствовали тому, что число жертв осталось минимальным, а распространение эпидемии удалось успешно локализовать.
Ещё одним аспектом деятельности самого Н.А. Семашко было привлечение максимального внимания широкой общественности к проблемам здравоохранения, которые заключались в плохом финансировании, и низкой заинтересованности людей в выборе медицинской карьеры. Благодаря его личной заинтересованности и влиянию началось производство новых медикаментов, развивались университеты, начала зарождаться научно-исследовательская деятельность. Она позволяла выявлять новые методы борьбы с болезнями, развивать технологии и даже опережать в этом вопросе некоторые прогрессивные страны.
Также по самым различным свидетельствам и документам стало известно, что сам Семашко активно вмешивался в вопросы социальной жизни и обеспеченности людей и делал все возможное для поднятия уровня жизни населения страны, обеспечения каждого всем необходимым.
Например, с его подачи были полностью заменены системы фильтрации воды в большинстве крупных городах страны. В целом за свою долгую карьеру Николай Андреевич Семашко провел множество качественных преобразований, которые всего за несколько десятков лет полностью изменили медицину в СССР.
Под его талантливым руководством выросло несколько поколений квалифицированных специалистов, благодаря работе которых каждый гражданин Советского Союза мог рассчитывать на предоставление качественной, оперативной и совершенно бесплатной медицинской помощи, вне зависимости от степени тяжести конкретного заболевания.
Одним из самых главных функциональных нововведений, разработанных и воплощенных в жизнь Николаем Андреевичем, стало объединение медицинских учреждений и предоставление бесплатного обслуживания для всех слоев населения. Впоследствии эти преобразования, решения, и принцип бесплатной медицины получат название — Система Семашко. Она быстро стала известна за пределами СССР и привлекла пристальное внимание других государств. [4]
Система Семашко — это модель национальной системы здравоохранения, в рамках которой медицинские услуги обеспечиваются иерархической системой государственных учреждений, объединённых в министерство здравоохранения и финансирующийся из национального бюджета. Обеспечение медицинской помощью граждан страны предполагается всеобщим, равным и бесплатным.
Особое место уделяется работе по социальной гигиене и профилактике заболеваний. Опыт построения системы Семашко тщательно изучался и использовался при проектировании аналогичной системы Бевериджа, принятой в Великобритании и некоторых других странах. Многие развитые страны мира — Швеция, Ирландия, Великобритания, Дания, Италия и другие — создали свои бюджетные системы здравоохранения, опираясь на опыт созданной в СССР системы Семашко и появившейся после окончания Второй мировой войны системы Бевериджа.
Таким образом, благодаря Великой октябрьской революции и установлении диктатуры пролетариата Николай Александрович Семашко вывел организацию здравоохранения и медицину на совершенно новый качественный уровень, не только в СССР, но и во всём мире.
Международное совещание в Алма-Ате (1978 год) под эгидой ВОЗ признало одними из лучших в мире принципы организации первичной медико-санитарной помощи именно в СССР.

Важно также понимать, что каким бы талантливым организатором не был Николай Александрович Семашко, он не был единоличным создателем системы, которую сейчас называют его именем. Это государство рабочих и крестьян, а также партия большевиков, с опорой на марксистко-ленинское учение смогли создать условия, выделить ресурсы и средства для Н.А. Семашко и его единомышленников, чтобы они в свою очередь, смогли реализовать свои идеи для всеобщего оздоровления народа.
Отдельно следует сказать о вкладе советской власти в развитие фармацевтики в СССР и остальном мире. В первые годы Советской власти началась реконструкция действующих предприятий. В 1920 г. создан Всесоюзный научно-исследовательский химико-фармацевтический институт им. С. Орджоникидзе (ВНИХФИ), затем ряд других научно-исследовательских химико-фармацевтических институтов. В годы довоенных пятилеток (1929—1940) построены химико-фармацевтические заводы в Харькове, Киеве, Хабаровске и других городах.
В годы Великой Отечественной войны 1941—1945 гг. были построены химико-фармацевтические заводы в городах Урала и Западной Сибири (Ирбит, Тюмень, Анжеро-Судженск, Кемерово, Новосибирск и др.). Начато производство широкого ассортимента препаратов и лекарственных средств. В 1947 г. создан Всесоюзный научно-исследовательский институт антибиотиков (ВНИИА), начато промышленное производство пенициллина, стрептомицина, грамицидина и др..
К 1948 г. была восстановлена довоенная номенклатура лекарственных препаратов. В дальнейшем образованы научно-исследовательский институт антибиотиков и ферментов медицинского назначения в Ленинграде и научно-исследовательский институт по изысканию новых антибиотиков в Москве. Рост исследовательской базы способствовал значительному расширению ассортимента и объёма производства антибиотиков.
Выпуск продукции химико – фармацевтической промышленности в 1950 г. вырос в 5 раз по сравнению с 1940 г., в 1955 г. по сравнению с 1950 — в 3,1 раза; за 1951—1955 гг. организовано производство свыше 65 новых лекарственных средств. Со 2-й половины 50-х гг. до середины 60-х гг. освоено большое число новых препаратов и лекарственных форм. За 1960 — 1965 гг. организован выпуск витаминов A, B1, B2, B6, B12, B15, PP, фолиевой кислоты и др. Были созданы Всесоюзный научно-исследовательский институт технологии кровезаменителей и гормональных препаратов и научно-исследовательский институт по биологическим испытаниям химических соединений.
В странах Восточной Европы, до 2-й мировой войны не было химико – фармацевтической промышленности если не считать небольшие полукустарные предприятия по производству алкалоидов и расфасовке импортных лекарственных препаратов (Венгрия, Чехословакия). Широко известные фармацевтические предприятия Германии были размещены преимущественно на западе страны, на территории же Восточной Германии лекарственные препараты вырабатывались в незначительных количествах.
Значительную помощь всем европейским социалистическим странам в организации производства современных лекарственных средств: проектировании, строительстве, монтаже и пуске химико-фармацевтических предприятий оказывал Советский Союз. СССР оказывал также научно-техническую и экономическую помощь, содействуя, в частности, организации и налаживанию производства лекарственных средств таким развивающимся странам, как Индия, Египет, Ирак и др. [6]
Споры по поводу того, хороша или нет была советская медицина, не утихают. А вся соль вопроса в том – в чём именно. Положение в стоматологии, например, сильно отличалось от вопроса доступности помощи при травмах.

В 1978 году в советском тогда городе Алма-Ата состоялась международная медицинская конференция под патронажем ВОЗ. Во время конференции страны обсуждали передовой опыт Советского Союза и приняли декларацию, положения которой во многом учитывали советский подход и опыт в сфере медицины. Звучит, как фантастика? А может, сразу заставляет вспомнить лозунги о лучшей бесплатной медицине в мире? Не стоит торопиться с выводами.

Те, кто лично прошёл через горнило советской медицины, могут рассказать много странного и даже пугающего. Всеобщее взяточничество и кумовство, нехватка элементарных препаратов (и, как следствие, приверженность медиков к средствам, для которых достижения фармацевтики неважны — банки, физиотерапия и санитарно-курортное лечение), отсталость во многих вопросах медицины и, наверное, самое ужасное — отсутствие обезболивания при почти что всех медицинских процедурах, где оно на самом деле необходимо.
Всеобщая коррумпированность не так плохо задуманной медицинской системы делала её не слишком эффективной. Да, в СССР изобрели несколько прорывных медицинских технологий, вроде искусственого сердца, аппарата искусственного кровообращения, линзы Кумахова (позволившей значительно усовершенствовать рентгеновские аппараты и направленно облучать злокачественные опухоли для учнитожения). До сих пор по всему миру пользуются аппаратом Илизарова — как при обычном лечении проблем с костями, так и в косметической медицине, удлиняя им ноги.

И с этими передовыми достижениями сочетается тот факт, что астматики не могли достать банальный ингалятор, диабетикам зачастую приходилось ходить ради уколов инсулина каждый день в поликлинику — дефицит шприцев и препаратов не позволял завести их дома, гречку диабетикам выдавали по рецепту, а реальной медицинской помощи уже лежащие в больнице пациенты ждали неделями и месяцами. Чтобы дождались, им прописывали укрепляющие процедуры и, порой, витаминки. Реже — облегчающие симптомы препараты.
Впрочем, в плане получения медицинской помощи Советский Союз был не слишком равномерен: в детских больницах в среднем обращение было лучше, чем во взрослых; одни вспоминают, как быстро и качественно их поставили на ноги — другие как месяцами не могли улучшить состояние, которое, как они узнали позже, даже не требовало госпитализации.
Эта неравномерность, позволяющая спорить, мол, не везде же так плохо было, говоря откровенно, тоже является недостатком. В социально-ориентированном государстве качество медпомощи как раз обязано быть ровным. Так что же за передовой опыт рассматривался в Алма-Ата, столице Казахской ССР?

Наследие царизма
В шестидесятых годах девятнадцатого века, при царе Александре II, в России было введено земское самоуправление — система выборного самоуправления на уровнях губернии, волости и уезда. Различные медицинские общества моментально воспользовались ситуацией для того, чтобы на всех этих уровнях убедить создать систему медицинской помощи крестьянам — земские больницы.
Далеко не везде были построены сразу, собственно, больницы и далеко не везде они были пристойно оборудованы. Поначалу чаще всего нанятый земством врач объезжал фельдшерские пункты уезда, принимая пациентов то здесь, то там. К 1910 году врачей и больниц стало достаточно много по сравнению с первыми годами существования земской медицины: один врач на двадцать восемь тысяч человек.
Понятно, что о настоящей доступности и качестве медицинской помощи при таком соотношении речь не шла. Фактически многие врачи видели своей миссией сбор информации о здоровье населения и том, какого рода и в каком количестве требуется медицинская помощь крестьянству. Потому что хоть чем-то надо же было быть полезным врачу — если он не в силах был оказать медицинскую помощь каждому, кто в ней нуждался.

Доклады, написанные для медицинских обществ, статьи для журналов и даже отчёты, направленные чиновничеству, изобиловали удручающими цифрами и жуткими описаниями повседневных для крестьянства проблем. Обычными были болезни, вызванные тяжёлым трудом: опущение матки, артриты, грыжи, проблемы с позвоночником, разного рода травмы и их последствия. За норму были паразиты, с которыми крестьяне боролись от случая к случаю, но в целом считали почти неизбежным злом.
Многие болезни были вызваны антисанитарией, низкой грамотностью населения в отношении гигиены — это воспалительные болезни глаз и женских половых органов, расстройство желудка, которое порой уносило немало детских жизней. Почти за норму был рахит. Многие девочки к пятнадцати годам были недоразвиты и в целом, и в половом отношении — из-за недокорма и недостатка ухода.
В начале двадцатого века среди крестьянства стал распространяться новый бич: сифилис. Молодой муж уезжал на заработки в город, там вступал в контакт с проституированными женщинами и привозил заразу к жене. От жены зараза порой шла дальше — если её свёкр был снохачом, то вскоре симптомы сифилиса демонстрировал и он, и свекровь, и другие его невестки.

Поражал сифилис и детей, в основном — через рот, реже — через глаза. Если в наше время бытовое заражение сифилисом почти невозможно, то санитарно-гигиенические условия во многих крестьянских домах начала двадцатого века, трудно для нас представимые, делали обычным для детей именно бытовое заражение — через общую с родителями ложку, чашку, бельё.
Система Семашко
Решать проблему медицинской помощи предполагалось в несколько этапов. Первый — распространить информацию о санитарии и гигиене, о профилактике заболеваний, а также о той первой помощи, которую можно оказать внутри семьи (что, впрочем, также очень сильно было завязано на вопрос санитарии и гигиены). Второй — расширение и улучшение оставшейся в наследство от земской медицины первичной медико-санитарной помощи. Это означало — открытие достаточного количества фельдшерских пунктов. Позже к ним добавилась система травмпунктов, где можно было получить срочную помощь именно в связи с травмами.

Третий — открытие достаточного количества поликлиник для доступности врачебной помощи по часто встречающимся заболеваниям и достаточного количества больниц для тех, кому нужно стационарное лечение. Притом количество койкомест в больницах должно было быть избыточным — на случай эпидемий. Наконец, планировалось развивать специализированные клиники и обеспечить население родильными домами, так, чтобы под наблюдением акушерки могла родить даже обычная колхозница с периферии.
Всё это предлагалось объединить в иерархическую систему, подчиняющуюся Наркомату здравоохранения (позже — сменившему его министерству) и финансируемую на 100% из бюджета. На хозрасчёте были только появившиеся в тридцатых годах клиники косметической медицины. Естественно, учреждения должны были тщательно вести отчётность.
Так видел развитие системы здравоохранения в СССР Николай Александрович Семашко, врач и коммунист, на чьи плечи возложили почётную обязанность создать медицину в новой стране. Надо сказать, что именно по образцу системы Семашко в конце концов была создана бюджетная медицина во многих других странах.

Как это выглядело на практике? Самым нижним звеном этой долгой цепочки должны были стать. Нет, не медицинские работники, а молодые комиссары и комиссарки, рассылаемые по деревням и селам. В их обязанности вменялся тотальный ликбез, то есть ликвидация безграмотности.
Во-первых, организация обучения чтению и письму детей и взрослых (а неграмотными были большинство крестьян, при том, что крестьяне составляли большинство населения страны). Во-вторых, разъяснение новых законов, например, о праве на развод в одностороннем порядке (чем воспользовались тысячи отданных замуж насильно девушек), о праве на бесплатное обучение в городе (организованная на месте комсомольская ячейка имела право выписать путёвку на учёбу!) и так далее.
В-третьих, именно присланные для работы на местах комиссары поначалу вели разъяснительные беседы на темы санитарии и гигиены. Например, пропагандируя крестьян выделять всем в семье обособленные спальные места, что вовсе не было нормой — часто кровать была только для патриарха семейства и его жены, а большинство его родных спали чуть ли не где упали. Или объясняя, зачем надо кипятить воду, мыть кипятком ложки и чашки, почему важно кормить детей материнским молоком, а не жёваной кашей, и так далее. Распространение представлений о гигиене серьёзно улучшило эпидемиологическую обстановку в стране и снизило детскую смертность.

В помощь комиссарам печатались брошюры, листовки, плакаты, разъезжали лекторы. Постепенно информация о профилактике болезней переместилась из лекций комиссаров на стены больниц, и каждый, кто родился в СССР, хорошо помнит, как сидящие в очереди развлекались изучением плакатов на стенах, узнавая, что СПИД не спит, а ячмень надо лечить у врача, а не плевками в глаз.
Система фельдшерских пунктов, где пациент может получить простую помощь или узнать, что ему надо показаться врачу, досталась СССР в наследство от Российской Империи. Но в империи её справедливо критиковали: фельдшеры показывали удивительную неосведомлённость в вопросах оказания и первой помощи, и распознавания болезней, требующих помощи врача.
Многие из них транслировали устаревшие поверья о миазмах, от которых происходят болезни, и окуривали всех ладаном или другими ароматическими травами, или просто воспроизводили методы народной медицины — ту помощь, для которой больному незачем было и обращаться в пункт.

Решением проблемы в империи видели немедленное увеличение количества врачей в сельской местности. В СССР для начала предложили улучшить подготовку фельдшеров. Кроме того, в учреждениях земской медицины практически отсутствовали санитары, а медсёстры (сёстры милосердия) были приметой скорее военного госпиталя, нежели обычной больницы, городской или сельской.
В Советском Союзе предполагалось значительно увеличить количество и сестринского персонала, и санитаров, чтобы разгрузить более квалифицированных медицинских работников. Конечно же, количество врачей тоже предполагалось увеличить, и вот тут начались первые сбои в системе, точнее — в плановой системе, в которую моментально вписали и медицинское образование.

Из мединститутов в двадцатых-тридцатых выпускали огромное количество врачей, но напоминало это выпуск лотерейных билетов. Часть врачей были блистательными, часть — просто хорошими и добросовестными докторами, но многие получили диплом, даже близко не продемонстрировав на экзаменах нужных знаний.
Всё дело в том, что количество было поставлено во главу угла, и преподавателей, ставивших неуды, обвиняли в том, что они. занимаются антисоветской деятельностью, лишая страну новых врачей вместо того, чтобы постараться и подготовить их нормально. Неуд превратился из проблемы студента в недоработку преподавателя, в его брак. Хронических бракоделов передавали под суд и выносили им приговоры. То есть — так поступали со строгими преподавателями, не желавшими наводнять больницы страны, пусть даже в качестве временной меры, недоучками.

В итоге в стране к семидесятым годам (за полвека с перерывами на репрессии и войну) действительно была создана обширная и довольно эффективная система первичной медико-санитарной помощи, которая успешно развивалась. В селе или в городе, человек, получивший травму, отравление, обнаруживший острые симптомы болезни, мог достаточно быстро получить первичную диагностику и определённую помощь — при том, что из средств этой помощи зачастую были только перекись, зелёнка, бинты, вата и активированный уголь. С этими немногими инструментами виртуозно научились обращаться и фельдшеры, и врачи травмпунктов.
В поликлиниках к семидесятым годам качество врачей выровнялось, и многие пациенты вовремя получали назначение в специализированные клиники или больницы. Хотя, конечно, даже лучший врач поликлиники ничего не мог сделать с нехваткой препаратов, так что приходилось напирать на изменение образа жизни в целом (что, впрочем, в наше время снова относят к передовому подходу в медицине).
Именно с этой успешной системой знакомились представители разных стран на конференции в Алма-Ате, и именно по мотивам знакомства с ней ВОЗ приняла декларацию о необходимой организации аналогичных государственных систем по всем странам. И даже сейчас русские эмигранты, живущие в странах Европы, нередко сравнивают работу терапевтов и травмпунктов в пользу покинутой страны.
Увы, но недообеспечение системы медикаментами и расходными материалами, повсеместные коррупция и воровство, отсутствие заинтересованности врачей в своей работе (их мотивация никак и никогда не рассматривалась — только вопрос их долга) и отсутствие связи с мировой медициной, необходимой для полноценного развития медицины отечественной, привело к общей картине, которую многие сейчас не могут вспомнить без содрогания.
Споры по поводу того, хороша или нет была советская медицина, не утихают. А вся соль вопроса в том – в чём именно. Положение в стоматологии, например, сильно отличалось от вопроса доступности помощи при травмах.

В 1978 году в советском тогда городе Алма-Ата состоялась международная медицинская конференция под патронажем ВОЗ. Во время конференции страны обсуждали передовой опыт Советского Союза и приняли декларацию, положения которой во многом учитывали советский подход и опыт в сфере медицины. Звучит, как фантастика? А может, сразу заставляет вспомнить лозунги о лучшей бесплатной медицине в мире? Не стоит торопиться с выводами.

Те, кто лично прошёл через горнило советской медицины, могут рассказать много странного и даже пугающего. Всеобщее взяточничество и кумовство, нехватка элементарных препаратов (и, как следствие, приверженность медиков к средствам, для которых достижения фармацевтики неважны — банки, физиотерапия и санитарно-курортное лечение), отсталость во многих вопросах медицины и, наверное, самое ужасное — отсутствие обезболивания при почти что всех медицинских процедурах, где оно на самом деле необходимо.
Всеобщая коррумпированность не так плохо задуманной медицинской системы делала её не слишком эффективной. Да, в СССР изобрели несколько прорывных медицинских технологий, вроде искусственого сердца, аппарата искусственного кровообращения, линзы Кумахова (позволившей значительно усовершенствовать рентгеновские аппараты и направленно облучать злокачественные опухоли для учнитожения). До сих пор по всему миру пользуются аппаратом Илизарова — как при обычном лечении проблем с костями, так и в косметической медицине, удлиняя им ноги.

И с этими передовыми достижениями сочетается тот факт, что астматики не могли достать банальный ингалятор, диабетикам зачастую приходилось ходить ради уколов инсулина каждый день в поликлинику — дефицит шприцев и препаратов не позволял завести их дома, гречку диабетикам выдавали по рецепту, а реальной медицинской помощи уже лежащие в больнице пациенты ждали неделями и месяцами. Чтобы дождались, им прописывали укрепляющие процедуры и, порой, витаминки. Реже — облегчающие симптомы препараты.
Впрочем, в плане получения медицинской помощи Советский Союз был не слишком равномерен: в детских больницах в среднем обращение было лучше, чем во взрослых; одни вспоминают, как быстро и качественно их поставили на ноги — другие как месяцами не могли улучшить состояние, которое, как они узнали позже, даже не требовало госпитализации.
Эта неравномерность, позволяющая спорить, мол, не везде же так плохо было, говоря откровенно, тоже является недостатком. В социально-ориентированном государстве качество медпомощи как раз обязано быть ровным. Так что же за передовой опыт рассматривался в Алма-Ата, столице Казахской ССР?

Наследие царизма
В шестидесятых годах девятнадцатого века, при царе Александре II, в России было введено земское самоуправление — система выборного самоуправления на уровнях губернии, волости и уезда. Различные медицинские общества моментально воспользовались ситуацией для того, чтобы на всех этих уровнях убедить создать систему медицинской помощи крестьянам — земские больницы.
Далеко не везде были построены сразу, собственно, больницы и далеко не везде они были пристойно оборудованы. Поначалу чаще всего нанятый земством врач объезжал фельдшерские пункты уезда, принимая пациентов то здесь, то там. К 1910 году врачей и больниц стало достаточно много по сравнению с первыми годами существования земской медицины: один врач на двадцать восемь тысяч человек.
Понятно, что о настоящей доступности и качестве медицинской помощи при таком соотношении речь не шла. Фактически многие врачи видели своей миссией сбор информации о здоровье населения и том, какого рода и в каком количестве требуется медицинская помощь крестьянству. Потому что хоть чем-то надо же было быть полезным врачу — если он не в силах был оказать медицинскую помощь каждому, кто в ней нуждался.

Доклады, написанные для медицинских обществ, статьи для журналов и даже отчёты, направленные чиновничеству, изобиловали удручающими цифрами и жуткими описаниями повседневных для крестьянства проблем. Обычными были болезни, вызванные тяжёлым трудом: опущение матки, артриты, грыжи, проблемы с позвоночником, разного рода травмы и их последствия. За норму были паразиты, с которыми крестьяне боролись от случая к случаю, но в целом считали почти неизбежным злом.
Многие болезни были вызваны антисанитарией, низкой грамотностью населения в отношении гигиены — это воспалительные болезни глаз и женских половых органов, расстройство желудка, которое порой уносило немало детских жизней. Почти за норму был рахит. Многие девочки к пятнадцати годам были недоразвиты и в целом, и в половом отношении — из-за недокорма и недостатка ухода.
В начале двадцатого века среди крестьянства стал распространяться новый бич: сифилис. Молодой муж уезжал на заработки в город, там вступал в контакт с проституированными женщинами и привозил заразу к жене. От жены зараза порой шла дальше — если её свёкр был снохачом, то вскоре симптомы сифилиса демонстрировал и он, и свекровь, и другие его невестки.

Поражал сифилис и детей, в основном — через рот, реже — через глаза. Если в наше время бытовое заражение сифилисом почти невозможно, то санитарно-гигиенические условия во многих крестьянских домах начала двадцатого века, трудно для нас представимые, делали обычным для детей именно бытовое заражение — через общую с родителями ложку, чашку, бельё.
Система Семашко
Решать проблему медицинской помощи предполагалось в несколько этапов. Первый — распространить информацию о санитарии и гигиене, о профилактике заболеваний, а также о той первой помощи, которую можно оказать внутри семьи (что, впрочем, также очень сильно было завязано на вопрос санитарии и гигиены). Второй — расширение и улучшение оставшейся в наследство от земской медицины первичной медико-санитарной помощи. Это означало — открытие достаточного количества фельдшерских пунктов. Позже к ним добавилась система травмпунктов, где можно было получить срочную помощь именно в связи с травмами.

Третий — открытие достаточного количества поликлиник для доступности врачебной помощи по часто встречающимся заболеваниям и достаточного количества больниц для тех, кому нужно стационарное лечение. Притом количество койкомест в больницах должно было быть избыточным — на случай эпидемий. Наконец, планировалось развивать специализированные клиники и обеспечить население родильными домами, так, чтобы под наблюдением акушерки могла родить даже обычная колхозница с периферии.
Всё это предлагалось объединить в иерархическую систему, подчиняющуюся Наркомату здравоохранения (позже — сменившему его министерству) и финансируемую на 100% из бюджета. На хозрасчёте были только появившиеся в тридцатых годах клиники косметической медицины. Естественно, учреждения должны были тщательно вести отчётность.
Так видел развитие системы здравоохранения в СССР Николай Александрович Семашко, врач и коммунист, на чьи плечи возложили почётную обязанность создать медицину в новой стране. Надо сказать, что именно по образцу системы Семашко в конце концов была создана бюджетная медицина во многих других странах.

Как это выглядело на практике? Самым нижним звеном этой долгой цепочки должны были стать. Нет, не медицинские работники, а молодые комиссары и комиссарки, рассылаемые по деревням и селам. В их обязанности вменялся тотальный ликбез, то есть ликвидация безграмотности.
Во-первых, организация обучения чтению и письму детей и взрослых (а неграмотными были большинство крестьян, при том, что крестьяне составляли большинство населения страны). Во-вторых, разъяснение новых законов, например, о праве на развод в одностороннем порядке (чем воспользовались тысячи отданных замуж насильно девушек), о праве на бесплатное обучение в городе (организованная на месте комсомольская ячейка имела право выписать путёвку на учёбу!) и так далее.
В-третьих, именно присланные для работы на местах комиссары поначалу вели разъяснительные беседы на темы санитарии и гигиены. Например, пропагандируя крестьян выделять всем в семье обособленные спальные места, что вовсе не было нормой — часто кровать была только для патриарха семейства и его жены, а большинство его родных спали чуть ли не где упали. Или объясняя, зачем надо кипятить воду, мыть кипятком ложки и чашки, почему важно кормить детей материнским молоком, а не жёваной кашей, и так далее. Распространение представлений о гигиене серьёзно улучшило эпидемиологическую обстановку в стране и снизило детскую смертность.

В помощь комиссарам печатались брошюры, листовки, плакаты, разъезжали лекторы. Постепенно информация о профилактике болезней переместилась из лекций комиссаров на стены больниц, и каждый, кто родился в СССР, хорошо помнит, как сидящие в очереди развлекались изучением плакатов на стенах, узнавая, что СПИД не спит, а ячмень надо лечить у врача, а не плевками в глаз.
Система фельдшерских пунктов, где пациент может получить простую помощь или узнать, что ему надо показаться врачу, досталась СССР в наследство от Российской Империи. Но в империи её справедливо критиковали: фельдшеры показывали удивительную неосведомлённость в вопросах оказания и первой помощи, и распознавания болезней, требующих помощи врача.
Многие из них транслировали устаревшие поверья о миазмах, от которых происходят болезни, и окуривали всех ладаном или другими ароматическими травами, или просто воспроизводили методы народной медицины — ту помощь, для которой больному незачем было и обращаться в пункт.

Решением проблемы в империи видели немедленное увеличение количества врачей в сельской местности. В СССР для начала предложили улучшить подготовку фельдшеров. Кроме того, в учреждениях земской медицины практически отсутствовали санитары, а медсёстры (сёстры милосердия) были приметой скорее военного госпиталя, нежели обычной больницы, городской или сельской.
В Советском Союзе предполагалось значительно увеличить количество и сестринского персонала, и санитаров, чтобы разгрузить более квалифицированных медицинских работников. Конечно же, количество врачей тоже предполагалось увеличить, и вот тут начались первые сбои в системе, точнее — в плановой системе, в которую моментально вписали и медицинское образование.

Из мединститутов в двадцатых-тридцатых выпускали огромное количество врачей, но напоминало это выпуск лотерейных билетов. Часть врачей были блистательными, часть — просто хорошими и добросовестными докторами, но многие получили диплом, даже близко не продемонстрировав на экзаменах нужных знаний.
Всё дело в том, что количество было поставлено во главу угла, и преподавателей, ставивших неуды, обвиняли в том, что они. занимаются антисоветской деятельностью, лишая страну новых врачей вместо того, чтобы постараться и подготовить их нормально. Неуд превратился из проблемы студента в недоработку преподавателя, в его брак. Хронических бракоделов передавали под суд и выносили им приговоры. То есть — так поступали со строгими преподавателями, не желавшими наводнять больницы страны, пусть даже в качестве временной меры, недоучками.

В итоге в стране к семидесятым годам (за полвека с перерывами на репрессии и войну) действительно была создана обширная и довольно эффективная система первичной медико-санитарной помощи, которая успешно развивалась. В селе или в городе, человек, получивший травму, отравление, обнаруживший острые симптомы болезни, мог достаточно быстро получить первичную диагностику и определённую помощь — при том, что из средств этой помощи зачастую были только перекись, зелёнка, бинты, вата и активированный уголь. С этими немногими инструментами виртуозно научились обращаться и фельдшеры, и врачи травмпунктов.
В поликлиниках к семидесятым годам качество врачей выровнялось, и многие пациенты вовремя получали назначение в специализированные клиники или больницы. Хотя, конечно, даже лучший врач поликлиники ничего не мог сделать с нехваткой препаратов, так что приходилось напирать на изменение образа жизни в целом (что, впрочем, в наше время снова относят к передовому подходу в медицине).
Именно с этой успешной системой знакомились представители разных стран на конференции в Алма-Ате, и именно по мотивам знакомства с ней ВОЗ приняла декларацию о необходимой организации аналогичных государственных систем по всем странам. И даже сейчас русские эмигранты, живущие в странах Европы, нередко сравнивают работу терапевтов и травмпунктов в пользу покинутой страны.
Увы, но недообеспечение системы медикаментами и расходными материалами, повсеместные коррупция и воровство, отсутствие заинтересованности врачей в своей работе (их мотивация никак и никогда не рассматривалась — только вопрос их долга) и отсутствие связи с мировой медициной, необходимой для полноценного развития медицины отечественной, привело к общей картине, которую многие сейчас не могут вспомнить без содрогания.

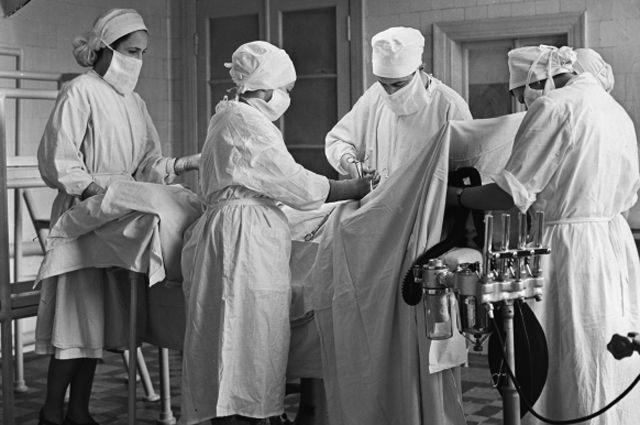
Поднявшись в палату, мама закинула в тумбочку с отваливающейся дверцей комплект сменного белья, пару яблок и ушла. День прошел в играх со сверстниками, а ночью мальчик долго не мог заснуть, но все же ближе к утру сон сморил его. Подняли палату часов в 6 и колонной повели на второй этаж, в хирургию, поставив всех в очередь.
В хирургическом кабинете было темно, пахло спиртом, сигаретами и перегаром — от врача, который делал операции. Мальчика усадили и тут же примотали марлевыми жгутами руки к ручкам жесткого кресла. Было жутко страшно, но все только начиналось — голову ребенка примотали к спинке.

Фото: Валерий Христофоров / ТАСС
Никакого мороженого мама, конечно же, ему не купила, но он был безумно рад тому, что уже после обеда та пришла за ним и увела из этого страшного заведения.
Советское статистическое чудо
В 1913 году в Российской империи насчитывалось 1,5 врача на 10 тысяч человек, в то время как, скажем, в Великобритании эта цифра составляла 6,54. Однако через пятьдесят лет советская власть хвасталась тем, что СССР занимает не только первое место по количеству врачей в мире, но и по количеству врачей на гражданина.
Здесь, впрочем, важно понимать, каким образом и за счет чего эти цифры были достигнуты. На заре советской власти большевики столкнулись с ужасным состоянием медицинской системы страны и предпринимали недюжинные усилия для того, чтобы изменить ситуацию.
Тут важно заметить, что советская система здравоохранения должна была радикально отличаться от западной и работать в режиме геополитической самоизоляции. В идеологическом плане врачи должны были способствовать созданию социалистического общества нового образца, а кроме того (что следует из первого пункта), полностью подчиняться государству и партии. Все решения спускались сверху, и медицина как профессия и область знания была лишена возможности саморегуляции.

Студенты зубоврачебной школы с пациентом, 1922 год
Фото: Topical Press Agency / Getty
Профессура выдавала студентам лекции в текстовом виде, однако многие одногруппники Красиной были настолько неграмотные, что читали плохо, и ей приходилось им помогать. И тут важно отметить, что с 1920-х годов в медицинские вузы стали брать абитуриентов рабоче-крестьянского происхождения, а в 1930-х годах из-за нехватки кадров срок обучения сократили с пяти до четырех лет. Все это, конечно же, не могло не сказаться на профессионализме выпускников.
Интересно, что за два года до описываемых событий отец Людмилы, профессор медицины в Первом ленинградском медицинском институте, был арестован. По ее словам, это произошло потому, что он противился такому поверхностному подходу к преподаванию и всего лишь требовал от студентов сдавать экзамены не устно, а письменно. С тех пор Красина не видела своего отца ни разу, и судьба его была неизвестна.
Конечно, с годами ситуация менялась, неграмотность ликвидировали, учебные программы совершенствовались. Но в основе советской системы медицины все равно продолжал лежать тот же принцип: количество важнее качества.
Условно бесплатно
Конечно, многие в детстве читали о достижениях советской медицины. Героем советской прессы 70-80-х годов был доктор Гавриил Илизаров, новатор, внедривший уникальный аппарат для быстрого сращивания и исправления костей, который используют до сих пор. В СССР было множество специалистов, действительно любивших свою профессию и творивших чудеса — скорее вопреки, а не благодаря сложившейся системе. Но основная масса медицинского персонала оставалась такой же, как и работники других сфер советской экономики: немотивированной и зачастую малообразованной.
Действительно, помимо общего низкого уровня медицинского образования, врачи получали в целом ту же зарплату, что и, скажем, инженер. То есть в зависимости от квалификации — 100-150, максимум — 200 рублей.

Фото: Олег Никишин / Getty
Причем нежелание принимать такие взятки зачастую трактовалось советскими гражданами как неуверенность врача в своих силах. Как же так, рассуждали они, деньги не берет, подарки не принимает, значит, работу свою не ценит или не уверен в том, что не сделает хуже. Плохой доктор, видимо.

Фото: Семен Майстерман / ТАСС
Таким образом за бесплатное здравоохранение советские люди платили регулярно, и в эпоху брежневского застоя сфера окончательно погрязла в коррупции (справедливости ради стоит заметить, что не только медицина, но и любая сфера экономики СССР). При этом взятки не открывали доступ к передовым методам лечения — в той же стоматологии речь шла о жутких бормашинах, произведенных по зарубежным образцам, которые не использовались на Западе с 30-х годов, металлических коронках, умерщвлениях нерва мышьяком и пломбах из цемента. Иной по качеству сервис получить было невозможно, ведь не было ни соответствующего оборудования, ни специалистов.
Практика обязательного одаривания врача существенно пережила Советский Союз и только недавно начала уходить из обихода россиян. Однако некоторые ее сегменты настолько ритуализировались, что прочно вошли в наш быт. Даже у молодых врачей, учившихся в 2000-х, в совершенно другой реальности, на кухне или в баре можно найти бутылку подарочного дешевого коньяка или домашнюю малиновую настойку в пошлой бутылке в форме лебедя. Выкидывать дары неудобно. Еще сложнее хоть как-то логически объяснить традицию давать нянечке из роддома, выносящей ребенка отцу, деньги — будто она будет отвечать за здоровье и благосостояние малыша, и ее, как духа-покровителя, следует задобрить жертвоприношением.
Рожденные в СССР
Вообще, советские роддома — тема отдельная. Большинство женщин, рожавших в СССР, запомнили это заведение не иначе как пыточную. Впечатления можно найти, к примеру, в ЖЖ исследователя советской повседневности Дмитрия Румянцева.

Игры бюрократов
Такое положение дел было для обычных советских граждан, но не для номенклатурщиков. Партийные функционеры пользовались услугами ведомственных поликлиник и больниц, в которых сервис и его качество часто были совершенно другими.
Особый путь
Невозможность оказания действительно качественной медицинской помощи и оторванность советской научной мысли от мировой привели к тому, что в Советском Союзе появилось множество вполне официальных практик лечения заболеваний, эффективность которых практически ничем не подтверждена.

Фото: Юрий Белозеров / ТАСС
Неудивительно, что в подобной ситуации как многие граждане позднего СССР, так и современные россияне потеряли доверие к медицине и предпочитают самолечение или альтернативные практики.
Крах Советского Союза принес и новую проблему — исчезновение доверия к государству как таковому, а значит, и к государственной медицине как таковой. А поскольку времена, когда хоть что-то было ясно и понятно, ушли в светлое прошлое, то и советская медицина видится людям на порядок лучше существующей сейчас, да к тому же бесплатной, честной и всеобщей.
Читайте также:

