В результате дтп женщина получила травму в средней трети голени
Обновлено: 01.05.2024
Автомобильная авария может привести к серьезным травмам практически любой части тела. В России каждый водитель должен иметь полис ОСАГО (например, ОСАГО в Южно-Сахалинске) – это страхование гражданской ответственности автовладельца на случай, если в процессе управления автомобилем он причинил ущерб другим машинам, имуществу или жизни здоровью людей. Компенсировать убытки, и оплачивать лечение будет страховая компания.
Ниже приведены некоторые из наиболее распространенных травм, полученных жертвами дорожно-транспортных происшествий, и некоторые статистические данные о дорожно-транспортных происшествиях за 2019 год:
Черепно-мозговые травмы (ЧМТ)
Автомобильные аварии - основная причина ЧМТ, которая возникает при повреждении головного мозга в результате удара или колющего повреждения головы. Ежегодно от ЧМТ умирает 50 000 человек, а еще от 80 000 до 90 000 человек страдают длительной инвалидностью.
Травмы и паралич спинного мозга (квадриплегия / тетраплегия и параплегия)
Воздействие удара и крутящего момента на тело может привести к длительной инвалидности из-за травм спинного мозга. Повреждение спинного мозга может привести к частичному или полному параличу ниже уровня травмы.
Травмы спины
Человеческое тело и позвоночник не предназначены для выдерживания тяжелых ударов, а травмы спины - частый результат автомобильных аварий. Травмы спины могут появиться позже после аварии. Боль и инвалидность из-за серьезной травмы спины могут быть серьезными и продолжительными.
Ожоги
Если автомобиль загорится после аварии или если кожа вступит в контакт с горячими жидкостями, поверхностями, паром или химическими веществами, пассажиры могут получить ожоги. Очень серьезные ожоги могут потребовать хирургического вмешательства и пересадки кожи.
Внутренние травмы
Когда при столкновении тело сталкивается с каким-либо предметом или тело попадает в летящие обломки, это может привести к повреждению внутренних органов. Внутреннее кровотечение при такой травме требует неотложной медицинской помощи.
Переломы и переломы костей
Сломанные ноги, ребра, руки, лодыжки и запястья часто встречаются в автомобильных авариях. У некоторых пострадавших в автокатастрофе сломан таз. Степень тяжести варьируется от простых переломов, требующих наложения гипса, до серьезных переломов или сложных переломов, для восстановления которых может потребоваться хирургическое вмешательство.
Обезображивание травм и шрамов лица
Травмы лица в автомобильной аварии могут быть вызваны разбитым стеклом или ударом о рулевое колесо, приборную панель, лобовое стекло, подушку безопасности, боковое стекло, автокресло или любую твердую поверхность. Уродство в результате травм лица может потребовать хирургической коррекции и оставить у жертвы стойкий шрам.
Потеря конечности и ампутация
Рука, нога, палец, палец ноги или другие придатки могут быть оторваны в результате аварии или повреждены достаточно серьезно, чтобы потребовать хирургической ампутации. Этот тип травмы может привести к необратимым последствиям для жертвы.
Травмы шеи и хлыстовые травмы
Хлыстовая травма - это общее название травм мышц, связок и сухожилий, таких как боль в шее после травмы мягких тканей шеи, которая может произойти в автомобильной аварии. Скорость до 15 миль в час может вызвать хлыстовую травму, с ремнем безопасности или без него. Тяжелая травма диска и вывих шейки матки также могут возникнуть в результате автомобильной аварии.
Травмы колена
В автокатастрофе можно повредить колени, ударившись о любую часть автомобиля. Раны варьируются от синяков до множественных переломов. Мениск или хрящ в колене может порваться, если колено искривлено или резко повернуто при аварии.
Травмы стопы и лодыжки
Растяжения, растяжения, растяжения и переломы пальцев ног, стоп и лодыжек - обычное явление в автомобильных авариях. Ноги и пальцы ног также могут быть оторваны при аварии.
Травмы плеча
Травмы плеча могут возникнуть в результате поглощения силы после упора рук о рулевое колесо или приборную панель в автомобильной аварии. Плечо фиксируется и получает чрезмерную силу от удара при столкновении.
Травмы запястья и кисти
Переломы дистального отдела лучевой кости (сломанные запястья) очень часто встречаются в автомобильных авариях. Этот тип травмы может потребовать хирургического вмешательства, в зависимости от тяжести перелома.
Разбитое стекло, оторванный металлический лист или летающие предметы могут вызвать порезы. Ушибы возникают в результате удара тела о какой-либо предмет или наоборот. Дорожная сыпь - это истирание, вызванное трением при волочении или заносе по тротуару или бетону.
Бригада СНМП при возвращении с вызова была остановлена сотрудниками ДПС в целях оказания медицинской помощи пострадавшим в автокатастрофе. В результате дорожно - транспортного происшествия ( маршрутное такси врезалось в опорный столб) имеется 4 пострадавших с различными видами травм. Пострадавшие вынесены из машины сотрудниками ДПС.
Первый пострадавший: Мужчина, 34 лет, предъявляет жалобы на боль в правой половине грудной клетки, усиливающуюся при глубоком дыхании, а так же на боли в правом плече, невозможность движений правой рукой. При объективном обследовании: общее состояние средней тяжести, в сознании, контактен, обстоятельства травмы помнит. Кожные покровы бледные, чистые. В легких дыхание везикулярное, проводится во все отделы. ЧДД – 16 в мин. Пульс – 80 в мин, ритмичный. АД – 120/80 мм рт. ст. При пальпации грудной клетки резкая болезненность в области 4 – 5 ребер по передней подмышечной линии. Крепитации, патологической подвижности, подкожной эмфиземы нет. Деформация правого плеча на границе нижней и средней трети, укорочение правого плеча на 2 см. Активные движения в правой руке отсутствуют, пассивные – резко ограничены, болезненны. В области повреждения имеется гематома, отек. При пальпации правого плеча на границе нижней и средней трети резкая болезненность, крепитация патологическая подвижность. Чувствительность пальцев правой кисти сохранена.
Второй пострадавший: Мужчина, около 40 -45 лет. При объективном обследовании: общее состояние тяжелое, кожные покровы бледные с цианотичном оттенком. ЧДД – 22 в мин, дыхание поверхностное, ритмичное. АД - 100/60 мм рт. ст. пульс – 60 в мин.
Третий пострадавший: Мужчина, 25 лет, предъявляет жалобы на боль в области носа, носовое кровотечение. При объективном обследовании: общее состояние в средней тяжести, кожные покровы бледные, на лице кровь. Пульс – 90 в мин, ритмичный. АД – 140/90 мм рт. ст., ЧДД – 18 в мин. Неврологических расстройств нет. Имеется кровотечение из правого носового хода. Припухлость тканей в области спинки носа. При пальпации отмечается резкая болезненность.
Четвертый пострадавший: Женщина, 50 лет, возбуждена, испугана, плачет, предъявляет жалобы на сильную головную боль, шум в ушах, нехватку воздуха. При объективном обследовании: общее состояние средней тяжести, кожные покровы гиперемированы. ЧДД – 24 в мин, дыхание ритмичное. Тоны сердца громкие, шумов нет. Пульс – 96 в мин, ритм правильный, АД – 190/130 мм рт. ст.
1) Проведите обследование пациентов и первичную медицинскую сортировку пострадавших с учетом тяжести состояния, характера повреждений и прогноза.
2) Установите диагнозы.
3) Определите тактику действий фельдшера СНМП
Бригада СНМП при возвращении с вызова была остановлена сотрудниками ДПС в целях оказания медицинской помощи пострадавшим на пожаре. Пожар произошел в результате взрыва бытового газа в жилом доме, имеются 2 пострадавших с различными видами травм. Пострадавшие вынесены из дома сотрудниками службы пожаротушения. Со слов спасателей, 1-й пострадавший находился близко от источника взрыва, 2-й в прилежавшем коридоре.
Жалобы первого пациента ( мужчина 45 лет) : головная боль, тошнота, затруднение дыхания, кашель, першение в горле, сильная боль и жжение в области правой верхней конечности. При объективном обследовании: общее состояние средней тяжести, заторможен. В зеве и носовых ходах небольшая гиперемия, следы копоти. В легких дыхание везикулярное, проводится во все отделы.ЧДД-24 в мин. Пульс- 100 уд./мин, ритмичный, АД-130/80 мм рт. ст. Живот при пальпации мягкий, безболезненный. Локальный статус: правая верхняя конечность отечна, гиперемирована, на поверхности кожи имеется множество пузырей с серозным содержимым.
Жалобы второго пациента ( мужчина 22 года) : головная боль, головокружение, слабость. Тошнота, боли в правом плече, невозможность движений правой рукой. При объективном обследовании: пациент в сознании, несколько заторможен, на вопросы отвечает с опозданием, обстоятельства травмы не помнит. Кожные покровы со следами копоти, В легких дыхание везикулярное, проводится во все отделы. ЧДД - 20 в мин. Пульс- 90 уд/мин, ритмичный, АД- 120/80 мм рт. ст. Локальный статус: нарушений целостности кожных покровов головы нет. В затылочной области имеется гематома диаметром 5 см. В области правого плеча на границе нижней и средней трети_ выраженная деформация, укорочение правого плеча на 2 см. Активные движения в правой руке отсутствуют, пассивные резко ограничены, болезненны. В области повреждения имеется гематома, отек. При пальпации правого плеча на границе нижней и средней трети резкая болезненность, крепитация, патологическая подвижность. Чувствительность пальцев правой кисти сохранена. Пульсация лучевой артерии сохранена.
1) Принципы обследования пациентов и первичной медицинской сортировки пострадавших с учетом тяжести состояния, характера повреждений и прогноза.
2) Предполагаемые диагнозы.
3) Тактика фельдшера СНМП.
Бригада СНМП направлена на вызов с подстанции. Повод к вызову: пожар в жилом помещении. В зоне чрезвычайной ситуации работает служба пожарной охраны, ГУВД, МЧС. Развернут штаб пожаротушения. Имеются два пострадавших с различными видами травм.
1-й пострадавший: мужчина, 36 лет, представляет жалобы на сильную головную боль, головокружение, тошноту. При объективном обследовании: общее состояние средней тяжести, несколько заторможен, на вопросы отвечает с опозданием, отмечалась кратковременная потеря сознания при травме, обстоятельства травмы помнит, Была однократная рвота.. Кожные покровы бледные. В легких дыхание везикулярное, проводится во все отделы. ЧДД- 20 в мин. Тоны сердца ясные, ритм правильный. Пульс- 90 уд/мин., ритмичный, АД- 130/80 мм рт. ст. Объективный статус: при пальпации целостность костей черепа не нарушена.
2-й пострадавший: женщина, 27 лет, предъявляет жалобы на затруднение дыхания, кашель, першение в горле. Беспокоят боли в области шеи, груди, общая слабость, головокружение. При объективном обследовании: общее состояние тяжелое, сознание спутанное. В зеве легкая гиперемия, следы копоти, лицо и рот испачканы сажей. Кожные покровы лица, шеи и грудной клетки гиперемированы, на передней поверхности шеи и грудной клетки имеется вскрывшиеся пузыри. Дыхание поверхностное, ЧДД-22 в мин, ритмичное. АД- 80/40 мм рт. ст., пульс- 96 уд./мин. Живот мягкий, безболезненный при пальпации.
1) Установите диагнозы.
2) Определите тактику фельдшера СМП.
На хладокомбинате в черте города произошел взрыв с обрушением здания, в котором находилось около 100 сотрудников. Охрана комбината остановила направляющуюся с вызова бригаду СМП в составе 2-х фельдшеров. В это время соседнее с обрушившимся зданием стали покидать сотрудники, прикрывая рот и нос платками и кусками материи. У некоторых из них приступообразный кашель и резь в глазах.
1. Оцените обстановку?
2. Каковы действия бригады?
Задание: В каком порядке и объеме должна быть оказана помощь пострадавшим?
При строительстве новой автотрассы 2-е рабочих получили травму обвалившейся стеной котлована. При осмотре установлено:
Задание: В каком порядке и объеме должна быть оказана помощь пострадавшим?
При следовании на вызов бригада остановлена прохожим, в связи с ДТП. Пострадавших двое.
Задание: В каком порядке и объеме должна быть оказана помощь пострадавшим?
Задание: В каком порядке и объеме должна быть оказана помощь пострадавшим?
Задание: В каком порядке и объеме должна быть оказана помощь пострадавшим?
Задание: В каком порядке и объеме должна быть оказана помощь пострадавшим?
Бригаду СМП при возвращении с вызова остановил сотрудник ДПС с целью оказания медицинской помощи пострадавшим в автокатастрофе. В результате ДТП (столкновение мотоцикла с автомобилем) один из пострадавших находится за рулём автомобиля, второй пострадавший (пассажир мотоцикла) лежит на дороге, получил сильный удар в левую ногу (область голени).
1-й пострадавший предъявляет жалобы на затруднённое дыхание и боль в правой половине грудной клетки, невозможность глубоко вздохнуть из-за боли. 2-й пострадавший в сознании, контактен. Предъявляет жалобы на боли в левой ноге, невозможность двигать ногой.
Объективно: 1-й пострадавший заторможен, состояние тяжелое, кожные покровы бледные с цианозом, АД 80/60 мм.рт.ст., пульс 110. Грудная клетка деформирована, правая половина её отстает в акте дыхания, ЧДД 22, дыхание поверхностное. При пальпации отмечается болезненность грудной клетки, больше справа. В нижнем отделе грудной клетки при перкуссии притупление перкуторного звука, при аускультации – отсутствие дыхательных шумов.
2-й пострадавший : состояние средней тяжести, психомоторное возбуждение, кожные покровы гиперемированы. Пульс 90, АД 120/80,ЧДД 18. Неврологических расстройств нет. В области повреждения имеется гематома, отёк, крепитация, патологическая подвижность и болезненность при пальпации. Левая нижняя конечность укорочена, активные движения голенью невозможны, пассивные резко болезненны.
1) Предполагаемый диагноз и его обоснование.
2) Тактика ведения больного.
По прибытии на пожар по 4-ому номеру/категория сложности/, есть пострадавшие. Ваша бригада прибыла первой. Доставлены 2 пострадавших сотрудниками УГПС.
Задание: В каком порядке и объеме должна быть оказана помощь пострадавшим?
Вызов бригады СМП на ДТП – наезд легкового автомобиля на мачту освещения. Женщина-водитель получала закрытый перелом правого бедра. С её слов во время движения автомобиля влетела оса и укусила рядом сидящего мужа, который вдруг начал задыхаться, что отвлекло от управления автомобилем. Её муж предъявляет жалобы вместе укуса, осиплость голоса, затрудненное дыхание.
Задание: В каком порядке и объеме должна быть оказана помощь пострадавшим?
Задание: В каком порядке и объеме должна быть оказана помощь?
Что такое перелом голени? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вахитов-Ковалевич Р. М., травматолога со стажем в 8 лет.
Над статьей доктора Вахитов-Ковалевич Р. М. работали литературный редактор Вера Васильева , научный редактор Никита Геращенко и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Перелом голени (Fracture of lower leg) — это нарушение целостности большеберцовой или малоберцовой кости. При переломе человек не может опереться на ногу, возникает острая боль, меняется длина и конфигурация голени [1] .
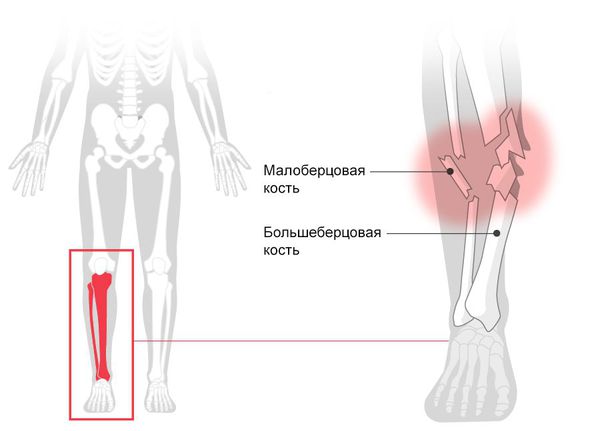
Распространённость
В России травмы крупных костей скелета (плечевой, бедренной и большеберцовой кости) — это основная причина смерти пациентов младше 40 лет [3] . Переломы костей голени занимают первое место среди повреждений длинных трубчатых костей: на них приходится от 20 до 37,3 % случаев [11] .
Причины переломов голени
Повреждения голени чаще всего происходят при автодорожных авариях, падении с высоты, занятиях спортом, катании на коньках и на лыжах.
При переломе голени нередко повреждается несколько костей, например:
- при автодорожной аварии перелом центральной части большеберцовой кости часто сочетается с травмой верхнего конца малоберцовой кости;
- падение с большой высоты может привести к перелому нижнего конца большеберцовой кости и наружной лодыжки.
Чем быстрее оказана медицинская помощь и при необходимости проведена операция, тем реже развиваются осложнения.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы перелома голени
Один из первых признаков перелома — это острая боль, которая возникает из-за повреждения мягких тканей. Чаще всего она не проходит, даже если нога зафиксирована и не двигается, и стихает только после медицинской помощи.
Боль локализуется в зоне перелома и усиливается при прикосновении или надавливании. При движениях она может распространяться выше по ноге, но, как правило, человек этого не замечает, потому что боль слишком сильная.
Нарастающий отёк мягких тканей — второй характерный симптом, который развивается в первые часы после травмы. При отёке часто возникает местная ишемия, т. е. ухудшается кровообращение из-за сужения или полной закупорки просвета артерии. Кроме того, из-за отёка в области перелома развивается дополнительное раздражение, повреждаются мягкие ткани и усиливается боль.
Гематома образуется в месте перелома вслед за отёком из-за повреждения мелких сосудов окружающих и костных тканей. Гематома усиливает отёк и боль, поэтому пока не остановится внутреннее кровотечение, отёк будет нарастать — так замыкается круг симптомов. Чтобы его прервать, ногу нужно зафиксировать.
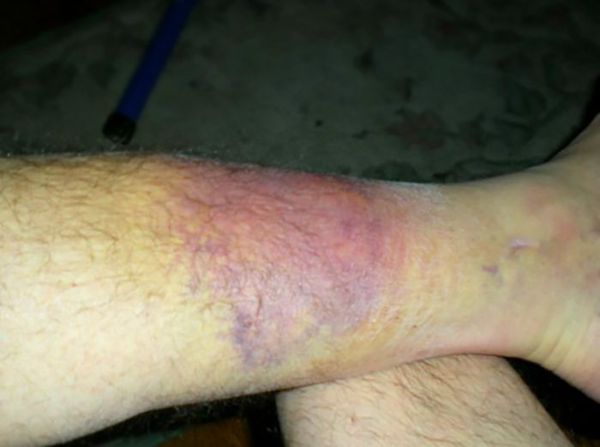
Деформация ноги и невозможность опереться всегда сопровождают переломы голени. Заметить их можно сразу после травмы.
Характерное потрескивание отломков (крепитация), щелчки и выраженный хруст в области травмы — это достоверные признаки перелома голени. Патологическая подвижность голени, нетипичные движения в ноге, которые вызывают острую боль, также свидетельствуют о переломе. Обычно из-за сильной боли пациенты максимально щадят ногу, стараются не шевелить ею и не дают к ней прикоснуться.
Перечисленные симптомы всегда оцениваются в совокупности: чем больше признаков выявлено, тем вероятнее перелом [1] .
Патогенез перелома голени
Выделяют два вида проявлений перелома голени: местные, возникшие в травмированной ноге, и системные, затрагивающие весь организм.
Основное местное проявление перелома голени — это острая боль, которая напрочь лишает желания двигать ногой [4] .
Мышцы голени в момент травмы рефлекторно сокращаются, что усугубляет перелом: острые костные отломки смещаются и повреждают мышечную ткань. Чем толще кость и сильнее развит мышечный каркас, тем вероятнее, что костные отломки сместятся.
При непроизвольном сокращении мышц из повреждённых мелких сосудов начинается кровотечение. В зоне перелома появляется гематома, развивается отёк мягких тканей и боль усиливается.
Вне зависимости от типа перелома, примерно с 10-го дня гематома становится основой для костной мозоли. Костная мозоль — это будущая соединительная ткань, которая при заживлении преобразуется в кость. Период образования мозоли длится до двух недель, в это время могут возникать системные проявления перелома: обостряются хронические заболевания, повышается температура и систолическое (верхнее) давление.
В дальнейшем, благодаря активному кровоснабжению и доставке минеральных элементов, формируется вторичная костная мозоль и перелом срастается.
Важную роль в сращении перелома играет кровоснабжение кости, наличие костных отломков, расстояние между ними и тип фиксации. Переломы без осколков срастаются лучше, чем оскольчатые. Осколки, как правило, лишены кровоснабжения и отдалены друг от друга, поэтому такие переломы считаются сложными и плохо заживают.
После сращения перелома костная мозоль выглядит как нарост, но в дальнейшем перестраивается [5] . В среднем через 3–3,5 месяца человек может вернуться к бытовым нагрузкам, через полгода линия перелома становится незаметной.
При множественных переломах костей голени, обширной кровопотере, длительном травмирующем воздействии и интенсивной боли может развиться травматический шок, при котором нарушаются функции нервной системы, ухудшается кровообращение и дыхание, что усугубляет патогенез перелома.
Классификация и стадии развития перелома голени
В Международной классификации болезней 10-го пересмотра (МКБ-10) перелом голени кодируется как S82.1 .
- открытый перелом — кость сообщается с окружающей средой, в открытой ране видны костные отломки;
- закрытый перелом — кожа не повреждена, открытых ран нет.
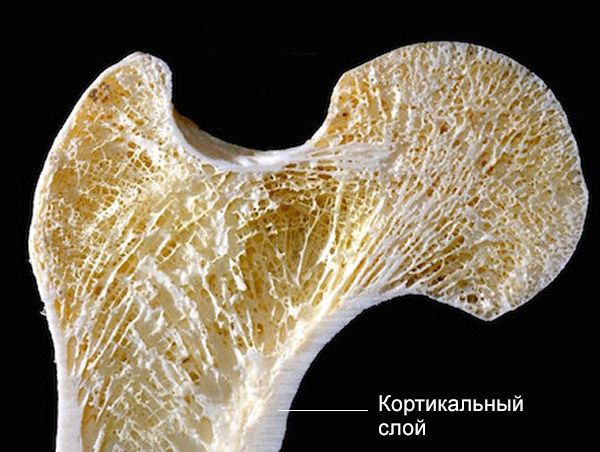
По повреждению кортикального слоя (самой прочной части костной ткани):
- полный перелом — нарушена целостность кости;
- неполный перелом — костная стенка разрушена не полностью.
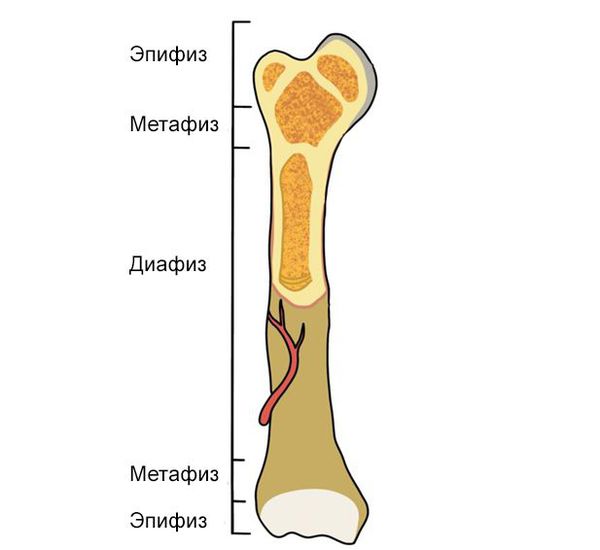
По локализации перелома:
- повреждение диафиза — перелом средней трети голени, тела трубчатой кости;
- эпифиза — перелом конца трубчатой кости эпифизарной зоны;
- метафиза — перелом верхней или нижней трети голени (как правило, в отдельную группу такие переломы не выделяют).
По смещению костных отломков переломы бывают:
- Без смещения — простые переломы, при которых не нужно совмещать костные отломки.
- Со смещением — осложнённые переломы, требующие совмещения костных отломков. При таких переломах голень сильно деформирована, отекает и болит, есть крепитация отломков.
По прохождению линии перелома по кости (заметно только на рентгенограмме):
- поперечные;
- косые;
- винтообразные;
- вколоченные;
- фрагментарные;
- отрывные.
Чтобы упростить постановку диагноза, оценить тяжесть и прогноз травмы, Ассоциацией остеосинтеза была создана универсальная классификация переломов длинных трубчатых костей (AO ASIF Trauma).
Основной принцип данной классификации — это разделение переломов в зависимости от повреждённой кости, её сегмента и типа перелома. Фрагмент из классификации приведён на рисунке ниже [12] .
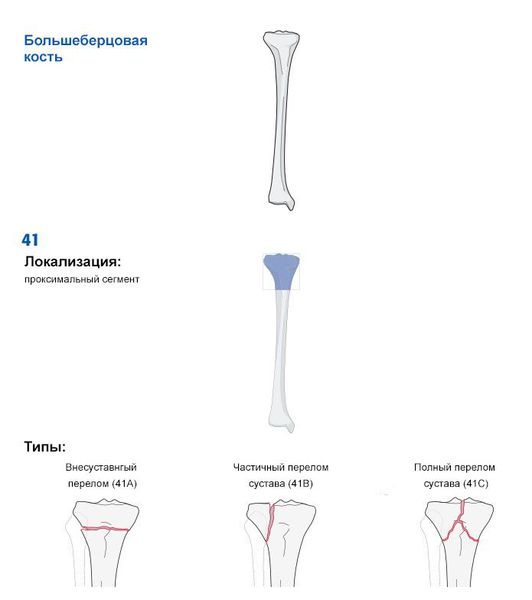
Осложнения перелома голени
Все осложнения перелома голени могут быть разделены на две группы:
- По времени возникновения:
- ранние — возникают в первые часы после травмы;
- поздние — развиваются в процессе лечения и реабилитации.
- По месту проявления: локальные и системные [7] .
Местные, или локальные осложнения
- повреждение мягких тканей (разрыв мышц, сухожилий и фасций);
- повреждение сосудисто-нервного пучка, онемение ноги и нарушение кровотока;
- местная ишемия тканей;
- контрактуры и атрофия мышц, которые проявляются скованностью движений;
- ложный сустав — несросшийся перелом, нарушение непрерывности трубчатой кости.
Ложный сустав можно распознать по рентгенограмме: видна линия перелома, костные края становятся округлыми, ось кости нарушена. Главная опасность заключается в утрате опорной функции голени, из-за чего пациент не может полноценно ходить.
Общие, или системные осложнения
Такие осложнения могут быть опасны для жизни. К ним относятся:
- Травматико-геморрагический шок, который возникает из-за боли при травме или потери крови. Пациент может потерять сознание, у него сильно понижаются давление и частота дыхания.
- Жировая эмболия — закупорка сосудов каплями жира, которые попали в кровь из участка перелома. Сопровождается помутнением сознания, эйфорией и неадекватным поведением: человек плохо осознаёт свои действия, отказывается от помощи, пытается встать и уйти.
- Тромбоэмболия — закупорка сосудов тромбами, из-за чего возникает ишемия или некроз тканей. В тяжёлых случаях, например при тромбоэмболии лёгочной артерии, пациент может погибнуть. Закупорка мелких сосудов приводит к ишемии тканей, в результате чего они разрушаются и организм отравляется продуктами распада. При закупорке крупных сосудов пациент может потерять сознание, у него резко падает давление и возникает терминальное состояние, близкое к клинической смерти.
Осложнения множественных травм носят комплексный характер: повреждается несколько костей или органов, например перелом ноги может сочетаться с черепно-мозговой травмой.
Диагностика перелома голени
Сбор анамнеза и осмотр
Диагностика всех видов травм начинается со сбора анамнеза — врач спрашивает, какие действия привели к перелому и что делал пациент после травмы.
Затем проводится физикальный осмотр и уточняются симптомы. Выделяют два вида признаков перелома:
- достоверные, к которым относится деформация, патологическая подвижность, укорочение или удлинение ноги и костный хруст (крепитация);
- недостоверные — боль, отёк и невозможность опираться на ногу.
Чем больше выявлено достоверных симптомов, тем вероятнее перелом костей голени.
Инструментальные методы диагностики
Объективно подтвердить диагноз позволяет рентгенологическое исследование голени в двух стандартных проекциях: прямой и боковой [8] . Чтобы избежать ошибок, рентген следует выполнять строго по стандартным укладкам.
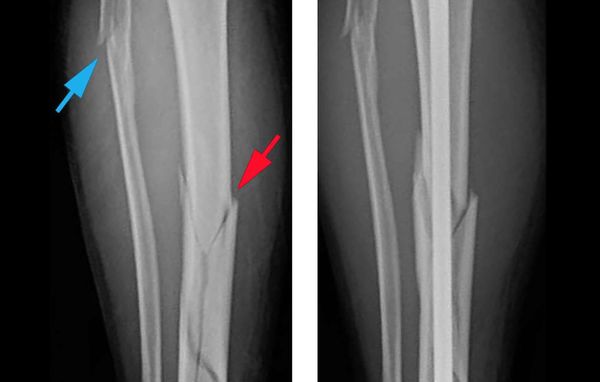
Шок, вынужденное неестественное положение ноги из-за боли, наличие шин и фиксаторов затрудняют диагностику перелома. Если металлические шины или фиксаторы мешают сделать качественный снимок, то их придётся снять. Когда положение ноги не позволяет сделать снимок, её вправляют под местной анестезией.
В некоторых случаях, если требуется детальная диагностика нескольких сегментов голени или пациент находится в тяжёлом состоянии, показана компьютерная томография с 3d-реконструкцией кости. Исследование можно проводить и при вынужденном положении конечности, но такой томограф есть не во всех клиниках. Поэтому в некоторых случаях, если информации недостаточно, делаются уточняющие прицельные рентгеновские снимки отдельных сегментов кости.
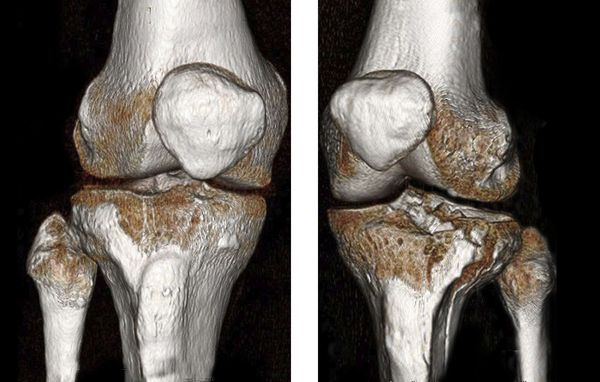
К дополнительным методам диагностики относятся:
- рентгеновские снимки под углом;
- рентгеноскопия (просвечивание) — процедура, при которой изображение выводится на светящемся экране;
- томография с введением контрастных веществ — метод, позволяющий выявить метастазы, которые могли стать причиной перелома;
- денситометрия — исследование плотности костной ткани.
Перечисленные диагностические методы применяются в тех случаях, когда причинно-следственная связь между переломом и предшествующими событиями недостаточно ясна. К примеру, если из-за резкого подъёма с кровати возник оскольчатый перелом обеих костей голени.
Лабораторная диагностика
Лабораторные методы при диагностике травм голени вторичны, они позволяют оценить общее состояние пациента и решить, нужно ли ему ложиться в больницу.
- при критически низком уровне эритроцитов и гемоглобина (свидетельствует о сильной кровопотере);
- при высоком уровне лейкоцитов (возникает при нарушениях в работе внутренних органов).
Лечение перелома голени
При поступлении в стационар проводят следующие процедуры:
- Чтобы уменьшить боль, внутримышечно вводят анальгетики центрального действия. Также показано местное обезболивание раствором Новокаина.
- Выполняется закрытая репозиция конечности, т. е. восстанавливают ось ноги, выводят её в правильное положение.
- В зависимости от типа перелома накладывают скелетное вытяжение или гипсовую повязку. Выбирают тот метод, который позволяет оптимально зафиксировать ногу [9] .
Далее лечение сводится к основным принципам травматологии:
- если общее самочувствие пациента стабильно, костные отломки не смещены или смещены незначительно, то показано консервативное лечение;
- при грубом смещении, угловой деформации и укорочении конечности потребуется операция [10] .
Консервативное лечение
При консервативном лечении пациенту накладывают гипсовую повязку. Повязки могут быть как классическими, так и из полимерных материалов. Тип повязки на сращение перелома не влияет, важно качество наложения и адекватная фиксация. От материала зависит только удобство ношения повязки. Фиксаторы в остром периоде практически не используются.
Общие рекомендации по ношению гипса:
- не мочить повязку, иначе кожа под ней будет преть;
- не пытаться самостоятельно ослабить повязку, не обрезать края и не стараться сделать её удобнее;
- не подсовывать под повязку линейку, расчёску и прочие предметы, чтобы почесать кожу;
- следить за тем, чтобы повязка не пережимала ногу слишком сильно;
- если отёк нарастает, то рекомендуется обратиться к доктору и переложить повязку.
Гипс можно снимать только после того, как кости срослись (это видно на рентгенограмме). В среднем это происходит через 3–3,5 месяца.
Хирургическое лечение
Хирургическое лечение состоит в открытой репозиции костных фрагментов и остеосинтезе — операции, при которой восстанавливают правильную ось ноги и придают отломкам нужное положение. Процедура проводится под общей анестезией. Подходящую технику остеосинтеза врач подбирает в зависимости от участка перелома.
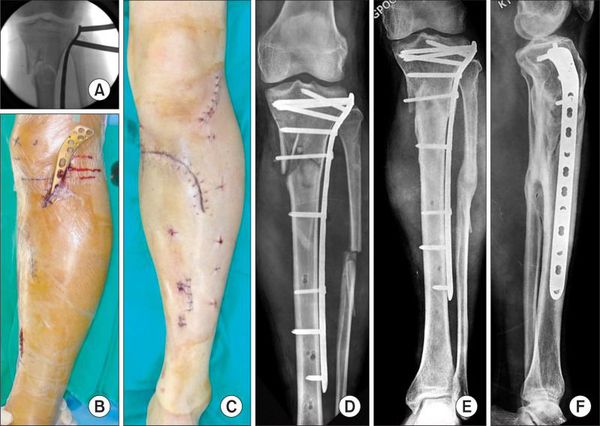
При использовании металлоконструкций кости голени сращиваются в среднем через 3–3,5 месяца после операции. Удалять конструкции по медицинским показаниям можно не ранее, чем через полгода. К таким показаниям относятся риск перфорации кожи и травмы мягких тканей. Также конструкцию нужно убрать, если она мешает разработке сустава, сдвинулась или поломалась.
Если конструкция мешает пациенту, её можно удалить, но не раньше, чем через год.
Аппараты внешней фиксации, например стержневые фиксаторы или аппарат Илизарова, применяют только временно, пока состояние пациента нестабильно и нельзя провести операцию.
Прогноз. Профилактика
Прогноз зависит от вида перелома, возраста пациента, сопутствующих заболеваний и осложнений. Также важно, как быстро человек обратился за помощью, соблюдал ли рекомендации врача и какая тактика лечения была выбрана [1] .
При переломе большеберцовой кости отломки чаще всего смещаются и кость долго сращивается. Большинство переломов диафиза голени, как правило, хорошо фиксируются как при консервативном лечении, так и при оперативном. Хуже заживает перелом нижней трети и опорной площадки голени. Непредсказуемы исходы множественных переломов костей голени и переломы обеих ног.
В целом, если выбрана правильная тактика лечения и своевременно проведена операция, то большинство переломов сращиваются за 3–3,5 месяца.
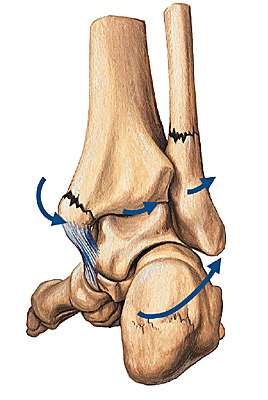
Грамотная оценка механизма образования повреждений позволяет иначе взглянуть на, казалось бы, очевидные обстоятельства происшествия
В качестве примера рассмотрим случай с переломом костей голени.
Начало у этой истории было банальным. Поздней зимней ночью в аптеку пришли двое мужчин, один покупал презервативы, второй – таблетки от головной боли для жены.
Следует отметить, что оба мужчины в далеком прошлом активно занимались единоборствами, один (постарше) – вольной борьбой, второй (помоложе) – кикбоксингом.
На выходе они столкнулись плечами (кто кого первый толкнул, установит так и не удалось), но этого оказалось вполне достаточно, чтобы начать драку.
Драка, начавшись на выходе, продолжилась на тротуаре перед аптекой.
Свидетелей было трое. Так как рядом с местом драки была стоянка такси, время было позднее, таксистам делать было нечего, и они с интересом смотрели за дракой.
В ходе драки, со слов свидетелей, один из дерущихся мужчин (который постарше) схватил своего противника за куртку и попробовал сделать бросок, после чего они оба упали, и продолжили выяснять отношения уже в положении лежа.
Дальше все тоже было банально – обоих задержал проезжавший мимо наряд ППС.
Так оба предъявляли жалобы на боли в местах ударов, то обоих машиной скорой помощи доставили в стационар.
На этом этапе ко мне и обратился адвокат за разъяснением, могли ли данные повреждения образоваться при обстоятельствах, указанных потерпевшим.
На суде потерпевший вполне подробно давал показания об обстоятельствах происшествия, уверено показывал, как подсудимый ударил его ногой по голеностопу.
Все шло в его сторону.
Предопределенное, казалось бы, течение суда резко поменяли вопросы адвоката и ответы специалиста. Приведу их (с некоторыми неизбежными сокращениями)
Вопрос Адвоката: уважаемый Эдуард Викторович, согласно истории болезни при осмотре неврологом у пострадавшего неоднократно отмечалась ретроградная амнезия, вы не поясните, что обозначает медицинский термин «ретроградная амнезия?
Ответ Специалиста. Ретроградная амнезия— нарушение памяти о событиях, предшествовавших приступу заболевания либо травмирующему событию. Характеризуется потерей памяти о событиях, непосредственно предшествовавших поражению мозга. Наличие алкогольного опьянения у пострадавшего может усиливать состояние ретроградной амнезии.
Вопрос Адвоката: А может ли память об утраченных событиях вернуться?
Ответ Специалиста: В некоторых случаях может. Например, если применить специальные психотерапевтические методики восстановления памяти.
Вопрос Адвоката к потерпевшему: К Вам применялись специальные психотерапевтические методики восстановления памяти?
Ответ Потерпевшего: нет, но я и так все прекрасно помню.
Ответ Специалиста: В ряде случаев, у лиц с ретроградной амнезией утраченные воспоминания замещаются вымышленными, в которые пострадавшие искренне верят и считают подлинными.
Адвокат потерпевшего: Допрашиваемый специалист является специалистом в области судебно-медицинской экспертизы, а не психиатрии!
Ответ Специалиста: А я и не провожу никаких психиатрических экспертиз, а отвечаю на вопросы общемедицинского характера. Факт же наличия у пострадавшего ретроградной амнезии установлен официально, во время пребывания пострадавшего в стационаре специалистом неврологом.
Вопрос Адвоката: Каков механизм образования повреждения у И.И.И. левой ноги, а именно: закрытого оскольчатого перелома нижней трети диафиза левой малоберцовой кости, закрытого перелома внутренней лодыжки левой голени со смещением отломков, с вывихом стопы кнаружи и кпереди, разрывом дистального межберцового синдесмоза?
Ответ Специалиста: Данный вид перелома костей голени образуется при падении из положения стоя с опорой на повреждаемую ногу и одновременным поворотом туловища. При этом происходит форсированный подворот стопы наружу при одновременном ее подошвенном сгибании. При таком механизме травмы вначале наступает перелом внутренней лодыжки. При дальнейшем вращении стопы кнаружи таранная кость надавливает на наружную лодыжку, в результате чего происходит перелом малоберцовой кости и разрыв межберцового синдезмоза.
Вопрос Адвоката Возможно ли образование выявленных у И.И.И. переломов костей голени в результате удара твердым тупым предметом, например обутой ногой?
Ответ Специалиста: Формирование выявленных у И.И.И. переломов костей голени в результате удара твердым тупым предметом, например обутой ногой исключается. Выявленные у И.И.И. переломы костей голени по механизму образования являются непрямыми, и образовались в результате падения из положения стоя, при фиксированной левой стопе и разворотом туловища.
Вопрос Адвоката Возможно ли образование выявленных у И.И.И. переломов костей голени в результате падения тела человека на ногу И.И.И., при условии, что потерпевший в момент падения на него тела лежит на земле?
Ответ Специалиста: Образование выявленных у И.И.И. переломов костей голени при таком механизме травмы невозможно, так как при этом не происходит фиксации стопы на опоре форсированным подворотом стопы наружу при одновременном ее подошвенном сгибании.
Вопрос Прокурора: Я все равно не понял, что говорил Специалист по поводу механизма перелома костей голени, так при каких условиях возникает такой перелом?
Ответ Специалиста: Такой перелом возникает при улови, что человек стоит на одной стопе, опершись на нее всем своим весом, и при этом делает резкий, форсированный поворот туловищем.
Такой перелом нередко возникает, например, у горнолыжников, сноубордистов, а также иногда у борцов, при неправильной технике броска. Если Вы иногда смотрите спортивные соревнования, то иногда можно наблюдать ситуацию, когда один борец, обхватив другого пытается перекинуть противника через себя, после чего оба падают, и борца, проводившего прием, уносят на носилках. Так вот, в подобных случаях как раз и формируется травма голеностоного сустава.
Прокурор: Я занимался долго вольной борьбой, я такое видел не раз.
Специалист: Я как раз про такой вид травм Вам и рассказываю.
Прокурор: Мне теперь хоть стало понятно, о чем вы говорите.
Вопрос Адвоката: Эдуард Викторович, скажите. Со слов, как свидетелей, так и подсудимого, во время драки потерпевший захватил подсудимого обеими руками за куртку, затем попытался сделать бросок. После чего они оба упали. Мог ли выявленный у потерпевшего перелом костей голени образоваться в этих условиях?
Ответ Специалиста: Да. В указанных условиях такой перелом вполне мог сформироваться. Скользкая дорога и наличие алкогольного опьянения были в этом случае способствующими факторами, которые приводили к дискоординации движений, что способствовало формированию перелома.
Адвокат потерпевшего: Ваша Честь, мы не можем доверять показаниям специалиста, так он просто отрабатывает свой гонорар.
Ответ Специалиста: Ваша Честь, я принес на судебное заседание 6 различных руководств по судебной медицине и травматологии. Все эти руководства написаны в разное время и разными людьми. Но во всех этих руководствах механизм образования данного перелома описывается одинаково. А ведь авторы этих руководств явно их писали не по обращению адвоката подсудимого.
Судья: Интересно. Покажите Ваши книги.
Специалист. Пожалуйста, в нужных местах я сделал закладки.
Судья (после просмотра книг): Снять копии с этих мест и приобщить к материалам дела.
Специалист: Ваша Честь, копии соответствующих мест из данных руководств я в виде приложений уже включил в свое Заключение специалиста.
Читайте также:

