После дтп болит грудная клетка
Обновлено: 03.05.2024
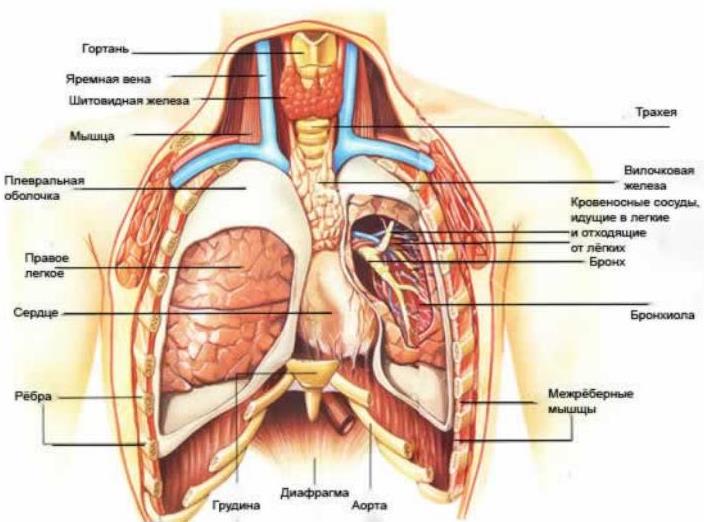
Боли в груди (боль в области грудной клетки) – распространённый симптом. Во многих случаях боль в груди может быть вызвана заболеваниями сердца, и это заставляет относиться к ней особенно серьёзно. Однако перечень причин боли в груди гораздо шире. В этой области находятся сердце, легкие, пищевод, крупные сосуды, кости и мышцы, – и любой из этих органов может быть источником боли. Боль в груди также может быть вызвана диафрагмой и органами брюшной полости, в первую очередь желудком. Наконец, боль может быть обусловлена проблемами и других органов, а ее локализация в груди объясняется сложным расположением нервов и мышц.
Возможный характер боли в груди – на что следует обращать внимание
Боль в груди может быть ноющей, колющей, стреляющей, сжимающей, жгучей. В некоторых случаях она бывает острой, интенсивной, вплоть до нетерпимой.
Важно, где именно локализуется боль. Обычно боль довольно четко может быть локализована следующим образом:
- в одной половине грудной клетки – справа или слева. Иногда локализация боли может быть более конкретной, например – в области ребер;
- за грудиной. Боль за грудиной, особенно в том случае, когда болит и за грудиной и слева от неё, характерна для заболеваний сердца;
- чуть ниже грудины (в подложечной области). Подобная боль характерна для заболеваний пищевого тракта (желудка или пищевода).
Боль в груди без четкой локализации может говорить о раке лёгких или туберкулёзе.
Боль в груди может сопровождаться такими симптомами, как:
-
, затрудненность дыхания; , повышенная температура тела; , холодный пот; , изжога, тошнота, рвота;
- изменения артериального давления.
Для диагностики также важно распространение боли. Боль может иррадиировать в руку. Такой характер боли наблюдается при инфаркте миокарда и остеохондрозе.
Причины
Боль в груди является характерным симптомом для заболеваний сердца. Она наблюдается, в частности, при:
-
(вызывается недостаточным поступлением кислорода в сердечную мышцу). Наиболее распространённой формой ИБС является стенокардия, проявляющаяся в виде дискомфорта, чувства тяжести или сдавливающей боли за грудиной и слева от неё. Приступ боли, как правило, провоцируется физической нагрузкой или эмоциональным напряжением. Продолжительность приступа обычно составляет от нескольких минут до получаса. Облегчение наступает после приема нитроглицерина. Боль может сопровождаться одышкой, отдавать в левую руку, под лопатку, левую половину нижней челюсти;
- остром инфаркте миокарда. Инфаркт миокарда также является формой ишемической болезни сердца, требующей немедленной медицинской помощи. Боль при инфаркте миокарда очень интенсивная, носит сжимающий давящий или распирающий характер. Наблюдается за грудиной и слева от неё, может иррадиировать в левую руку, под лопатку, в левую часть шеи и нижней челюсти. Боль сопровождается одышкой, страхом смерти, слабостью, может выступать холодный пот. Боль продолжается более 15-30 минут (т.е. дольше, чем при приступе стенокардии) и не снимается нитроглицерином. При подозрении на инфаркт миокарда следует немедленно вызвать скорую помощь;
- перикардите (воспалении наружной оболочки сердца – перикарда). В этом случае боль может быть постоянной или периодической. Локализуется, как правило, за грудиной. Боль усиливается в положении лёжа, и уменьшается, если наклониться вперёд;
- миокардите (воспалении сердечной мышцы). Миокардит возникает чаще всего как осложнение инфекционного заболевания. При миокардите боль в груди сочетается с повышенной температурой и одышкой;
- пролапсе митрального клапана. В большинстве случаев это заболевание протекает бессимптомно, однако иногда наблюдаются боли в левой половине груди, которые могут сопровождаться чувством нехватки воздуха, ощущением частого или наоборот замедленного сердцебиения, головокружениями и обмороками.
Боль в груди может наблюдаться при таких заболеваниях, как:
- плеврит (воспаление оболочки легкого – плевры). В случае плеврита боль, как правило, острая, односторонняя. Усиливается при глубоком вдохе, смехе, движении. Характерно усиление боли при наклоне в здоровую сторону. Боль уменьшается, если лечь на тот бок, где болит. Боль в груди сочетается с другими симптомами – повышением температуры, ознобом, слабостью, кашлем; (воспаление легких). Боль в груди при пневмонии является сопутствующим симптомом, возникающим на фоне кашля и повышенной температуры тела. Боль, как правило, односторонняя – соответствует стороне, на которой развивается воспаление. Характер боли – острый или ноющий; ; ;
- туберкулёз лёгких;
- рак лёгких.
Боль в области грудной клетки могут вызывать такие заболевания, как:
Причиной боли в груди могут быть также:
Когда при боли в груди необходимо обратиться к врачу?
Когда при боли в груди надо вызывать скорую помощь?
В некоторых случаях врачебная помощь должна быть оказана как можно быстрее. Необходимо незамедлительно вызвать скорую помощь:
- если боль в груди возникла внезапно, имеет острый характер, сопровождается удушьем, слабостью, потемнением в глазах;
- если боль не удаётся снять с помощью нитроглицерина;
- если больной потерял сознание.
К какому врачу обращаться при болях в груди?

Какие исследования могут потребоваться при болях в груди?
При жалобе на боли в груди для диагностики заболевания могут быть назначены:
-
;
- компьютерная томография (МСКТ грудной клетки); ; (суточное мониторирование ЭКГ); нагрузочные тесты (тредмил-тест); (позволяет установить наличие воспаления); (при подозрении на заболевания пищевода или желудка).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Травмы xe "Травма:грудной клетки" грудной клетки составляют 10–12% травматических повреждений. Четверть травм грудной клетки — тяжёлые повреждения, требующие неотложного хирургического вмешательства. Закрытые повреждения в мирное время преобладают над открытыми и составляют болбе 90% всех травм груди.
Классификации • Принятая в России классификация травм грудной клетки подразделяет их на закрытые ранения и проникающие ранения грудной клетки •• Закрытые повреждения ••• Повреждения мягких тканей ••• Повреждения (переломы) костей ••• Повреждения внутренних органов •• Открытые повреждения (ранения) ••• непроникающие: повреждения (ранения) мягких тканей, повреждения (открытые переломы) костей ••• проникающие: повреждения плевры и лёгких с гемотораксом и/или пневмотораксом, повреждения сердца, повреждения пищевода •• Сочетанные повреждения ••• торакоабдоминальные повреждения ••• прочие повреждения (повреждения груди в сочетании с повреждениями головы, позвоночника и др.) • Классификация Коллегии Травматологов Американского Общества Хирургов. Повреждения грудной клетки подразделяют на неотложные состояния, непосредственно угрожающие жизни пострадавшего, и на потенциально опасные для жизни.
Травмы, непосредственно угрожающие жизни, могут привести к летальному исходу за несколько минут. Несмотря на значительное многообразие характера и интенсивности нарушений, в первую очередь к ним необходимо отнести: расстройства внешнего дыхания (респираторные), расстройства кровообращения (циркуляторные), шок • Обструкция дыхательных путей быстро ведёт к гипоксии, ацидозу и остановке сердца. Необходимо немедленно обеспечить и сохранять проходимость дыхательных путей: удалить секрет, кровь, инородные тела, провести интубацию трахеи, крикотиреоидотомию или трахеостомию (по показаниям) • Пневмоторакс и гемоторакс • Тампонада сердца возникает при быстром накоплении крови в полости перикарда (под сердечной сорочкой), сопровождающемся сдавлением сердца, уменьшением его наполнения в диастолу и снижением сердечного выброса •• Клинические проявления: артериальная гипотензия, тахикардия, резкое ослабление верхушечного толчка, расширение границ сердца, значительное расширение вен шеи. Локализация раны в проекции сердца позволяет своевременно заподозрить ранение перикарда и миокарда •• Лечение: стернотомия или левосторонняя переднебоковая торакотомия и быстрая декомпрессия перикарда. Проводят левостороннюю переднюю торакотомию и перикардиотомию, эвакуируют излившуюся в полость перикарда кровь. Ушивают ранение миокарда. Перикард также ушивают отдельными редкими швами, чтобы обеспечить свободный отток содержимого полости перикарда в плевральную полость • Патологическая подвижность стенки грудной клетки — см. Переломы рёбер.
Повреждения, потенциально опасные для жизни, без своевременного лечения обычно приводят к летальному исходу. Однако состояние больных позволяет в течение нескольких часов поставить точный диагноз и разработать необходимую тактику лечения.
• Разрыв xe "Разрыв:аорты" аорты обычно возникает при острой и тупой травме грудной клетки или резкой остановке движения тела (автомобильная катастрофа). При ранении крупных сосудов грудной клетки менее половины пострадавших достигают стационара: условий для тромбообразования мало, рана обычно зияет, что сопровождается обильным кровотечением. В итоге погибают около 2/3 пострадавших •• Клинические проявления: геморрагический шок, локализация травмы в верхней половине грудной клетки, напряжённая пульсирующая гематома, шум при аускультации над ней, гемопневмоторакс •• Рентгенография ••• Расширение средостения ••• Нечёткость контура дуги аорты ••• Смещение левого главного бронха вниз ••• Тень в области верхушки лёгкого ••• Отклонение трахеи вправо ••• Жидкость (кровь) в левой плевральной полости •• Аортография: подтверждают диагноз •• Лечение. Экстренная торакотомия, восстановление целостности аорты путём ушивания ранения или интерпозиции трансплантата. Обычно проводят с использованием аппарата искусственного кровообращения.
• Ранение xe "Ранения:диафрагмы" диафрагмы обычно происходит при открытой и закрытой травмах грудной клетки и живота. При этом плевральная и брюшная полости сообщаются между собой •• Диагноз устанавливают с помощью рентгенографии, выявляющей смещение желудка или толстой кишки в грудную клетку. Все проникающие ранения грудной клетки ниже уровня VII ребра опасны возможным повреждением диафрагмы. Поэтому при неясной клинической картине этим пациентам показана диагностическая торакоскопия •• Лечение. Немедленное введение назогастрального зонда (если он ранее не установлен) предупреждает значительное расширение желудка, обычно сопровождаемое тяжёлыми, угрожающими жизни расстройствами дыхания. Затем в неотложном порядке ушивают разрывы диафрагмы (трансабдоминальным доступом) и одновременно ликвидируют сочетанные повреждения органов брюшной полости. Плевральную полость дренируют.
• Повреждения xe "Повреждение:пищевода" пищевода чаще возникают при проникающих ранениях грудной клетки или при ятрогенном его повреждении во время эзофагоскопии •• Клинические проявления: немедленное развитие подкожной эмфиземы на шее и быстро прогрессирующий медиастинит •• Диагностика: рентгенологическое исследование пищевода с водорастворимым контрастом •• Лечение. Как можно скорее необходимо выполнить широкое дренирование средостения и ушивание разрыва. Доступ зависит от локализации разрыва: либо через мягкие ткани шеи, либо путём выполнения торакотомии. Швы обычно покрывают и укрепляют окружающими тканями (плеврой, межрёберными мышцами).
• Ушиб xe "Ушиб:сердца" сердца происходит при прямых ударах в область грудины. По тяжести проявлений контузия тканей сердца колеблется от незначительных субэндокардиальных или субперикардиальных петехий до поражения всей толщи миокарда •• Клиническая картина: боль в области сердца, редко купирующаяся валидолом, нитроглицерином, беспокойство, страх, ощущение удушья, слабость. Кожные покровы землисто-серого цвета, холодный пот, пульс слабого наполнения, аритмичен, тахикардия до 140–150 в минуту. При аускультации — глухость тонов, аритмия, артериальная гипотензия. На ЭКГ — снижение вольтажа, увеличение, уплощение, двухфазность или инверсия зубца Т, деформация комплекса QRS •• Осложнения ••• Аритмии (включая желудочковые экстрасистолы, наджелудочковую тахикардию и фибрилляцию предсердий) ••• Разрывы стенок миокарда ••• Разрывы межжелудочковой перегородки ••• Левожелудочковая недостаточность •• Диагноз устанавливают по результатам ЭКГ и двухмерной ЭхоКГ •• Лечение: постоянное наблюдение за деятельностью сердца и гемодинамикой с помощью следящей аппаратуры, лечение аритмий соответствующими препаратами, при развитии кардиогенного шока — соответствующая интенсивная терапия.
• Ушиб xe "Ушиб:лёгких" лёгких — наиболее распространённое повреждение, сопровождающее обширные травмы грудной клетки в 30–75% случаев •• Причины. Закрытая травма, вызывающая внутриальвеолярные кровоизлияния, отёк и обструкцию бронхиол •• Диагноз устанавливают на основании данных рентгенографии органов грудной клетки (затенение лёгочной ткани в первые часы после травмы), газового состава в артериальной крови и клинических признаков нарушения дыхания •• Лечение: ограничение приёма жидкостей, ингаляция кислорода, физиотерапевтические процедуры, адекватное обезболивание (включая эпидуральную аналгезию). При возникновении осложнений (пневмо- и гемоторакс) — экстренное дренирование грудной полости.
• Сдавление xe "Сдавление:груди" груди (травматическая асфиксия). При длительном и сильном сжатии грудной клетки происходит почти полная или частичная задержка дыхания, влекущая за собой повышение внутригрудного давления с резким повышением давления внутригрудных кровеносных сосудах. Нарушается отток венозной крови по системе верхней полой вены в правые отделы сердца •• Клиническая картина: часто нарушено сознание, больные жалуются на боль в груди, шум в ушах, осиплость голоса, нередко афонию, возможны кровотечения из носа и ушей. Характерен внешний вид больного: кожа головы, шеи, верхней половины груди имеет ярко-красную окраску с множественными мелкоточечными кровоизлияниями, распространяющимися на слизистые оболочки полости рта, барабанные перепонки, конъюнктиву и сетчатку глаз. В местах плотного прилегания одежды кровоизлияния на коже могут отсутствовать. В тяжёлых случаях — одышка, слабый частый пульс, аритмии, артериальная гипотензия. При аускультации — большое количество влажных хрипов, на рентгенограмме — различные затемнения лёгочных полей •• Лечение. При лёгкой травматической асфиксии — покой, шейная вагосимпатическая новокаиновая блокада по А.В. Вишневскому, оксигенотерапия. При тяжёлой травматической асфиксии — ИВЛ, реанимация, интенсивная терапия.
МКБ-10 • S20 Поверхностная травма грудной клетки • S21 Открытая рана грудной клетки • S22 Перелом ребра (ребер), грудины и грудного отдела позвоночника • S23 Вывих, растяжение и повреждение суставов и капсульно-связочного аппарата грудной клетки • S24 Травма нервов и спинного мозга в грудном отделе • S25 Травма кровеносных сосудов грудного отдела • S26 Травма сердца • S27 Травма других и неуточнённых органов грудной полости • S28 Размозжение грудной клетки и травматическая ампутация части грудной клетки • S29 Другие и неуточнённые травмы грудной клетки
Код вставки на сайт
Травмы xe "Травма:грудной клетки" грудной клетки составляют 10–12% травматических повреждений. Четверть травм грудной клетки — тяжёлые повреждения, требующие неотложного хирургического вмешательства. Закрытые повреждения в мирное время преобладают над открытыми и составляют болбе 90% всех травм груди.
Классификации • Принятая в России классификация травм грудной клетки подразделяет их на закрытые ранения и проникающие ранения грудной клетки •• Закрытые повреждения ••• Повреждения мягких тканей ••• Повреждения (переломы) костей ••• Повреждения внутренних органов •• Открытые повреждения (ранения) ••• непроникающие: повреждения (ранения) мягких тканей, повреждения (открытые переломы) костей ••• проникающие: повреждения плевры и лёгких с гемотораксом и/или пневмотораксом, повреждения сердца, повреждения пищевода •• Сочетанные повреждения ••• торакоабдоминальные повреждения ••• прочие повреждения (повреждения груди в сочетании с повреждениями головы, позвоночника и др.) • Классификация Коллегии Травматологов Американского Общества Хирургов. Повреждения грудной клетки подразделяют на неотложные состояния, непосредственно угрожающие жизни пострадавшего, и на потенциально опасные для жизни.
Травмы, непосредственно угрожающие жизни, могут привести к летальному исходу за несколько минут. Несмотря на значительное многообразие характера и интенсивности нарушений, в первую очередь к ним необходимо отнести: расстройства внешнего дыхания (респираторные), расстройства кровообращения (циркуляторные), шок • Обструкция дыхательных путей быстро ведёт к гипоксии, ацидозу и остановке сердца. Необходимо немедленно обеспечить и сохранять проходимость дыхательных путей: удалить секрет, кровь, инородные тела, провести интубацию трахеи, крикотиреоидотомию или трахеостомию (по показаниям) • Пневмоторакс и гемоторакс • Тампонада сердца возникает при быстром накоплении крови в полости перикарда (под сердечной сорочкой), сопровождающемся сдавлением сердца, уменьшением его наполнения в диастолу и снижением сердечного выброса •• Клинические проявления: артериальная гипотензия, тахикардия, резкое ослабление верхушечного толчка, расширение границ сердца, значительное расширение вен шеи. Локализация раны в проекции сердца позволяет своевременно заподозрить ранение перикарда и миокарда •• Лечение: стернотомия или левосторонняя переднебоковая торакотомия и быстрая декомпрессия перикарда. Проводят левостороннюю переднюю торакотомию и перикардиотомию, эвакуируют излившуюся в полость перикарда кровь. Ушивают ранение миокарда. Перикард также ушивают отдельными редкими швами, чтобы обеспечить свободный отток содержимого полости перикарда в плевральную полость • Патологическая подвижность стенки грудной клетки — см. Переломы рёбер.
Повреждения, потенциально опасные для жизни, без своевременного лечения обычно приводят к летальному исходу. Однако состояние больных позволяет в течение нескольких часов поставить точный диагноз и разработать необходимую тактику лечения.
• Разрыв xe "Разрыв:аорты" аорты обычно возникает при острой и тупой травме грудной клетки или резкой остановке движения тела (автомобильная катастрофа). При ранении крупных сосудов грудной клетки менее половины пострадавших достигают стационара: условий для тромбообразования мало, рана обычно зияет, что сопровождается обильным кровотечением. В итоге погибают около 2/3 пострадавших •• Клинические проявления: геморрагический шок, локализация травмы в верхней половине грудной клетки, напряжённая пульсирующая гематома, шум при аускультации над ней, гемопневмоторакс •• Рентгенография ••• Расширение средостения ••• Нечёткость контура дуги аорты ••• Смещение левого главного бронха вниз ••• Тень в области верхушки лёгкого ••• Отклонение трахеи вправо ••• Жидкость (кровь) в левой плевральной полости •• Аортография: подтверждают диагноз •• Лечение. Экстренная торакотомия, восстановление целостности аорты путём ушивания ранения или интерпозиции трансплантата. Обычно проводят с использованием аппарата искусственного кровообращения.
• Ранение xe "Ранения:диафрагмы" диафрагмы обычно происходит при открытой и закрытой травмах грудной клетки и живота. При этом плевральная и брюшная полости сообщаются между собой •• Диагноз устанавливают с помощью рентгенографии, выявляющей смещение желудка или толстой кишки в грудную клетку. Все проникающие ранения грудной клетки ниже уровня VII ребра опасны возможным повреждением диафрагмы. Поэтому при неясной клинической картине этим пациентам показана диагностическая торакоскопия •• Лечение. Немедленное введение назогастрального зонда (если он ранее не установлен) предупреждает значительное расширение желудка, обычно сопровождаемое тяжёлыми, угрожающими жизни расстройствами дыхания. Затем в неотложном порядке ушивают разрывы диафрагмы (трансабдоминальным доступом) и одновременно ликвидируют сочетанные повреждения органов брюшной полости. Плевральную полость дренируют.
• Повреждения xe "Повреждение:пищевода" пищевода чаще возникают при проникающих ранениях грудной клетки или при ятрогенном его повреждении во время эзофагоскопии •• Клинические проявления: немедленное развитие подкожной эмфиземы на шее и быстро прогрессирующий медиастинит •• Диагностика: рентгенологическое исследование пищевода с водорастворимым контрастом •• Лечение. Как можно скорее необходимо выполнить широкое дренирование средостения и ушивание разрыва. Доступ зависит от локализации разрыва: либо через мягкие ткани шеи, либо путём выполнения торакотомии. Швы обычно покрывают и укрепляют окружающими тканями (плеврой, межрёберными мышцами).
• Ушиб xe "Ушиб:сердца" сердца происходит при прямых ударах в область грудины. По тяжести проявлений контузия тканей сердца колеблется от незначительных субэндокардиальных или субперикардиальных петехий до поражения всей толщи миокарда •• Клиническая картина: боль в области сердца, редко купирующаяся валидолом, нитроглицерином, беспокойство, страх, ощущение удушья, слабость. Кожные покровы землисто-серого цвета, холодный пот, пульс слабого наполнения, аритмичен, тахикардия до 140–150 в минуту. При аускультации — глухость тонов, аритмия, артериальная гипотензия. На ЭКГ — снижение вольтажа, увеличение, уплощение, двухфазность или инверсия зубца Т, деформация комплекса QRS •• Осложнения ••• Аритмии (включая желудочковые экстрасистолы, наджелудочковую тахикардию и фибрилляцию предсердий) ••• Разрывы стенок миокарда ••• Разрывы межжелудочковой перегородки ••• Левожелудочковая недостаточность •• Диагноз устанавливают по результатам ЭКГ и двухмерной ЭхоКГ •• Лечение: постоянное наблюдение за деятельностью сердца и гемодинамикой с помощью следящей аппаратуры, лечение аритмий соответствующими препаратами, при развитии кардиогенного шока — соответствующая интенсивная терапия.
• Ушиб xe "Ушиб:лёгких" лёгких — наиболее распространённое повреждение, сопровождающее обширные травмы грудной клетки в 30–75% случаев •• Причины. Закрытая травма, вызывающая внутриальвеолярные кровоизлияния, отёк и обструкцию бронхиол •• Диагноз устанавливают на основании данных рентгенографии органов грудной клетки (затенение лёгочной ткани в первые часы после травмы), газового состава в артериальной крови и клинических признаков нарушения дыхания •• Лечение: ограничение приёма жидкостей, ингаляция кислорода, физиотерапевтические процедуры, адекватное обезболивание (включая эпидуральную аналгезию). При возникновении осложнений (пневмо- и гемоторакс) — экстренное дренирование грудной полости.
• Сдавление xe "Сдавление:груди" груди (травматическая асфиксия). При длительном и сильном сжатии грудной клетки происходит почти полная или частичная задержка дыхания, влекущая за собой повышение внутригрудного давления с резким повышением давления внутригрудных кровеносных сосудах. Нарушается отток венозной крови по системе верхней полой вены в правые отделы сердца •• Клиническая картина: часто нарушено сознание, больные жалуются на боль в груди, шум в ушах, осиплость голоса, нередко афонию, возможны кровотечения из носа и ушей. Характерен внешний вид больного: кожа головы, шеи, верхней половины груди имеет ярко-красную окраску с множественными мелкоточечными кровоизлияниями, распространяющимися на слизистые оболочки полости рта, барабанные перепонки, конъюнктиву и сетчатку глаз. В местах плотного прилегания одежды кровоизлияния на коже могут отсутствовать. В тяжёлых случаях — одышка, слабый частый пульс, аритмии, артериальная гипотензия. При аускультации — большое количество влажных хрипов, на рентгенограмме — различные затемнения лёгочных полей •• Лечение. При лёгкой травматической асфиксии — покой, шейная вагосимпатическая новокаиновая блокада по А.В. Вишневскому, оксигенотерапия. При тяжёлой травматической асфиксии — ИВЛ, реанимация, интенсивная терапия.
МКБ-10 • S20 Поверхностная травма грудной клетки • S21 Открытая рана грудной клетки • S22 Перелом ребра (ребер), грудины и грудного отдела позвоночника • S23 Вывих, растяжение и повреждение суставов и капсульно-связочного аппарата грудной клетки • S24 Травма нервов и спинного мозга в грудном отделе • S25 Травма кровеносных сосудов грудного отдела • S26 Травма сердца • S27 Травма других и неуточнённых органов грудной полости • S28 Размозжение грудной клетки и травматическая ампутация части грудной клетки • S29 Другие и неуточнённые травмы грудной клетки
Эта акция - для наших друзей в Фейсбуке, Твиттере, ВКонтакте, Ютуб, Яндекс.Дзене и Инстаграм! Если вы являетесь другом или подписчиком страницы.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
Меняем старый гипс на новый!
Бесчастнов Дмитрий Валерьевич
Первая квалификационная категория
Бикбулатов Вадим Рифкатович
Гриценко Евгений Александрович
Первая квалификационная категория
Кириченко Алексей Викторович
Вторая квалификационная категория
Магомедов Курбанмагомед Абдуллаевич
"Men's Health. Советы экспертов", медицинский блог (декабрь 2016г.)
"Москва 24", телеканал (ноябрь 2016г.)
Ушиб - один из самых распространенных видов травм. При таком повреждении страдают мягкие ткани, однако целостность кожных покровов не нарушается. Такие травмы часто происходят при ударах тупым предметом, падениях с высоты на плоскую поверхность и могут сочетаться с переломами, вывихами, царапинами, ссадинами.
Помимо ушибов отдельных частей тела существуют также ушибы внутренних органов.
Как правило, специальное лечение ушибов не требуется. Однако если в течение продолжительного времени после травмы имеются боли, например, болит локоть или болит спина, необходимо обратиться к врачу.
Лечение ушибов и гематом
Лечение ушибов и гематом

Лечение ушибов и гематом
Степени ушибов
Ушибы могут быть единичными и множественными. В зависимости от тяжести выделяются следующие степени повреждений:
1 степень - легкие ушибы, сопровождающиеся появлением небольших ссадин и ран. Выздоровление происходит самостоятельно через 3-4 дня.
2 степень - ушибы средней тяжести, характеризующиеся появлением отеков и гематом. Человек может чувствовать резкую боль. Специального лечения ушибов в этом случае не предусматривается. Как правило, достаточно наложить давящую повязку. В случае кровяных образований под кожей необходимо обратиться к врачу.
3 степень - повреждение мышц и сухожилий, вероятность вывиха. Такие травмы могут быть опасны при травме коленей, головы, копчика. Требуется осмотр у специалиста для определения дальнейшего лечения.
4 степень ушибов может привести к нарушению функционирования всех систем и органов человека. Врач определяет вид лечения и необходимость оперативного вмешательства.
Симптомы ушибов
Ушибы сопровождаются появлением следующих клинических признаков:
- покраснение, отек или припухлость;
- кровоизлияние (гематома) или синяк (появляется на месте покраснения, область появления - подкожная жировая клетчатка, межмышечное и подфасциальное пространство);
- сильная или ноющая боль (интенсивность боли зависит от расположения, силы удара и формы травмирующего предмета).
Следует обратить внимание на длительную боль, она может свидетельствовать о переломе, кровотечении во внутренних органах, разрывах связок.
Лечение ушибов и гематом
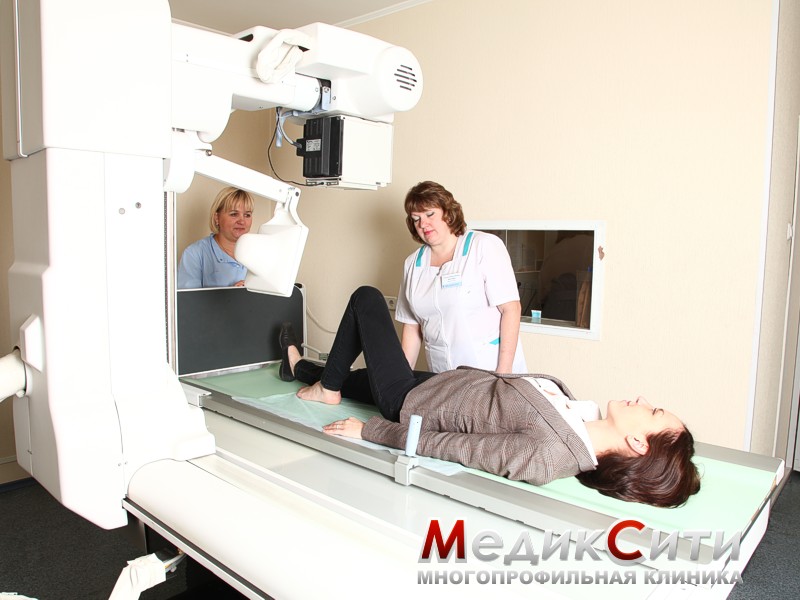
Лечение ушибов и гематом
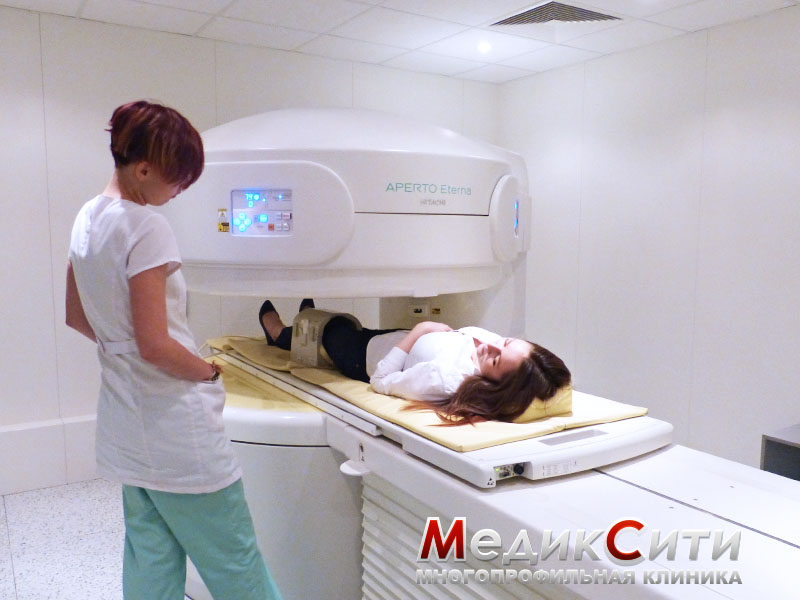
Лечение ушибов и гематом
Чем опасна гематома?
Гематома - это появившееся в результате разрыва сосудов ограниченное скопление крови в поврежденном органе, ткани или мышце. Возникает вследствие удара, ушиба, в результате заболевания сосудов или злоупотребления некоторыми лекарственными препаратами.
Кровоизлияние может быть как небольшим, так и обширным, приводящим к сдавливанию внутренних органов. У одних людей гематомы на коже могут появиться даже при легком прикосновении. У других они возникают достаточно редко, однако сильный удар может привести к значительному внутреннему кровотечению.
Обширные гематомы могут повлечь различные осложнения. Зачастую кровоизлияния начинают сдавливать различные нервы или крупные сосуды. В таких случаях лечение гематом необходимо проводить в медицинском учреждении.
Виды гематом
В зависимости от расположения выделяют следующие виды гематом:
Внутримышечная и подкожная гематомы имеют одинаковые симптомы и, чаще всего, опасности для здоровья не несут. Обычно такие образования благополучно рассасываются. Но иногда они сохраняются надолго, мешая нормальному функционированию находящихся рядом органов.
Субсерозная гематома - это кровоизлияние, локализующееся в грудной или брюшной полости. В этом случае необходима квалифицированная медицинская помощь и оперативное лечение гематомы.
Гематома головного мозга - одна из самых опасных. Скопление крови в полости черепа может привести к сдавливанию головного мозга, а также к отеку и поражению мозговой ткани.
Любая травма головы может привести к серьезным последствиям! Поэтому необходимо срочная консультация со специалистами.

Лечение ушибов и гематом
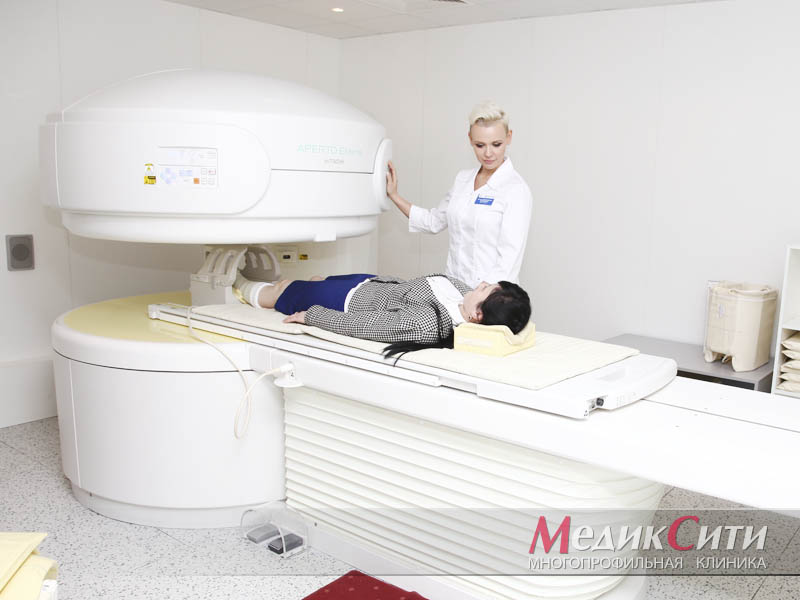
Лечение ушибов и гематом

Лечение ушибов и гематом
Диагностика повреждений
Визуальный осмотр поврежденного места и сбор анамнеза - первый шаг при оказании медицинской помощи. При сильном ушибе может быть назначена рентгенография.
При подозрении на поражении внутренних органов проводится ультразвуковое исследование или магнитно-резонансная томография. Кроме того могут понадобиться анализы крови и мочи.
Лечение ушибов
Первая помощь при ушибах конечностей начинается с тщательного исследования ушибленного места (сгибание-разгибание рук и ног). В случае получения сильной травмы (до проведения осмотра врачом), пострадавшую конечность необходимо обездвижить.
Необходимо обратить внимание на следующие симптомы:
- появление слабости и потеря сознания (при ушибе головы важно исключить внутричерепную гематому);
- сильная боль (она может указывать на повреждение внутренних органов или перелом),
- ослабление дыхания, появление крови в моче (возможное внутреннее кровотечение).
Лечение гематом
Как правило, основная часть лечения ушибов сводится к лечению гематом. Для того чтобы остановить кровоизлияние, к месту ушиба прикладывается холодный компресс. Под действием холода происходит сужение кровеносных сосудов и кровоизлияние купируется.
Следует отметить, что холод эффективен лишь первые 12 часов после ушиба. На вторые сутки лучшим средством при ушибах (и средством от гематомы) будет теплый компресс, который, наряду с физиолечением, способствует рассасыванию кровоизлияний.
Лечение гематомы в стационаре может состоять в проколе кожи на поврежденном участке и удалении скопившейся крови.
Также по назначению врача может быть проведено медикаментозное лечение ушибов, включающее в себя введение противовоспалительных, рассасывающих и сосудорасширяющих средств.
Боль в груди или в области сердца стоит на первом месте среди всех причин обращения за врачебной помощью. Однако, далеко не всегда эти болевые ощущения являются признаком болезни сердца. Существует множество состояний, при которых возможно возникновение неприятных ощущений в грудной клетке.
Большая группа причин болей в грудной клетке с сердцем никак не связана. В этих случаях боли провоцируются поражением других органов. Перечислим некоторые из них:
- Остеохондроз шейного и грудного отделов позвоночника является причиной так называемой “вертеброгенной кардиалгии”, которая также имеет сходство со стенокардией. Боль носит интенсивный и продолжительный характер, может локализоваться за грудиной и в левой половине грудной клетки, иррадиировать в левую руку. Однако, в отличие от стенокардии, боль при грудном остеохондрозе связана с изменениями положения тела, усиливается при поворотах головы, движениях рук;
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Сопровождается изжогой - жгучим ощущением в груди, возникающим при попадании кислого желудочного сока из желудка в пищевод. Может сопровождаться кислым привкусом во рту и отрыжкой, чаще возникает при наклонах либо в положении лежа, купируется приемом антацидов (альмагель, маалокс);
- Плеврит. При различных заболеваниях, но чаще при пневмонии, происходит воспаление мембраны, выстилающей изнутри грудную полость и покрывающую легкие. Такая боль носит острый характер, локализуется в одном месте, усиливается при дыхании и кашле;
- Синдром Титце. Боли при этом состоянии возникают из-за воспаления хрящей, чаще всего, в местах их прикрепления к грудине, и таким образом имитируют приступ стенокардии. Дифференцировке одного состояния от другого в таких случаях помогает пальпация места болезненности — при синдроме Титце воспаленный хрящ резко болезненен, при стенокардии - пальпация не влияет на интенсивность боли;
- Боли в грудной клетке могут быть следствием заболеваний мышц. Такие боли, как правило, провоцируются поворотами туловища, движениями рук;
- Ушибы и переломы ребер также могут быть причиной боли, иногда очень интенсивной;
- Заболевания пищевода. Боли могут возникать и при спазме пищевода, ахалазии (болезнь нижнепищеводного клапана, мешающего проходу пищи), причем, подобные боли проходят после прима пациентом нитроглицерина, расслабляющего мышцы пищевода, что затрудняет диагностику состояния;
- Опоясывающий лишай. Представляет собой герпетическую инфекцию, поражающую нервные окончания и вызывающую сильнейшие боли в грудной клетке;
- Заболевания желчного пузыря и поджелудочной железы. Камни в желчном пузыре или воспаление желчного пузыря (холецистит) и поджелудочной железы (панкреатит) могут вызывать боли в эпигастральной области, отдающие в область сердца;
- Тромбоэмболия легочной артерии. Это грозное состояние развивается при попадании в легочную артерию, по которой кровь притекает к легким, сгустка крови, блокирующего поступление крови через легкие к сердцу. В результате появляется сильнейшая тупая боль в груди, одышка, резко снижается артериальное давление, возможна потеря сознания.
Боли любого характера и локализации в грудной клетке, особенно возникшие впервые, должны насторожить человека и послужить причиной немедленного обращения к врачу. После чего необходимо пройти все назначенные врачом обследования для установления причины боли. Наиболее важно как можно раньше диагностировать кардиальную патологию, так как именно она связана с наибольшим риском для жизни пациента.
В настоящее время имеются все необходимые методики для определения причины боли в грудной клетке, необходимость в том или ином методе определяет лечащий врач в каждом конкретном случае. Как правило, назначаются следующие исследования:
Что важно для пациента?
- боли за грудиной и в области сердца могут быть следствием стенокардии или инфаркта миокарда - состояний, напрямую угрожающим жизни человека;
- при возникновении болей в грудной клетке необходимо как можно скорее обратиться за медицинской помощью к квалифицированным специалистам, так как промедление в этой ситуации может стоить человеку жизни;
- принимать решение о сердечной или несердечной причине болей в груди может только врач-кардиолог после проведения необходимого обследования;
- лечение пациентов с ишемической болезнью сердца должно производиться только в кардиологическом отделении стационара, оснащенном палатой интенсивной терапии.
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.

Анализ здоровья населения показывает, что проблема травмы и её последствий является одной из актуальных в современной медицине. По данным Всемирной организации здравоохранения смертность от механических повреждений стоит на третьем месте после сердечно-сосудистых заболеваний и онкологической патологии, а у лиц в возрастной группе до 40 лет она занимает первое место.
К одним из самых тяжёлых видов травмы относятся открытые и закрытые повреждения грудной клетки, которые сопровождаются высокой летальностью, особенно при сочетании травмы груди с повреждениями других частей тела [5].
Наиболее тяжёлыми и значимыми для жизни при травме грудной клетки являются повреждения сердца. [1, 7]. По данным различных авторов частота ушиба сердца у пострадавших с закрытой травмой грудной клетки колеблется от 5 до 75% [2, 6, 7]. При этом в большинстве случаев закрытые повреждения груди, осложнённые ушибом сердца, носят сочетанный характер.
Трудность ранней диагностики ушиба сердца заключается как в отсутствии единых диагностических критериев ушиба сердца, так и полиморфизме его проявлений. По данным S. J. Rooney, J.A. J. Hyde, T. R. Graham., 2000 [8], ушиб сердца является наиболее часто пропускаемой патологией у больных с закрытой травмой груди. Между тем наличие данной патологии не только значимо ухудшает прогноз, но и кардинально меняет тактику интенсивной терапии на ранних этапах лечения [4].
Целью проведённого исследования явилось изучение объективных диагностических критериев ушиба сердца у пострадавших с закрытой травмой грудной клетки и возможности ранней диагностики этого вида травмы.
Под нашим наблюдением находилось 56 пострадавших с закрытой травмой грудной клетки, осложнённой ушибом сердца в возрасте от 17 до 78 лет. Средний возраст составил 43,4 ± 2,2 года. Мужчин было 46 (82,1%), женщин – 11 (17,9%). Изолированная травма груди была отмечена у 7 (12,5%) пациентов, сочетанная – у 49 (87,5%). Наиболее часто закрытая травма груди, осложнённая ушибом сердца, сочеталась с черепно-мозговой травмой (73,5% случаев) и травмой брюшной полости (46,9% случаев). Основными причинами травмы явились дорожно-транспортные происшествия (51,8%) и падения с высоты (33,9%).
Умерло 36 больных. Летальность составила 64,2%. В группе больных с изолированной травмой груди погибших не было. Среди больных с сочетанной травмой груди погибло больных 36 больных (госпитальная летальность в этой группе составила 73,5%).
Признаки контузии миокарда достаточно характерны: бледные или цианотичные и влажные кожные покровы, серцебиение, ощущение перебоев в работе сердца, одышка, гипотония, при аускультации выслушиваются приглушение сердечных тонов, систолический шум на верхушке, шум трения перикарда [3, 4]. Однако при тяжёлой сочетанной травме на фоне угнетения дыхания и кровообращения, особенно при отсутствии у пациента сознания выявить и установить точный характер и ведущие признаки ушиба сердца на основании только клинического обследования нередко оказывается затруднительным. На первый план выступают общие симптомы шока и массивной кровопотери. Так диагностировать ушиб сердца на основании только клинической картины нам удалось лишь у 3 (5,4%) пострадавших. У 53 (94,6%) больных ушиб сердца маскировался клиникой внутригрудных, а также сочетанных повреждений.
В наше время ЭКГ остаётся одним из основных методов диагностики ушиба сердца. На ЭКГ могут отмечаться различные аритмии, в том числе мерцание предсердий, фибрилляция желудочков, предсердные и желудочковые экстрасистолы, нарушения атриовентрикулярного и внутрижелудочкового проведения различной степени выраженности, признаки ишемии миокарда [3, 4]. В случаях обширного некроза миокарда на ЭКГ регистрируются патологические зубцы Q [4]. Электрокардиограмма регистрировалась у 55 больных (98,2%). Не регистрировалась ЭКГ у 1 (1,8%) больного с тяжёлой сочетанной травмой, который был экстренно поднят в операционную и погиб на операционном столе.
Наиболее часто по данным ЭКГ отмечались нарушения ритма и проводимости. Нарушения ритма отмечены у 44 больных (80%), нарушения проводимости – у 21 (38,2%). У 5 (8,9%) пациентов патологических изменений на ЭКГ выявлено не было, хотя у больных имелись выраженные признаки миокардиальной недостаточности. Этим пациентам ушиб сердца был поставлен с применением дополнительных методов диагностики – эхокардиографии и холтеровского мониторирования.
Миокард при ушибе сердца гистологически напоминает инфарктный, поэтому одним из первых неинвазивных тестов диагностики ушиба сердца стало определение уровня ферментов (АЛТ, КФК, ЛДГ) в сыворотке крови [4]. 48 (85,7%) пострадавшим с подозрением на ушиб сердца было выполнено определение уровня ферментов (АЛТ, КФК, ЛДГ). Уровень ферментов был повышен у 33 (68,8%) пострадавших. У 23 (31,2%) больных повышения уровня ферментов отмечено не было.
1. Наиболее часто причиной ушиба сердца являются дорожно-транспортные происшествия (51,8%) и падения с высоты (33,9%). Основную группу пострадавших составляют мужчины – 82,1%.
2. Госпитальная летальность при ушибе сердца составляет 64,2% и обусловлена в основном тяжёлыми сочетанными повреждениями.
3. Проведённые исследования позволяют сделать вывод о том, что диагностическая ценность любого известного на сегодняшний день признака ушиба сердца, если его оценивать без учёта других диагностических критериев низкая. С этой позиции для диагностики ушиба сердца, особенно при тяжёлых сопутствующих повреждениях оптимальным является подход, основанный на комплексной оценке диагностических признаков ушиба сердца.
Список литературы:
1. Вагнер Е. А. Хирургия повреждений органов грудной клетки. М.: Медицина. 1981. – 316 с.
2. Гуманенко Е. К., Гаврилин С. В., Бояринцев В. В., Кузьмин А. Я. Особенности диагностики, интенсивной терапии и хирургической тактики при ушибах сердца // Вестн. хир. – 1998. – №4. – С. 53-56.
3. Гуманенко Е. К., Кочергаев О. В., Гаврилин С. В., Немченко Н. С., Бояринцев В. В. Диагностика ушиба сердца у пострадавших с сочетанными травмами груди // Вестн. хир. – 2000. – №6. – С. 36-40.
4. Стажадзе Л. Л., Спиридонова Е. А., Лачаева М. А. Вопросы классификации, патогенеза, клиники и диагностики ушиба сердца // Медицина критических состояний. – 2000. – №2. – С. 4-8.
5. Leidner, В., Adiels M., Aspelin P. et al. Standardized CT examination of the multitraumatized patient // Europ. Radiol. – 1998. – Vol. 8, №9. – P. 1630-1638.
6. Orliaguet, G., Jacquens Y., Riou B. et al. Сombined severe myocardial and pulmonary contusion: early diagnosis with transesophageal echocardiography and management with high-frequency jet ventilation: case report // J. Trauma. – 1993. – Vol. 34, №3. – P. 455-457.
7. Paone, R. F., Peacock J. B., Smith D. L. Diagnosis of myocardial contusion // South. Med. J. – 1993. – Vol. 86, №8. – P. 867-870.
8. Rooney S. J., Hyde J.A. J., Graham T. R. Chest injuries. In DriscollP, SkinnerD, EarlamReds. ABC of major trauma, 3rd edition. London: BMJ PublishingGroup.– 2000. – Р. 16-27.
9. Suzuki I, Sato M, Hoshi N, Nanjo H. Coronary arterial laceration after blunt chest trauma // New Engl. J. Med. – 2000. – Vol. 343. – Р. 742-743.
10. West J. An autopsy method for evaluating trauma // J. Trauma. – 1981. – Vol. 21, N 1. – Р. 32-34.
Читайте также:

